 |
|||
Na produtiva década de 80 para a área de saúde, durante a qual grandes avanços relativos ŕs políticas setoriais públicas foram conseguidos graças ŕ intervençăo organizada da sociedade1, observou-se também um crescimento da atençăo ŕ saúde no setor suplementar. A ampliaçăo da demanda e da oferta de serviços da chamada atençăo ŕ saúde suplementar, somada ŕ omissăo, apontada por BAHIA (2002), da Constituiçăo Federal de 1988 e da Lei Orgânica da Saúde de 1990, que ignoraram a existęncia e a necessidade de regulaçăo do setor, colaboraram para a entrada na agenda governamental da perspectiva de estabelecimento de um ordenamento jurídico-legal para o mesmo. Anteriormente ŕ ediçăo da Lei 9.656, em 3 de junho de 1998, os planos privados de assistęncia ŕ saúde, com exceçăo das sociedades seguradoras, năo seguiam nenhuma regulamentaçăo específica. As operaçőes com seguros de saúde privados realizadas no país estavam subordinadas ao Decreto-Lei 73, de 21 de novembro de 1966, regulamentado pelo Decreto 60.459, de 13 de março de 1967. A regulamentaçăo acontecia no âmbito da Superintendęncia de Seguros Privados (SUSEP), com suas diretrizes definidas pelo Conselho Nacional de Seguros Privados (CNSP). As atividades regulatórias referentes ŕs demais operadoras que năo eram seguradoras, inclusive o protocolamento dos planos a serem comercializados, autorizaçăo de funcionamento das mesmas, controle econômico-financeiro e reajustes de preços só se iniciaram com a publicaçăo da Lei 9.656, em 3 de junho de 1998. O texto original dispunha que essas atribuiçőes estariam no âmbito da SUSEP e do CNSP. O papel do Ministério da Saúde era quase que de assessoramento, cabendo ao Departamento de Saúde Suplementar, ligado ŕ Secretaria de Assistęncia ŕ Saúde, assumir a regulaçăo da atividade de produçăo da assistęncia ŕ saúde. Entretanto, a MP 1730-07, de 07 de dezembro de 1998, alterou o art. 9ş da Lei 9.656, criando o registro provisório do produto e ampliando a competęncia do MS, năo só para questăo de conteúdo assistencial, mas também para alguns aspectos da operaçăo dos produtos, incluindo seu registro e a análise crítica dos contratos. Com a Lei 9.656/98 e as medidas regulatórias elaboradas posteriormente, abriu-se a possibilidade de um maior controle e fiscalizaçăo da prestaçăo de serviços realizada pelas operadoras de planos de saúde. Entretanto, observa-se que a regulamentaçăo da saúde suplementar avançou mais rapidamente na vertente política do que na operacional, sendo que muitos dos mecanismos e instrumentos de registro e análise das informaçőes, bem como as normas para controle, fiscalizaçăo e avaliaçăo dessas empresas ainda estăo para serem construídos (BAHIA 2002). Acresce-se a isso o fato de que a saúde suplementar adquire inúmeros e diferentes formatos, seja na prestaçăo assistencial, nas relaçőes interinstitucionais e contratuais com prestadores e beneficiários dos serviços, seja na oferta de serviços, etc., o que exige um maior conhecimento dos mesmos e de suas peculiaridades para uma adequada regulaçăo sobre este setor. Sendo assim, o desafio é enorme, pois para administrar esta gama de interesses e projetos colocados e ainda regular de forma pública este componente, é necessário entendę-lo considerando toda a sua complexidade. Visando facilitar a compreensăo da dimensăo do processo regulatório na saúde suplementar, lança-se măo da contribuiçăo de CECÍLIO (2003), que propőe um diagrama para a visualizaçăo da cartografia do campo regulatório da ANS, possibilitando o mapeamento dos campos de intervençăo e abrindo a discussăo sobre como atuar com vistas ŕ transformaçăo e ampliaçăo do processo de regulaçăo neste componente, incorporando a perspectiva assistencial (Figura 1). CECÍLIO (2003) designa o campo A como regulaçăo da regulaçăo ou macrorregulaçăo, que corresponde ao campo constituído pela legislaçăo e regulamentaçăo de nível macro sobre as operadoras de planos e seguros saúde (Legislativo, Executivo/ANS, CONSU), ou seja, as Leis 9.656/98 e 9.961/2000, as resoluçőes normativas, operacionais, instruçőes e o conjunto da legislaçăo existente sobre a saúde suplementar ou como refere o autor: "O braço do Estado que se projeta sobre o mercado". 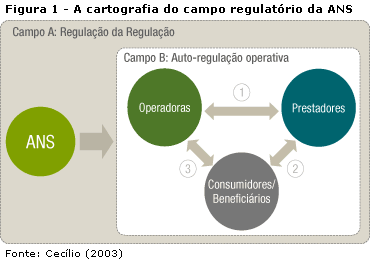 O campo B constitui o campo da regulaçăo operativa, isto é, as formas de regulaçăo que se estabelecem entre operadoras, prestadores e compradores/beneficiários e que se constitui na base do mercado privado de saúde. Neste campo observa-se um conjunto de atores muito amplo, que passa pelos blocos diferenciados de prestadores, setores de intermediaçăo e comercializaçăo; fornecedores de insumos e equipamentos; indústria farmacęutica; meios de comunicaçăo e beneficiários. Além disso, é atravessado por várias lógicas de regulaçăo externas ao campo e anteriores ŕ regulaçăo da ANS. Este autor define que no espaço relacional 1 ocorrem as relaçőes entre operadoras e prestadores, o espaço relacional 3 é aquele onde se estabelecem as transaçőes entre as operadoras e os compradores/beneficiários, e o espaço relacional 2 marca o encontro dos beneficiários com os prestadores (Figura 1). Como apontado por CECÍLIO (2003), além da macrorregulaçăo há que se operar desenvolvendo-se mecanismos para intervir sobre o campo B da regulaçăo operativa ou microrregulaçăo, onde se dăo as relaçőes entre operadoras, prestadores e beneficiários. Mesmo com os avanços já alcançados, resultantes da macrorregulaçăo impressa pela ANS, para realizar a regulaçăo de nível micro ou assistencial há que se adentrar este campo, intervindo nas relaçőes estabelecidas entre as operadoras e seus prestadores e destes com os beneficiários de planos de saúde. Alguns dados sobre a saúde suplementar Na perspectiva de entender melhor a realidade na saúde suplementar, apresenta-se, a seguir, algumas informaçőes obtidas a partir dos bancos de dados da ANS. De acordo com este cadastro, em dezembro de 2004, o mercado contabilizava em torno de 38 milhőes e 900 mil beneficiários e predominavam as operadoras de Medicina de Grupo (33,77%) e Cooperativas Médicas (24,75%) (Tabela 1). Como pode ser identificado, o Cadastro de Operadoras (CADOP) apresentava, ainda, para o mesmo período, as 2.190 operadoras distribuídas da seguinte forma: 14 Seguradoras Especializadas em Saúde com 12,11% de beneficiários e 737 operadoras de Medicina de Grupo com 33,77% de beneficiários. Ainda temos 16,89% de cooperativas médicas que acolhem 24,75% do total de beneficiários, além de 326 autogestőes com 13,71% dos beneficiários. E entre as operadoras exclusivamente odontológicas, temos as cooperativas odontológicas (7,76%) e as odontologias de grupo (20,55%) que juntas atingem 12,28% do total de beneficiários. 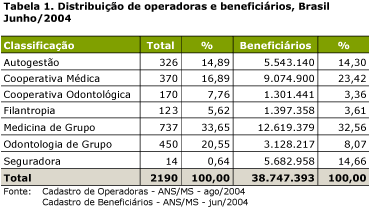 De acordo com a Tabela 2, os dados do cadastro mostram uma concentraçăo dos beneficiários em grandes operadoras: săo 658 operadoras com até 2.000 beneficiários, o que significa 1,29% do número total de beneficiários em contraposiçăo a 61 operadoras nas faixas acima de 100.000 beneficiários que somam cerca de 20 milhőes de beneficiários, o correspondente a 52,31% do total de beneficiários. 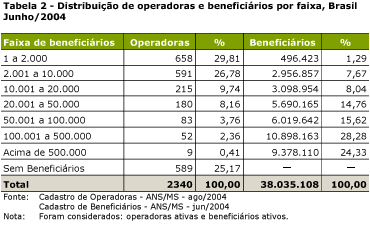 Além disso, pode ser observado no Gráfico 1 que:  A Tabela 3 apresenta a distribuiçăo geográfica das operadoras por regiăo, demonstrando uma concentraçăo de operadoras e seus beneficiários na regiăo Sudeste do país. Isso pode ser explicado em funçăo do maior poder aquisitivo dessa populaçăo e da existęncia de numerosas indústrias e empresas de grande porte, contratantes de planos coletivos, fruto do desenvolvimento econômico-industrial desigual e concentrado no Brasil. A Regiăo Norte detém o menor número de operadoras. 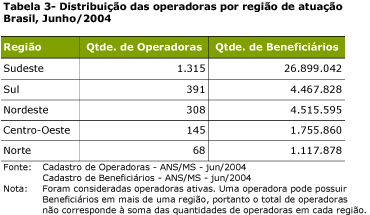 Quando se analisa a distribuiçăo dos beneficiários da saúde suplementar por UF de residęncia, comparando-a com a estimativa de cobertura populacional do IBGE, como apresentado na Tabela 4, observa-se que as unidades federadas com maior cobertura populacional săo, por ordem decrescente: Săo Paulo (43,2%), Rio de Janeiro (32,8%), Distrito Federal (29,4%) e Espírito Santo (22,5%) e as coberturas menores que 5% săo observadas nos estados Roraima, Piauí, Rondônia, Maranhăo, Tocantins e Acre (BRASIL 2003).  A partir dos dados disponíveis no sítio da ANS desde dezembro de 2003, temos informaçőes sobre o grau de implantaçăo do SIP pelas operadoras que o enviaram por classificaçăo de operadora e número de beneficiários. Também é possível a análise da freqüęncia de utilizaçăo e despesa dos itens e eventos das operadoras médico-hospitalares e exclusivamente odontológicas por tipo de contrataçăo do plano das operadoras. As variáveis do SIP correspondem aos eventos que geraram despesa nas operadoras médico-hospitalares, como os atendimentos ambulatoriais, exames, terapias, internaçőes, consultas médicas e as demais despesas assistenciais. Já nas operadoras exclusivamente odontológicas, os itens contemplados săo as consultas odontológicas, os exames odontológicos complementares, procedimentos odontológicos preventivos, demais procedimentos do rol odontológico e outros procedimentos năo pertencentes ao rol odontológico (BRASIL 2003). O grau de implantaçăo do SIP no 2ş trimestre de 2004 (Gráfico 2) representa o quantitativo de operadoras que enviaram o SIP no 2ş trimestre de 2004 e, portanto, refere-se ŕs informaçőes acerca da assistęncia prestada aos beneficiários dos planos de saúde durante esse período. Um total de 63% das operadoras ativas enviaram o SIP no 2ş trimestre de 2004, correspondendo a 34.956.314 de beneficiários, ou seja, 90,5% do total.  Na Tabela 5, verificamos a freqüęncia de utilizaçăo média anualizada com os dados do 1o semestre de cada ano, de acordo com os itens de despesas e tipo de contrataçăo de planos individuais e coletivos. Nota-se que a freqüęncia de utilizaçăo foi maior nos planos individuais em comparaçăo com os coletivos em todos os itens. 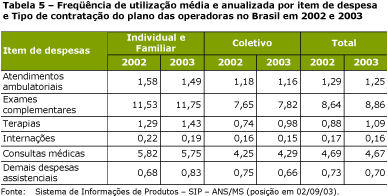 Em relaçăo ŕ despesa, no item internaçăo os valores foram maiores nos planos individuais. Houve aumento da despesa em todos os eventos no ano de 2003 (Tabela 6).  Ressalta-se o diagnóstico apontado por TEIXEIRA, BAHIA e VIANNA (2002) de que a especializaçăo, a possibilidade de escolha dos provedores de serviços, a ausęncia de responsabilidade pelo acompanhamento dos clientes e a baixíssima ocorręncia de açőes voltadas para a prevençăo e a promoçăo da saúde configuram-se como as principais características dos modelos de atençăo da saúde suplementar com o foco voltado para o pronto atendimento curativo dos seus beneficiários.  1 Vale destacar dois movimentos considerados marcos da história da Reforma Sanitária: a 8a Conferęncia Nacional de Saúde, ocorrida em 1986, arena democrática onde se discutiu e chegou-se ao consenso sobre as bases gerais do sistema que se buscava construir, e a Constituiçăo de 1988, que consagrou os princípios e diretrizes do SUS e da reforma pretendida (JORGE 2002). 2 No prazo - Operadoras que entregaram até 31/08/2004 Fora do prazo - Operadoras que entregaram após o dia 31/08/2004 Em débito - Operadoras que năo entregaram e que estiveram ativas no último dia do trimestre (em 30/06/2004) Total de Beneficiários - Quantidade de beneficiários informados (09/2004 ŕ ANS pelas operadoras) |
|||
|