Este texto não substitui o publicado no Diário Oficial da União

CAPÍTULO I - DAS REDES DE ATENÇÃO À SAÚDE (art. 2º ao art. 3º)
CAPÍTULO II - DAS REDES DE SERVIÇO DE SAÚDE (art. 4º)
CAPÍTULO III - DAS REDES DE PESQUISA EM SAÚDE (art. 5º)
CAPÍTULO IV - DAS DISPOSIÇÕES FINAIS (art. 6º ao art. 7º)
ANEXOS
Anexo I Diretrizes para Organização da Rede de Atenção à Saúde do SUS
TÍTULO I DAS DISPOSIÇÕES GERAIS (art. 1º ao art. 10)
CAPÍTULO I DAS DISPOSIÇÕES GERAIS (art. 11 ao art. 13)
CAPÍTULO II DA CONSTITUIÇÃO E HABILITAÇÃO COMO CPN NO ÂMBITO DA REDE ALYNE (art. 14 ao art. 20)
Seção I Dos Requisitos de Constituição de CPN em Conformidade com a Rede Alyne (art. 14 ao art. 18)
Seção II Da Habilitação como CPN no Âmbito da Rede Alyne (art. 19 ao art. 20)
CAPÍTULO I DAS DISPOSIÇÕES GERAIS (art. 37 ao art. 39)
CAPÍTULO II DO PRÉ-NATAL DE ALTO RISCO (art. 40 ao art. 44-B)
CAPÍTULO IV DA CASA DA GESTANTE, BEBÊ E PUERPERA (CGBP) (art. 52 ao art. 58)
CAPÍTULO II DA ORGANIZAÇÃO DOS LEITOS DE UNIDADES NEONATAL (art. 68 ao art. 88)
Seção I Do Serviço de Unidade de Terapia Intensiva Neonatal (UTIN) (art. 73 ao art. 77)
TÍTULO V DO ACOMPANHAMENTO DURANTE O TRABALHO DE PARTO, PARTO E PÓS-PARTO IMEDIATO (art. 92)
Anexo 1 do Anexo II MATRIZ DIAGNÓSTICA
Anexo 2 do Anexo II NOVOS EXAMES DE PRÉ-NATAL
Anexo 3 do Anexo II KIT PARA AS UBS
Anexo 4 do Anexo II KIT PARA AS GESTANTES
Anexo 5 do Anexo II KIT PARA AS PARTEIRAS TRADICIONAIS
Anexo 6 do Anexo II ESTRUTURA FÍSICA DO CENTRO DE PARTO NORMAL
Anexo 7 do Anexo II INDICADORES DO CENTRO DE PARTO NORMAL
Anexo 8 do Anexo II REQUISITOS COMPLEMENTARES PARA CONSTITUIÇÃO COMO CENTRO DE PARTO NORMAL
Anexo 10 do Anexo II TABELA COM CÁLCULO DO DIMENSIONAMENTO MÍNIMO DOS AMBIENTES
Anexo 11 do Anexo II ESTRUTURA DA CASA DA GESTANTE, BEBÊ E PUÉRPERA
Anexo 12 do Anexo II MATERIAL NECESSÁRIO PARA A REANIMAÇÃO DO RECÉM-NASCIDO
[Anexo 1 do] Anexo 13 do Anexo II TABELA DE SERVIÇO ESPECIALIZADO
Anexo III Rede de Atenção às Urgências e Emergências (RUE)
LIVRO I DAS DIRETRIZES DA REDE DE ATENÇÃO ÀS URGÊNCIAS (art. 2º ao art. 4º)
LIVRO II DOS COMPONENTES DA REDE DE ATENÇÃO ÀS URGÊNCIAS E SEUS OBJETIVOS (art. 5º ao art. 174)
CAPÍTULO II DAS PORTAS DE ENTRADA HOSPITALARES DE URGÊNCIA (art. 16 ao art. 17)
TÍTULO II DO COMPONENTE DO SERVIÇO DE ATENDIMENTO MÓVEL DE URGÊNCIA (SAMU 192) (art. 39 ao art. 62)
Seção I Das Definições (art. 40)
Seção II Da Composição do Componente SAMU 192 (art. 41 ao art. 44)
Subseção I Da Central de Regulação das Urgências (art. 41 ao art. 42)
Seção III Da Regionalização (art. 45 ao art. 48)
CAPÍTULO I DAS DEFINIÇÕES (art. 71)
CAPÍTULO II DAS DIRETRIZES DA UPA 24h (art. 72 ao art. 74)
CAPÍTULO III DO MODELO DE ORGANIZAÇÃO ASSISTENCIAL DA UPA 24H (art. 75)
CAPÍTULO V DA QUALIFICAÇÃO (art. 82 ao art. 85)
TÍTULO VI DOS CENTROS DE TRAUMA (art. 97 ao art. 121)
CAPÍTULO I DAS DISPOSIÇÕES GERAIS (art. 97 ao art. 101)
CAPÍTULO II DA ORGANIZAÇÃO DOS CENTROS DE TRAUMA (art. 102 ao art. 114)
Seção I Do Centro de Trauma Tipo I (art. 103 ao art. 106)
Seção II Do Centro de Trauma Tipo II (art. 107 ao art. 110)
Seção III Do Centro de Trauma Tipo III (art. 111 ao art. 114)
CAPÍTULO III DO REQUERIMENTO DE HABILITAÇÃO (art. 115 ao art. 118)
CAPÍTULO IV DO MONITORAMENTO E AVALIAÇÃO (art. 119 ao art. 121)
TÍTULO VII DOS CENTROS DE INFORMAÇÃO E ASSISTÊNCIA TOXICOLÓGICA (CIATox) (art. 122 ao art. 127)
TÍTULO X DO CUIDADO PROGRESSIVO AO PACIENTE CRÍTICO OU GRAVE
Seção I Da Equipe Multidisciplinar (art. 158 ao art. 161)
CAPÍTULO III DA ALTA HOSPITALAR RESPONSÁVEL (art. 166 ao art. 167)
CAPÍTULO IV DOS PARÂMETROS PARA O CÁLCULO DE LEITOS (art. 168)
LIVRO III DA OPERACIONALIZAÇÃO DA REDE DE ATENÇÃO ÀS URGÊNCIAS (art. 175)
LIVRO IV DAS DISPOSIÇÕES FINAIS (art. 176 ao art. 179)
Anexo 1 do Anexo III LISTA DOS PROCEDIMENTOS DE INTERNAÇÃO HOSPITALAR DE EMERGÊNCIA
Anexo 3 do Anexo III QUANTITATIVOS MÍNIMOS DE PROFISSIONAIS DA SALA DE REGULAÇÃO MÉDICA
Anexo 4 do Anexo III A REGULAÇÃO MÉDICA DAS URGÊNCIAS
Anexo 5 do Anexo III PADRONIZAÇÃO VISUAL E GRAFISMO DO CAPACETE
Anexo 6 do Anexo III PADRONIZAÇÃO VISUAL E GRAFISMO DA MOTOCICLETA
Anexo 7 do Anexo III ORIENTAÇÃO TÉCNICA QUANTO AO EMPREGO DAS MOTOCICLETAS
Anexo 10 do Anexo III DEFINIÇÃO DO NÚMERO DE LEITOS APLICÁVEL ÀS UPA 24H NOVAS E AMPLIADAS
Anexo 11 do Anexo III DEFINIÇÃO DOS VALORES DE INVESTIMENTO APLICÁVEIS ÀS UPA 24H NOVAS E AMPLIADAS
Anexo 16 do Anexo III MODELO TERMO DE COMPROMISSO
Anexo 17 do Anexo III LISTA DE CENTROS DE INFORMAÇÃO E ASSISTÊNCIA TOXICOLÓGICA (CIATOX)
Anexo 21 do Anexo III MODELO TERMO DE COMPROMISSO
Anexo IV Rede de Atenção à Saúde das Pessoas com Doenças Crônicas
Seção I Das Disposições Gerais (art. 2º ao art. 5º)
Seção II Das Competências das Esferas de Gestão (art. 6º ao art. 10)
Seção III Dos Componentes (art. 11 ao art. 22)
Seção I Das Disposições Gerais (art. 59 ao art. 60)
Seção IV Do Tratamento Dialítico em Trânsito (art. 71 ao art. 74)
Seção VI Das Equipes (art. 77 ao art. 85)
Seção I Das Disposições Gerais (art. 98 ao art. 99)
Seção II Da Rede de Atenção à Pessoa Tabagista (art. 100 ao art. 103)
Seção III Das Diretrizes para o Tratamento (art. 104)
Subseção I Das Disposições Gerais (art. 122 ao art. 125)
Subseção III Da Classificação dos Laboratórios no Âmbito da QualiCito (art. 128 ao art. 129)
Subseção IV Das Competências dos Entes Federados (art. 130 ao art. 134)
Subseção V Dos Critérios para Contratação de Laboratórios Tipo I e II (art. 135 ao art. 136)
Subseção VI Da Habilitação dos Laboratórios Tipo I e II (art. 137 ao art. 139)
Subseção VII Dos Critérios de Avaliação da Qualidade (art. 140 ao art. 142)
Subseção VIII Das Atribuições Comuns dos Laboratórios Tipos I e II (art. 143 ao art. 144)
Anexo 1 do Anexo IV DIRETRIZES GERAIS PARA O TRATAMENTO CIRÚRGICO DA OBESIDADE
Anexo 6 do Anexo IV INDICADORES DE QUALIDADE
Anexo 7 do Anexo IV SERVIÇO ESPECIALIZADO 130 - ATENÇÃO À DOENÇA RENAL CRÔNICA
Anexo 8 do Anexo IV AVALIAÇÃO E MONITORAMENTO
Anexo 9 do Anexo IV CONTROLE DE QUALIDADE DO EXAME CITOPATOLÓGICO CERVICO VAGINAL
Anexo 10 do Anexo IV EXAME DO CITOPATOLÓGICO CERVICO VAGINAL/MICROFLORA - RASTREAMENTO
Anexo 11 do Anexo IV EXAME DO CITOPATOLÓGICO CERVICO VAGINAL/MICROFLORA
Anexo V Rede de Atenção Psicossocial (RAPS)
TÍTULO I DAS DISPOSIÇÕES GERAIS (art. 2º ao art. 19)
CAPÍTULO I DO COMITÊ DE MOBILIZAÇÃO SOCIAL PARA A REDE DE ATENÇÃO PSICOSSOCIAL (art. 18 ao art. 19)
TÍTULO II DOS CENTROS DE ATENÇÃO PSICOSSOCIAL (art. 20 ao art. 50)
CAPÍTULO I DAS MODALIDADES DE SERVIÇOS DOS CENTROS DE ATENÇÃO PSICOSSOCIAL (art. 20 ao art. 26)
Seção I Das Disposições Gerais (art. 27 ao art. 30)
Seção II Do Funcionamento (art. 31 ao art. 34)
Subseção I Da Atenção Integral ao Usuário (art. 32)
Seção III Da Implantação e da Tipologia (art. 35 ao art. 37)
Seção I Das Diretrizes (art. 52 ao art. 54)
TÍTULO VIII DO CENTRO DE CONVIVÊNCIA - CECO (art. 106 ao art. 118)
Anexo 1 do Anexo V MATRIZ DIAGNÓSTICA DA REDE DE ATENÇÃO PSICOSSOCIAL
Anexo 3 do Anexo V FORMULÁRIOS
Anexo 4 do Anexo V DIRETRIZES DE FUNCIONAMENTO DOS SERVIÇOS RESIDENCIAIS TERAPÊUTICOS
Anexo 7 do Anexo V TABELAS 2 E 3
Anexo 8 do Anexo V CADASTRAMENTO PARA REPASSE DE RECURSO FINANCEIRO DE CUSTEIO MENSAL DE SRT TIPO I
Anexo 9 do Anexo V CADASTRO NACIONAL DOS SERVIÇOS RESIDENCIAIS TERAPÊUTICO
Anexo VI Rede de Cuidados à Pessoa com Deficiência
CAPÍTULO I DAS DISPOSIÇÕES GERAIS (art. 2º ao art. 10)
CAPÍTULO II DOS COMPONENTES DA REDE DE CUIDADOS À PESSOA COM DEFICIÊNCIA (art. 11 ao art. 24)
Subseção I Dos Estabelecimentos de Saúde Habilitados em Apenas Um Serviço de Reabilitação (art. 18)
Subseção II Dos Centros Especializados em Reabilitação (CER) (art. 19)
Subseção III Do Centro de Especialidade Odontológica (CEO) (art. 20 ao art. 21)
CAPÍTULO III DA CLASSIFICAÇÃO DOS CENTROS DE REABILITAÇÃO (CER) (art. 25)
CAPÍTULO V DOS SERVIÇOS DE ATENÇÃO À SAÚDE AUDITIVA (art. 32 ao art. 58)
Seção I Dos Serviços de Atenção à Saúde Auditiva (art. 32 ao art. 33)
Subseção I Das Disposições Gerais (art. 34 ao art. 35)
Subseção IV Do Monitoramento e Avaliação (art. 48 ao art. 51)
Anexo 1 do Anexo VI PROGRAMA MÍNIMO PARA CER
Anexo 2 do Anexo VI LIMITES FÍSICOS DOS SERVIÇOS DE ATENÇÃO À SAÚDE AUDITIVA
Anexo VII Redes Estaduais de Assistência à Saúde do Idoso
Anexo 1 do Anexo VII QUANTITATIVO DE CENTROS DE REFERÊNCIA POR ESTADO
Anexo VIII Redes Estaduais de Assistência a Queimados
Anexo 2 do Anexo VIII NORMAS PARA CADASTRAMENTO DE CENTROS DE REFERÊNCIA EM ASSISTÊNCIA A QUEIMADOS
Anexo IX Rede Nacional de Prevenção da Violência e Promoção da Saúde
Anexo X Rede Nacional de Atenção Integral à Saúde do Trabalhador e da Trabalhadora - RENASTT
CAPÍTULO I DAS DISPOSIÇÕES GERAIS (art. 1º ao art. 13)
CAPÍTULO II DAS DISPOSIÇÕES ESPECÍFICAS (art. 14 ao art. 30)
Anexo 1 do Anexo X DIRETRIZES PARA A ELABORAÇÃO DO PLANO ESTADUAL DE SAÚDE DO TRABALHADOR
Anexo 3 do Anexo X TABELAS DE DISTRIBUIÇÃO DOS CENTROS DE REFERÊNCIA EM SAÚDE DO TRABALHADOR
Anexo 4 do Anexo X DISTRIBUIÇÃO DOS CENTROS DE REFERÊNCIA EM SAÚDE DO TRABALHADOR
Anexo 5 do Anexo X FUNÇÕES DO MINISTÉRIO DA SAÚDE NA GESTÃO DA RENAST
Anexo 7 do Anexo X FUNÇÕES DAS SECRETARIAS MUNICIPAIS DE SAÚDE NA GESTÃO DA RENAST
Anexo 8 do Anexo X DISTRIBUIÇÃO DOS CENTROS DE REFERÊNCIA EM SAÚDE DO TRABALHADOR
Anexo XI Rede Brasileira de Centros e Serviços de Informação sobre Medicamentos (REBRACIM)
CAPÍTULO I DAS DISPOSIÇÕES GERAIS (art. 1º ao art. 4º)
CAPÍTULO II DA COMPOSIÇÃO E ORGANIZAÇÃO (art. 5º ao art. 12)
Seção I Do Comitê Gestor (art. 7º ao art. 10)
Anexo 1 do Anexo XII QUADRO DAS ESCOLAS TÉCNICAS E CENTROS FORMADORES DO SUS
Anexo XIII Rede de Ensino para a Gestão Estratégica do Sistema Único de Saúde (REGESUS)
Anexo XIV Rede Brasileira de Avaliação de Tecnologias em Saúde (REBRATS)
CAPÍTULO I DA NATUREZA E OBJETIVOS (art. 2º ao art. 4º)
CAPÍTULO II DA COMPOSIÇÃO E ORGANIZAÇÃO (art. 5º ao art. 13)
Anexo XV Redes Nacionais de Pesquisa em Saúde (RNPS)
Anexo XVI Rede Nacional de Pesquisa sobre Política de Saúde (RNPPS)
Anexo XVII Rede Nacional de Pesquisa Clínica (RNPC) em Hospitais de Ensino
Anexo 1 do Anexo XVII INSTITUIÇÕES PERTENCENTES À REDE NACIONAL DE PESQUISA CLÍNICA
Anexo XVIII Rede Nacional de Pesquisa Clínica em Câncer (RNPCC)
Anexo XIX Rede Nacional de Pesquisa em Doenças Cardiovasculares (RNPDC)
Anexo XX Rede Nacional de Terapia Celular (RNTC)
Anexo XXI Rede Nacional de Pesquisas em Doenças Negligenciadas (RNPDN)
Anexo XXII Rede Nacional de Pesquisas em Acidente Vascular Cerebral (RNPAVC)
Anexo XXIII Rede Nacional de Especialistas em Zika e Doenças Correlatas (RENEZIKA)
Anexo XXIV Rede Interagencial de Informações para a Saúde (RIPSA)
CAPÍTULO I DAS DISPOSIÇÕES GERAIS (art. 1º ao art. 6º)
CAPÍTULO II DO COMITÊ GESTOR DO INQUÉRITO NACIONAL DE SAÚDE (INS) (art. 7º ao art. 11)
Anexo XXV Políticas Informadas por Evidências (EVIDENCE-INFORMED POLICY NETWORK – EVIPNET)
Anexo XXVI Rede Nacional de Vigilância Epidemiológica Hospitalar - Renaveh (art. 1° ao art. 9°)
Anexo XXX Rede de Atenção à Saúde Bucal
CAPÍTULO I DAS DISPOSIÇÕES GERAIS (art. 2º ao art. 3º)
CAPÍTULO II DA ESTRUTURA OPERACIONAL (art. 4º ao art. 6º)
CAPÍTULO III DAS COMPETÊNCIAS E RESPONSABILIDADES (art. 7º ao art. 8º)
Anexo XXX[A] Rede de Prevenção e Controle do Câncer - RPCC
CAPÍTULO I DAS DISPOSIÇÕES GERAIS (art. 1º ao art. 4º)
CAPÍTULO II DOS COMPONENTES DA RPCC (art. 5º ao art. 16)
Seção I Dos componentes da Atenção Primária à Saúde (art. 6º ao art. 7º)
Seção II Dos Componentes da Atenção Especializada (art. 8º ao art. 12)
Seção III Dos Componentes de Sistemas de Apoio (art. 13)
Seção IV Do Componente de sistemas logísticos (art. 14)
CAPÍTULO III DOS CUIDADOS PALIATIVOS NA RPCC (art. 17 ao art. 18)
CAPÍTULO IV DAS COMPETÊNCIAS DAS ESFERAS DE GESTÃO (art. 19 ao art. 23)
Anexo XXX[B] Rede de Imunobiológicos para Pessoas com Situações Especiais - RIE
CAPÍTULO I DAS DISPOSIÇÕES GERAIS (art. 1º ao art. 4º)
CAPÍTULO II DAS DIRETRIZES (art. 5º)
CAPÍTULO III DA COMPOSIÇÃO (art. 6º)
CAPÍTULO IV DO CENTRO DE REFERÊNCIA EM IMUNOBIOLÓGICOS ESPECIAIS - CRIE (art. 7º ao art. 9º)
CAPÍTULO V DO CENTRO INTERMEDIÁRIO DE IMUNOBIOLÓGICO ESPECIAL - CIIE (art. 10 ao art. 11)
CAPÍTULO VI SALAS DE VACINAS DO SISTEMA ÚNICO DE SAÚDE (art. 12)
CAPÍTULO VII DAS AVALIAÇÕES CLÍNICAS E LIBERAÇÃO DOS IMUNOBIOLÓGICOS (art. 13 ao art. 16)
Anexo XXX[C] Da Rede de Economia e Desenvolvimento em Saúde - Rede Ecos
Voltar ao início do SumarioCAPÍTULO I DAS DISPOSIÇÕES GERAIS (art. 1º ao art. 5º)
CAPÍTULO II DO COMITÊ GESTOR (art. 6º ao art. 12)
CAPÍTULO III DAS CÂMARAS TÉCNICAS (art. 13 ao art. 25)
Seção I Câmara Técnica do Sistema de Informações sobre Orçamentos Públicos em Saúde (CT-SIOPS) (art. 14 ao art. 19)
Seção II Da Câmara Técnica do Banco de Preços em Saúde (CT-BPS) (art. 15 ao art. 25)
Portaria de ConsolidaÇÃo nº 3, de 28 de Setembro de 2017
Consolidação das normas sobre as redes do Sistema Único de Saúde.
O MINISTRO DE ESTADO DA SAÚDE, no uso das atribuições que lhe confere o art. 87, parágrafo único, incisos I e II, da Constituição, resolve:
Art. 1º As redes temáticas de atenção às saúde, as redes de serviço de saúde e as redes de pesquisa em saúde do Sistema Único de Saúde (SUS) obedecerão ao disposto nesta Portaria.
CAPÍTULO I
DAS REDES DE ATENÇÃO À SAÚDE
Art. 2º As diretrizes para a organização da Rede de Atenção à Saúde no âmbito do SUS obedecerão ao disposto no Anexo I. (Origem: PRT MS/GM 4279/2010, Art. 1º)
Art. 3º São Redes Temáticas de Atenção à Saúde:
I - Rede Alyne, na forma do Anexo II; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
II - Rede de Atenção às Urgências e Emergências (RUE), na forma do Anexo III;
III - Rede de Atenção à Saúde das Pessoas com Doenças Crônicas, na forma do Anexo IV;
IV - Rede de Atenção Psicossocial (RAPS), na forma do Anexo V;
V - Rede de Cuidados à Pessoa com Deficiência, na forma do Anexo VI;
VI - Rede de Atenção à Saúde Bucal - RASB, na forma do Anexo XXX. (Redação dada pelas PRT GM/MS n° 6.213 de 19.12.2024)
VII - Rede de Prevenção e Controle do Câncer-RPCC na forma do Anexo XXX[A]. (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
CAPÍTULO II
DAS REDES DE SERVIÇO DE SAÚDE
Art. 4º São Redes de Serviço de Saúde:
I - Redes Estaduais de Assistência à Saúde do Idoso, na forma do Anexo VII;
II - Redes Estaduais de Assistência a Queimados, na forma do Anexo VIII.
III - Rede Nacional de Prevenção da Violência e Promoção da Saúde, na forma do Anexo IX;
IV - Rede Nacional de Atenção Integral à Saúde do Trabalhador (RENAST), na forma do Anexo X;
V - Rede Brasileira de Centros e Serviços de Informação sobre Medicamentos (REBRACIM), na forma do Anexo XI;
VI - Rede de Escolas Técnicas e Centros Formadores vinculados às instâncias gestoras do Sistema Único de Saúde (RETSUS), na forma do Anexo XII;
VII - Rede de Ensino para a Gestão Estratégica do Sistema Único de Saúde (REGESUS), na forma do Anexo XIII;
VIII - Rede Brasileira de Avaliação de Tecnologias em Saúde (REBRATS), na forma do Anexo XIV.
IX - Rede Nacional de Vigilância Epidemiológica Hospitalar (Renaveh). (Redação dada pela PRT GM/MS nº 1.694 de 23.07.2021)
X - Rede Nacional de Vigilância, Alerta e Resposta às Emergências em Saúde Pública do Sistema Único de Saúde (Rede VIGIAR-SUS) na forma do Anexo XXVII. (Redação dada pela PRT GM/MS nº 1.802 de 03.08.2021)
XI - Rede Nacional dos Centros de Informações Estratégicas em Vigilância em Saúde - Rede CIEVS, na forma do Anexo XXVIII. (Redação dada pela PRT GM/MS nº 4.641 de 28.12.2022)
XII - Rede de Imunobiológicos para Pessoas com Situações Especiais - RIE, na forma do Anexo XXX[A]. (Redação dada pela PRT GM/MS n° 6.623 de 14.02.2025)
CAPÍTULO III
DAS REDES DE PESQUISA EM SAÚDE
Art. 5º São Redes de Pesquisa em Saúde:
I - Redes Nacionais de Pesquisa em Saúde (RNPS), na forma do Anexo XV;
II - (Revogado pela PRT GM/MS nº 3.136 de 27.07.2022)
III - (Revogado pela PRT GM/MS nº 3.136 de 27.07.2022)
IV - (Revogado pela PRT GM/MS nº 3.136 de 27.07.2022)
V - (Revogado pela PRT GM/MS nº 3.136 de 27.07.2022)
VI - Rede Nacional de Terapia Celular (RNTC), na forma do Anexo XX;
VII - (Revogado pela PRT GM/MS nº 3.136 de 27.07.2022)
VIII - Rede Nacional de Pesquisas em Acidente Vascular Cerebral (RNPAVC), na forma do Anexo XXII;
IX - (Revogado pela PRT GM/MS nº 3.136 de 27.07.2022)
X - Rede Interagencial de Informações para a Saúde (RIPSA), na forma do Anexo XXIV;
XI - Políticas Informadas por Evidências (EVIDENCE-INFORMED POLICY NETWORK - EVIPNET), na forma do Anexo XXV; e (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
XII - Rede de Economia e Desenvolvimento em Saúde - Rede Ecos, na forma do Anexo XXX[C]. (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
CAPÍTULO IV
DAS DISPOSIÇÕES FINAIS
Art. 6º Ficam revogadas, por consolidação, as seguintes normas:
I - Portaria nº 4279/GM/MS, de 30 de dezembro de 2010, publicada no Diário Oficial da União, Seção 1, de 31 de dezembro de 2010, p. 88;
II - arts. 1º a 9º e 12 da Portaria nº 1459/GM/MS, de 24 de junho de 2011, publicada no Diário Oficial da União, Seção 1, de 27 de junho de 2011, p. 109;
III - arts. 1º a 10, 41 a 49, 51 a 56 da Portaria nº 11/GM/MS, de 7 de janeiro de 2015, publicada no Diário Oficial da União, Seção 1, de 8 de janeiro de 2015, p. 30;
IV - arts. 1º a 23, 34, 37 a 39 da Portaria nº 1020/GM/MS, de 29 de maio de 2013, publicada no Diário Oficial da União, Seção 1, de 31 de maio de 2013, p. 72;
V - Portaria nº 1481/GM/MS, de 13 de junho de 2017, publicada no Diário Oficial da União, Seção 1, de 14 de junho de 2017, p. 75;
VI - Portaria nº 930/GM/MS, de 10 de maio de 2012, publicada no Diário Oficial da União, Seção 1, de 11 de maio de 2012, p. 138;
VII - Portaria nº 2418/GM/MS, de 2 de dezembro de 2005, publicada no Diário Oficial da União, Seção 1, de 6 de dezembro de 2005, p. 32;
VIII - Portaria nº 1084/GM/MS, de 28 de abril de 2017, publicada no Diário Oficial da União, Seção 1, de 2 de maio de 2017, p. 52;
IX - Portaria nº 1600/GM/MS, de 7 de julho de 2011, publicada no Diário Oficial da União, Seção 1, de 8 de julho de 2011, p. 69;
X - arts. 2º a 6º, 11, 27 a 29 e 1º da Portaria nº 2395/GM/MS, de 11 de outubro de 2011, publicada no Diário Oficial da União, Seção 1, de 13 de outubro de 2011, p. 79;
XI - Portaria nº 479/GM/MS, de 15 de abril de 1999, publicada no Diário Oficial da União, Seção 1, de 16 de abril de 1999, p. 79;
XII - Portaria nº 2923/GM/MS, de 9 de junho de 1998, publicada no Diário Oficial da União, Seção 1, de 15 de junho de 1998, p. 44;
XIII - arts. 1º a 11, 42 a 46 da Portaria nº 1010/GM/MS, de 21 de maio de 2012, publicada no Diário Oficial da União, Seção 1, de 22 de maio de 2012, p. 87;
XIV - Portaria nº 2657/GM/MS, de 16 de dezembro de 2004, publicada no Diário Oficial da União, Seção 1, de 17 de dezembro de 2004, p. 76;
XV - arts. 1º, 2º, 4º, 5º, 9º e 10 da Portaria nº 2971/GM/MS, de 8 de dezembro de 2008, publicada no Diário Oficial da União, Seção 1, de 9 de dezembro de 2008, p. 69;
XVI - arts. 1º a 6º e 12 da Portaria nº 2338/GM/MS, de 3 de outubro de 2011, publicada no Diário Oficial da União, Seção 1, de 4 de outubro de 2011, p. 28;
XVII - arts. 1º a 12, 29 a 31, 33, 37 a 40, 42 a 45 da Portaria nº 10/GM/MS, de 3 de janeiro de 2017, publicada no Diário Oficial da União, Seção 1, de 4 de janeiro de 2017, p. 34;
XVIII - Portaria nº 1365/GM/MS, de 8 de julho de 2013, publicada no Diário Oficial da União, Seção 1, de 12 de julho de 2013, p. 166;
XIX - arts. 1º a 5º, 7º a 23, 28 a 30 da Portaria nº 1366/GM/MS, de 8 de julho de 2013, publicada no Diário Oficial da União, Seção 1, de 12 de julho de 2013, p. 166;
XX - Portaria nº 1678/GM/MS, de 6 de outubro de 2015, publicada no Diário Oficial da União, Seção 1, de 6 de outubro de 2015, p. 55;
XXI - arts. 1º, 3º a 8º, 13, 14 e 16 da Portaria nº 665/GM/MS, de 12 de abril de 2012, publicada no Diário Oficial da União, Seção 1, de 13 de abril de 2012, p. 35;
XXII - arts. 1º a 5º e 10 da Portaria nº 2994/GM/MS, de 13 de dezembro de 2011, publicada no Diário Oficial da União, Seção 1, de 16 de dezembro de 2011, p. 118;
XXIII - Portaria nº 895/GM/MS, de 31 de março de 2017, publicada no Diário Oficial da União, Seção 1, de 3 de março de 2017, p. 78;
XXIV - arts. 1º a 20, 37, 39 a 42 e 45 da Portaria nº 2809/GM/MS, de 7 de dezembro de 2012, publicada no Diário Oficial da União, Seção 1, de 10 de dezembro de 2012, p. 36;
XXV - Portaria nº 905/GM/MS, de 16 de agosto de 2000, publicada no Diário Oficial da União, Seção 1, de 18 de agosto de 2000, p. 119;
XXVI - Portaria nº 483/GM/MS, de 1 de abril de 2014, publicada no Diário Oficial da União, Seção 1, de 2 de abril de 2014, p. 50;
XXVII - Portaria nº 424/GM/MS, de 19 de março de 2013, publicada no Diário Oficial da União, Seção 1, de 20 de março de 2013, p. 23;
XXVIII - Portaria nº 62/GM/MS, de 6 de janeiro de 2017, publicada no Diário Oficial da União, Seção 1, de 9 de janeiro de 2017, p. 31;
XXIX - arts. 1º a 5º, 8º a 23 e 25 da Portaria nº 425/GM/MS, de 19 de março de 2013, publicada no Diário Oficial da União, Seção 1, de 20 de março de 2013, p. 25;
XXX - arts. 1º a 31, 34 a 39, 48 e 49 da Portaria nº 389/GM/MS, de 13 de março de 2014, publicada no Diário Oficial da União, Seção 1, de 14 de março de 2014, p. 34;
XXXI - Portaria nº 571/GM/MS, de 5 de abril de 2013, publicada no Diário Oficial da União, Seção 1, de 8 de abril de 2013, p. 56;
XXXII - arts. 1º a 6º, 16 a 19 e 21 da Portaria nº 189/GM/MS, de 31 de janeiro de 2014, publicada no Diário Oficial da União, Seção 1, de 3 de fevereiro de 2014, p. 31;
XXXIII - arts. 1º a 25, 29, 32, 35 e 36-A da Portaria nº 3388/GM/MS, de 30 de dezembro de 2013, publicada no Diário Oficial da União, Seção 1, de 31 de dezembro de 2013, p. 42;
XXXIV - Portaria nº 3088/GM/MS, de 23 de dezembro de 2011, publicada no Diário Oficial da União, Seção 1, de 26 de dezembro de 2011, p. 230;
XXXV - Portaria nº 1306/GM/MS, de 27 de junho de 2012, publicada no Diário Oficial da União, Seção 1, de 28 de junho de 2012, p. 196;
XXXVI - arts. 1º a 6º e 9º da Portaria nº 336/GM/MS, de 19 de fevereiro de 2002, publicada no Diário Oficial da União, Seção 1, de 20 de fevereiro de 2002, p. 22;
XXXVII - arts. 1º a 11 da Portaria nº 130/GM/MS, de 26 de janeiro de 2012, publicada no Diário Oficial da União, Seção 1, de 27 de janeiro de 2012, p. 39;
XXXVIII - arts. 1º a 12 e 17 da Portaria nº 121/GM/MS, de 25 de janeiro de 2012, publicada no Diário Oficial da União, Seção 1, de 26 de janeiro de 2012, p. 45;
XXXIX - Portaria nº 148/GM/MS, de 31 de janeiro de 2012, publicada no Diário Oficial da União, Seção 1, de 1 de fevereiro de 2012, p. 33;
XL - Portaria nº 2391/GM/MS, de 26 de dezembro de 2002, publicada no Diário Oficial da União, Seção 1, de 27 de dezembro de 2002, p. 349;
XLI - Portaria nº 106/GM/MS, de 11 de fevereiro de 2000, publicada no Diário Oficial da União, Seção 1, de 14 de fevereiro de 2000, p. 49;
XLII - Portaria nº 678/GM/MS, de 30 de março de 2006, publicada no Diário Oficial da União, Seção 1, de 31 de março de 2006, p. 132;
XLIII - Portaria nº 3090/GM/MS, de 23 de dezembro de 2011, publicada no Diário Oficial da União, Seção 1, de 26 de dezembro de 2011, p. 233;
XLIV - Portaria nº 793/GM/MS, de 24 de abril de 2012, publicada no Diário Oficial da União, Seção 1, de 25 de abril de 2012, p. 94;
XLV - art. 1º da Portaria nº 1303/GM/MS, de 28 de junho de 2013, publicada no Diário Oficial da União, Seção 1, de 1 de julho de 2013, p. 45;
XLVI - Portaria nº 479/GM/MS, de 23 de março de 2016, publicada no Diário Oficial da União, Seção 1, de 24 de março de 2016, p. 45;
XLVII - arts. 1º e 8º da Portaria nº 626/GM/MS, de 23 de março de 2006, publicada no Diário Oficial da União, Seção 1, de 24 de março de 2006, p. 53;
XLVIII - arts. 1º a 14, 16 a 18, 23, 25 a 27, 31, 33, 34 e 36 da Portaria nº 2776/GM/MS, de 18 de dezembro de 2014, publicada no Diário Oficial da União, Seção 1, de 19 de dezembro de 2014, p. 183;
XLIX - Portaria nº 702/GM/MS, de 12 de abril de 2002, publicada no Diário Oficial da União, Seção 1, de 16 de abril de 2002, p. 28;
L - Portaria nº 1273/GM/MS, de 21 de novembro de 2000, publicada no Diário Oficial da União, Seção 1, de 23 de novembro de 2000, p. 51;
LI - Portaria nº 936/GM/MS, de 18 de maio de 2004, publicada no Diário Oficial da União, Seção 1, de 20 de maio de 2004, p. 52;
LII - arts. 1º a 9º, 12, 16 a 18 da Portaria nº 1679/GM/MS, de 19 de setembro de 2002, publicada no Diário Oficial da União, Seção 1, de 20 de setembro de 2002, p. 53;
LIII - arts. 1º a 9º, 12 a 17 da Portaria nº 2728/GM/MS, de 11 de novembro de 2009, publicada no Diário Oficial da União, Seção 1, de 12 de novembro de 2009, p. 76;
LIV - Portaria nº 2978/GM/MS, de 15 de dezembro de 2011, publicada no Diário Oficial da União, Seção 1, de 16 de dezembro de 2011, p. 89;
LV - Portaria nº 2647/GM/MS, de 4 de novembro de 2013, publicada no Diário Oficial da União, Seção 1, de 5 de novembro de 2013, p. 41;
LVI - Portaria nº 2970/GM/MS, de 25 de novembro de 2009, publicada no Diário Oficial da União, Seção 1, de 26 de novembro de 2009, p. 48;
LVII - Portaria nº 176/GM/MS, de 27 de janeiro de 2006, publicada no Diário Oficial da União, Seção 1, de 30 de janeiro de 2006, p. 76;
LVIII - Portaria nº 2915/GM/MS, de 12 de dezembro de 2011, publicada no Diário Oficial da União, Seção 1, de 13 de dezembro de 2011, p. 62;
LIX - Portaria nº 137/GM/MS, de 24 de janeiro de 2014, publicada no Diário Oficial da União, Seção 1, de 27 de janeiro de 2014, p. 27;
LX - Portaria nº 193/GM/MS, de 3 de fevereiro de 2014, publicada no Diário Oficial da União, Seção 1, de 3 de fevereiro de 2014, p. 34;
LXI - Portaria nº 794/GM/MS, de 13 de abril de 2011, publicada no Diário Oficial da União, Seção 1, de 15 de abril de 2011, p. 56;
LXII - Portaria nº 192/GM/MS, de 31 de janeiro de 2014, publicada no Diário Oficial da União, Seção 1, de 3 de fevereiro de 2014, p. 33;
LXIII - Portaria nº 190/GM/MS, de 31 de janeiro de 2014, publicada no Diário Oficial da União, Seção 1, de 3 de fevereiro de 2014, p. 33;
LXIV - Portaria nº 194/GM/MS, de 31 de janeiro de 2014, publicada no Diário Oficial da União, Seção 1, de 3 de fevereiro de 2014, p. 34;
LXV - Portaria nº 191/GM/MS, de 31 de janeiro de 2014, publicada no Diário Oficial da União, Seção 1, de 3 de fevereiro de 2014, p. 33;
LXVI - Portaria nº 195/GM/MS, de 31 de janeiro de 2014, publicada no Diário Oficial da União, Seção 1, de 3 de fevereiro de 2014, p. 35;
LXVII - Portaria nº 1046/GM/MS, de 20 de maio de 2016, publicada no Diário Oficial da União, Seção 1, de 23 de maio de 2016, p. 108;
LXVIII - Portaria nº 495/GM/MS, de 10 de março de 2006, publicada no Diário Oficial da União, Seção 1, de 13 de março de 2006, p. 52;
LXIX - Portaria nº 1811/GM/MS, de 12 de agosto de 2009, publicada no Boletim de Serviço do MS, de 17 de agosto de 2009, p. 1;
LXX - Portaria nº 2363/GM/MS, de 7 de outubro de 2009, publicada no Diário Oficial da União, Seção 1, de 8 de outubro de 2009, p. 90.
Art. 7º Esta portaria entra em vigor na data de sua publicação.
RICARDO BARROS
ANEXO I
Diretrizes para Organização da Rede de Atenção à Saúde do SUS (Origem: PRT MS/GM 4279/2010, Anexo 1)
DIRETRIZES PARA ORGANIZAÇÃO DA REDE DE ATENÇÃO À SAÚDE DO SUS
O presente documento trata das diretrizes para a estruturação da Rede de Atenção à Saúde (RAS) como estratégia para superar a fragmentação da atenção e da gestão nas Regiões de Saúde e aperfeiçoar o funcionamento político-institucional do Sistema Único de Saúde (SUS) com vistas a assegurar ao usuário o conjunto de ações e serviços que necessita com efetividade e eficiência.
Esse documento estabelece os fundamentos conceituais e operativos essenciais ao processo de organização da RAS, entendendo que o seu aprofundamento constituirá uma série de temas técnicos e organizacionais a serem desenvolvidos, em função da agenda de prioridades e da sua modelagem.
O texto foi elaborado a partir das discussões internas das áreas técnicas do Ministério da Saúde e no Grupo de trabalho de Gestão da Câmara Técnica da Comissão Intergestores Tripartite, composto com representantes do Conselho Nacional de Secretarias Municipais de Saúde (CONASEMS), do Conselho Nacional de Secretários de Saúde (CONASS) e do Ministério da Saúde (MS).
O conteúdo dessas orientações está fundamentado no arcabouço normativo do SUS, com destaque para as Portarias do Pacto pela Saúde, a Política Nacional de Atenção Básica (PNAB), a Política Nacional de Promoção a Saúde (PNPS), na publicação da Regionalização Solidária e Cooperativa, além das experiências de apoio à organização da RAS promovidas pelo Ministério da Saúde (MS) e Conselho Nacional de Secretários de Saúde (CONASS) em regiões de saúde de diversos estados.
O documento está organizado da seguinte forma: justificativa abordando por que organizar rede de atenção à saúde, os principais conceitos, fundamentos e atributos da rede de atenção à saúde, os elementos constitutivos da rede, as principais ferramentas de microgestão dos serviços e, diretrizes com algumas estratégias para a implementação da rede de atenção à saúde.
1. POR QUE ORGANIZAR REDE DE ATENÇÃO À SAÚDE NO SUS
Embora sejam inegáveis e representativos os avanços alcançados pelo SUS nos últimos anos, torna-se cada vez mais evidente a dificuldade em superar a intensa fragmentação das ações e serviços de saúde e qualificar a gestão do cuidado no contexto atual.
O modelo de atenção à saúde vigente fundamentado nas ações curativas, centrado no cuidado médico e estruturado com ações e serviços de saúde dimensionados a partir da oferta, tem se mostrado insuficiente para dar conta dos desafios sanitários atuais e, insustentável para os enfrentamentos futuros.
O cenário brasileiro é caracterizado pela diversidade de contextos regionais com marcantes diferenças sócio econômicas e de necessidades de saúde da população entre as regiões, agravado pelo elevado peso da oferta privada e seus interesses e pressões sobre o mercado na área da saúde e pelo desafio de lidar com a complexa inter-relação entre acesso, escala, escopo, qualidade, custo e efetividade que demonstram a complexidade do processo de constituição de um sistema unificado e integrado no país.
Consequentemente, a organização da atenção e da gestão do SUS expressa o cenário apresentado e se caracteriza por intensa fragmentação de serviços, programas, ações e práticas clínicas demonstrado por: (1) lacunas assistenciais importantes; (2) financiamento público insuficiente, fragmentado e baixa eficiência no emprego dos recursos, com redução da capacidade do sistema de prover integralidade da atenção à saúde; (3) configuração inadequada de modelos de atenção, marcada pela incoerência entre a oferta de serviços e a necessidade de atenção, não conseguindo acompanhar a tendência de declínio dos problemas agudos e de ascensão das condições crônicas; (4) fragilidade na gestão do trabalho com o grave problema de precarização e carência de profissionais em número e alinhamento com a política pública; (5) a pulverização dos serviços nos municípios; e (6) pouca inserção da Vigilância e Promoção em Saúde no cotidiano dos serviços de atenção, especialmente na Atenção Primária em Saúde (APS).
Considera-se, ainda, o atual perfil epidemiológico brasileiro, caracterizado por uma tripla carga de doença que envolve a persistência de doenças parasitárias, infecciosas e desnutrição características de países subdesenvolvidos, importante componente de problemas de saúde reprodutiva com mortes maternas e óbitos infantis por causas consideradas evitáveis, e o desafio das doenças crônicas e seus fatores de risco como sedentarismo, tabagismo, alimentação inadequada, obesidade e o crescimento das causas externas em decorrência do aumento da violência e dos acidentes de trânsito, trazendo a necessidade de ampliação do foco da atenção para o manejo das condições crônicas, mas atendendo, concomitantemente, as condições agudas.
Superar os desafios e avançar na qualificação da atenção e da gestão em saúde requer forte decisão dos gestores do SUS, enquanto protagonistas do processo instituidor e organizador do sistema de saúde. Essa decisão envolve aspectos técnicos, éticos, culturais, mas, principalmente, implica no cumprimento do pacto político cooperativo entre as instâncias de gestão do Sistema, expresso por uma "associação fina da técnica e da política", para garantir os investimentos e recursos necessários à mudança.
A solução está em inovar o processo de organização do sistema de saúde, redirecionando suas ações e serviços no desenvolvimento da RAS para produzir impacto positivo nos indicadores de saúde da população.
Experiências têm demonstrado que a organização da RAS tendo a APS como coordenadora do cuidado e ordenadora da rede, se apresenta como um mecanismo de superação da fragmentação sistêmica; são mais eficazes, tanto em termos de organização interna (alocação de recursos, coordenação clínica, etc.), quanto em sua capacidade de fazer face aos atuais desafios do cenário socioeconômico, demográfico, epidemiológico e sanitário.
No Brasil, o debate em torno da busca por maior integração adquiriu nova ênfase a partir do Pacto pela Saúde, que contempla o acordo firmado entre os gestores do SUS e ressalta a relevância de aprofundar o processo de regionalização e de organização do sistema de saúde sob a forma de Rede como estratégias essenciais para consolidar os princípios de Universalidade, Integralidade e Equidade, se efetivando em três dimensões:
Pacto Pela Vida: compromisso com as prioridades que apresentam impacto sobre a situação de saúde da população brasileira;
Pacto em Defesa do SUS: compromisso com a consolidação os fundamentos políticos e princípios constitucionais do SUS.
Pacto de Gestão: compromisso com os princípios e diretrizes para a descentralização, regionalização, financiamento, planejamento, programação pactuada e integrada, regulação, participação social, gestão do trabalho e da educação em saúde.
O Pacto de Gestão estabeleceu o espaço regional como lócus privilegiado de construção das responsabilidades pactuadas, uma vez que é esse espaço que permite a integração de políticas e programas por meio da ação conjunta das esferas federal, estadual e municipal.
A construção dessa forma de relações intergovernamentais no SUS requer o cumprimento das responsabilidades assumidas e metas pactuadas, sendo cada esfera de governo co-responsável pela gestão do conjunto de políticas com responsabilidades explicitadas.
Em sintonia com o Pacto pela Saúde, foi aprovada a Política Nacional de Atenção Básica (PNAB) e a Política Nacional de Promoção à Saúde (PNPS), ambas voltadas para a configuração de um modelo de atenção capaz de responder as condições crônicas e as condições agudas e promover ações de vigilância e promoção a saúde, efetivando a APS como eixo estruturante da RAS no SUS.
No campo das políticas públicas, comprometida com a garantia de oferecer acesso equânime ao conjunto de ações e serviços de saúde, a organização do Sistema em rede possibilita a construção de vínculos de solidariedade e cooperação. Nesse processo, o desenvolvimento da Rede de Atenção à Saúde é reafirmado como estratégia de reestruturação do sistema de saúde, tanto no que se refere a sua organização, quanto na qualidade e impacto da atenção prestada, e representa o acúmulo e o aperfeiçoamento da política de saúde com aprofundamento de ações efetivas para a consolidação do SUS como política pública voltada para a garantia de direitos constitucionais de cidadania.
2. CONCEITOS
A Rede de Atenção à Saúde é definida como arranjos organizativos de ações e serviços de saúde, de diferentes densidades tecnológicas, que integradas por meio de sistemas de apoio técnico, logístico e de gestão, buscam garantir a integralidade do cuidado.
O objetivo da RAS é promover a integração sistêmica, de ações e serviços de saúde com provisão de atenção contínua, integral, de qualidade, responsável e humanizada, bem como incrementar o desempenho do Sistema, em termos de acesso, equidade, eficácia clínica e sanitária; e eficiência econômica.
Caracteriza-se pela formação de relações horizontais entre os pontos de atenção com o centro de comunicação na Atenção Primária à Saúde (APS), pela centralidade nas necessidades em saúde de uma população, pela responsabilização na atenção contínua e integral, pelo cuidado multiprofissional, pelo compartilhamento de objetivos e compromissos com os resultados sanitários e econômicos.
Fundamenta-se na compreensão da APS como primeiro nível de atenção, enfatizando a função resolutiva dos cuidados primários sobre os problemas mais comuns de saúde e a partir do qual se realiza e coordena o cuidado em todos os pontos de atenção.
Os pontos de atenção à saúde são entendidos como espaços onde se ofertam determinados serviços de saúde, por meio de uma produção singular.
São exemplos de pontos de atenção à saúde: os domicílios, as unidades básicas de saúde, as unidades ambulatoriais especializadas, os serviços de hemoterapia e hematologia, os centros de apoio psicossocial, as residências terapêuticas, entre outros. Os hospitais podem abrigar distintos pontos de atenção à saúde: o ambulatório de pronto atendimento, a unidade de cirurgia ambulatorial, o centro cirúrgico, a maternidade, a unidade de terapia intensiva, a unidade de hospital/dia, entre outros.
Todos os pontos de atenção a saúde são igualmente importantes para que se cumpram os objetivos da rede de atenção à saúde e se diferenciam, apenas, pelas distintas densidades tecnológicas que os caracterizam.
Para assegurar seu compromisso com a melhora de saúde da população, integração e articulação na lógica do funcionamento da RAS, com qualidade e eficiência para os serviços e para o Sistema, faz-se necessária a criação de mecanismos formais de contratualização entre os entes reguladores / financiadores e os prestadores de serviço.
Quando esses contratos abrangem todos os pontos de atenção da rede o Sistema passa a operar em modo de aprendizagem, ou seja, a busca contínua por uma gestão eficaz, eficiente e qualificada, de forma a proporcionar a democratização e a transparência ao SUS.
A contratualização/contratos de gestão, nesse contexto, pode ser definida como o modo de pactuação da demanda quantitativa e qualitativa na definição clara de responsabilidades, de objetivos de desempenho, incluindo tanto os sanitários, quanto os econômicos, resultando dessa negociação um compromisso explícito entre ambas as partes. Esse processo deve resultar, ainda, na fixação de critérios e instrumentos de acompanhamento e avaliação de resultados, metas e indicadores definidos. Dentre os objetivos da contratualização destacam-se:
Melhorar o nível de saúde da população;
Responder com efetividade às necessidades em saúde;
Obter um efetivo e rigoroso controle sobre o crescimento das despesas de origem pública com a saúde;
Alcançar maior eficiência gestora no uso de recursos escassos, maximizando o nível de bem-estar;
Coordenar as atividades das partes envolvidas;
Assegurar a produção de um excedente cooperativo;
Distribuir os frutos da cooperação;
Assegurar que os compromissos sejam cumpridos; e
Disponibilizar, em tempo útil, a informação de produção, financiamento, desempenho, qualidade e acesso, de forma a garantir adequados níveis de informação ao cidadão.
Para atingir esses objetivos as partes adotam em três áreas de aplicação que são: cuidados primários, atenção especializada (ambulatorial e hospitalar) e cuidados de urgência e emergência.
A inovação desse modelo de contrato de gestão está em "contratualizar a saúde e não apenas cuidados de saúde, obtendo macroeficiência para o conjunto do sistema" - e para a superação de problemas cruciais como:
Passar de uma abordagem populacional isolada (hospitais ou centros de saúde) para uma contratualização de âmbito da região de saúde, seguindo critérios de adscrição da população estratificada por grau de risco, e abordando os diversos estabelecimentos de saúde em termos de uma rede de cuidados;
O contínuo aumento dos gastos para a prestação de serviços de alto custo devido ao tratamento tardio de condições e agravos sensíveis à APS, pela introdução de ferramentas de microgestão e incentivos financeiros para pagamento por desempenho individual e institucional;
Promover a participação efetiva do cidadão e da comunidade no processo de contratualização, nomeadamente através da participação organizada e permanente dos utentes.
Considerando a necessidade de fortalecimento da APS vigente, no que se refere à prática dos seus atributos essenciais, a contratualização das ações de saúde a partir do primeiro nível de atenção, tem sido apontada como instrumento potente para induzir responsabilização e qualidade, sempre no sentido de alcançar melhores resultados em saúde.
Adicionalmente, estratégias de articulação como a análise da situação de saúde; a interoperabilidade entre os vários sistemas de informação; a existência de complexos reguladores; as ações de educação permanente e de educação popular em saúde e o planejamento participativo são igualmente importantes para superar para a implementação de um modelo de atenção de saúde pautado na defesa da vida.
Os problemas vivenciados na área de educação e da gestão do trabalho necessitam de ações estratégicas. Nesta concepção, o trabalho deve ser visto como uma categoria central para uma política de valorização dos trabalhadores de saúde. É necessário visualizar o trabalho como um espaço de construção de sujeitos e de subjetividades, um ambiente que tem pessoas, sujeitos, coletivos de sujeitos, que inventam mundos e se inventam e, sobretudo, produzem saúde.
Portanto, o trabalho é um lugar de criação, invenção e, ao mesmo tempo, um território vivo com múltiplas disputas no modo de produzir saúde. Por isso, a necessidade de implementar a práxis (ação-reflexão-ação) nos locais de trabalho para a troca e o cruzamento com os saberes das diversas profissões.
É importante ressaltar que na disputa dos interesses, o que deve permanecer é o interesse do usuário cidadão. Portanto, os problemas de saúde da população e a busca de soluções no território circunscrito devem ser debatidos nas equipes multiprofissionais.
Além da valorização do espaço do trabalho, há necessidade de buscar alternativas para os problemas relacionados a não valorização dos trabalhadores de saúde. Assim, todos os profissionais de saúde podem e devem fazer a clínica ampliada, pois escutar, avaliar e se comprometer na busca do cuidado integral em saúde são responsabilidades de toda profissão da área de saúde.
Além disso, é preciso considerar e valorizar o poder terapêutico da escuta e da palavra, o poder da educação em saúde e do apoio matricial a fim de construir modos para haver a correponsabilização do profissional e do usuário.
O trabalho vivo reside principalmente nas relações que são estabelecidas no ato de cuidar. É o momento de se pensar o projeto terapêutico singular, com base na escuta e na responsabilização com o cuidado. O foco do trabalho vivo deve ser as relações estabelecidas no ato de cuidar que são: o vínculo, a escuta, a comunicação e a responsabilização com o cuidado. Os equipamentos e o conhecimento estruturado devem ser utilizados a partir desta relação e não o contrário como tem sido na maioria dos casos.
3. FUNDAMENTOS DA REDE DE ATENÇÃO À SAÚDE
Para assegurar resolutividade na rede de atenção, alguns fundamentos precisam ser considerados:
3.1 Economia de Escala, Qualidade, Suficiência, Acesso e Disponibilidade de Recursos
Economia de escala, qualidade e acesso são a lógica fundamental na organização da rede de atenção à saúde.
A Economia de Escala - ocorre quando os custos médios de longo prazo diminuem, à medida que aumenta o volume das atividades e os custos fixos se distribuem por um maior número dessas atividades, sendo o longo prazo, um período de tempo suficiente para que todos os insumos sejam variáveis. Desta forma, a concentração de serviços em determinado local racionaliza custos e otimiza resultados, quando os insumos tecnológicos ou humanos relativos a estes serviços inviabilizem sua instalação em cada município isoladamente.
Qualidade - um dos objetivos fundamentais do sistema de atenção á saúde e da RAS é a qualidade na prestação de serviços de saúde. A qualidade na atenção em saúde pode ser melhor compreendida com o conceito de graus de excelência do cuidado que pressupõe avanços e retrocessos nas seis dimensões, a saber: segurança (reconhecer e evitar situações que podem gerar danos enquanto se tenta prevenir, diagnosticar e tratar); efetividade (utilizar-se do conhecimento para implementar ações que fazem a diferença, que produzem benefícios claros aos usuários); centralidade na pessoa (usuários devem ser respeitados nos seus valores e expectativas, e serem envolvidos e pró-ativos no cuidado à saúde); pontualidade (cuidado no tempo certo, buscando evitar atrasos potencialmente danosos); eficiência (evitar desperdício ou ações desnecessárias e não efetivas), e equidade (características pessoais, como local de residência, escolaridade, poder aquisitivo, dentre outras, não devem resultar em desigualdades no cuidado à saúde).
Suficiência - significa o conjunto de ações e serviços disponíveis em quantidade e qualidade para atender às necessidades de saúde da população e inclui cuidados primários, secundários, terciários, reabilitação, preventivos e paliativos, realizados com qualidade.
Acesso - ausência de barreiras geográficas, financeiras, organizacionais, socioculturais, étnicas e de gênero ao cuidado. Deverão ser estabelecidas alternativas específicas na relação entre acesso, escala, escopo, qualidade e custo, para garantir o acesso, nas situações de populações dispersas de baixa densidade populacional, com baixíssima oferta de serviços. O acesso pode se analisado através da disponibilidade, comodidade e aceitabilidade do serviço pelos usuários:
A disponibilidade diz respeito à obtenção da atenção necessária ao usuário e sua família, tanto nas situações de urgência/emergência quanto de eletividade.
A comodidade está relacionada ao tempo de espera para o atendimento, a conveniência de horários, a forma de agendamento, a facilidade de contato com os profissionais, o conforto dos ambientes para atendimento, entre outros.
A aceitabilidade está relacionada à satisfação dos usuários quanto à localização e à aparência do serviço, à aceitação dos usuários quanto ao tipo de atendimento prestado e, também, a aceitação dos usuários quanto aos profissionais responsáveis pelo atendimento.
Disponibilidade de Recursos - é outro fator importante para o desenvolvimento da RAS. Recursos escassos, sejam humanos ou físicos, devem ser concentrados, ao contrário dos menos escassos, que devem ser desconcentrados.
3.2 Integração Vertical e Horizontal
Na construção da RAS devem ser observados os conceitos de integração vertical e horizontal, que vêm da teoria econômica e estão associados à concepções relativas às cadeias produtivas.
Integração Vertical - consiste na articulação de diversas organizações ou unidades de produção de saúde responsáveis por ações e serviços de natureza diferenciada, sendo complementar (agregando resolutividade e qualidade neste processo).
Integração Horizontal: consiste na articulação ou fusão de unidades e serviços de saúde de mesma natureza ou especialidade. É utilizada para otimizar a escala de atividades, ampliar a cobertura e a eficiência econômica na provisão de ações e serviços de saúde através de ganhos de escala (redução dos custos médios totais em relação ao volume produzido) e escopo (aumento do rol de ações da unidade).
3.3 Processos de Substituição
São definidos como o reagrupamento contínuo de recursos entre e dentro dos serviços de saúde para explorar soluções melhores e de menores custos, em função das demandas e das necessidades da população e dos recursos disponíveis.
Esses processos são importantes para se alcançar os objetivos da RAS, no que se refere a prestar a atenção certa, no lugar certo, com o custo certo e no tempo certo.
A substituição pode ocorrer nas dimensões da localização, das competências clínicas, da tecnologia e da clínica. Ex: mudar o local da atenção prestada do hospital para o domicílio; transição do cuidado profissional para o auto-cuidado; delegação de funções entre os membros da equipe multiprofissional, etc.
3.4 Região de Saúde ou Abrangência
A organização da RAS exige a definição da região de saúde, que implica na definição dos seus limites geográficos e sua população e no estabelecimento do rol de ações e serviços que serão ofertados nesta região de saúde. As competências e responsabilidades dos pontos de atenção no cuidado integral estão correlacionadas com abrangência de base populacional, acessibilidade e escala para conformação de serviços.
A definição adequada da abrangência dessas regiões é essencial para fundamentar as estratégias de organização da RAS, devendo ser observadas as pactuações entre o estado e o município para o processo de regionalização e parâmetros de escala e acesso.
3.5 Níveis de Atenção
Fundamentais para o uso racional dos recursos e para estabelecer o foco gerencial dos entes de governança da RAS, estruturam-se por meio de arranjos produtivos conformados segundo as densidades tecnológicas singulares, variando do nível de menor densidade (APS), ao de densidade tecnológica intermediária, (atenção secundária à saúde), até o de maior densidade tecnológica (atenção terciária à saúde).
4. ATRIBUTOS DA REDE DE ATENÇÃO À SAÚDE
Considera-se que não há como prescrever um modelo organizacional único para as RAS, contudo as evidências mostram que o conjunto de atributos apresentados a seguir são essenciais ao seu funcionamento:
1. População e território definidos com amplo conhecimento de suas necessidades e preferências que determinam a oferta de serviços de saúde;
2. Extensa gama de estabelecimentos de saúde que presta serviços de promoção, prevenção, diagnóstico, tratamento, gestão de casos, reabilitação e cuidados paliativos e integra os programas focalizados em doenças, riscos e populações específicas, os serviços de saúde individuais e os coletivos;
3. Atenção Primária em Saúde estruturada como primeiro nível de atenção e porta de entrada do sistema, constituída de equipe multidisciplinar que cobre toda a população, integrando, coordenando o cuidado, e atendendo as suas necessidades de saúde;
4. Prestação de serviços especializados em lugar adequado;
5. Existência de mecanismos de coordenação, continuidade do cuidado e integração assistencial por todo o contínuo da atenção;
6. Atenção à saúde centrada no indivíduo, na família e na comunidade, tendo em conta as particularidades culturais, gênero, assim como a diversidade da população;
7. Sistema de governança único para toda a rede com o propósito de criar uma missão, visão e estratégias nas organizações que compõem a região de saúde; definir objetivos e metas que devam ser cumpridos no curto, médio e longo prazo; articular as políticas institucionais; e desenvolver a capacidade de gestão necessária para planejar, monitorar e avaliar o desempenho dos gerentes e das organizações;
8. Participação social ampla;
9. Gestão integrada dos sistemas de apoio administrativo, clínico e logístico;
10. Recursos humanos suficientes, competentes, comprometidos e com incentivos pelo alcance de metas da rede;
11. Sistema de informação integrado que vincula todos os membros da rede, com identificação de dados por sexo, idade, lugar de residência, origem étnica e outras variáveis pertinentes;
12. Financiamento tripartite, garantido e suficiente, alinhado com as metas da rede;
13. Ação intersetorial e abordagem dos determinantes da saúde e da equidade em saúde; e
14. Gestão baseada em resultado.
A integração dos sistemas de saúde deve ser entendida como um contínuo e não como uma situação de extremos opostos entre integração e não integração. Dessa forma, existem graus de integração, que variam da fragmentação absoluta à integração total. Por sua vez, a integração é um meio para melhorar o desempenho do sistema, de modo que os esforços justificam-se na medida em que conduzam a serviços mais acessíveis, de maior qualidade, com melhor relação custo-benefício e satisfaçam aos usuários (OPAS, 2009).
5. PRINCIPAIS FERRAMENTAS DE MICRO GESTÃO DOS SERVIÇOS
A Rede de Atenção à Saúde organiza-se a partir de um processo de gestão da clínica associado ao uso de critérios de eficiência microeconômica na aplicação de recursos, mediante planejamento, gestão e financiamento intergovernamentais cooperativos, voltados para o desenvolvimento de soluções integradas de política de saúde.
É preciso ampliar o objeto de trabalho da clínica para além das doenças, visando compreender os problemas de saúde, ou seja, entender as situações que ampliam o risco ou a vulnerabilidade das pessoas.
Os problemas ou condições de saúde estão em sujeitos, em pessoas, por isso, a clínica do sujeito é a principal ampliação da clínica, que possibilita o aumento do grau de autonomia dos usuários, cabendo uma decisão compartilhada do projeto terapêutico.
A gestão da clínica aqui compreendida implica "a aplicação de tecnologias de micro-gestão dos serviços de saúde com a finalidade de: a) assegurar padrões clínicos ótimos; b) aumentar a eficiência; c) diminuir os riscos para os usuários e para os profissionais; d) prestar serviços efetivos; e e) melhorar a qualidade da atenção à saúde".
Como subsídio à gestão da clínica utiliza-se a análise da situação de saúde em que o objetivo é a identificação e estratificação de riscos em grupos individuais expostos a determinados fatores e condições que os colocam em situação de prioridade para a dispensação de cuidados de saúde, sejam eles preventivos, promocionais ou assistenciais.
A gestão clínica dispõe de ferramentas de microgestão que permitem integrar verticalmente os pontos de atenção e conformar a RAS. As ferramentas de microgestão partem das tecnologias-mãe, as diretrizes clínicas, para, a partir delas, desenhar a RAS e ofertar outras ferramentas como a gestão da condição de saúde, gestão de casos, auditoria clínica e as listas de espera.
Diretrizes clínicas - entendidas como recomendações que orientam decisões assistenciais, de prevenção e promoção, como de organização de serviços para condições de saúde de relevância sanitária, elaboradas a partir da compreensão ampliada do processo saúde-doença, com foco na integralidade, incorporando as melhores evidências da clínica, da saúde coletiva, da gestão em saúde e da produção de autonomia. As diretrizes desdobram-se em Guias de Prática Clínica/Protocolos Assistenciais, orientam as Linhas de Cuidado e viabilizam a comunicação entre as equipes e serviços, programação de ações e padronização de determinados recursos.
Linhas de Cuidado (LC) - uma forma de articulação de recursos e das práticas de produção de saúde, orientadas por diretrizes clínicas, entre as unidades de atenção de uma dada região de saúde, para a condução oportuna, ágil e singular, dos usuários pelas possibilidades de diagnóstico e terapia, em resposta às necessidades epidemiológicas de maior relevância. Visa à coordenação ao longo do contínuo assistencial, através da pactuação/contratualização e a conectividade de papéis e de tarefas dos diferentes pontos de atenção e profissionais. Pressupõem uma resposta global dos profissionais envolvidos no cuidado, superando as respostas fragmentadas. A implantação de LC deve ser a partir das unidades da APS, que têm a responsabilidade da coordenação do cuidado e ordenamento da rede. Vários pressupostos devem ser observados para a efetivação das LC, como garantia dos recursos materiais e humanos necessários à sua operacionalização; integração e co-responsabilização das unidades de saúde; interação entre eipes; processos de educação permanente; gestão de compromissos pactuados e de resultados. Tais aspectos devem ser de responsabilidade de grupo técnico, com acompanhamento da gestão regional.
Gestão da condição da saúde - é a mudança de um modelo de atenção à saúde focada no indivíduo, por meio de procedimentos curativos e reabilitadores, para uma abordagem baseada numa população adscrita, que identifica pessoas em risco de adoecer ou adoecidas, com foco na promoção da saúde e/ou ação preventiva, ou a atenção adequada, com intervenção precoce, com vistas a alcançar melhores resultados e menores custos. Sua premissa é a melhoria da qualidade da atenção à saúde em toda a RAS. Para tanto, engloba o conjunto de pontos de atenção à saúde, com o objetivo de alcançar bons resultados clínicos, a custos compatíveis, com base em evidência disponível na literatura científica. Pode ser definida como a gestão de processos de uma condição ou doença que envolve intervenções na promoção da saúde, na prevenção da condição ou doença e no seu tratamento e reabilitação.
A gestão dos riscos coletivos e ambientais passa pela vigilância, prevenção e controle das doenças, agravos e fatores de risco, onde o foco é a identificação oportuna de problemas de saúde na população, a identificação das causas e fatores desencadeantes, a descrição do comportamento, a proposição de medidas para o controle ou eliminação e o desencadeamento das ações. Os problemas podem se manifestar através de doenças transmissíveis, doenças crônicas não transmissíveis, agravos à saúde como as violências, exposição a produtos danosos à saúde, alterações do meio ambiente, ou ambiente de trabalho, entre outros.
Gestão de caso - é um processo que se desenvolve entre o profissional responsável pelo caso e o usuário do serviço de saúde para planejar, monitorar e avaliar ações e serviços, de acordo com as necessidades da pessoa, com o objetivo de propiciar uma atenção de qualidade e humanizada. Seus objetivos são: a) atender às neces- sidades e expectativas de usuários em situação especial; b) prover o serviço certo ao usuário no tempo certo; c) aumentar a qualidade do cuidado; e d) diminuir a fragmentação da atenção. É, portanto, uma relação personalizada entre o profissional responsável pelo caso e o usuário de um serviço de saúde.
Auditoria clínica - segundo BERWICK E KNAPP, 1990, há três enfoques principais de auditoria clínica: auditoria implícita, que utiliza opinião de experts para avaliar a prática de atenção à saúde; a auditoria explícita, que avalia a atenção prestada contrastando-a com critérios pré-definidos, especialmente nas diretrizes clínicas; e a auditoria por meio de eventos- sentinela. A auditoria clínica consiste na análise crítica e sistemática da qualidade da atenção à saúde, incluindo os procedimentos usados no diagnóstico e tratamento, o uso dos recursos e os resultados para os pacientes em todos os pontos de atenção, observada a utilização dos protocolos clínicos estabelecidos. Essa auditoria não deve ser confundida com a auditoria realizada pelo Sistema Nacional de Auditoria (SNA).
Lista de espera - pode ser conceituada como uma tecnologia que normatiza o uso de serviços em determinados pontos de atenção à saúde, estabelecendo critérios de ordenamento por necessidades e riscos, promovendo a transparência, ou seja, constituem uma tecnologia de gestão da clínica orientada a racionalizar o acesso a serviços em que exista um desequilíbrio entre a oferta e a demanda.
6. ELEMENTOS CONSTITUTIVOS DA REDE DE ATENÇÃO À SAÚDE
A operacionalização da RAS se dá pela interação dos seus três elementos constitutivos: população/região de saúde definidas, estrutura operacional e por um sistema lógico de funcionamento determinado pelo modelo de atenção à saúde.
6.1 População e Região de Saúde
Para preservar, recuperar e melhorar a saúde das pessoas e da comunidade, as RAS deve ser capazes de identificar claramente a população e a área geográfica sob sua responsabilidade. O Pacto pela Saúde define as regiões de saúde como espaços territoriais complexos, organizados a partir de identidades culturais, econômicas e sociais, de redes de comunicação e infra-estrutura de transportes compartilhados do território. Assim, a população sob responsabilidade de uma rede é a que ocupa a região de saúde definida pelo Plano Diretor de Regionalização e Investimentos (PDRI).
A região de saúde deve ser bem definida, baseada em parâmetros espaciais e temporais que permitam assegurar que as estruturas estejam bem distribuídas territorialmente, garantindo o tempo/resposta necessário ao atendimento, melhor proporção de estru- tura/população/território e viabilidade operacional sustentável.
6.2 Estrutura Operacional
A estrutural operacional da RAS é constituída pelos diferentes pontos de atenção à saúde, ou seja, lugares institucionais onde se ofertam serviços de saúde e pelas ligações que os comunicam.
Os componentes que estruturam a RAS incluem: APS - centro de comunicação; os pontos de atenção secundária e terciária; os sistemas de apoio; os sistemas logísticos e o sistema de governança.
APS - Centro de Comunicação
A Atenção Primária à Saúde é o centro de comunicação da RAS e tem um papel chave na sua estruturação como ordenadora da RAS e coordenadora do cuidado.
Para cumprir este papel, a APS deve ser o nível fundamental de um sistema de atenção à saúde, pois constitui o primeiro contato de indivíduos, famílias e comunidades com o sistema, trazendo os serviços de saúde o mais próximo possível aos lugares de vida e trabalho das pessoas e significa o primeiro elemento de um processo contínuo de atenção.
Deve exercer um conjunto de ações de saúde, no âmbito individual e coletivo, que abrange a promoção e a proteção da saúde, a prevenção de agravos, o diagnóstico, o tratamento, a reabilitação e a manutenção da saúde.
A coordenação do cuidado é desenvolvida por meio do exercício de práticas gerenciais e sanitárias democráticas e participativas, sob forma de trabalho em equipe, dirigidas a populações de territórios bem delimitados, pelas quais assume a responsabilidade sanitária, considerando a dinamicidade existente no território em que vivem essas populações.
Cabe a APS integrar verticalmente os serviços que, normalmente são ofertados de forma fragmentada, pelo sistema de saúde convencional.
Uma atenção primária de qualidade, como parte integrante da Rede de atenção à saúde estrutura-se segundo sete atributos e três funções:
Atributos - Primeiro Contato; Longitudinalidade; Integralidade; Coordenação; Centralidade na Família; Abordagem Familiar e Orientação Comunitária.
O Primeiro Contato: evidências demonstram que o primeiro contato, pelos profissionais da APS, leva a uma atenção mais apropriada e a melhores resultados de saúde a custos totais mais baixos.
A Longitudinalidade: deriva da palavra longitudinal e é definida como "lidar com o crescimento e as mudanças de indivíduos ou grupos no decorrer de um período de anos" (STARFIELD, 2002). É uma relação pessoal de longa duração entre profissionais de saúde e usuários em suas unidades de saúde, independente do problema de saúde ou até mesmo da existência de algum problema. Está associada a diversos benefícios: menor utilização dos serviços; melhor atenção preventiva; atenção mais oportuna e adequada; menos doenças evitáveis; melhor reconhecimento dos problemas dos usuários; menos hospitalizações; custos totais mais baixos. Os maiores benefícios estão relacionados ao vínculo com o profissional ou equipe de saúde e ao manejo clínico adequado dos problemas de saúde, através da adoção dos instrumentos de gestão da clínica - diretriz clínica e gestão de patologias.
A Integralidade da Atenção: a integralidade exige que a APS reconheça as necessidades de saúde da população e os recursos para abordá-las. A APS deve prestar, diretamente, todos os serviços para as necessidades comuns e agir como um agente para a prestação de serviços para as necessidades que devam ser atendidas em outros pontos de atenção. A integralidade da atenção é um mecanismo importante porque assegura que os serviços sejam ajustados às necessidades de saúde da população.
A Coordenação: é um "estado de estar em harmonia numa ação ou esforço comum" (SARFIELD, 2002). É um desafio para os profissionais e equipes de saúde da APS, pois nem sempre têm acesso às informações dos atendimentos de usuários realizados em outros pontos de atenção e, portanto, a dificuldade de viabilizar a continuidade do cuidado. A essência da coordenação é a disponibilidade de informação a respeito dos problemas de saúde e dos serviços prestados. Os prontuários clínicos eletrônicos e os sistemas informatizados podem contribuir para a coordenação da atenção, quando possibilitam o compartilhamento de informações referentes ao atendimento dos usuários nos diversos pontos de atenção, entre os profissionais da APS e especialistas.
A Centralidade na Família: remete ao conhecimento pela equipe de saúde dos membros da família e dos seus problemas de saúde. No Brasil, atualmente, tem se adotado um conceito ampliado e a família é reconhecida como um grupo de pessoas que convivam sobre o mesmo teto, que possuam entre elas uma relação de parentesco primordialmente pai e/ou mãe e filhos consanguíneos ou não, assim como as demais pessoas significativas que convivam na mesma residência, qualquer que seja ou não o grau de parentesco.
A centralização na família requer mudança na prática das equipes de saúde, através da abordagem familiar. A equipe de saúde realiza várias intervenções personalizadas ao longo do tempo, a partir da compreensão da estrutura familiar.
A Abordagem Familiar: deve ser empregada em vários momentos, como, por exemplo, na realização do cadastro das famílias, quando das mudanças de fase do ciclo de vida das famílias, do surgimento de doenças crônicas ou agudas de maior impacto. Estas situações permitem que a equipe estabeleça um vínculo com o usuá- rio e sua família de forma natural, facilitando a aceitação quanto à investigação e intervenção, quando necessária.
A Orientação Comunitária: a APS com orientação comunitária utiliza habilidades clínicas, epidemiológicas, ciências sociais e pesquisas avaliativas, de forma complementar para ajustar os programas para que atendam às necessidades específicas de saúde de uma população definida. Para tanto, faz-se necessário:
Definir e caracterizar a comunidade;
Identificar os problemas de saúde da comunidade;
Modificar programas para abordar estes problemas;
Monitorar a efetividade das modificações do programa.
Funções - Resolubilidade, Organização e Responsabilização.
A Atenção Primária à Saúde deve cumprir três funções essenciais (MENDES, 2002):
Resolução: visa resolver a grande maioria dos problemas de saúde da população;
Organização: visa organizar os fluxos e contrafluxos dos usuários pelos diversos pontos de atenção à saúde, no sistema de serviços de saúde;
Responsabilização: visa responsabilizar-se pela saúde dos usuários em qualquer ponto de atenção à saúde em que estejam.
Pontos de Atenção Secundários e Terciários:
Somente os serviços de APS não são suficientes para atender às necessidades de cuidados em saúde da população. Portanto, os serviços de APS devem ser apoiados e complementados por pontos de atenção de diferentes densidades tecnológicas para a realização de ações especializadas (ambulatorial e hospitalar), no lugar e tempo certos.
Sistemas de Apoio
São os lugares institucionais da rede onde se prestam serviços comuns a todos os pontos de atenção à saúde. São constituídos pelos sistemas de apoio diagnóstico e terapêutico (patologia clínica, imagens, entre outros); pelo sistema de assistência farmacêutica que envolve a organização dessa assistência em todas as suas etapas: seleção, programação, aquisição, armazenamento, distribuição, prescrição, dispensação e promoção do uso racional de medicamentos; e pelos sistemas de informação em saúde.
Sistemas Logísticos
Os sistemas logísticos são soluções em saúde, fortemente ancoradas nas tecnologias de informação, e ligadas ao conceito de integração vertical.
Consiste na efetivação de um sistema eficaz de referência e contrarreferência de pessoas e de trocas eficientes de produtos e de informações ao longo dos pontos de atenção à saúde e dos sistemas de apoio na rede de atenção à saúde. Estão voltados para promover a integração dos pontos de atenção à saúde. Os principais sistemas logísticos da rede de atenção à saúde são: os sistemas de identificação e acompanhamento dos usuários; as centrais de regulação, registro eletrônico em saúde e os sistemas de transportes sanitários.
Sistema de Governança
A governança é definida pela Organização das Nações Unidas como o exercício da autoridade política, econômica e administrativa para gerir os negócios do Estado. Constitui-se de complexos mecanismos, processos, relações e instituições através das quais os cidadãos e os grupos sociais articulam seus interesses, exercem seus direitos e obrigações e mediam suas diferenças (RONDINELLI, 2006).
A governança da RAS é entendida como a capacidade de intervenção que envolve diferentes atores, mecanismos e procedimentos para a gestão regional compartilhada da referida rede. Nesse contexto, o Colegiado de Gestão Regional desempenha papel importante, como um espaço permanente de pactuação e co-gestão solidária e cooperativa onde é exercida a governança, a negociação e a construção de consensos, que viabilizem aos gestores interpretarem a realidade regional e buscarem a conduta apropriada para a resolução dos problemas comuns de uma região.
Exercer uma governança solidária nas regiões de saúde implica o compartilhamento de estruturas administrativas, de recursos, sistema logístico e apoio, e de um processo contínuo de monitoramento e avaliação da Rede de Atenção à Saúde. Assim, a governança da RAS é diferente da gerência dos pontos de atenção à saúde, dos sistemas de apoio e dos logísticos.
O exercício da governança implica, ainda, o enfrentamento de questões políticas e estruturais do processo de regionalização, como as relações federativas, as relações público-privadas, as capacidades internas de gestão, a sustentabilidade financeira, a regulação da atenção e o estabelecimento de padrões de qualidade para a provisão de serviços (públicos e privados), bem como os padrões de gestão e desempenho das unidades de saúde, entre outros.
No processo de governança são utilizados instrumentos e mecanismos de natureza operacional, tais como: roteiros de diagnóstico, planejamento e programações regionais, sistemas de informação e identificação dos usuários, normas e regras de utilização de serviços, processos conjuntos de aquisição de insumos, complexos reguladores, contratos de serviços, sistemas de certificação/acreditação, sistema de monitoramento e avaliação, comissões/câmaras técnicas temáticas, etc.
Alguns desses mecanismos podem ser viabilizados por intermédio de consórcio público de saúde, que se afigura como uma alternativa de apoio e fortalecimento da cooperação interfederativa para o desenvolvimento de ações conjuntas e de objetivos de interesse comum, para melhoria da eficiência da prestação dos serviços públicos e operacionalização da Rede de Atenção à Saúde.
No que tange ao Controle Social, as estruturas locais e estaduais devem desenvolver mecanismos e instrumentos inovadores de articulação, tais como fóruns regionais, pesquisas de satisfação do usuário, entre outros, cujas informações podem ser transformadas em subsídios de monitoramento e avaliação das políticas de saúde no espaço regional.
O processo de Planejamento Regional, discutido e desenvolvido no CGR, estabelecerá as prioridades de intervenção com base nas necessidades de saúde da região e com foco na garantia da integralidade da atenção, buscando a maximização dos recursos disponíveis.
Esse planejamento deverá ainda seguir a mesma sistemática do processo de elaboração do planejamento municipal/estadual, considerando os pressupostos e características do Sistema de Planejamento do SUS, no tocante à construção de seus instrumentos básicos. Os planos municipais de saúde do conjunto de municípios da região, e o plano estadual de saúde são subsídios essenciais ao processo de planejamento regional respectivo e são influenciados pelo resultado deste.
O produto do processo de planejamento regional deverá ser expresso no PDRI, o que permitirá o monitoramento e a avaliação das metas acordadas entre os gestores, bem como, a definição dos recursos financeiros necessários.
Como parte intrínseca à governança da RAS, seu financiamento é atribuição comum aos gestores das três esferas de governo, sendo orientado no sentido de reduzir a fragmentação, estimular o compartilhamento de responsabilidades, a continuidade do cuidado, a eficiência da gestão e a equidade.
As modalidades de repasses financeiros devem estar alinhadas com o modelo de atenção e ao planejamento regional, fortalecendo as relações de complementaridade e interdependência entre os entes envolvidos, na organização da atenção.
A alocação dos recursos de custeio da Rede de Atenção à Saúde deve ser pautada por uma combinação de critérios de necessidades de saúde envolvendo variáveis demográficas, epidemiológicas e sanitárias e, ainda, ao desempenho no cumprimento dos objetivos e das metas fixadas. A construção de programação pactuada e integrada - PPI consiste em uma estratégia para orientar a definição de alocação compartilhada de recursos.
Além do modelo de alocação, torna-se necessário também o dimensionamento e a garantia de um volume de recursos compatível com as necessidades de investimento na Rede de atenção à saúde.
Da mesma forma, é necessário buscar a unificação dos processos decisórios relativos aos investimentos, que se devem pautar pelos critérios de ampliação do acesso, integralidade e equidade na organização da estrutura regional de atenção à saúde e sustentabilidade, materializados nos Planos Diretores de Regionalização e Investimentos.
6.3 Modelo de Atenção à Saúde
O modelo de atenção à saúde é um sistema lógico que organiza o funcionamento da RAS, articulando, de forma singular, as relações entre a população e suas subpopulações estratificadas por riscos, os focos das intervenções do sistema de atenção à saúde e os diferentes tipos de intervenções sanitárias, definido em função da visão prevalecente da saúde, das situações demográficas e epidemiológicas e dos determinantes sociais da saúde, vigentes em determinado tempo e em determinada sociedade. Para a implantação da RAS, é necessária uma mudança no atual modelo de atenção hegemônico no SUS, ou seja, exige uma intervenção concomitante sobre as condições agudas e crônicas.
O modelo de atenção definido na regulamentação do SUS preconiza uma contraposição ao modelo atual que é centrado na doença e em especial no atendimento à demanda espontânea e na agudização das condições crônicas. Aponta para a necessidade de uma organização que construa a intersetorialidade para a promoção da saúde, contemple a integralidade dos saberes com o fortalecimento do apoio matricial, considere as vulnerabilidades de grupos ou populações e suas necessidades, fortalecendo as ações sobre as condições crônicas.
A diferença entre RAS baseada na APS e rede de urgência e emergência está no papel da APS. Na rede de atenção às condições crônicas ela funciona como centro de comunicação, mas na Rede de atenção às urgências e emergências ela é um dos pontos de atenção, sem cumprir o papel de coordenação dos fluxos e contrafluxos dessa Rede.
Um dos problemas contemporâneos centrais da crise dos modelos de atenção à saúde consiste no enfrentamento das condições crônicas na mesma lógica das condições agudas, ou seja, por meio de tecnologias destinadas a responder aos momentos agudos dos agravos - normalmente momentos de agudização das condições crônicas, autopercebidos pelas pessoas -, através da atenção à demanda espontânea, principalmente, em unidades de pronto atendimento ou de internações hospitalares de urgência ou emergência. É desconhecendo a necessidade imperiosa de uma atenção contínua nos momentos silenciosos dos agravos quando as condições crônicas insidiosamente evoluem.
Segundo a Organização Mundial da Saúde (OMS, 2003), um sistema de Atenção Primária incapaz de gerenciar com eficácia o HIV/Aids, o diabetes e a depressão irá tornar-se obsoleto em pouco tempo. Hoje, as condições crônicas são responsáveis por 60% de todo o ônus decorrente de doenças no mundo. No ano 2020, serão responsáveis por 80% da carga de doença dos países em desenvolvimento e, nesses países, a aderência aos tratamentos chega a ser apenas de 20% (OMS, 2003). Por este motivo, no sistema integrado, a Atenção Primária deve estar orientada para a atenção às condições crônicas, com o objetivo de controlar as doenças/agravos de maior relevância, através da adoção de tecnologias de gestão da clínica, tais como as diretrizes clínicas e a gestão de patologias.
No SUS, a Estratégia Saúde da Família, representa o principal modelo para a organização da APS. O seu fortalecimento torna- se uma exigência para o estabelecimento da RAS.
7. DIRETRIZES E ESTRATÉGIAS PARA IMPLEMENTAÇÃO DA RAS
A transição entre o ideário da RAS e a sua concretização ocorre através de um processo contínuo e perpassa o uso de estratégias de integração que permitam desenvolver sistematicamente o conjunto de atributos que caracteriza um sistema de saúde organizado em rede. Este processo contínuo deve refletir coerência e convergência entre o Pacto pela Saúde como diretriz institucional tripartite, as políticas vigentes (PNAB, Políticas específicas voltadas a grupos populacionais que vivem em situação de vulnerabilidade social, Política de Vigilância e Promoção a Saúde, Política de Urgência e Emergência, e outras) e a necessidade de responder de maneira eficaz aos atuais desafios sanitários.
Com base nisso, propõe-se abaixo diretrizes orientadoras e respectivas estratégias para o processo de implementação da RAS:
I. Fortalecer a APS para realizar a coordenação do cuidado e ordenar a organização da rede de atenção
Estratégias:
Realizar oficinas macrorregionais sobre RAS e planificação da APS com a participação dos estados e municípios, com vistas ampliar a compreensão sobre a organização da RAS e qualificar o planejamento do Sistema a partir da APS.
Rever e ampliar a política de financiamento da APS com base na programação das necessidades da população estratificada.
Propor novas formas de financiamento para a APS dos municípios, desde que cumpram os seguintes atributos: Primeiro Contato; Longitudinalidade; Integralidade; Coordenação; Centralidade na Família; Abordagem Familiar e Orientação Comunitária.
Criar condições favoráveis para valorização dos profissionais de saúde, visando à fixação e retenção das equipes nos postos de trabalho, em especial o médico.
Ampliar o escopo de atuação das APS e apoio matricial, incentivando a reorganização do processo de trabalho no território da APS, desenvolvendo ações como:
Incentivar a organização da porta de entrada, incluindo acolhimento e humanização do atendimento;
Integrar a promoção e vigilância em saúde na APS (território único, articulação dos sistemas de informação, agentes de vigilância em saúde);
Incorporar a prática de gestão da clínica para prover um contínuo de qualidade e segurança para o usuário;
Induzir a organização das linhas de cuidado, com base nas realidades locorregionais, identificando os principais agravos e condições;
Planejar e articular as ações e serviços de saúde a partir dos critérios de acesso e/ou tempo-resposta;
Ampliar o financiamento e o investimentos em infraestrutura das unidades de saúde para melhorar a ambiência dos locais de trabalho.
Implementar as ações voltadas às políticas de atenção às populações estratégicas e às prioridades descritas no Pacto pela Vida.
II. Fortalecer o papel dos CGRs no processo de governança da RAS
Estratégias:
Assegurar a institucionalidade dos CGR como o espaço de tomada de decisão e de definição de ações estratégicas no âmbito da região de saúde;
Incentivar o papel coordenador das Secretarias Estaduais de Saúde (SES) na organização dos CGR visando à implantação da RAS;
Qualificar os gestores que integram os CGR, sobre os instrumentos e mecanismos do processo de governança da RAS;
Incorporar permanentemente nas pautas das CIBs o apoio à organização da RAS;
Fortalecer a gestão municipal tendo em vista que a governabilidade local é pressuposto para qualificar o processo de governança regional.
III. Fortalecer a integração das ações de âmbito coletivo da vigilância em saúde com as da assistência (âmbito individual e clínico), gerenciando o conhecimento necessário à implantação e acompanhamento da RAS e o gerenciamento de risco e de agravos à saúde.
Estratégias:
Organizar a gestão e planejamento das variadas ações intersetoriais, como forma de fortalecer e promover a implantação da Política Nacional de Promoção da Saúde (PNPS) na RAS de modo transversal e integrado, compondo Rede de compromisso e co-responsabilidade para reduzir a vulnerabilidade e os riscos à saúde vinculados aos determinantes sociais;
Incorporar a análise de situação de saúde como subsídio à identificação de riscos coletivos e ambientais e definição de prioridades de ações;
Implantar do apoio matricial na dimensão regional.
IV. Fortalecer a política de gestão do trabalho e da educação na saúde na RAS
Estratégias:
Elaborar proposta de financiamento tripartite para criação ou adequação do Plano de Cargos, Carreira e Salários (PCCS), desprecarização dos vínculos de trabalho e contratação de pessoal;
Incentivar a implementação da política de educação permanente em saúde como dispositivo de mudanças de práticas na APS;
Ampliar o Pró-Saúde / Programa de Educação pelo Trabalho para a Saúde (PET SAÚDE) para todas as instituições de ensino superior visando à mudança curricular e à formação de profissionais com perfil voltado às necessidades de saúde da população;
Estimular o estabelecimento de instrumentos contratuais entre a gestão e os profissionais de saúde que contemplem a definição de metas e avaliação de resultados;
Promover articulação política junto ao Congresso Nacional visando à busca de soluções para os problemas advindos da Lei Responsabilidade Fiscal na contratação da força de trabalho para o SUS.
V. Implementar o Sistema de Planejamento da RAS
Estratégia:
Fortalecer a capacidade de planejamento integrado entre municípios e estado, a partir da realidade sanitária regional;
Atualizar o PDRI, considerando a ampliação do acesso, integralidade e equidade na organização da estrutura regional de atenção à saúde e sustentabilidade da RAS.
VI. Desenvolver os Sistemas Logísticos e de Apoio da RAS
Estratégias:
Estabelecer os parâmetros de regulação do acesso do sistema de saúde;
Ampliar o financiamento para os complexos reguladores com vistas à implementação da RAS;
Promover a comunicação de todos os pontos de atenção da RAS com a Implementação de registro eletrônico em saúde;
Avançar no desenvolvimento de mecanismo único de identificação dos usuários do SUS;
Promover integração da RAS por meio de sistemas transporte sanitário, de apoio diagnóstico e terapêutico, considerando critérios de acesso, escala e escopo;
Promover a reorganização do Sistema Nacional de Laboratórios de Saúde Pública (SISLAB) à luz das diretrizes estabelecidas para organização da RAS;
Avançar no desenvolvimento da gestão da tecnologia de informação e comunicação em saúde na RAS;
Utilizar os sistemas de informação como ferramentas importantes para construção do diagnóstico da situação de saúde, a fim de produzir intervenções baseadas nas necessidades das populações;
Ampliar a cobertura do Telessaúde visando apoio aos profissionais de saúde da "segunda opinião formativa".
VII. Financiamento do Sistema na perspectiva da RAS
Estratégias:
Definir os mecanismos de alocação dos recursos de custeio e investimento para a implementação da RAS;
Definir os critérios/índice de necessidades de saúde envolvendo variáveis demográficas, epidemiológicas e sanitárias, com vistas à distribuição equitativa do financiamento para a RAS;
Induzir a construção da Programação Pactuada e Integrada (PPI) de forma compartilhada para orientar a definição dos recursos da região de saúde;
Propor novos mecanismos de financiamento das políticas públicas de saúde com foco na garantia do contínuo assistencial e na responsabilização das três esferas de governo;
Redefinir e reforçar o financiamento da APS no sentido de aumentar a sua capacidade de coordenar o cuidado e ordenar a RAS.
8. REFERÊNCIAS BIBLIOGRÁFICAS
ABRÚCIO, F. L. A COORDENAÇÃO FEDERATIVA NO BRASIL: A EXPERIÊNCIA DO PERÍODO FHC E OS DESAFIOS DO GOVERNO LULA. Revista de Sociologia e Política, v. 24, p. 41- 67, 2005.
Contratualização e Organizações Sociais - Reflexões Teóricas e Lições da Experiência Internacional. Debates GV Saúde, Vol. 1, 1º semestre 2006, p. 24-27.
ARRETCHE, M. Federalismo e Relações Intergovernamentais no Brasil: A Reforma dos Programas Sociais. DADOS - Revista de Ciências Sociais, v. 43, n. 6, p. 431-458, 2002.
ARTMANN, E.; RIVERA, F. J. U. Regionalização em Saúde e mix público-privado. Disponível em: <http://www.ans.gov.br>. Acesso em: 17 jul. 2008.
BARRENECHEA, J. J.; URIBE, E. T.; CHORNY, A. H. Implicaciones para la planificación y administración de los sistemas de salud.. Medellín: Ed Universidad de Antioquia/OPS, 1990.
BRASIL. Constituição da República Federativa do Brasil. Brasília, 1988.
MINISTÉRIO DA SAÚDE. Secretaria Executiva. Projeto de Investimentos para a Qualificação do Sistema Único de Saúde, Documento Revisado, maio 2008.
MINISTÉRIO DA SAÚDE. GABINETE DO MINISTRO. Portaria N. 325, de 22 de fevereiro de 2008. Brasília: Ministério da Saúde, 2008a.
MINISTÉRIO DA SAÚDE. SECRETARIA EXECUTIVA. Mais Saúde: direito de todos: 2007-2011. Brasília: Ministério da Saúde, Série C. Projetos, Programas e Relatórios, 2008b.
MINISTÉRIO DA SAÚDE. SECRETARIA EXECUTIVA. Termo de Compromisso de Gestão Federal. Brasília: Ministério da Saúde, Série A. Normas e Manuais Técnicos, Série Pactos pela Saúde, 2007.
MINISTÉRIO DA SAÚDE. SECRETARIA EXECUTIVA. Termo de Compromisso de Gestão Estadual. Brasília: Ministério da Saúde, Série A. Normas e Manuais Técnicos, Série Pactos pela Saúde, 2007b.
MINISTÉRIO DA SAÚDE. SECRETARIA DE ATENÇÃO À SAÚDE. POLÍTICA NACIONAL DE HUMANIZAÇÃO. Glossário de Termos da Política Nacional de Humanização. Disponível em: <www.saude.gov.br/sas>. Acesso em: 15 de jul. 2007c.
MINISTÉRIO DA SAÚDE. SECRETARIA EXECUTIVA. Diretrizes Operacionais dos Pactos Pela Vida, em Defesa do SUS e de Gestão. Brasília: Ministério da Saúde, Série A. Normas e Manuais Técnicos, Série Pactos pela Saúde, volume 1, 2006a.
MINISTÉRIO DA SAÚDE. SECRETARIA EXECUTIVA. Mais Gestão é Mais Saúde: Governança para Resultados no Ministério da Saúde. Série B Textos Básicos de Saúde 2009, 234p: il. - Série B. Textos Básicos de Saúde.
MINISTÉRIO DA SAÚDE. GABINETE DO MINISTRO. Portaria GM/MS nº 1.721, de 21 de setembro de 2005, Programa de Reestruturação e Contratualização dos Hospitais Filantrópicos no Sistema Único de Saúde - SUS, Brasília: Ministério da Saúde, 2005.
MINISTÉRIO DA SAÚDE. SECRETARIA EXECUTIVA. Regionalização Solidária e Cooperativa: orientações para sua implementação no SUS. Brasília: Ministério da Saúde, Série A. Normas e Manuais Técnicos, Série Pactos pela Saúde, volume 1, 2006b.
MINISTÉRIO DA SAÚDE. Norma Operacional da Assistência à Saúde - NOAS. Regionalização da Assistência à Saúde: aprofundando a descentralização com equidade no acesso. Brasília: Ministério da Saúde: 2001.
MINISTÉRIO DA SAÚDE/ SECRETARIA DE ATENÇÃO A SAUDE/ DIRETORIA DE ARTICULAÇÃO DE REDE DE ATENÇÃO - RAS Santa Catarina - Oficina de Governança Rede de Atenção à Urgência e Emergência Macrorregião Nordeste e Planalto Norte - Guia do Participante - abr. 2010.
MINISTÉRIO DA SAÚDE/ SECRETARIA DE ATENÇÃO A SAUDE/ DIRETORIA DE ARTICULAÇÃO DE REDE DE ATENÇÃO - Projeto Territórios: Estratégia de qualificação da Atenção Primária para ampliação dos limites da resolubilidade na atenção das doenças crônicas não transmissíveis: um eixo de reestruturação da Atenção Especializada no seu papel complementar. 2008-2010.
MINISTÉRIO DA SAÚDE. Lei n. 8.080. Brasília: Ministério da Saúde, 1990.
MINISTÉRIO DA SAÚDE. Lei n. 8.142. Brasília: Ministério da Saúde, 1990.
BRITO, F. Transição demográfica e desigualdades sociais no Brasil. Revista Brasileira de Estudos de População, v. 25 n. 01, p. 5- 26, 2008.
A transição demográfica no Brasil: as possibilidades e os desafios para a economia e a sociedade. Belo Horizonte: UFMG/Cedeplar, 2007.
CAMPOS, G. W. S. Equipes de referência e apoio especializado matricial: um ensaio sobre a reorganização do trabalho em saúde. Ciência & Saúde Coletiva, v. 04, n. 02, p. 393-403, 1999.
S. Reforma Política e Sanitária: a sustentabilidade do SUS em questão? Ciência e Saúde Coletiva, v. 12, n. 2, p. 301-306, 2007.
Um método para análise e co-gestão de coletivos - a construção do sujeito, a produção de valor de usos e a democracia em instituições: o Método da Roda. São Paulo: Hucitec, 2000.
CARVALHO, A. I. Conselhos de Saúde, responsabilidade pública cidadania: a reforma sanitária como reforma do Estado. In: FLEURY, S. (Org.).Saúde e Democracia: A luta do CEBES. Lemos Editorial, 1997.
CHORNY, A. H. Planificación in Salud: viejas ideas en nuevas ropajes. Cuadernos Médicos-Sociales, n. 73, 1998.
COELHO, I. B. Os impasses do SUS. Ciência e Saúde Coletiva, v. 12, n. 2, p. 309-311, 2007.
CONASEMS - XXVI CONGRESSO DO CONSELHO NACIONAL DE SECRETARIAS MUNICIPAIS DE SAÚDE - CONASEMS - GRAMADO/RS
SEMINÁRIO INTERNACIONAL SOBRE OS SISTEMAS DE SAÚDE DO BRASIL E DA ESPANHA: COMPARTILHANDO EXPERIÊNCIAS. MESA 2: SANTOS, LENIR - Gestão Pública da Saúde: Modelos Jurídicos, Parcerias Público-Privadas e Regulação dos Sistemas de Serviços, mai. 2010.
CONSELHO NACIONAL DE SECRETARIOS DE SAÚDE - CONASS. Programa de Reestruturação e Contratualização dos Hospitais Filantrópicos do SUS - Nota Técnica 12/2005.
.Oficina de Rede de Atenção no SUS: Guia do Facilitador. Brasília: CONASS, 2008
CONILL, E. M. Analisis de la problemática de la integración de la APS em El contexto actual: causas que inciden en la fragmentación de servícios y sus efectos en la cohesión social. ENSP, Fiocruz, 2007.
COSTA, N. R. Política social e ajuste macroeconômico. Cadernos de Saúde Pública, v. 18, suplemento, p. 13-21, 2002.
COSTA, N. R.; PINTO, L. F. Avaliação de programa de atenção à saúde: incentivo à oferta de atenção ambulatorial e a experiência da descentralização no Brasil. Ciência e Saúde Coletiva, v. 7, n. 4, 907-923, 2002.
COUTO, C. G.; ARANTES, R. B. Constituição ou Políticas Públicas? Uma avaliação dos anos FHC. In: LOUREIRO, M. R.; ABRÚCIO, F. L. (Org). O Estado numa Era de Reformas: os anos FHC. Brasília: ENAP, 2002.
DIAZ, V. P. ORGANIZACIONES SANITARIAS INTEGRADAS EM PAISES CON DISTINTOS SISTEMAS DE SALUD. Dissertação de Mestrado. Barcelona: Universitat Pompeu Fabra, 2004. Disponível em: www.chc.es. Acesso em: 15 dez. 2008.
DINIZ, E. GLOBALIZAÇÃO, REFORMAS ECONÔMICAS E ELITES EMPRESARIAIS: Brasil anos 1990. Rio de Janeiro: FGV, 2004.
EDGREN, L. The meaning of integrated care: a systems approach. International Journal of Integrated Care, v. 08, n. 23, p. 1- 6, 2008.
ESCOREL, S.; DELGADO, M. M. Perfil dos conselhos estaduais de saúde: singularidades e similaridades no controle social. Divulgação em Saúde para Debate, n. 43, p. 62-78, 2008.
SILVA, S. F.(Org.). Rede de Atenção à Saúde no SUS: O Pacto pela Saúde e Rede regionalizadas de ações e serviços de saúde. Campinas: IDISA e CONASEMS, 2008.
FERNANDES, SILVIO. Rede de Atenção à Saúde no SUS. 2009 - 20 Anos/CONASEMS.
FLEURY, S.; MAFORT, A. L. M. Gestão de Rede: A Estratégia de Regionalização da Política de Saúde. Rio de Janeiro: FGV, 2007.
FLEURY, S. A reforma Sanitária e o SUS: questões de sustentabilidade. Ciência e Saúde Coletiva, v. 12, n. 2, p. 307-317, 2007.
A Seguridade Social e os dilemas da inclusão social. Revista de Administração Pública, v. 39, n. 3, p. 449-469, 2005a.
FÓRUM DA REFORMA SANITÁRIA BRASILEIRA (ABRASCO, CEBES, ABRES, REDE UNIDA E AMPASA). O SUS pra valer: universal, humanizado e de qualidade. 2006.
GOVERNO DO ESTADO DO ESPÍRITO SANTO. SECRETARIA DE SAÚDE. Modelo de Atenção à Saúde. 2007-2010.
GIOVANELLA, L. Atenção primária à saúde nos países da União Européia: configurações e reformas organizacionais na década de 1990. Cadernos de Saúde Pública, v. 2, n. 5, p. 951-963, 2006.
GERSCHMAN, S. Conselhos Municipais de Saúde: atuação e representação das comunidades populares. Caderno de Saúde Pública. Rio de Janeiro, n. 20, v. 6, p. 1670-1681, 2004.
GIL, A. C.; LICHT, R. H. G.; YAMAUCHI, N. I. Regionalização da Saúde e Consciência Regional. Hygeia, v. 2, n.3, p. 35- 46, 2006.
GILLIES, R. R.; SHORTELL, S. M.; ANDERSON, D. A.; MITCHELL, J. B.; MORGAN, K. L. Conceptualizing and measuring integration: findings from the health systems integration study. Hospital & Health Services Administration, v. 38, n. 04, p.467-89, 1993.
GUIMARÃES, L.; GIOVANELLA, L. Entre a cooperação e a competição: percursos da descentralização do setor saúde no Brasil. Revista Panamericana de Saúde Pública, v. 16, n. 4, p. 283-288, 2004.
HAM, C. Clinically Integrated Systems: the next step in English health reform? Briefing Paper. The Nuffild Trust, 2007.
HARTZ, Z. M. A.; CONTANDRIOPOULOS, A. P. Integralidade da Atenção e Integração de serviços de saúde: desafios para avaliar a implantação de um "sistema sem muros". Cadernos de Saúde Pública, V. 20, Sup. 2, 2004.
IDISA/CAMPINAS-SP - SEMINÁRIO DE REDE INTERFEDERATIVAS DE SAÚDE, fev. 2008, LENIR SANTOS - A organização político- administrativa do SUS de acordo com a conformação jurídico-constitucional inserta no art. 198 da CF: Rede interfederativas de serviços de atenção à saúde.
INSTITUTO BRASILEIRO DE ESTATÍSTICA E GEOGRAFIA - IBGE. Perfil dos Municípios Brasileiros 2006. Rio de Janeiro: IBGE, 2007. Disponível em: <www.igbe.gov.br>. Acesso em: 16 jul. 2008.
Diretoria de Pesquisas. Departamento de População e Indicadores Sociais. Divisão de Estudos e Análises da Dinâmica Demográfica. Projeção da População do Brasil por Sexo e Idade para o Período 1980-2050 - Revisão 2000.
KUSCHNIR, R. A Construção da Regionalização: Nota Técnica sobre O PACTO PELA SAÚDE. Versão preliminar, Rio de Janeiro, ENSP, 2007.
LABRA, E. Conselhos de Saúde: dilemas, avanços e desafios. In: LIMA, N. T. et. al. Saúde e Democracia: história e perspectivas do SUS. Rio de Janeiro: FICORUZ, 2005.
LEITE, JACQUELINE GAGMAR B. L; SOUZA, H. F.; NASCIMENTO, ELIANA C. V. - Contratuzalização na Saúde: proposta de um Contrato Único para os Programa no Estado de Minas Gerais - Revista de Administração em Saúde, Vol. 12, nº 46 - jan/mar 2010 p. 15-22.
LEAT, P.; PINK, G. H.;GUERIERE, M. Towards a Canadian Model of integrated healthcare. Health Care Papers, v. 1, n. 2, p. 13- 35, 2000.
LERNER, M. Modernization and health: a model of the health transition. Documento apresentado na Reunião Anual da American Public Health Association, São Francisco, Califórnia (inédito), 1973.
LEVCOVITZ, E.; LIMA, L. D.;MACHADO, C. V. Política de Saúde nos anos 90: relações intergovernamentais e o papel das normas operacionais básicas. Ciência e Saúde Coletiva, v.6, n.2, p. 269-291, 2001.
LIMA, L. D. Federalismo, relações fiscais e financiamento do Sistema Único de Saúde: a distribuição de receitas vinculadas à saúde nos orçamentos municipais e estaduais. Rio de Janeiro: Museu da República, 2007a.
LONDOÑO, J. L.; FRENK J. Structured Pluralism: Towards a New Model for Health System Reform in Latin America. Washington, D.C.: World Bank, Technical Department for Latin America and the Caribbean, 1995.
LOUREIRO, M. R.; ABRÚCIO, F. L. POLÍTICA E BUROCRACIA NO PRESIDENCIALISMO BRASILEIRO: o papel do Ministério da Fazenda no primeiro governo Fernando Henrique Cardoso. Revista Brasileira de Ciências Sociais, v. 14, n. 41, p. 69-89, 1999.
MACHADO, C. V. Direito universal, política nacional: o papel do Ministério da Saúde na política de saúde brasileira de 1990 a 2002. Rio de Janeiro: Editora do Museu da República, 2007.
MAFORT, A. L. M. Os Desafios da Gestão em Rede no SUS: situando a regionalização no centro da estratégia da política de saúde. Revista Saúde em Debate, v. , n. p. , 2008.
MARQUES, R. M.; MENDES, A. N.O financiamento da atenção à saúde no Brasil. Pesquisa Debate, v. 12, n.1, p. 65-91, 2001.
MATOS, C. A.; POMPEU, J. C. Onde estão os contratos? Análise da relação entre os prestadores privados de serviços de saúde e o SUS. Ciência e Saúde Coletiva, v. 8, n. 2, p. 629-643, 2003.
MENDES, E. V. A Rede de atenção à saúde , Belo Horizonte: Escola de Saúde Pública de MG, 2009.
Sistemas Integrados de Serviços de Saúde: a reforma microeconômica dos sistemas de serviços de saúde. Mimeo, 2000.
MESA-LAGO, C. Las reformas de salud en América Latina y el Caribe: su impacto en los principios de la seguridad social. Santiago de Chile: Cepal - Naciones Unidas, 2005.
MINISTÉRIO DA SAÚDE. SECRETARIA EXECUTIVA. DEPARTAMENTO DE APOIO À DESCENTRALIZAÇÃO. Nota Técnica DAD/SE n.º 35: Planilhas de Regionalização - Pacto pela Saúde e Territórios da Cidadania. Brasília, 24 de novembro de 2008.
MUR-VEEMAN, I.; VAN RAAK, A.; PAULUS, A.; STEENBERGEN, M. Comparison and reflection. Integrated care in Europe. Maarssen: Elsevier, 2003.
NASH, D; SKOUFALOS, A; HARTMAN, M.; HORWITZ, H. Practicing Medicine in the 21st Century. American College of Physicians Executives, 2006.
NAVARRETE, L. V. et al. ORGANIZACIONES SANITARIAS INTEGRADAS: UMA GUÍA PARA EL ANÁLISIS. Revista Espanhola de Salud Pública, v. 79, N. 06, p. 633-643, 2005.
ORGANIZACIONES SANITARIAS INTEGRADAS: UN ESTUDIO DE CASOS. Consorci Hospitalari de Catallunya 1ª Edicíon, 2007, 260p.
NORONHA, J.C. et al. Avaliação da relação entre volume de procedimentos e qualidade do cuidado: o caso da cirurgia coronariana no SUS. Cadernos de Saúde Pública, v. 19, n. 06, p. 1781-1789, 2003.
NUOVO, J.(Ed.). Chronic Disease Management. New York, NY: Springer Science, 2007.
OMRAM, A. R. The epidemiologic transition: a theory of the epidemiology of population change. Bulletin of the World Health Organization, v. 79, n. 2, p. 161-170, 2001.
ORGANIZAÇÃO DAS NAÇÕES UNIDAS PARA A EDUCAÇÃO, A CIÊNCIA E A CULTURA - UNESCO. Estudo sobre a Contratualização Hospitalar no Âmbito do SUS - Produto II - Relatório Técnico, mar. 2008.
ORGANIZAÇÃO PANAMERICANA DA SAÚDE - OPAS. Sistemas Integrados de Servicios de Salud. Documento de Trabajo.VII Foro Regional - Fortalecimiento dos Sistemas de Salud Basados em APS. Quito, Ecuador: out. 2007.
ORGANIZACIÓN MUNDIAL DE LA SALUD - OMS. ORGANIZACIÓN PANAMERICANA DE LA SALUD - OPS. Rede Integradas de Servicios de Salud: Conceptos, Opciones de Política y Hoja de Ruta para Su implementación en las Américas. Serie La Renovación de la Atención Primaria de Salud en las Américas. Washington DC: OMS/OPS, 2008.
PASCHE, D. F. et al. Paradoxos das políticas de descentralização de saúde no Brasil. Revista Panamericana de Salud Publica, v. 20, n. 6, p. 416-422, 2006.
PAIM, J. Modelos assistenciais: reformulando o pensamento e incorporando a proteção e a promoção da saúde. Notas para discussão nos Seminários Temáticos Permanentes. ANVISA/ISCUFBA. Brasília. 2001. Disponível em: http://www.anvisa.gov.br/institucional/snvs/coprh/relatorios/gestao_2000_2002/plano_trabalho_anexo- si.htm/modelos_assistenciais.pdf. Acesso em: 12 dez. 2008.
PAIM, J. S.;TEIXEIRA, C. F. Política, planejamento e gestão em saúde: balanço do estado da arte. Revista de Saúde Pública, v. 40, numero especial, p. 73-78, 2006.
PASCHE, D. F. A reforma necessária do SUS: inovações para a sustentabilidade da política pública de saúde. Ciência e Saúde Coletiva, v. 12, n. 2, p. 312-314, 2007.
RIBEIRO, J. M. Conselhos de saúde, comissões intergestores e grupos de interesses no Sistema Único de Saúde (SUS). Cadernos de Saúde Pública, v. 13, n. 1, p. 81-92, 1997.
SALTMAN, R. B.; FIGUERAS J. Analyzing The Evidence On European Health Care Reforms. Health Affairs, v. 17, n. 02, p. 85-108, 1998.
SANTOS, L; ANDRADE, L. O. M. SUS: O ESPAÇO DA GESTÃO INOVADORA E DOS CONSENSOS INTERFEDERATIVOS. Aspectos jurídicos, administrativos e financeiros. Campinas: Instituto de Direito Sanitário Aplicado, 2007.
SANTOS, N. R. TÓPICOS PARA REFLEXÃO E FORMULAÇÃO DE ATUAÇÕES PELA MILITÂNCIA DA REFORMA SANITÁRIA E DO SUS. Brasília, 6ª Versão, mimeo, 2008.
SANTOS-PRECIADO, J. I. et al. La transición epidemiológica y los adolescentes em México. Salud Pública de México, v. 45, sup l 1, p. 140-152, 2003.
SCHRAMM, J. M. A et al. Transição epidemiológica e o estudo de carga de doença no Brasil. Ciência & Saúde Coletiva, v. 9, n. 4, p. 897-908, 2004.
SHORTELL, S.M. et al. Remaking Healthcare in America: building organized delivery systems. San Francisco, Editora Jossey- Bass, 1996.
SILVA, S. F.(Org.). Rede de Atenção à Saúde no SUS: O Pacto pela Saúde e Rede regionalizadas de ações e serviços de saúde. Campinas: IDISA e CONASEMS, 2008.
SILVA, S. F.; MAGALHÃES, E. REDE DE ATENÇÃO À SAÚDE NA AGENDA DE PRIORIDADES DO SUS. Revista do CONASEMS, jan. 2008.
SOUZA, C. FEDERALISMO, DESENHO CONSTITUCIONAL E INSTITUIÇÕES FEDERATIVAS NO BRASIL PÓS-1988. Revista de Sociologia e Política, n. 24, p. 105-121, 2005.
TAVARES, M. C. Da Substituição de Importações ao Capitalismo Financeiro. Rio de Janeiro: Zahar, 1972.
TODD, W. E.; NASH, D. B.(Ed.). Disease Management: A Systems Approach to Improving Patient Outcomes. New York, NY: American Hospital Publiching, 1997.
TODD, W.E. Strategic alliances. In: TODD, W.E. e NASH, D. (Ed.). Disease management: a systems approach to improving patient outcomes. Chicago: American Hospital Publishing Inc., 1996.
UGÁ, M. A. D.; SANTOS, I. S. UMA ANÁLISE DA EQUIDADE DO FINANCIAMENTO DO SISTEMA DE SAÚDE BRASILEIRO. Projeto Economia da Saúde - Cooperação Técnica Brasil - Reino Unido. Relatório de Pesquisa, 2005.
UNIVERSIDADE ESTADUAL DE CAMPINAS - UNICAMP. NÚCLEO DE ESTUDOS DE POLÍTICAS PÚBLICAS - NEPP. O Setor Saúde e o Complexo da Saúde no Brasil. Campinas: UNICAMP, Caderno n. 46, 2000.
VILAÇA, EUGÊNIO MENDES - A REDE DE ATENÇÃO À SAÚDE - Belo Horizonte: ESP-MG, 2009, 848p.
X CONGRESSO INTERNACIONA DEL CLAD SOBRE LA REFORMA DEL ESTADO Y DE LA ADMINISTRATACION PÚBLICA. ALCOFORADO, FLÁVIO C. G., Contratualização e efi- ciência no setor public: as organizações sociais. Santiago, Chile. Out. 2005.
WORLD HEALTH ORGANIZATION - WHO. EUROPEAN OBSERVATORY ON HEALTH SYSTEMS AND POLICIES. Decenralization in Health Care. Brussels: Open University Press, European Observatory on Health Systems and Policies Series, 2006.
EUROPEAN OBSERVATORY ON HEALTH SYSTEMS AND POLICIES. Making decisions on public health: a review of eight countries. Brussels: Open University Press, European Observatory on Health Systems and Policies Series, 2004.
Integrated Health Services - What and Why? Making Health Systems Work. Technical Brief, n. 01, 2008.
ZUCCH,I P.; NERO, C. D.; MALIK, A. M. GASTOS EM SAÚDE: OS FATORES QUE AGEM NA DEMANDA E NA OFERTA DOS SERVIÇOS DE SAÚDE. Saúde e Sociedade, v. 9, n. 1/2, p. 127-150, 2000.
ANEXO II
REDE ALYNE
(Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
TÍTULO I
DAS DISPOSIÇÕES GERAIS
(Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
Art. 1º A Rede Alyne, instituída no âmbito do Sistema Único de Saúde, consiste numa rede de cuidados que visa assegurar à mulher o direito ao planejamento reprodutivo e à atenção humanizada à gravidez, ao parto e ao puerpério, bem como à criança o direito ao nascimento seguro e ao crescimento e ao desenvolvimento saudáveis. (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
Art. 2º A Rede Alyne tem como princípios: (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
I - o respeito, a proteção e a realização dos direitos humanos; (Origem: PRT MS/GM 1459/2011, Art. 2º, I) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
II - o respeito à diversidade cultural, étnica e racial; (Origem: PRT MS/GM 1459/2011, Art. 2º, II) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
III - a promoção da equidade, observando as iniquidades étnico-raciais; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
IV - o enfoque de gênero; (Origem: PRT MS/GM 1459/2011, Art. 2º, IV) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
V - a garantia dos direitos sexuais e dos direitos reprodutivos de mulheres, homens, jovens e adolescentes; (Origem: PRT MS/GM 1459/2011, Art. 2º, V) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
VI - a participação e a mobilização social; e (Origem: PRT MS/GM 1459/2011, Art. 2º, VI) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
VII - a proteção e a promoção do vínculo da família e bebê, em especial para pessoas em situação de rua; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
VIII - a adoção de práticas baseadas em evidências na rede de atenção à saúde; e (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
IX - a garantia de acompanhante de livre escolha da mulher nos serviços de saúde. (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
Art. 3º São objetivos da Rede Alyne: (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
I - fomentar a implementação de novo modelo de atenção à saúde da mulher e à saúde da criança com foco na atenção ao parto, ao nascimento, ao crescimento e ao desenvolvimento da criança de zero aos vinte e quatro meses; (Origem: PRT MS/GM 1459/2011, Art. 3º, I) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
II - organizar a Rede de Atenção à Saúde Materna e Infantil para que esta garanta acesso, acolhimento e resolutividade; e (Origem: PRT MS/GM 1459/2011, Art. 3º, II) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
III - reduzir a morbimortalidade materna e infantil, com ênfase no componente neonatal, sobretudo da população negra, indígena e quilombola. (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
Art. 4º A Rede Alyne deve ser organizada de maneira a possibilitar o provimento contínuo de ações de atenção à saúde materna e infantil para a população de determinado território, mediante a articulação dos distintos pontos de atenção à saúde, do sistema de apoio, do sistema logístico e do sistema de governança da rede de atenção à saúde em consonância com o Planejamento Regional Integrado - PRI, a partir das seguintes diretrizes: (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
I - garantia do acolhimento com avaliação e classificação de risco e vulnerabilidade, ampliação do acesso e melhoria da qualidade do pré-natal; (Origem: PRT MS/GM 1459/2011, Art. 4º, I) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
II - garantia de vinculação da gestante à unidade de referência e ao transporte seguro; (Origem: PRT MS/GM 1459/2011, Art. 4º, II) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
III - garantia das boas práticas e segurança na atenção ao parto e nascimento; (Origem: PRT MS/GM 1459/2011, Art. 4º, III) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
IV - garantia da atenção à saúde das crianças de zero a vinte e quatro meses com qualidade e resolutividade; e (Origem: PRT MS/GM 1459/2011, Art. 4º, IV) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
V - garantia de acesso às ações do planejamento reprodutivo. (Origem: PRT MS/GM 1459/2011, Art. 4º, V) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
Art. 5º A Rede Alyne deve ser integrada ao Planejamento Regional Integrado - PRI para organização de forma ascendente e considerando as especificidades, o perfil epidemiológico e a capacidade instalada nos diferentes territórios. (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
Art. 6º A Rede Alyne organiza-se a partir dos seguintes componentes: (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
I - pré-natal; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
II - parto e nascimento; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
III - puerpério e atenção integral à saúde da criança; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
IV - sistema logístico; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
V - sistema de apoio; e (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
VI - sistema de governança. (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
Art. 7º O componente pré-natal será organizado em diferentes níveis de atenção à saúde e é constituído pelos seguintes pontos de atenção: (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
I - Unidade Básica de Saúde - UBS; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
II - Ambulatório especializado, e (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
III - Ambulatório de Gestação e Puerpério de Alto Risco - AGPAR. (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
§ 1º O componente pré-natal compreende as seguintes ações de atenção à saúde: (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
I - realização de pré-natal na UBS, com captação oportuna (até 12 semanas) da gestante e, no mínimo, sete consultas intercaladas entre enfermeiros e médicos; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
II - realização dos exames de pré-natal de risco habitual e de alto risco, e acesso aos resultados em tempo oportuno; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
III - acolhimento às intercorrências na gestação com avaliação, estratificação e classificação de risco e vulnerabilidade; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
IV - acesso ao cuidado compartilhado entre atenção primária e atenção especializada ao pré-natal de alto risco em tempo oportuno, por meio de referência vinculada à atenção especializada, seja por equipe multiprofissional, ambulatório especializado ou ambulatório de gestação e puerpério de alto risco; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
V - vinculação da gestante, desde o pré-natal, ao local em que será realizado o parto e o atendimento das eventuais intercorrências na gestação; e o estímulo, no último trimestre gestacional, às ações de vínculo entre a gestante e a maternidade de referência do território; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
VI - a garantia ao cuidado integral à saúde bucal da gestante; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
VII - o acesso ao rastreamento e tratamento de sífilis, HIV, hepatites e as demais doenças infectocontagiosas incorporadas pelas Diretrizes Clínicas vigentes do Ministério da Saúde; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
VIII - a atualização do calendário vacinal da gestante; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
IX - o estímulo à participação de acompanhante gestacional no pré-natal e às abordagens voltadas aos temas parentalidade responsável e saúde integral do homem; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
X - a oferta de grupos de gestantes visando a preparação para o parto, puerpério, amamentação e cuidado da criança; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
XI - a promoção da equidade, respeitando-se a diversidade e as características sociais, culturais, étnico-raciais e de gênero; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
XII - qualificação do sistema e da gestão da informação; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
XIII - implementação de estratégias de comunicação social e programas educativos relacionados à saúde sexual e à saúde reprodutiva. (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
§ 2º O atendimento às mulheres privadas de liberdade e egressas do sistema prisional deverá ser realizado, prioritariamente, pelas Equipes de Atenção Primária Prisional e, na ausência destas, por outro tipo de equipe de referência, garantido o acesso a todos os serviços da rede e observadas as diretrizes da política. (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
§ 3º O atendimento a gestantes em situação de rua e acompanhantes gestacionais deverá ser ofertado, prioritariamente, pelas Equipes de Consultório na Rua e, na ausência destas, por outro tipo de equipe de referência, garantido o acesso a todos os serviços da rede e observadas as diretrizes da política. (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
Art. 7º-A. O componente parto e nascimento é constituído pelos seguintes pontos de atenção: (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
I - Centro de Parto Normal intra-hospitalar - CPNi e Centro de Parto Normal peri-hospitalar - CPNp; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
II - maternidade ou hospital geral com leitos obstétricos, cirúrgicos e clínicos; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
III - maternidade ou hospital geral com leitos obstétricos, cirúrgicos e clínicos com habilitação em gestação de alto risco; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
IV - unidades de cuidado neonatal; e (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
V - Casa da Gestante, Bebê e Puérpera - CGBP. (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
§ 1º O CPNi e o CPNp são unidades de saúde destinadas à assistência ao parto de risco habitual, pertencentes ou vinculadas, respectivamente, a um estabelecimento hospitalar, localizadas em suas dependências internas ou imediações. (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
§ 2º A maternidade ou hospital geral com leitos obstétricos, cirúrgicos e clínicos é responsável pelo acompanhamento e pelas ações de saúde na gestação de risco habitual, devendo ter equipe qualificada e instalações adequadas para atendimentos de intercorrências ou situações de alto risco até sua estabilização e transferência segura, quando necessário. (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
§ 3º A maternidade ou hospital geral com leitos obstétricos, cirúrgicos e clínicos com habilitação em gestação de alto risco é responsável pelo acompanhamento e pelas ações de saúde na gestação de alto risco que necessitam de atenção especializada e acesso a recursos hospitalares de média e alta complexidade. (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
§ 4º As unidades de cuidado neonatal são serviços hospitalares responsáveis pela atenção à saúde de recém-nascidos de alto risco que necessitem de suporte intensivo ou intermediário de saúde. (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
§ 5º A CGBP é uma residência provisória de cuidado destinada a gestantes, puérperas e recém-nascidos em situação de vulnerabilidade ou risco. (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
Art. 7º-B. O componente puerpério e atenção integral à saúde da criança é constituído pelos seguintes pontos de atenção: (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
I - Unidade Básica de Saúde - UBS para atenção à saúde da puérpera, do recém-nascido e da criança na APS; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
II - Ambulatório de Seguimento do recém-nascido e da criança - A-SEG; e (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
III - Banco de Leite Humano - BLH. (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
§ 1º No componente de que trata o caput as equipes de atenção primária deverão: (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
I - orientar e promover o aleitamento materno e a alimentação complementar saudável; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
II - realizar o acompanhamento da puérpera e da criança, incluindo visita domiciliar regular até o 7º (sétimo) dia após o parto e nascimento; e (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
III - realizar a busca ativa e acompanhamento longitudinal da mulher e da criança até os 2 (dois) anos de vida. (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
§ 2º O A-SEG é responsável pelo acompanhamento de crianças de alto risco, prioritariamente as egressas de unidades de terapia intensiva e cuidados intermediários neonatais, observados o perfil epidemiológico, a pactuação regional, a densidade populacional e a distância para deslocamentos. (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
§ 3º O BLH é o local de referência em amamentação que reúne ações de coleta, processamento e distribuição de leite humano para bebês prematuros ou de baixo peso internados em unidades neonatais e que não podem ser alimentados pelas próprias mães, além de atendimento para apoio e orientação sobre aleitamento materno. (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
Art. 7º-C. O sistema logístico compreende a regulação e o transporte inter-hospitalar, sendo responsável por produzir soluções em saúde, com base em tecnologias da informação e comunicação, a fim de fortalecer a integração entre os diferentes pontos de atenção à saúde da Rede Alyne. (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
§ 1º O sistema logístico de que trata o caput deverá: (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
I - nortear suas ações e atividades com base na Política Nacional de Regulação do Sistema Único de Saúde e na Política Nacional de Atenção Especializada em Saúde (PNAES); (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
II - promover a articulação entre os estados, municípios e Distrito Federal visando garantir acesso equânime, integral e universal aos diversos pontos de atenção à saúde para gestantes, puérperas e recém-nascidos; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
III - utilizar a regra "Vaga Sempre" de modo que toda gestante, em qualquer idade gestacional, toda puérpera com critério de admissão hospitalar e todo recém-nascido grave ou potencialmente grave, tenha sua vaga de internação garantida, considerando a vinculação aos pontos de atenção e a garantia de transferência segura na impossibilidade de internação na unidade em que foi vinculada; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
IV - seguir pactuações elaboradas pelos mecanismos de gestão da rede e protocolos com fluxos específicos para acesso e vinculação de gestantes, puérperas e recém-nascidos, de forma integrada entre os componentes com regulação hospitalar e ambulatorial que garanta acesso e resolutividade; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
V - instituir grades de referência, em nível macrorregional e coordenadas pelos estados em articulação com os municípios, para gestantes, puérperas e recém-nascidos; e (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
VI - promover a articulação e pactuação para o transporte inter-hospitalar de gestantes, puérperas e recém-nascidos que necessitem de cuidados intensivos, de forma regionalizada, a fim de ampliar o acesso em todo o território nacional. (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
§ 2º São ações estratégicas do componente do sistema logístico: (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
I - estruturar equipes especializadas em atendimento materno e infantil, com cobertura 24 (vinte e quatro) horas por dia, 7 (sete) dias por semana, no Complexo Regulador, preferencialmente na Central de Regulação de Internações Hospitalares, para regular a oferta de serviços de saúde, de forma regionalizada nas macrorregiões de saúde, priorizando os atendimentos conforme o grau de complexidade, tanto os ambulatoriais quanto os hospitalares; e (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
II - garantir transporte inter-hospitalar com equipe qualificada para gestante, puérpera e recém-nascido que necessite de cuidados de maior complexidade ou intensidade. (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
§ 3º Compete aos estados: (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
I - elaborar, pactuar e implementar com os municípios plano de regulação assistencial para gestantes, puérperas e recém-nascidos, considerando necessidade, demanda e oferta de ações, serviços de saúde e pactuação regional; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
II - acompanhar e avaliar as ações de regulação assistencial no âmbito estadual; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
III - monitorar as taxas de ocupação das maternidades, UTIN, UCINCo e UCINCa, assim como os partos por local de ocorrência e vinculação sob sua gestão; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
IV - monitorar junto aos municípios os indicadores das maternidades sob gestão municipal; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
V - apoiar tecnicamente os municípios na elaboração dos planos municipais de controle, regulação e avaliação da rede; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
VI - identificar os pontos críticos na assistência à saúde no âmbito da Rede Alyne; e (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
VII - discutir, no colegiado estadual de regulação, quando implantado, os processos regulatórios com os gestores das centrais macrorregionais e interestaduais e da Superintendência do Complexo Regulador - SCR, visando agilizar e aprimorar os fluxos. (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
§ 4º Compete aos municípios: (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
I - elaborar, pactuar e implementar, com o apoio do estado respectivo, plano de regulação assistencial para gestantes, puérperas e recém-nascidos, considerando necessidade, demanda e oferta de ações, serviços de saúde e pactuação regional; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
II - monitorar e avaliar quadrimestralmente os atendimentos a gestantes, recém-nascidos e puérperas e discutir resultados no grupo condutor da Rede Alyne; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
III - promover a interlocução do Complexo Regulador e/ou regional, se houver, quando os fluxos pactuados não forem suficientes para garantir o acesso das gestantes, puérperas e recém-nascidos aos serviços em seu território; e (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
IV - monitorar as taxas de ocupação das maternidades, UTIN, UCINCo e UCINCa, assim como os partos por local de ocorrência e vinculação sob sua gestão. (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
Art. 7º-D. O sistema de apoio é formado pelo apoio diagnóstico e terapêutico, pela assistência farmacêutica e pelo sistema de informação em saúde, visando a promoção das seguintes ações: (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
I - apoio diagnóstico e terapêutico de todos os pontos de atenção da rede, de acordo com as pactuações locais ou regionais definidas com base nos protocolos e nas diretrizes clínicas estabelecidas pelo Ministério da Saúde ou elaboradas pelo nível local e regional; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
II - assistência farmacêutica necessária ao tratamento clínico das gestantes, puérperas, lactantes, recém-nascidos e crianças, considerando-se a forma de organização da gestão local e regional, as necessidades de saúde locais e a Relação Nacional de Medicamentos - RENAME; e (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
III - produção de informação em saúde para subsidiar o monitoramento e a avaliação da implementação da Rede Alyne a partir dos indicadores de saúde a serem pactuados de forma tripartite. (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
Art. 7º-E. O componente de Sistema de Governança compreende o conjunto de estratégias que visa monitorar, avaliar e direcionar a gestão compartilhada da rede: (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
§ 1º São ações do componente de Governança: (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
I - fomentar a qualificação do cuidado no ciclo gravídico puerperal, ao recém-nascido e à criança; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
II - incentivar a construção do modelo de cuidado humanizado, considerando a autonomia e as necessidades das mulheres, crianças e famílias; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
III - apoiar tecnicamente estados, municípios e Distrito Federal, na implementação da Rede Alyne; e (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
IV - acompanhar e avaliar a implementação da rede, considerando necessidade, demanda e oferta de ações, serviços de saúde e pactuação regional. (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
§ 2º Integra o componente de governança o Incentivo de Qualificação da Rede Alyne direcionado aos municípios, para a melhoria da qualidade da assistência às gestantes, parturientes, recém-nascidos e puérperas. (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
§ 3º No âmbito do Sistema de Governança as competências dos entes federativos são: (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
I - Ministério da Saúde - MS: (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
a) propor a política norteadora do cuidado nos diferentes cenários; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
b) apoiar a implementação da Rede Alyne nos territórios; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
c) habilitar os estabelecimentos de saúde elegíveis nos termos dos componentes da rede; (Redação dada pela PRT GM/MS n° 8.102 de 12.09.2025)
d) cofinanciar, monitorar e avaliar a rede em todo o território nacional; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
e) cooperar tecnicamente com os entes federados para o fortalecimento do monitoramento e da avaliação dos serviços prestados no âmbito da Rede Alyne; e (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
f) participar do comitê gestor das macrorregiões de saúde para elaboração do PRI. (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
II - Estados e Distrito Federal: (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
a) implementar em conjunto com os municípios a Rede Alyne; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
b) cofinanciar, monitorar e avaliar a rede no âmbito de suas competências; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
c) contratualizar os pontos de atenção à saúde sob sua gestão; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
d) planejar e pactuar na Comissão Intergestores Bipartite - CIB ou, no caso do Distrito Federal, no Colegiado de Gestão SES-DF, em conjunto com os gestores municipais e estaduais, o Plano de Ação Regional, utilizando o processo de PRI; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
e) credenciar após a habilitação realizada pelo Ministério da Saúde os serviços em conformidade com as normativas vigentes dos serviços e componentes da Rede Alyne, obrigatoriamente após pactuação em CIB ou CGSES-DF; (Redação dada pela PRT GM/MS n° 8.102 de 12.09.2025)
f) implementar Grupo Condutor Estadual vinculado à CIB ou ao CGSES-DF, ao qual caberá, de forma articulada e com o apoio dos Comitês Executivos de Governança da RAS; e (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
g) coordenar, monitorar e propor soluções para o adequado funcionamento da Rede Alyne e contribuir para a efetivação dos acordos pactuados em CIR e CIB. (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
h) solicitar habilitação, alteração de habilitação ou desabilitação de estabelecimentos sob sua gestão. (Redação dada pela PRT GM/MS n° 8.102 de 12.09.2025)
III - Municípios e Distrito Federal: (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
a) implementar em conjunto com os estados a Rede Alyne; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
b) cofinanciar, monitorar e avaliar a rede, no âmbito de suas competências; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
c) contratualizar os pontos de atenção à saúde sob sua gestão; e (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
d) solicitar habilitação, alteração de habilitação ou desabilitação de estabelecimentos sob sua gestão. (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
Art. 8º. A operacionalização da Rede Alyne se dará pela execução das seguintes fases: (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
I - fase 1: instituição de Grupos Condutores e análise de situação de saúde, incluindo perfil epidemiológico e capacidade instalada de ações e serviços de saúde; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
II - fase 2: contratualização dos pontos de atenção; e (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
III - fase 3: monitoramento. (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
§1º O Grupo Condutor da Rede Alyne no Distrito Federal será composto pela Secretaria de Saúde e Colegiado de Gestão da SES/DF, com apoio institucional do Ministério da Saúde, e terá as mesmas atribuições do Grupo Condutor Estadual, descritas no art. 8º, I, alínea d. (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
§2º O Plano de Ação Regional e o Plano de Ação Municipal serão os documentos orientadores para a execução das fases de implementação da Rede Alyne, assim como para o repasse dos recursos, monitoramento e avaliação da implementação da Rede Alyne. (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
§3º A Contratualização dos Pontos de Atenção é o meio pelo qual o gestor, seja ele o município, o estado, o Distrito Federal ou a União, estabelece metas quantitativas e qualitativas do processo de atenção à saúde, com o(s) ponto(s) de atenção à saúde da Rede Alyne sob sua gestão, de acordo com o Plano de Ação Regional e os Planos de Ação Municipais. (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
§ 4º A verificação do cumprimento das ações de atenção à saúde definidas para cada Componente da Rede será realizada anualmente pelo Ministério da Saúde, de forma compartilhada com o Conselho Nacional de Secretários de Saúde (CONASS) e Conselho Nacional de Secretarias Municipais de Saúde (CONASEMS). (Origem: PRT MS/GM 1459/2011, Art. 8º, § 4º) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
§ 5º O Ministério da Saúde apoiará o Grupo Condutor Estadual no acompanhamento e avaliação do processo de pactuação e execução do Plano de Ação Regional e do Plano de Ação Municipal. (Origem: PRT MS/GM 1459/2011, Art. 8º, § 5º) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
Art. 8º-A. São ações da fase 1: (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
I - instituir Grupos Condutores Macrorregionais e Grupo Condutor Estadual da Rede Alyne, formado por estados, municípios e Ministério da Saúde, sendo vinculados ao Comitê de Governança da RAS, que terá como atribuições: (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
a) incentivar a construção da Rede Alyne, envolvendo os gestores, profissionais de saúde e usuários; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
b) analisar a situação da saúde das mulheres, das crianças e das famílias, incluindo dados demográficos e epidemiológicos, dimensionamento da demanda assistencial, dimensionamento da oferta assistencial e análise da situação da regulação, da avaliação e do controle, da vigilância epidemiológica, do apoio diagnóstico, do transporte e pontos críticos com apontamento de soluções; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
c) elaborar proposta do Plano de Ação Regional com a programação da atenção integral à saúde materna e infantil, incluindo as atribuições, as responsabilidades e o aporte de recursos necessários pela União, pelo estado, pelo Distrito Federal e pelos municípios envolvidos; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
d) estimular a instituição do Fórum Perinatal com finalidade de construção de espaços coletivos plurais, heterogêneos e múltiplos para participação cidadã na construção de um novo modelo de atenção ao parto e nascimento, para o acompanhamento da implementação da Rede Alyne na Região; e (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
e) fomentar a atuação do Comitê Estadual de Mortalidade Materna, Infantil e Fetal. (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
Art. 8º-B. São ações da fase 2: (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
I - contratualizar os pontos de atenção da Rede Alyne que seguirá as seguintes etapas: (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
a) contratualização dos pontos de atenção da rede pelos estados, Distrito Federal ou municípios, observadas as responsabilidades definidas para cada componente; e (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
b) habilitação pelo Ministério da Saúde do serviço pactuado na CIB e previsto no Planejamento Regional Integrado. (Redação dada pela PRT GM/MS n° 8.102 de 12.09.2025)
§ 1º Para os fins desta Portaria, considera-se a habilitação como ato do Ministério da Saúde que atesta o cumprimento dos requisitos de funcionamento dos serviços, permitindo o seu cadastramento no Cadastro Nacional de Estabelecimentos de Saúde - CNES, o respectivo registro de sua produção no sistema estabelecido para essa finalidade e vinculando recursos financeiros. (Redação dada pela PRT GM/MS n° 8.102 de 12.09.2025)
I - habilitação: ato do gestor estadual ou distrital que atesta o cumprimento dos requisitos de funcionamento dos serviços, permitindo o seu cadastramento no Cadastro Nacional de Estabelecimentos de Saúde - CNES e o respectivo registro de sua produção no sistema estabelecido para essa finalidade; e (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
II - homologação: ato do gestor federal que ratifica a habilitação no CNES realizada pelo gestor estadual ou distrital, vinculando recursos financeiros. (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
§ 2º A proposta de habilitação dos serviços deverá contemplar os seguintes requisitos: (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
I - pactuação em CIB ou CIR, em conjunto com os gestores municipais e demais gestores estaduais, a necessidade do território de leitos e serviços, dentro da concepção do Planejamento Regional Integrado - PRI; e (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
II - especificação e descrição do serviço, observados os critérios e prazos descritos neste Anexo por componentes e demais normativas correlatas, incluindo os territórios de abrangência e sua inserção na RAS. (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
§ 3º O processo de habilitação dos serviços ficará sob responsabilidade do Ministério da Saúde e obedecerá ao seguinte rito: (Redação dada pela PRT GM/MS n° 8.102 de 12.09.2025)
I - solicitação pelo proponente municipal, estadual ou distrital, acompanhada dos documentos que comprovem o cumprimento dos requisitos específicos de que trata cada componente da Rede Alyne; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
II - verificação pela gestão de federal do cumprimento dos requisitos específicos de que trata cada componente da Rede Alyne; e (Redação dada pela PRT GM/MS n° 8.102 de 12.09.2025)
III - publicação da Portaria de habilitação pelo Ministério da Saúde. (Redação dada pela PRT GM/MS n° 8.102 de 12.09.2025)
IV - cadastramento das equipes no CNES pelo proponente municipal, estadual ou distrital. (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
§ 4º A gestão local será responsável pelo preenchimento adequado dos sistemas de informação e monitoramento dos indicadores, bem como pela conferência da validação dos dados na base federal. (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
§ 5º O processo de habilitação dos serviços ficará sob responsabilidade do Ministério da Saúde e obedecerá ao seguinte rito: (Redação dada pela PRT GM/MS n° 8.102 de 12.09.2025)
I - solicitação pela gestão de saúde estadual ou distrital ou municipal, por meio do SAIPS, ou outro sistema vigente para essa finalidade, acompanhada dos documentos que comprovem o cumprimento dos específicos de que trata cada componente da Rede Alyne; (Redação dada pela PRT GM/MS n° 8.102 de 12.09.2025)
II - verificação pelo Departamento de Atenção Hospitalar, Domiciliar e de Urgência da Secretaria de Atenção Especializada à Saúde do Ministério da Saúde do cumprimento dos requisitos específicos de que trata cada componente da Rede Alyne; e (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
III - publicação da Portaria de habilitação pelo Ministério da Saúde. (Redação dada pela PRT GM/MS n° 8.102 de 12.09.2025)
§ 6º A habilitação está condicionada à disponibilidade de recursos financeiros do Ministério da Saúde. (Redação dada pela PRT GM/MS n° 8.102 de 12.09.2025)
§ 7º O recebimento do incentivo de custeio, de forma regular e automática, para manutenção dos serviços implantados, ocorrerá somente após a publicação da portaria de habilitação pelo Ministério da Saúde. (Redação dada pela PRT GM/MS n° 8.102 de 12.09.2025)
§ 8º Na habilitação dos estabelecimentos e equipamentos no âmbito da Rede Alyne não será aceita a pactuação em CIB/CGSES-DF na modalidade ad referendum. (Redação dada pela PRT GM/MS n° 8.102 de 12.09.2025)
§ 9º O Ministério da Saúde poderá, a qualquer tempo, realizar vistoria in loco ou virtual no estabelecimento para avaliar o cumprimento dos critérios de habilitação. (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
§ 10. O gestor municipal, estadual ou distrital do SUS deve ter em posse, e disponível a qualquer tempo, as documentações relacionadas aos processos de credenciamento e habilitação dos seus respectivos serviços, sobretudo na realização da supervisão e auditoria por parte do Ministério da Saúde e órgão de controle, incluindo o relatório de vistoria da Vigilância Sanitária com a avaliação das condições de funcionamento dos serviços. (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
§ 11. As habilitações poderão ser suspensas a qualquer tempo pelo Ministério da Saúde no caso de descumprimento dos requisitos e critérios previstos. (Redação dada pela PRT GM/MS n° 8.102 de 12.09.2025)
§ 12. A Rede Alyne contará com documento orientador para a sua implementação a ser disponibilizado no endereço eletrônico do Ministério da Saúde. (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
Art. 8º-C São ações da fase 3: (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
I - acompanhar a implementação e a operacionalização das ações de atenção à saúde definidas para cada componente da Rede Alyne; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
II - avaliar o cumprimento das metas relacionadas às ações de atenção à saúde definidas para cada componente da Rede Alyne, que serão acompanhadas conforme os indicadores constantes do PRI; e (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
III - monitorar os indicadores de saúde da Rede Alyne, definidos e pactuados no âmbito tripartite, que devem nortear a implementação e operacionalização das ações e serviços de saúde, visando a indução do modelo de cuidado integral centrado na saúde da mulher e da criança. (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
Parágrafo único. O PRI será o documento orientador para a execução das fases de implementação e operacionalização da Rede Alyne, assim como para o repasse dos recursos, o monitoramento e a avaliação da implementação da rede. (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
Art. 9º O monitoramento deverá ser executado de forma compartilhada, regular e contínua entre os entes federativos. (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
§ 1º O acompanhamento, implementação e operacionalização da Rede Alyne nos Estados, Municípios e Distrito Federal será de responsabilidade do Ministério da Saúde, no âmbito da Secretaria de Atenção Primária à Saúde - SAPS e da Secretaria de Atenção Especializada à Saúde - SAES. (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
§ 2º O monitoramento da execução das ações da Rede Alyne e seus impactos na condição da saúde materna e infantil será realizado pelo Ministério da Saúde, Estados, Municípios e Distrito Federal, por meio da definição e pactuação no âmbito da CIT dos indicadores de saúde que orientam a indução do modelo de cuidado integral. (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
§ 3º Os indicadores de que trata o § 2º serão pactuados e publicados em ato da Ministra da Saúde. (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
§ 4º No monitoramento da Rede Alyne poderão ser utilizadas as estratégias abaixo elencadas, dentre outras: (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
I - acompanhamento e verificação da execução do PRI; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
II - consulta nos sistemas de informação do SUS de dados sobre produção assistencial, com a atualização cadastral dos estabelecimentos e outros que se fizerem necessários; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
III - acompanhamento e avaliação in loco realizados por meio de seus sistemas de supervisão e auditoria de estabelecimentos de saúde; e (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
IV - acompanhamento dos indicadores da rede; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
§ 4º Para fins de transparência do monitoramento da Rede Alyne, a publicidade do conjunto de dados e informações ocorrerá através: (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
I - do monitoramento realizado pelo grupo condutor da Rede Alyne, com avaliação quadrimestral; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
II - dos instrumentos de gestão do SUS, como o Relatório Detalhado do Quadrimestre Anterior - RDQA e o Relatório Anual de Gestão - RAG; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
III - do monitoramento mensal realizado pelo Conselho Estadual ou Distrital de Saúde e discutidas, caso necessário; e (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
IV - dos relatórios publicados em canal próprio e oficial da Secretaria Estadual de Saúde. (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
Art. 10. No âmbito do Ministério da Saúde a coordenação da Rede Alyne cabe à Secretaria de Atenção Primária à Saúde e à Secretaria de Atenção Especializada à Saúde. (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
TÍTULO II
DAS DIRETRIZES PARA IMPLANTAÇÃO E HABILITAÇÃO DE CENTRO DE PARTO NORMAL (CPN)
(Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
CAPÍTULO I
DAS DISPOSIÇÕES GERAIS
(Origem: PRT MS/GM 11/2015, CAPÍTULO I)
(Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
Art. 11. Este Título define as diretrizes para implantação e habilitação de Centro de Parto Normal - CPN, no âmbito do SUS, para o atendimento à mulher e ao recém-nascido no momento do parto e do nascimento, em conformidade com o Componente parto e nascimento da Rede Alyne, e dispõe sobre os respectivos incentivos financeiros de investimento, custeio e custeio mensal. (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
Art. 12. Para efeito deste Título, considera-se: (Origem: PRT MS/GM 11/2015, Art. 2º) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
I - alojamento conjunto: uma unidade de cuidados hospitalares em que o recém-nascido sadio, logo após o nascimento, permanece ao lado da mãe, 24 (vinte e quatro) horas por dia, no mesmo ambiente, até a alta hospitalar; (Origem: PRT MS/GM 11/2015, Art. 2º, I) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
II - atenção humanizada ao parto e nascimento: respeito ao parto como experiência pessoal, cultural, sexual e familiar, fundamentada no protagonismo e autonomia da mulher, que participa ativamente com a equipe das decisões referentes ao seu parto; (Origem: PRT MS/GM 11/2015, Art. 2º, II) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
III - gestação de risco habitual: gestação na qual os fatores de risco indicam que a morbimortalidade materna e perinatal são iguais ou menores do que as da população em geral, sem necessidade de se utilizar alta densidade tecnológica; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
IV - parto de risco habitual: parturiente com gestação atual considerada de baixo risco e história reprodutiva sem fatores de risco materno e fetal, com avaliação obstétrica no momento da admissão que evidencie um trabalho de parto eutócico; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
V - parto normal: trabalho de parto de início espontâneo, sem indução, sem aceleração, sem utilização de intervenções como fórceps ou cesariana e sem uso de anestesia geral, raquiana ou peridural durante o trabalho de parto e parto; e (Origem: PRT MS/GM 11/2015, Art. 2º, V) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
VI - quarto pré-parto, parto e puerpério - PPP: espaço destinado ao pré-parto, parto e puerpério, privativo à parturiente e acompanhante de livre escolha, em que a atenção aos períodos clínicos do trabalho de parto, parto e nascimento ocorre no mesmo ambiente, da internação à alta, com ambiência adequada à Resolução da Diretoria Colegiada - RDC da ANVISA, que disponha sobre Regulamento Técnico para Funcionamento dos Serviços de Atenção Obstétrica e Neonatal ou a que a substituir. (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
Art. 13. Constitui CPN a unidade de saúde destinada à assistência ao parto de baixo risco pertencente a um estabelecimento hospitalar, localizada em suas dependências internas ou imediações, nos termos deste Título. (Origem: PRT MS/GM 11/2015, Art. 3º) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
§ 1º Os CPN são classificados em: (Origem: PRT MS/GM 11/2015, Art. 3º, § 1º) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
I - CPN Intra-Hospitalar (CPNi) Tipo I; (Origem: PRT MS/GM 11/2015, Art. 3º, § 1º, I) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
II - CPN Intra-Hospitalar (CPNi) Tipo II; e (Origem: PRT MS/GM 11/2015, Art. 3º, § 1º, II) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
III - CPN Peri-Hospitalar (CPNp). (Origem: PRT MS/GM 11/2015, Art. 3º, § 1º, III) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
§2º O estabelecimento hospitalar poderá possuir mais de uma unidade de CPN, conforme a necessidade locorregional identificada no Plano de Ação Regional da Rede Alyne e mediante pactuação na Comissão Intergestores Bipartite - CIB. (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
CAPÍTULO II
DA CONSTITUIÇÃO E HABILITAÇÃO COMO CPN NO ÂMBITO DA REDE ALYNE
(Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
Seção I
Dos Requisitos de Constituição de CPN em Conformidade com a Rede Alyne
(Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
Art. 14. São requisitos para a constituição da unidade como CPN: (Origem: PRT MS/GM 11/2015, Art. 4º) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
I - possuir estrutura física e equipamentos mínimos, nos termos do art. 15; (Origem: PRT MS/GM 11/2015, Art. 4º, I) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
II - observar os requisitos específicos para cada tipo de CPN, nos termos art. 16; (Origem: PRT MS/GM 11/2015, Art. 4º, II) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
III - possuir a equipe mínima de que trata o art. 17; (Origem: PRT MS/GM 11/2015, Art. 4º, III) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
IV - possuir estabelecimento hospitalar de referência, observado o disposto no art. 18; (Origem: PRT MS/GM 11/2015, Art. 4º, IV) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
V - garantir a condução da assistência ao parto de baixo risco, puerpério fisiológico e cuidados com recém-nascido sadio, da admissão à alta, por obstetriz ou enfermeiro obstétrico; (Origem: PRT MS/GM 11/2015, Art. 4º, V) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
VI - garantir a continuidade do cuidado nos diferentes níveis de complexidade pelo estabelecimento hospitalar de referência, incluindo acesso diagnóstico e terapêutico; (Origem: PRT MS/GM 11/2015, Art. 4º, VI) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
VII - garantir a assistência imediata à mulher e ao recém-nascido nas intercorrências obstétricas e neonatais; (Origem: PRT MS/GM 11/2015, Art. 4º, VII) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
VIII - ofertar orientações para o planejamento familiar e saúde sexual e reprodutiva após o parto, com promoção da continuidade deste planejamento na atenção básica em saúde; (Origem: PRT MS/GM 11/2015, Art. 4º, VIII) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
IX - garantir o fornecimento de relatório de alta e orientações pós-alta, de forma a promover a continuidade do cuidado pela equipe da atenção básica em saúde; (Origem: PRT MS/GM 11/2015, Art. 4º, IX) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
X - possuir protocolos que orientem a linha de cuidado materna e infantil e protocolos assistenciais que promovam a segurança e a humanização do cuidado, assegurando as boas práticas de atenção ao parto e nascimento; (Origem: PRT MS/GM 11/2015, Art. 4º, X) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
XI - possuir rotinas que favoreçam a proteção do período sensível e o contato pele a pele imediato e ininterrupto entre a mulher e o recém-nascido, de forma a promover o vínculo, com a participação do pai, quando couber; (Origem: PRT MS/GM 11/2015, Art. 4º, XI) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
XII - alimentar regularmente os sistemas de informação nacionais vigentes e monitorar periodicamente os indicadores estabelecidos no Anexo 7 do Anexo II ; (Origem: PRT MS/GM 11/2015, Art. 4º, XII) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
XIII - possuir protocolos de admissão no CPN e de assistência ao trabalho de parto, parto, puerpério e cuidados com o recém-nascido por enfermeiro obstétrico ou obstetriz e atualizá-los periodicamente junto às equipes de atenção obstétrica e neonatal do estabelecimento hospitalar de referência; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
XIV - cumprir as exigências técnicas relativas a segregação, descarte, acondicionamento, coleta, transporte, tratamento e disposição final dos resíduos sólidos de serviços de saúde, nos termos da Resolução da Diretoria Colegiada - RDC ANVISA nº222, de 28 de março de 2018 ou a que a substituir; e (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
XV - garantir o transporte seguro e adequado da gestante e do recém-nascido nos casos de urgência e emergência 24 (vinte e quatro) horas do dia e nos 7 (sete) dias da semana. (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
Parágrafo Único. A unidade que não possuir os protocolos de que trata o inciso XIII, deverá pactua-los juntamente com as equipes de atenção obstétrica e neonatal do estabelecimento hospitalar de referência, imediatamente após a habilitação do CPN. (Origem: PRT MS/GM 11/2015, Art. 4º, Parágrafo Único) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
Art. 15. A estrutura física do CPN deverá atender o disposto na Resolução ANVISA nº 36, de 3 de junho de 2008, ou a que a substituir, no que se refere às finalidades e dimensões mínimas necessárias para cada ambiente, e quanto aos equipamentos mínimos necessários para seu funcionamento adequado. (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
Art. 16. Cada tipo de CPN deverá observar aos seguintes requisitos específicos: (Origem: PRT MS/GM 11/2015, Art. 6º) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
I - CPNi: (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
a) estar localizado nas dependências internas do estabelecimento hospitalar; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
b) no caso de CPNi tipo I, possuir ambientes fins exclusivos da unidade, tais como recepção, sala de exames, quartos PPP, área de deambulação, posto de enfermagem e sala de serviço, podendo compartilhar os ambientes de apoio; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
c) no caso de CPNi tipo II, possuir quartos PPP, área de deambulação, posto de enfermagem e sala de serviço, podendo compartilhar os demais ambientes com o restante da maternidade; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
d) ter capacidade para garantir a permanência da gestante ou puérpera e do recém-nascido no quarto PPP durante o trabalho de parto e parto, podendo, após o puerpério imediato, serem transferidos para o alojamento conjunto; e (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
e) garantir a permanência do acompanhante de livre escolha da gestante, da admissão à alta. (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
II - CPNp: (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
a) estar localizado nas imediações do estabelecimento hospitalar de referência a uma distância que consiga garantir intervenção oportuna, em um prazo de até 30 (trinta) minutos entre a percepção da necessidade e o início do atendimento no referido estabelecimento; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
b) garantir a transferência da gestante ou puérpera e do recém-nascido com transporte seguro e adequado nos casos de urgência e emergência nas 24 (vinte e quatro) horas do dia e nos 7 (sete) dias da semana para o estabelecimento hospitalar de referência; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
c) ter como referência os serviços de apoio do estabelecimento ao qual pertence ou está vinculado; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
d) garantir a permanência da gestante/puérpera e do recém-nascido no quarto PPP, da admissão à alta; e (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
e) garantir a permanência do acompanhante de livre escolha da gestante, da admissão à alta. (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
Parágrafo único. Excepcionalmente, o CPNp poderá ser vinculado à Secretaria de Saúde estadual, distrital ou municipal, desde que com referência hospitalar estabelecida, nos termos deste Anexo. (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
Art. 17. Cada CPN deverá possuir a seguinte equipe mínima: (Origem: PRT MS/GM 11/2015, Art. 7º) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
I - CPNi: (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
a) 1 (um) enfermeiro obstétrico ou obstetriz como coordenador do cuidado, responsável técnico pelo CPN, sendo profissional horizontal com carga horária semanal de 40 (quarenta horas) de trabalho, 8 (oito) horas por dia; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
b) 1 (um) enfermeiro obstétrico ou obstetriz, com cobertura 24 (vinte e quatro) horas por dia, 7 (sete) dias por semana; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
c) 2 (dois) técnicos de enfermagem, com cobertura 24 (vinte e quatro) horas por dia, 7 (sete) dias por semana; e (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
d) 1 (um) auxiliar de serviços gerais, com cobertura 24 (vinte e quatro) horas por dia, 7 (sete) dias por semana. (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
II - CPNp: (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
a) 1 (um) enfermeiro obstétrico ou obstetriz como coordenador do cuidado, responsável técnico pelo CPN, sendo profissional horizontal com carga horária semanal de 40 (quarenta) horas de trabalho, 8 (oito) horas por dia; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
b) 2 (dois) enfermeiros obstétricos ou obstetrizes, com cobertura 24 (vinte e quatro) horas por dia, 7 (sete) dias por semana; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
c) 2 (dois) técnicos de enfermagem, com cobertura 24 (vinte e quatro) horas por dia, 7 (sete) dias por semana; e (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
d) 1 (um) auxiliar de serviços gerais, com cobertura 24 (vinte e quatro) horas por dia, 7 (sete) dias por semana. (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
III - CPNp com 3 (três) quartos PPP: (Origem: PRT MS/GM 11/2015, Art. 7º, III) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
a) 1 (um) enfermeiro obstétrico ou obstetriz como coordenador do cuidado, responsável técnico pelo CPN, sendo profissional horizontal com carga horária semanal de trabalho de 40 (quarenta) horas, 8 (oito) horas por dia; (Origem: PRT MS/GM 11/2015, Art. 7º, III, a) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
b) enfermeiro obstétrico ou obstetriz com cobertura 24 (vinte e quatro) horas por dia, 7 (sete) dias por semana, nas seguintes quantidades mínimas: (Origem: PRT MS/GM 11/2015, Art. 7º, III, b) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
1. 1 (um), durante a presença do coordenador do cuidado de que trata a alínea "a"; e (Origem: PRT MS/GM 11/2015, Art. 7º, III, b, 1) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
2. 2 (dois), durante as escalas noturnas, de finais de semana e feriados, bem como nas ausências prolongadas do coordenador do cuidado de que trata a alínea "a"; (Origem: PRT MS/GM 11/2015, Art. 7º, III, b, 2) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
c) 1 (um) técnico de enfermagem com cobertura 24 (vinte e quatro) horas por dia, 7 (sete) dias por semana; e (Origem: PRT MS/GM 11/2015, Art. 7º, III, c) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
d) 1 (um) auxiliar de serviços gerais, com cobertura 24 (vinte e quatro) horas por dia, 7 (sete) dias por semana; (Origem: PRT MS/GM 11/2015, Art. 7º, III, d) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
IV - CPNp com 5 (cinco) quartos PPP: (Origem: PRT MS/GM 11/2015, Art. 7º, IV) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
a) 1 (um) enfermeiro obstétrico ou obstetriz como coordenador do cuidado, responsável técnico pelo CPN, sendo profissional horizontal com carga horária semanal de trabalho de 40 (quarenta) horas, 8 (oito) horas por dia; (Origem: PRT MS/GM 11/2015, Art. 7º, IV, a) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
b) 2 (dois) enfermeiros obstétricos ou obstetrizes com cobertura 24 (vinte e quatro) horas por dia, 7 (sete) dias por semana; (Origem: PRT MS/GM 11/2015, Art. 7º, IV, b) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
c) 1 (um) técnico de enfermagem com cobertura 24 (vinte e quatro) horas por dia, 7 (sete) dias por semana; e (Origem: PRT MS/GM 11/2015, Art. 7º, IV, c) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
d) 1 (um) auxiliar de serviços gerais, com cobertura 24 (vinte e quatro) horas por dia, 7 (sete) dias por semana. (Origem: PRT MS/GM 11/2015, Art. 7º, IV, d) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
§ 1º O enfermeiro obstétrico ou obstetriz coordenador do cuidado também exercerá as atividades de assistência relativas ao cuidado materno e neonatal. (Origem: PRT MS/GM 11/2015, Art. 7º, § 1º) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
§ 2º Os enfermeiros obstétricos que atuam nos CPN deverão apresentar certificado de especialista na área de enfermagem obstétrica, consubstanciado em especialização "latu sensu" ou programa de residência. (Origem: PRT MS/GM 11/2015, Art. 7º, § 2º) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
§ 3º O enfermeiro obstétrico ou obstetriz deverá dar continuidade aos cuidados materno e infantil das puérperas e recém-nascidos assistidos no CPNp, bem como alta hospitalar no puerpério fisiológico e recém-nascidos sadios. (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
§ 4º A parteira tradicional poderá ser incluída no cuidado à mulher no CPN, em regime de colaboração com o enfermeiro obstétrico ou obstetriz, quando for considerado adequado, de acordo com as especificidades regionais e culturais e o desejo da mulher. (Origem: PRT MS/GM 11/2015, Art. 7º, § 4º) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
Art. 18. Cabe ao estabelecimento hospitalar de referência do CPN garantir equipe de retaguarda 24 (vinte e quatro) horas por dia, nos 7 (sete) dias da semana, composta por médico obstetra, médico anestesista e médico pediatra ou neonatologista, que prestará o pronto atendimento às solicitações e aos encaminhamentos da equipe do CPN. (Origem: PRT MS/GM 11/2015, Art. 8º) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
Parágrafo Único. Quando necessário, o estabelecimento hospitalar também deverá garantir o acesso da mulher e do recém-nascido a profissionais de saúde de outras especialidades não elencadas no "caput". (Origem: PRT MS/GM 11/2015, Art. 8º, Parágrafo Único) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
Seção II
Da Habilitação como CPN no Âmbito da Rede Alyne
(Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
Art. 19. Poderão ser habilitados os CPN que cumpram os requisitos de que trata este Título e o Art. 15 desta Portaria. (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
§ 1º Não serão realizadas novas habilitações de CPN perihospitalar com menos de 5 (cinco) quartos PPP. (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
§ 2º Os estabelecimentos de saúde já habilitados continuarão recebendo os incentivos de acordo com a sua classificação, incluindo os com os códigos 14.10 Unidade de Centro de Parto Normal intra-hospitalar tipo I 3PPP, 14.11 Unidade de Centro de Parto Normal intra-hospitalar tipo I 5PPP, 14.17 Unidade de Centro de Parto Normal peri-hospitalar 3PPP e 14.18 Unidade de Centro de Parto Normal intra-hospitalar tipo II 3PPP. (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
§ 3º O procedimento 03.10.01.005-5 Parto normal em Centro de Parto Normal, constante da Tabela de Procedimentos, Medicamentos, Órteses, Próteses e Materiais Especiais do SUS, será utilizado para registro das ações realizadas pelo CPN no âmbito da Rede Alyne. (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
Art. 20. (Revogado pela PRT GM/MS n° 5.350 de 12.09.2024)
Parágrafo Único. (Revogado pela PRT GM/MS n° 5.350 de 12.09.2024)
CAPÍTULO III
DO MONITORAMENTO E AVALIAÇÃO
(Origem: PRT MS/GM 11/2015, CAPÍTULO IV)
(Revogado pela PRT GM/MS n° 5.350 de 12.09.2024)
Art. 21. (Revogado pela PRT GM/MS n° 5.350 de 12.09.2024)
Art. 22. (Revogado pela PRT GM/MS n° 5.350 de 12.09.2024)
Art. 23. (Revogado pela PRT GM/MS n° 5.350 de 12.09.2024)
Art. 24. (Revogado pela PRT GM/MS n° 5.350 de 12.09.2024)
Art. 25. (Revogado pela PRT GM/MS n° 5.350 de 12.09.2024)
Art. 26. (Revogado pela PRT GM/MS n° 5.350 de 12.09.2024)
Art. 27. (Revogado pela PRT GM/MS n° 5.350 de 12.09.2024)
Parágrafo Único. (Revogado pela PRT GM/MS n° 5.350 de 12.09.2024)
Art. 28. (Revogado pela PRT GM/MS n° 5.350 de 12.09.2024)
§ 1º (Revogado pela PRT GM/MS n° 5.350 de 12.09.2024)
I - (Revogado pela PRT GM/MS n° 5.350 de 12.09.2024)
II - (Revogado pela PRT GM/MS n° 5.350 de 12.09.2024)
III - (Revogado pela PRT GM/MS n° 5.350 de 12.09.2024)
IV - (Revogado pela PRT GM/MS n° 5.350 de 12.09.2024)
§ 2º (Revogado pela PRT GM/MS n° 5.350 de 12.09.2024)
§ 3º (Revogado pela PRT GM/MS n° 5.350 de 12.09.2024)
§ 4º (Revogado pela PRT GM/MS n° 5.350 de 12.09.2024)
§ 5º (Revogado pela PRT GM/MS n° 5.350 de 12.09.2024)
§ 6º (Revogado pela PRT GM/MS n° 5.350 de 12.09.2024)
CAPÍTULO IV
DAS DISPOSIÇÕES FINAIS
(Origem: PRT MS/GM 11/2015, CAPÍTULO V)
(Revogado pela PRT GM/MS n° 5.350 de 12.09.2024)
Art. 29. (Revogado pela PRT GM/MS n° 5.350 de 12.09.2024)
Parágrafo Único. (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
Art. 30. (Revogado pela PRT GM/MS n° 5.350 de 12.09.2024)
Art. 31. (Revogado pela PRT GM/MS n° 5.350 de 12.09.2024)
I - (Revogado pela PRT GM/MS n° 5.350 de 12.09.2024)
II - (Revogado pela PRT GM/MS n° 5.350 de 12.09.2024)
III - (Revogado pela PRT GM/MS n° 5.350 de 12.09.2024)
IV - (Revogado pela PRT GM/MS n° 5.350 de 12.09.2024)
V - (Revogado pela PRT GM/MS n° 5.350 de 12.09.2024)
VI - (Revogado pela PRT GM/MS n° 5.350 de 12.09.2024)
Parágrafo Único. (Revogado pela PRT GM/MS n° 5.350 de 12.09.2024)
Art. 32. (Revogado pela PRT GM/MS n° 5.350 de 12.09.2024)
I - (Revogado pela PRT GM/MS n° 5.350 de 12.09.2024)
II - (Revogado pela PRT GM/MS n° 5.350 de 12.09.2024)
Art. 33. (Revogado pela PRT GM/MS n° 5.350 de 12.09.2024)
Art. 34. (Revogado pela PRT GM/MS n° 5.350 de 12.09.2024)
Art. 35. (Revogado pela PRT GM/MS n° 5.350 de 12.09.2024)
TÍTULO III
DAS DIRETRIZES DE ORGANIZAÇÃO DA ATENÇÃO À SAÚDE NA GESTAÇÃO E NO PUERPÉRIO DE ALTO RISCO
(Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
Art. 36. Ficam instituídos os princípios e as diretrizes para a organização da atenção à saúde na gestação e no puerpério de alto risco, além dos critérios para implantação e habilitação dos serviços de referência para este fim, incluída a CGBP. (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
CAPÍTULO I
DAS DISPOSIÇÕES GERAIS
(Origem: PRT MS/GM 1020/2013, CAPÍTULO I)
(Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
Art. 37. Para os fins deste Título, serão consideradas as seguintes definições: (Origem: PRT MS/GM 1020/2013, Art. 2º) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
I - gestação, parto e nascimento: fenômenos fisiológicos que devem ser parte de uma experiência de vida saudável envolvendo mudanças dinâmicas do ponto de vista físico, social e emocional; (Origem: PRT MS/GM 1020/2013, Art. 2º, I) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
II - gestação, parto e puerpério de risco: situações nas quais a saúde da mulher apresenta complicações no seu estado de saúde por doenças preexistentes ou intercorrências da gravidez no parto ou puerpério, geradas tanto por fatores orgânicos quanto por fatores socioeconômicos e demográficos desfavoráveis; (Origem: PRT MS/GM 1020/2013, Art. 2º, II) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
III - risco materno: risco avaliado a partir das probabilidades de repercussões desfavoráveis no organismo da mulher em consequência das condições identificadas no inciso II do "caput" deste artigo; (Origem: PRT MS/GM 1020/2013, Art. 2º, III) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
IV - risco fetal: risco avaliado a partir das condições de risco materno e da pesquisa de vitalidade, maturidade, desenvolvimento e crescimento fetal; (Origem: PRT MS/GM 1020/2013, Art. 2º, IV) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
V - risco neonatal: risco avaliado a partir da conjugação de situações de riscos sociais e pessoais maternos com as condições do recém-nascido, com maior risco de evolução desfavorável de sua saúde; (Origem: PRT MS/GM 1020/2013, Art. 2º, V) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
VI - encaminhamento responsável na gestação e no puerpério de alto risco: processo pelo qual a gestante ou puérpera de alto risco é encaminhada a um serviço de referência, tendo o cuidado garantido no estabelecimento de origem até o momento do encaminhamento, com o trânsito facilitado entre os serviços de saúde de forma a ter assegurado o atendimento adequado; e (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
VII - acolhimento: processo constitutivo das práticas que implicam a responsabilização da equipe de saúde pela gestante, puérpera, e pelo recém-nascido, desde a chegada ao estabelecimento de saúde até a sua alta, garantindo bem estar e inclusão. (Origem: PRT MS/GM 1020/2013, Art. 2º, VII) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
Art. 38. A atenção à saúde na gestação e no puerpério de alto risco observará os seguintes princípios e diretrizes: (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
I - universalidade, equidade e integralidade; (Origem: PRT MS/GM 1020/2013, Art. 3º, I) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
II - humanização da atenção, ofertando atenção adequada, em tempo oportuno na gestação de acordo com suas necessidades e condições clínicas; (Origem: PRT MS/GM 1020/2013, Art. 3º, II) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
III - atenção à saúde baseada nos direitos sexuais e reprodutivos, em consonância com a Política Nacional de Atenção Integral da Saúde da Mulher (PNAISM) e com a Política Nacional de Humanização (PNH), e com as recomendações atualizadas estabelecidas pela Organização Mundial da Saúde (OMS) e por este Ministério; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
IV - acolhimento com avaliação de risco e vulnerabilidade em todos os pontos de atenção; (Origem: PRT MS/GM 1020/2013, Art. 3º, IV) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
V - regionalização da atenção à saúde, com articulação entre os diversos pontos de atenção da Rede de Atenção à Saúde - RAS, conforme o PRI; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
VI - atenção multiprofissional e interdisciplinar, com práticas clínicas compartilhadas e baseadas em evidências; (Origem: PRT MS/GM 1020/2013, Art. 3º, VI) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
VII - regulação de acesso; e (Origem: PRT MS/GM 1020/2013, Art. 3º, VII) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
VIII - controle social. (Origem: PRT MS/GM 1020/2013, Art. 3º, VIII) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
Art. 39. A organização da Atenção à Saúde na Gestação e no Puerpério de Alto Risco deve contemplar todos os níveis de complexidade, com definição dos pontos de atenção e competências correspondentes, considerando a importância da abordagem integral às gestantes e puérperas conforme suas especificidades relacionadas às condições clínicas, socioeconômicas e demográficas. (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
CAPÍTULO II
DO PRÉ-NATAL DE ALTO RISCO
(Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
Art. 40. A atenção ao pré-natal de alto risco será realizada de acordo com as singularidades de cada usuária, com integração à atenção básica, a qual cabe a coordenação do cuidado, com garantia de atenção à saúde progressiva, continuada e acessível a todas as mulheres. (Origem: PRT MS/GM 1020/2013, Art. 5º) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
§ 1º O encaminhamento ao pré-natal de alto risco será realizado, prioritariamente, pela atenção básica, que deverá assegurar o cuidado da gestante até sua vinculação ao serviço referenciado para alto risco. (Origem: PRT MS/GM 1020/2013, Art. 5º, § 1º) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
§ 2º A equipe de atenção primária deverá realizar o acompanhamento em conjunto com a equipe que realiza o pré-natal de alto risco, garantindo a continuidade do cuidado integral. (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
§ 3º O acompanhamento pós-parto de puérperas de alto risco será realizado em conjunto com a equipe de atenção especializada, quando necessário. (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
Art. 41. O serviço de pré-natal de alto risco deverá manter formalizada a referência da maternidade que fará o atendimento da gestante de alto risco sob sua responsabilidade na hora do parto ou em intercorrências durante a gestação. (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
Parágrafo único. A gestante deverá estar vinculada e informada quanto à maternidade que realizará seu parto ou em que será atendida em intercorrências durante a gestação, de modo a evitar peregrinação. (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
Art. 42. São atribuições da atenção básica no pré-natal de alto risco: (Origem: PRT MS/GM 1020/2013, Art. 7º) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
I - captação precoce da gestante de alto risco, com busca ativa das gestantes; (Origem: PRT MS/GM 1020/2013, Art. 7º, I) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
II - estratificação de risco; (Origem: PRT MS/GM 1020/2013, Art. 7º, II) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
III - visitas domiciliares às gestantes de sua população adscrita; (Origem: PRT MS/GM 1020/2013, Art. 7º, III) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
IV - acolhimento e encaminhamento responsável ao estabelecimento que realiza o pré-natal de alto risco, por meio da regulação; (Origem: PRT MS/GM 1020/2013, Art. 7º, IV) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
V - acolhimento e encaminhamento responsável de urgências e emergências obstétricas e neonatais; (Origem: PRT MS/GM 1020/2013, Art. 7º, V) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
VI - vinculação da gestante ao pré-natal de alto risco; (Origem: PRT MS/GM 1020/2013, Art. 7º, VI) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
VII - coordenação e continuidade do cuidado; e (Origem: PRT MS/GM 1020/2013, Art. 7º, VII) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
VIII - acompanhamento do plano de cuidados elaborado pela equipe multiprofissional do estabelecimento que realiza o pré-natal de alto risco. (Origem: PRT MS/GM 1020/2013, Art. 7º, VIII) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
§ 1º Uma vez encaminhada para o acompanhamento em serviço ambulatorial especializado em pré-natal de alto risco, a gestante será orientada a não perder o vínculo com a equipe de atenção básica que iniciou o seu acompanhamento. (Origem: PRT MS/GM 1020/2013, Art. 7º, § 1º) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
§ 2º O serviço ambulatorial especializado em pré-natal de alto risco manterá a equipe da atenção básica informada acerca da evolução da gravidez e dos cuidados à gestante encaminhada. (Origem: PRT MS/GM 1020/2013, Art. 7º, § 2º) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
Art. 43. O pré-natal de alto risco poderá ser realizado nos seguintes estabelecimentos: (Origem: PRT MS/GM 1020/2013, Art. 8º) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
I - Unidade Básica de Saúde - UBS, quando houver equipe especializada ou matriciamento; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
II - Ambulatório especializado, vinculado ou não a um hospital ou maternidade; e (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
III - Ambulatório de Gestação e Puerpério de Alto Risco - AGPAR. (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
Art. 44. Os estabelecimentos de saúde que realizam pré-natal de alto risco deverão: (Origem: PRT MS/GM 1020/2013, Art. 9º) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
I - acolher e atender a gestante e a puérpera de alto risco referenciada; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
II - elaborar e atualizar, por meio de equipe multiprofissional, o Projeto Terapêutico Singular e o Plano de Parto, segundo evidências científicas; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
III - garantir maior frequência nas consultas de pré-natal para maior controle dos riscos, conforme as diretrizes do Ministério da Saúde vigentes sobre o tema; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
IV - realizar atividades coletivas vinculadas à consulta individual para trocas de experiências com outras gestantes e acompanhantes; (Origem: PRT MS/GM 1020/2013, Art. 9º, IV) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
V - garantir a realização dos exames complementares de acordo com evidências científicas e parâmetros estabelecidos em regulamentação específica, incluindo exames específicos para o pai, quando necessário; (Origem: PRT MS/GM 1020/2013, Art. 9º, V) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
VI - garantir o acesso aos medicamentos necessários, procedimentos diagnósticos e internação, de acordo com a necessidade clínica de cada gestante e com diretrizes clínicas baseadas em evidências em saúde; (Origem: PRT MS/GM 1020/2013, Art. 9º, VI) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
VII - manter as vagas de consultas de pré-natal disponíveis para regulação pelas Centrais de Regulação; (Origem: PRT MS/GM 1020/2013, Art. 9º, VII) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
VIII - assegurar o encaminhamento, quando for o caso, ao centro de referência para atendimento à gestante vivendo com HIV/Aids; e (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
IX - alimentar os sistemas de informação disponibilizados pelo Ministério da Saúde. (Origem: PRT MS/GM 1020/2013, Art. 9º, IX) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
Art. 44-A. O ambulatório de gestação e puerpério de alto risco - AGPAR possui as seguintes atribuições: (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
I - ofertar acompanhamento para gestantes e puérperas de alto risco; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
II - garantir o acesso regulado da gestante e da puérpera de alto risco, quando indicado, a hospital ou maternidade equipada com leitos de gestação de alto risco e continuidade da atenção perinatal, conforme critérios clínicos e estratificação de risco; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
III - realizar o acompanhamento da gestante, garantindo o mínimo de doze consultas pré-natal por equipe especialista e multiprofissional, distribuídas durante os trimestres da gestação e ampliadas conforme a necessidade da gestante e do quadro clínico; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
IV - garantir o acesso regulado a exames laboratoriais, gráficos, de imagem e terapêuticos de apoio, conforme a necessidade da gestante e da puérpera, de acordo com a pactuação com o gestor da atenção primária; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
V - desenvolver estratégias de articulação e de comunicação efetiva entre os pontos de atenção responsáveis pela realização do parto e do nascimento, com ênfase na vinculação das gestantes às maternidades de referência em gestação de alto risco; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
VI - utilizar a caderneta da gestante e a ficha perinatal como instrumentos para o registro adequado das informações relativas ao cuidado compartilhado; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
VII - utilizar os serviços de telessaúde, teleinterconsulta e/ou teleorientação, quando disponíveis; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
VIII - estabelecer mecanismos que promovam a transição do cuidado adequado após o parto, garantindo a vinculação e a continuidade do cuidado na atenção primária e demais pontos da Rede Alyne, quando necessário; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
IX - acompanhar o puerpério articulado com a APS das gestantes de alto risco, sempre que necessário; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
X - realizar ações e serviços de vigilância e investigação de óbito materno, fetal e infantil; e (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
XI - estar integrado a um comitê de mortalidade materna e infantil local e regional. (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
§ 1º O ambulatório de gestação e puerpério de alto risco será regionalizado com cobertura assistencial para 5.000 (cinco mil) nascidos vivos e capacidade instalada para atendimento anual de 1.500 (mil e quinhentas) gestantes de alto risco." (NR), exceto para os estados da Região Norte, cuja cobertura assistencial é de 4.000 (quatro mil) nascidos vivos e capacidade instalada para atendimento anual de 1.200 (mil e duzentos) gestantes de alto risco; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
§ 2º. Para os estados das Regiões Centro-Oeste, Nordeste, Sudeste e Sul, no caso de serem configurados ambulatórios de gestação e puerpério de alto risco com cobertura populacional entre 4.000 (quatro mil) e 5.000 (cinco mil) habitantes, a CIB deve encaminhar ao MS justificativa contendo os critérios adotados para análise e parecer. (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
Art. 44-B. São critérios para habilitação como ambulatório de gestação e puerpério de alto risco: (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
I - atender às normativas sanitárias vigentes da ANVISA; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
II - possuir uma unidade hospitalar ou maternidade habilitada de referência em gestação de alto risco; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
III - dispor de serviço de diagnóstico ultrassonográfico e de seguimento em medicina fetal, cardiotocografia, eletrocardiograma e ecocardiografia fetal; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
VI - ter acesso regulado e pactuado com a gestão da atenção primária para a oferta de Teste Oral de Tolerância à Glicose - TOTG, exames diagnósticos de gravidade de pré-eclâmpsia, urocultura com antibiograma e sorologias para pesquisa de infecções na gestação; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
V - dispor de equipe multiprofissional especializada em atenção à gestante de alto risco, com: (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
a) profissional responsável técnico pelo serviço; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
b) médico com residência concluída em ginecologia e obstetrícia reconhecida pelo Ministério da Educação ou com título de especialista em ginecologia obstetrícia reconhecido pelo Conselho de Classe, garantindo, no mínimo, carga horária de quarenta horas semanais; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
c) médico ultrassonografista ou médico ginecologista e obstetra devidamente reconhecido pelo Conselho de Classe, com atuação em medicina fetal ou ultrassonografia em ginecologia e obstetrícia, garantindo, no mínimo, carga horária de vinte horas semanais; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
d) enfermeiros, de preferência obstetra, garantindo, no mínimo, carga horária de 80 (oitenta) horas semanais; e (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
e) nutricionista, psicólogo e assistente social, garantindo, no mínimo, carga horária de 90 (noventa) horas semanais; e (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
VI - dispor de acesso regulado às seguintes especialidades, de acordo com as necessidades de cada gestante: (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
a) assistência clínica vascular e cardiovascular; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
b) assistência clínica neurológica; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
c) assistência clínica gastroenterológica; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
d) assistência clínica nefrológica; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
e) assistência clínica hematológica; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
f) assistência clínica oftalmológica; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
g) assistência clínica otorrinolaringológica; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
h) assistência clínica de infectologia; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
i) assistência clínica cirúrgica; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
j) assistência clínica endocrinológica; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
k) assistência clínica urológica; e (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
l) assistência em saúde mental. (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
§ 1° O ambulatório de gestação e puerpério de alto risco deverá compor a grade de referência de vinculação da gestante e garantir acesso regulado à maternidade de referência equipada com leitos de gestação de alto risco, que realizará seus partos ou atendimentos em caso de intercorrências, quando indicado. (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
§ 2° Com base no parâmetro de cobertura de 1 (um) serviço para cada 5.000 (cinco mil) nascidos vivos e na disponibilidade da equipe mínima, conforme definido no Art.40, o ambulatório de gestação e puerpério de alto risco deverá ter como meta a realização de 10.000 (dez mil) consultas anuais com acesso regulado, sendo destas 4.500 (quatro mil e quinhentas) consultas realizadas pelo médico obstetra. (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
§ 3° Para os estados da Região Norte a cobertura assistencial poderá ser de 4.000 (quatro mil) nascidos vivos com capacidade instalada para atendimento anual de 1.200 (mil e duzentas) gestantes de alto risco, e meta de realização de 8.000 (oito mil) consultas anuais com acesso regulado, sendo destas 3.600 (três mil e seiscentas) consultas realizadas pelo médico obstetra. (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
§ 4° Para fins de monitoramento do serviço de AGPAR, será considerado o registro do procedimento 03.01.01.036-6 - consulta de pré-natal de gestante alto risco no SIA. (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
CAPÍTULO III
DOS SERVIÇOS HOSPITALARES DE REFERÊNCIA À GESTAÇÃO E AO PUERPÉRIO DE ALTO RISCO
(Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
Seção I
Disposições Gerais
(Origem: PRT MS/GM 1020/2013, CAPÍTULO III, Seção I)
(Revogado pela PRT GM/MS nº 2.228 de 01.07.2022)
(Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
Art. 45. São atribuições dos serviços hospitalares de referência à Gestação e ao Puerpério de Alto Risco: (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
I - cumprir os requisitos vigentes da PNAES e para a atenção hospitalar. (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
II - adequar a ambiência da maternidade às normas estabelecidas pela Agência Nacional de Vigilância Sanitária (ANVISA); (Origem: PRT MS/GM 1020/2013, Art. 10, II) (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
III - receber todas as gestantes e as puérperas vinculadas pela atenção primária e aquelas encaminhadas pela Central de Regulação, ou conforme pactuação local, a demanda espontânea para atender às intercorrências durante a gestação e realização de parto, procedendo a transferência segura e responsável, considerando a vinculação quando necessário; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
IV - implantar o acolhimento com classificação de risco (ACCR); (Origem: PRT MS/GM 1020/2013, Art. 10, IV) (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
V - adotar boas práticas de atenção ao parto e nascimento, segundo as recomendações do Ministério da Saúde sobre a temática e os protocolos de atenção à gestante e ao puerpério de risco, contemplando o Plano de Parto elaborado pela mulher e a estratificação de risco; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
VI - estimular a utilização de métodos não farmacológicos de alívio da dor; (Origem: PRT MS/GM 1020/2013, Art. 10, VI) (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
VII - disponibilizar métodos farmacológicos de alívio da dor; (Origem: PRT MS/GM 1020/2013, Art. 10, VII) (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
VIII - permitir a presença de acompanhante de livre escolha da mulher em todo o período de trabalho de parto, parto e puerpério; (Origem: PRT MS/GM 1020/2013, Art. 10, VIII) (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
IX - apresentar, considerando as recomendações da Organização Mundial da Saúde, do Ministério da Saúde e do Programa Nacional de Segurança do Paciente, planos de adequação de índices de cesarianas, do uso de ocitocina e de realização de episiotomia, conforme evidências e protocolos científicos. (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
X - garantir a privacidade da mulher durante o período de trabalho de parto e parto; (Origem: PRT MS/GM 1020/2013, Art. 10, X) (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
XI - estimular a realização do parto, em todas as suas fases, quais sejam pré-parto, parto e puerpério imediato, em um único ambiente, com opção de adoção de posições que proporcionem maior conforto para a mulher, resguardada a possibilidade de transferência da puérpera para alojamento conjunto no pós-parto; (Origem: PRT MS/GM 1020/2013, Art. 10, XI) (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
XII - disponibilizar área para deambulação durante o trabalho de parto; (Origem: PRT MS/GM 1020/2013, Art. 10, XII) (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
XIII - utilizar metodologias que garantam assistência segura no aborto espontâneo, incluindo-se o Método de Aspiração Manual Intra-Uterina (AMIU) até a 12ª semana; (Origem: PRT MS/GM 1020/2013, Art. 10, XIII) (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
XIV - apoiar e promover o aleitamento materno, conforme as diretrizes do Ministério da Saúde; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
XV - possuir colegiado gestor de atenção à saúde materna e infantil; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
XVI - desenvolver atividades de educação permanente para as equipes multiprofissionais, por iniciativa própria ou por meio de cooperação; (Origem: PRT MS/GM 1020/2013, Art. 10, XVI) (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
XVII - fornecer ações e serviços de orientação de planejamento reprodutivo pós-parto e pós-abortamento à puérpera no momento da alta hospitalar, assim como encaminhamento para consulta de puerpério e puericultura após a alta hospitalar; (Origem: PRT MS/GM 1020/2013, Art. 10, XVII) (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
XVIII - possuir Comissão ou Comitê Hospitalar de Mortalidade Materna, Infantil e Fetal, com realização de ações de vigilância e investigação do óbito integrado aos respectivos comitês de mortalidade materna, infantil e fetal locais e regionais; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
XIX - alimentar e atualizar os sistemas de informação obrigatórios do SUS; e (Origem: PRT MS/GM 1020/2013, Art. 10, XIX) (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
XX - realizar pesquisas de satisfação da usuária, abordando, entre outros temas, a violência institucional. (Origem: PRT MS/GM 1020/2013, Art. 10, XX) (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
§ 1° São considerados estabelecimentos hospitalares de referência em gestação e puerpério de alto risco aqueles habilitados no Cadastro Nacional de Estabelecimentos de Saúde - CNES e com leitos de referência à gestação e ao puerpério de alto risco. (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
§ 2° Os leitos de que tratam o caput são destinados à internação de gestantes e puérperas classificadas como de alto risco, conforme critérios clínicos. (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
Seção II
Da Habilitação dos Serviços Hospitalares de Referência à Gestação e ao Puerpério de Alto Risco - HGPAR
(Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
Art. 46. Os procedimentos a seguir são restritos aos Serviços Hospitalares de Referência à Gestação e ao Puerpério de alto risco habilitados: (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
I - 03.10.01.004-7 Parto normal em gestação de alto risco; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
II - 04.11.01.002-6 Parto cesariano em gestação de alto risco; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
III - 03.03.10.004-4 Tratamento de intercorrências clínicas na gravidez; e (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
IV - 03.03.10.001-0 Tratamento de complicações relacionadas predominantemente ao puerpério. (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
Art. 47. Para habilitação de Serviços Hospitalares de Referência à Gestação e ao Puerpério de alto risco, são necessárias a pactuação em CIB ou CGSES-DF e a inclusão no Plano de Ação da grade de referência regionalizada dos leitos, devendo ainda o estabelecimento cumprir os seguintes requisitos: (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
I - apresentar relatório de vistoria realizada in loco pela Vigilância Sanitária local, com avaliação das condições de funcionamento do estabelecimento hospitalar; (Origem: PRT MS/GM 1020/2013, Art. 12, I) (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
II - ter constituídas e em permanente funcionamento as comissões obrigatórias pertinentes aos estabelecimentos hospitalares; (Origem: PRT MS/GM 1020/2013, Art. 12, II) (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
III - realizar atendimento em urgência e emergência obstétrica nas vinte e quatro horas do dia e nos sete dias da semana; (Origem: PRT MS/GM 1020/2013, Art. 12, III) (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
IV - fornecer retaguarda às urgências e emergências obstétricas e neonatais atendidas pelos outros pontos de atenção de menor complexidade que compõem a Rede Alyne em sua Região de Saúde e garantir o encaminhamento responsável; (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
V - implantar protocolo de acolhimento com classificação de risco no atendimento às urgências obstétricas, ginecológicas e neonatal; (Origem: PRT MS/GM 1020/2013, Art. 12, V) (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
VI - estruturar equipe horizontal gestora do cuidado em obstetrícia e neonatologia, com, no mínimo, médico obstetra, enfermeiro e médico pediatra; (Origem: PRT MS/GM 1020/2013, Art. 12, VI) (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
VII - manter todos os leitos cadastrados no Sistema Único de Saúde (SUS) disponíveis para regulação pelas Centrais de Regulação; (Origem: PRT MS/GM 1020/2013, Art. 12, VII) (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
VIII - alimentar e atualizar os sistemas de informação obrigatórios do SUS; (Origem: PRT MS/GM 1020/2013, Art. 12, VIII) (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
IX - garantir vinculação de vaga para gestante, recém-nascido e puérpera de risco, com estabelecimento de fluxo e encaminhamento responsável; (Origem: PRT MS/GM 1020/2013, Art. 12, IX) (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
X - implantar Método Canguru, nos termos do Título II do Anexo X da Portaria de Consolidação nº 2, e do Título IV; (Origem: PRT MS/GM 1020/2013, Art. 12, X) (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
XI - manter alojamento conjunto, possibilitando ao neonato a permanência junto à mãe, sempre que possível; (Origem: PRT MS/GM 1020/2013, Art. 12, XI) (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
XII - proporcionar condições para a permanência em tempo integral de um dos pais ou responsável nos casos de internação, inclusive nas hipóteses de internação em Unidade de Terapia Intensiva Neonatal (UTIN) e Unidades de Cuidados Intermediários Neonatal Convencional (UCINCo); (Origem: PRT MS/GM 1020/2013, Art. 12, XII) (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
XIII - manter taxa de ocupação mínima de oitenta e cinco por cento para os leitos obstétricos e noventa por cento para os leitos de UTI, UCI Neonatal Convencional e UCI Neonatal Canguru (UCINCa); (Origem: PRT MS/GM 1020/2013, Art. 12, XIII) (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
XIV - disponibilizar hemocomponentes nas 24 (vinte e quatro) horas do dia e nos 7 (sete) dias da semana, com apresentação do documento de formalização de seu fornecimento, conforme normativas do Ministério da Saúde sobre a temática e resoluções da ANVISA; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
XV - apresentar o número total de partos realizados nos últimos 2 (dois) anos, conforme Banco de Dados Nacional do Sistema de Informação Hospitalar - SIH-SUS, com seus respectivos desfechos; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
XVI - constituir e manter em funcionamento o Núcleo Hospitalar de Epidemiologia, nos termos das normas de vigilância em saúde vigentes; (Origem: PRT MS/GM 1020/2013, Art. 12, XVI) (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
XVII - constituir e manter em funcionamento o Núcleo Interno de Regulação - NIR; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
XVIII - informar taxa de cirurgia cesariana e apresentar plano de redução das taxas de cirurgias cesarianas em 10% (dez por cento) ao ano, tendo como valor de referência de meta uma taxa menor ou igual a 35% (trinta e cinco por cento); (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
XIX - manter quantidade de leitos de gestação de alto risco para atendimento ao SUS, conforme necessidade estabelecida pela programação da Rede Alyne e contemplada no Plano de Ação Regional; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
XX - disponibilizar UCINCo e UCINCa; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
XXI - garantir acesso à UTIN, por meio de referência pactuada, caso não possua em seu estabelecimento; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
XXII - dispor de leito equipado para estabilização da gestante ou puérpera até transferência para UTI Adulto de referência, pactuada em outro estabelecimento, quando não contar com UTI Adulto própria; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
XXIII - dispor da seguinte infraestrutura para exames e serviços no estabelecimento hospitalar em período integral, nas vinte e quatro horas por dia e nos sete dias por semana: (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
a) ultrassonografia com doppler; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
b) eletrocardiografia; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
c) cardiotocografia; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
d) serviço de radiologia; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
e) laboratório clínico; e (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
f) BLH, ou posto de coleta com referência pactuada a um BLH, com fluxos e rotinas de encaminhamentos descritos e aprovados pela Vigilância Sanitária local. (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
XXIV - dispor de equipe para atenção à gestação e ao puerpério de alto risco composta pelos seguintes profissionais: (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
a) assistente social; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
b) enfermeiro, de preferência enfermeiro obstetra; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
c) médico anestesiologista; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
d) médico obstetra; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
e) médico pediatra; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
f) nutricionista; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
g) psicólogo; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
h) farmacêutico; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
i) técnico de enfermagem; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
j) médico neonatologista ou intensivista pediatra nas unidades que tiverem UTIN; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
k) fisioterapeuta nas unidades que tiverem UTIN; e (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
l) fonoaudiólogo nas unidades que tiverem UTIN. (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
XXV - garantir acesso nas especialidades médicas, outros profissionais de saúde e demais procedimentos diagnósticos de acordo com a necessidade e o quadro clínico da usuária. (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
§ 1º Excepcionalmente, em situações nas quais a maternidade se configura como a única referência regional para gestação de alto risco, a redução anual prevista no Plano de Redução de Cirurgias Cesarianas poderá ser ajustada para 5% (cinco por cento) ao ano, desde que pactuado com o gestor de saúde local. (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
§ 2º A critério do gestor de saúde local, o Plano de Redução de Cirurgias Cesarianas poderá contemplar também o acompanhamento das taxas municipais e regionais, além das taxas específicas por estabelecimento. (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
§ 3º Os profissionais enfermeiro, médico anestesiologista, médico obstetra, médico pediatra e técnico de enfermagem deverão estar disponíveis nas 24 (vinte e quatro) horas do dia e nos 7 (sete) dias da semana. (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
§ 4º O número de leitos de referência em maternidades habilitadas para gestação de alto risco, por macrorregião de saúde, poderá corresponder a, no máximo, 30% (trinta por cento) de todos os leitos obstétricos SUS. (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
Art. 48. (Revogado pela PRT GM/MS n° 5.350 de 12.09.2024)
I - (Revogado pela PRT GM/MS n° 5.350 de 12.09.2024)
II - (Revogado pela PRT GM/MS n° 5.350 de 12.09.2024)
III - (Revogado pela PRT GM/MS n° 5.350 de 12.09.2024)
IV - (Revogado pela PRT GM/MS n° 5.350 de 12.09.2024)
V - Revogado pela PRT GM/MS n° 5.350 de 12.09.2024)
a) (Revogado pela PRT GM/MS n° 5.350 de 12.09.2024)
b) (Revogado pela PRT GM/MS n° 5.350 de 12.09.2024)
c) (Revogado pela PRT GM/MS n° 5.350 de 12.09.2024)
d) (Revogado pela PRT GM/MS n° 5.350 de 12.09.2024)
e) (Revogado pela PRT GM/MS n° 5.350 de 12.09.2024)
f) (Revogado pela PRT GM/MS n° 5.350 de 12.09.2024)
VI - (Revogado pela PRT GM/MS n° 5.350 de 12.09.2024)
VII - (Revogado pela PRT GM/MS n° 5.350 de 12.09.2024)
a) (Revogado pela PRT GM/MS n° 5.350 de 12.09.2024)
b) (Revogado pela PRT GM/MS n° 5.350 de 12.09.2024)
c) (Revogado pela PRT GM/MS n° 5.350 de 12.09.2024)
d) (Revogado pela PRT GM/MS n° 5.350 de 12.09.2024)
e) (Revogado pela PRT GM/MS n° 5.350 de 12.09.2024)
f) (Revogado pela PRT GM/MS n° 5.350 de 12.09.2024)
g) (Revogado pela PRT GM/MS n° 5.350 de 12.09.2024)
h) (Revogado pela PRT GM/MS n° 5.350 de 12.09.2024)
i) (Revogado pela PRT GM/MS n° 5.350 de 12.09.2024)
VIII - (Revogado pela PRT GM/MS n° 5.350 de 12.09.2024)
§ 1º (Revogado pela PRT GM/MS n° 5.350 de 12.09.2024)
§ 2º (Revogado pela PRT GM/MS n° 5.350 de 12.09.2024)
§ 3º (Revogado pela PRT GM/MS n° 5.350 de 12.09.2024)
Art. 49. (Revogado pela PRT GM/MS n° 5.350 de 12.09.2024)
I - (Revogado pela PRT GM/MS n° 5.350 de 12.09.2024)
II - (Revogado pela PRT GM/MS n° 5.350 de 12.09.2024)
a) (Revogado pela PRT GM/MS n° 5.350 de 12.09.2024)
b) (Revogado pela PRT GM/MS n° 5.350 de 12.09.2024)
c) (Revogado pela PRT GM/MS n° 5.350 de 12.09.2024)
d) (Revogado pela PRT GM/MS n° 5.350 de 12.09.2024)
e) (Revogado pela PRT GM/MS n° 5.350 de 12.09.2024)
f) (Revogado pela PRT GM/MS n° 5.350 de 12.09.2024)
g) m (Revogado pela PRT GM/MS n° 5.350 de 12.09.2024)
h) (Revogado pela PRT GM/MS n° 5.350 de 12.09.2024)
i) (Revogado pela PRT GM/MS n° 5.350 de 12.09.2024)
j) (Revogado pela PRT GM/MS n° 5.350 de 12.09.2024)
k) (Revogado pela PRT GM/MS n° 5.350 de 12.09.2024)
l) (Revogado pela PRT GM/MS n° 5.350 de 12.09.2024)
m) (Revogado pela PRT GM/MS n° 5.350 de 12.09.2024)
III - (Revogado pela PRT GM/MS n° 5.350 de 12.09.2024)
a) (Revogado pela PRT GM/MS n° 5.350 de 12.09.2024)
b) (Revogado pela PRT GM/MS n° 5.350 de 12.09.2024)
c) (Revogado pela PRT GM/MS n° 5.350 de 12.09.2024)
d) (Revogado pela PRT GM/MS n° 5.350 de 12.09.2024)
e) (Revogado pela PRT GM/MS n° 5.350 de 12.09.2024)
f) (Revogado pela PRT GM/MS n° 5.350 de 12.09.2024)
IV - (Revogado pela PRT GM/MS n° 5.350 de 12.09.2024)
V - (Revogado pela PRT GM/MS n° 5.350 de 12.09.2024)
§ 1º (Revogado pela PRT GM/MS n° 5.350 de 12.09.2024)
§ 2º (Revogado pela PRT GM/MS n° 5.350 de 12.09.2024)
§ 3º (Revogado pela PRT GM/MS n° 5.350 de 12.09.2024)
Art. 50. A habilitação dos leitos de gestação de alto risco será realizada pelo Ministério da Saúde. (Redação dada pela PRT GM/MS n° 8.102 de 12.09.2025)
I - ofício de solicitação, cujo modelo de formulário para solicitação de habilitação do estabelecimento hospitalar de referência em Atenção à Gestação de Alto Risco Tipo 1 ou Tipo 2 será disponibilizados no endereço eletrônico do Ministério da Saúde, em http://portal.saude.gov.br/portal/saude/Gestor/area.cfm?id_area=1747. (Origem: PRT MS/GM 1020/2013, Art. 15, I) (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
II - resolução da Comissão Intergestores Bipartite - CIB ou do Colegiado de Gestão da Secretaria de Estado da Saúde do Distrito Federal - CGSES/DF, que contemple a inclusão do estabelecimento hospitalar na Rede Alyne e pactuação de atendimento em UTI Adulto, quando necessária; (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
III - declaração do gestor de saúde estadual, do Distrito Federal ou Municipal que ateste a existência dos recursos humanos e da infraestrutura para o funcionamento do serviço hospitalar de referência em Atenção à Gestação de Alto Risco solicitado, de acordo com os critérios de habilitação previstos neste Título; e (Origem: PRT MS/GM 1020/2013, Art. 15, III) (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
IV - relatório de vistoria realizada in loco pela Vigilância Sanitária local. (Origem: PRT MS/GM 1020/2013, Art. 15, IV) (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
Parágrafo único. O Departamento de Atenção Hospitalar, Domiciliar e Urgência DAHUD/SAES/MS emitirá parecer conclusivo sobre a solicitação de habilitação encaminhada. (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
Art. 51. A habilitação dos estabelecimentos hospitalares de referência em Atenção à Gestação e ao Puerpério de Alto Risco poderá ser cancelada ou suspensa a qualquer momento se descumprido qualquer requisito previsto neste Título. (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
CAPÍTULO IV
DA CASA DA GESTANTE, BEBÊ E PUERPERA (CGBP)
(Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
Art. 52. A CGBP é uma residência provisória de cuidado destinada a gestantes, puérperas e recém-nascidos em situação de vulnerabilidade ou risco, identificadas pela Atenção Básica ou Especializada, tendo as seguintes características: (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
I - capacidade para acolhimento de dez, quinze ou vinte usuárias, entre gestantes, puérperas com recém-nascidos e puérperas sem recém-nascidos; (Origem: PRT MS/GM 1020/2013, Art. 17, I) (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
II - vinculação a um estabelecimento hospitalar de referência em Atenção à Gestação e ao Puerpério de Alto Risco ; e (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
III - situar-se preferencialmente nas imediações do estabelecimento hospitalar ao qual pertence, em um raio igual ou inferior a cinco quilômetros do estabelecimento ao qual esteja vinculada (Origem: PRT MS/GM 1020/2013, Art. 17, III) (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
§ 1º A responsabilidade técnica e administrativa pela CGBP é do estabelecimento hospitalar ao qual esteja vinculada, incluindo o transporte para a gestante, recém-nascido e puérpera para atendimento imediato às intercorrências, de acordo com a necessidade clínica. (Origem: PRT MS/GM 1020/2013, Art. 17, § 1º) (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
§ 2º Excepcionalmente, a CGBP poderá ser instalada a uma distância superior a cinco quilômetros do estabelecimento hospitalar ao qual esteja vinculada, desde que observados os seguintes requisitos: (Origem: PRT MS/GM 1020/2013, Art. 17, § 2º) (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
I - localização no mesmo Município do estabelecimento hospitalar de referência; (Origem: PRT MS/GM 1020/2013, Art. 17, § 2º, I) (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
II - justificativa e pactuação prévia na CIB; e (Origem: PRT MS/GM 1020/2013, Art. 17, § 2º, II) (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
III - encaminhamento para habilitação do Departamento de Atenção Hospitalar, Domiciliar e de Urgência. (Redação dada pela PRT GM/MS n° 8.102 de 12.09.2025)
§ 3º A CGBP deverá dispor de ambientes específicos, tais como dormitório, banheiro, sala e cozinha, todos separados entre si, adequados ao número de usuários previsto. (Origem: PRT MS/GM 1020/2013, Art. 17, § 3º) (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
Art. 53. A CGBP tem como objetivo apoiar o cuidado às gestantes, recém-nascidos e puérperas em situação de risco, contribuindo para um cuidado adequado às situações que demandem vigilância e proximidade dos serviços hospitalares de referência, embora não haja necessidade de internação hospitalar. (Origem: PRT MS/GM 1020/2013, Art. 18) (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
§ 1º A CGBP deve contribuir para a utilização racional dos leitos hospitalares obstétricos e neonatais nos estabelecimentos hospitalares de referência à Gestação de Alto Risco ao qual estejam vinculadas, com vistas à redução da morbimortalidade materna e perinatal. (Origem: PRT MS/GM 1020/2013, Art. 18, § 1º) (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
§ 2º A CGBP somente admitirá usuários que se enquadrem nas situações descritas no caput, não se confundindo com Abrigo, Albergue ou Casa de Passagem. (Origem: PRT MS/GM 1020/2013, Art. 18, § 2º) (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
Art. 54. A CGBP deverá garantir: (Origem: PRT MS/GM 1020/2013, Art. 19) (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
I - acolhimento, orientação, acompanhamento, hospedagem e alimentação às gestantes, puérperas e recém-nascidos em situação de risco que necessitem de acompanhamento supervisionado pela equipe de referência do estabelecimento hospitalar ao qual esteja vinculada; (Origem: PRT MS/GM 1020/2013, Art. 19, I) (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
II - assistência à saúde garantida pelo estabelecimento hospitalar durante a permanência na CGBP, de acordo com as necessidades clínicas dos usuários; (Origem: PRT MS/GM 1020/2013, Art. 19, II) (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
III - visita aberta, com horários ampliados e flexíveis; (Origem: PRT MS/GM 1020/2013, Art. 19, III) (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
IV - acompanhamento por enfermeiro de segunda à sexta-feira, em regime de quarenta horas semanais; (Origem: PRT MS/GM 1020/2013, Art. 19, IV) (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
V - acompanhamento por técnico de enfermagem nas vinte e quatro horas do dia e nos sete dias da semana; (Origem: PRT MS/GM 1020/2013, Art. 19, V) (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
VI - cuidados na prevenção e tratamento da infecção puerperal e ações da primeira semana direcionadas à puérpera e recém-nascidos; (Origem: PRT MS/GM 1020/2013, Art. 19, VI) (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
VII - insumos, materiais, suprimentos e limpeza da CGBP;e (Origem: PRT MS/GM 1020/2013, Art. 19, VII) (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
VIII - manutenção da estrutura física e dos equipamentos. (Origem: PRT MS/GM 1020/2013, Art. 19, VIII) (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
Art. 55. A equipe da CGBP deverá ser composta, no mínimo, por: (Origem: PRT MS/GM 1020/2013, Art. 20) (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
I - um coordenador técnico-administrativo; (Origem: PRT MS/GM 1020/2013, Art. 20, I) (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
II - enfermeiro responsável disponível de segunda a sexta-feira, com supervisão do enfermeiro do hospital de referência no final de semana e no período da noite; (Origem: PRT MS/GM 1020/2013, Art. 20, II) (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
III - técnico de enfermagem disponível nas vinte e quatro horas do dia durante os sete dias da semana; (Origem: PRT MS/GM 1020/2013, Art. 20, III) (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
IV - auxiliar de limpeza durante sete dias da semana; e (Origem: PRT MS/GM 1020/2013, Art. 20, IV) (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
V - visita médica, de acordo com o quadro clínico, segundo o plano de cuidados, ou quando solicitada pela equipe de enfermagem. (Origem: PRT MS/GM 1020/2013, Art. 20, V) (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
Parágrafo Único. O enfermeiro responsável poderá acumular a função de coordenador técnico-administrativo. (Origem: PRT MS/GM 1020/2013, Art. 20, Parágrafo Único) (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
Art. 56. A inclusão da gestante, do recém-nascido e da puérpera na CGBP será feita pelo estabelecimento hospitalar ao qual esteja vinculada, a partir de demanda da Atenção Básica ou da Atenção Especializada, de acordo com os critérios de regulação estabelecidos pelo gestor de saúde local, observando os seguintes critérios: (Origem: PRT MS/GM 1020/2013, Art. 21) (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
I - para a gestante: (Origem: PRT MS/GM 1020/2013, Art. 21, I) (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
a) necessitar de atenção diária pela equipe de saúde, por apresentar situação de vulnerabilidade; e (Origem: PRT MS/GM 1020/2013, Art. 21, I, a) (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
b) necessitar de vigilância mais frequente de suas condições de saúde em regime ambulatorial, acompanhada de dificuldade de deslocamento frequente em decorrência de distância e/ou outros obstáculos ao deslocamento; (Origem: PRT MS/GM 1020/2013, Art. 21, I, b) (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
II - para o recém-nascido clinicamente estável: (Origem: PRT MS/GM 1020/2013, Art. 21, II) (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
a) estar em recuperação nutricional, necessitando de atenção diária da equipe de saúde, embora sem exigência de vigilância constante em ambiente hospitalar; e (Origem: PRT MS/GM 1020/2013, Art. 21, II, a) (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
b) necessitar de adaptação de seus cuidadores no manejo de cuidados específicos que serão realizados, posteriormente, no domicílio; (Origem: PRT MS/GM 1020/2013, Art. 21, II, b) (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
III - para a puérpera: (Origem: PRT MS/GM 1020/2013, Art. 21, III) (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
a) necessitar de atenção diária à saúde, sem exigência de vigilância constante em ambiente hospitalar; e (Origem: PRT MS/GM 1020/2013, Art. 21, III, a) (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
b) quando o recém-nascido encontrar-se internado em UTIN ou UCIN no estabelecimento hospitalar e houver dificuldade para o deslocamento frequente da mãe. (Origem: PRT MS/GM 1020/2013, Art. 21, III, b) (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
Parágrafo Único. Preferencialmente, as vagas para as puérperas que necessitem permanecer na CGBP em razão de internação do recém-nascido na UTIN ou na UCINCo não ultrapassarão trinta por cento da capacidade de ocupação da CGBP, devendo-se garantir a disponibilidade da permanência da mãe ao lado do recém-nascido em período integral durante a internação. (Origem: PRT MS/GM 1020/2013, Art. 21, Parágrafo Único) (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
Art. 57. O estabelecimento hospitalar responsável pela CGBP deverá registrar e atualizar as seguintes informações das gestantes, bebês e puérperas: (Origem: PRT MS/GM 1020/2013, Art. 22) (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
I - nome; (Origem: PRT MS/GM 1020/2013, Art. 22, I) (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
II - endereço completo, incluindo o Município de origem; (Origem: PRT MS/GM 1020/2013, Art. 22, II) (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
III - motivo da admissão; (Origem: PRT MS/GM 1020/2013, Art. 22, III) (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
IV - taxa de ocupação; (Origem: PRT MS/GM 1020/2013, Art. 22, IV) (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
V - tempo médio de permanência; e (Origem: PRT MS/GM 1020/2013, Art. 22, V) (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
VI - média de ganho de peso diário do bebê durante a permanência na CGBP. (Origem: PRT MS/GM 1020/2013, Art. 22, VI) (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
Art. 58. O gestor de saúde responsável solicitará ao DAHUD/SAES/MS pedido de habilitação da Casa da Gestante, Bebê e Puérpera (CGBP), com o encaminhamento dos seguintes documentos: (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
I - comprovação dos requisitos previstos nos arts. 52 e 55 do Anexo II ; e (Origem: PRT MS/GM 1020/2013, Art. 23, I) (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
II - Declaração do gestor de saúde acerca do cumprimento dos requisitos previstos no art. 54. (Origem: PRT MS/GM 1020/2013, Art. 23, II) (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
CAPÍTULO V
DAS DISPOSIÇÕES FINAIS
(Origem: PRT MS/GM 1020/2013, CAPÍTULO VI)
(Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
Art. 59. Cada Unidade da Federação deverá pactuar na Comissão Intergestores Bipartite (CIB) ou no Colegiado de Gestão da Secretaria de Estado da Saúde do Distrito Federal (CGSES/DF) a implantação de pelo menos um serviço de atenção às mulheres em situação de violência sexual, incluindo-se a interrupção da gravidez prevista em lei, observadas as seguintes regras: (Origem: PRT MS/GM 1020/2013, Art. 34) (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
I - Norma Técnica de Atenção Humanizada ao Abortamento e Norma Técnica de Prevenção e Tratamento dos Agravos Resultantes da Violência Sexual contra Mulheres e Adolescentes, do Ministério da Saúde, disponível no endereço eletrônico https://www.gov.br/saude/pt-br; e (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
II - Capítulo VII, Seção II, da Portaria de Consolidação GM/MS nº 5, de 28 de setembro de 2017, que dispõe sobre o procedimento de justificação e autorização da interrupção da gravidez nos casos previstos em lei, no âmbito do SUS. (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
Art. 60. (Revogado pela PRT GM/MS n° 5.350 de 12.09.2024)
Parágrafo Único. (Revogado pela PRT GM/MS n° 5.350 de 12.09.2024)
Art. 61. (Revogado pela PRT GM/MS n° 5.350 de 12.09.2024)
Art. 62. (Revogado pela PRT GM/MS n° 5.350 de 12.09.2024)
Art. 63. (Revogado pela PRT GM/MS n° 5.350 de 12.09.2024)
TÍTULO IV
DAS DIRETRIZES E OBJETIVOS PARA A ORGANIZAÇÃO DA ATENÇÃO INTEGRAL E HUMANIZADA AO RECÉM-NASCIDO GRAVE OU POTENCIALMENTE GRAVE E OS CRITÉRIOS DE CLASSIFICAÇÃO E HABILITAÇÃO DE LEITOS DE UNIDADE NEONATAL NO ÂMBITO DO SUS
(Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
Art. 64. Este Título define as diretrizes para a organização da atenção integral e humanizada ao recém-nascido grave ou potencialmente grave e os critérios de classificação e habilitação de leitos de Unidades Neonatal no âmbito do SUS. (Origem: PRT MS/GM 930/2012, Art. 1º) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
Art. 65. Para os fins deste Título, considera-se recém-nascido a criança com idade entre 0 (zero) a 28 (vinte e oito) dias de vida. (Origem: PRT MS/GM 930/2012, Art. 2º) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
CAPÍTULO I
DAS DIRETRIZES E OBJETIVOS DA ATENÇÃO INTEGRAL E HUMANIZADA AO RECÉM-NASCIDO GRAVE OU POTENCIALMENTE GRAVE
(Origem: PRT MS/GM 930/2012, CAPÍTULO I)
(Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
Art. 66. São diretrizes para a atenção integral e humanizada ao recém-nascido grave ou potencialmente grave: (Origem: PRT MS/GM 930/2012, Art. 3º) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
I - o respeito, a proteção e o apoio aos direitos humanos; (Origem: PRT MS/GM 930/2012, Art. 3º, I) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
II - promoção da equidade; (Origem: PRT MS/GM 930/2012, Art. 3º, II) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
III - integralidade da assistência; (Origem: PRT MS/GM 930/2012, Art. 3º, III) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
IV - atenção multiprofissional, com enfoque nas necessidades do usuário; (Origem: PRT MS/GM 930/2012, Art. 3º, IV) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
V - atenção humanizada; e (Origem: PRT MS/GM 930/2012, Art. 3º, V) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
VI - estímulo à participação e ao protagonismo da mãe e do pai nos cuidados ao recém-nascido. (Origem: PRT MS/GM 930/2012, Art. 3º, VI) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
Art. 67. São objetivos da atenção integral ao recém-nascido grave ou potencialmente grave: (Origem: PRT MS/GM 930/2012, Art. 4º) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
I - organizar a Atenção a Saúde Neonatal para que garanta acesso, acolhimento e resolutividade; (Origem: PRT MS/GM 930/2012, Art. 4º, I) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
II - priorizar ações que visem à redução da morbimortalidade perinatal e neonatal e que possibilitem o desenvolvimento saudável do recém-nascido e sua integração na família e sociedade; (Origem: PRT MS/GM 930/2012, Art. 4º, II) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
III - garantir acesso aos diferentes níveis da assistência neonatal, por meio da melhoria da organização do acesso aos serviços e ampliação da oferta de leitos em unidades neonatal; (Origem: PRT MS/GM 930/2012, Art. 4º, III) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
IV - induzir a formação e qualificação de recursos humanos para a atenção ao recém-nascido, que deverá ultrapassar exclusivamente a preocupação técnica/tecnológica, incorporando os referenciais conceituais e organizacionais do SUS; e (Origem: PRT MS/GM 930/2012, Art. 4º, IV) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
V - induzir a implantação de mecanismos de regulação, fiscalização, controle e avaliação da assistência prestada aos recém-nascidos graves ou potencialmente graves no SUS. (Origem: PRT MS/GM 930/2012, Art. 4º, V) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
CAPÍTULO II
DA ORGANIZAÇÃO DOS LEITOS DE UNIDADES NEONATAL
(Origem: PRT MS/GM 930/2012, CAPÍTULO II)
(Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
Art. 68. A Unidade Neonatal é um serviço de internação responsável pelo cuidado integral ao recém-nascido grave ou potencialmente grave, dotado de estruturas assistenciais que possuam condições técnicas adequadas à prestação de assistência especializada, incluindo instalações físicas, equipamentos e recursos humanos. (Origem: PRT MS/GM 930/2012, Art. 5º) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
§ 1º As Unidades Neonatal devem articular uma linha de cuidados progressivos, possibilitando a adequação entre a capacidade instalada e a condição clínica do recém-nascido. (Origem: PRT MS/GM 930/2012, Art. 5º, § 1º) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
§ 2º Os recém-nascidos que necessitem dos cuidados específicos de Unidade Neonatal e que se encontrem em locais que não disponham destas unidades devem receber os cuidados necessários até sua transferência para uma Unidade Neonatal, que deverá ser feita após estabilização do recém-nascido e com transporte sanitário adequado, realizado por profissional habilitado. (Origem: PRT MS/GM 930/2012, Art. 5º, § 2º) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
Art. 69. As Unidades Neonatal são divididas de acordo com as necessidades do cuidado, nos seguintes termos: (Origem: PRT MS/GM 930/2012, Art. 6º) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
I - Unidade de Terapia Intensiva Neonatal (UTIN); (Origem: PRT MS/GM 930/2012, Art. 6º, I) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
II - Unidade de Cuidado Intermediário Neonatal (UCIN), com duas tipologias: (Origem: PRT MS/GM 930/2012, Art. 6º, II) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
a) Unidade de Cuidado Intermediário Neonatal Convencional (UCINCo); e (Origem: PRT MS/GM 930/2012, Art. 6º, II, a) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
b) Unidade de Cuidado Intermediário Neonatal Canguru (UCINCa). (Origem: PRT MS/GM 930/2012, Art. 6º, II, b) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
Parágrafo Único. Poderá ser implantada, alternativamente, uma Unidade Neonatal de 10 (dez) leitos com um subconjunto de leitos, na proporção de 4 (quatro) leitos de UTIN para 4 (quatro) leitos de UCINCo e 2 (dois) leitos de UCINCa. (Origem: PRT MS/GM 930/2012, Art. 6º, Parágrafo Único) (dispositivo acrescentado pela PRT MS/GM 3389/2013) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
Art. 70. O número de leitos de Unidades Neonatal atenderá ao seguinte parâmetro de necessidade populacional: para cada 1000 (mil) nascidos vivos poderão ser contratados 2 (dois) leitos de UTIN, 2 (dois) leitos de UCINCo e 1 (um) leito de UCINCa. (Origem: PRT MS/GM 930/2012, Art. 7º) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
§ 1º A UCINCa somente funcionará em unidade hospitalar que conte com UCINCo, de forma anexa ou como subconjunto de leitos de uma UCINCo. (Origem: PRT MS/GM 930/2012, Art. 7º, § 1º) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
§ 2º O conjunto de leitos de Cuidados Intermediários, UCINCo e UCINCa, conterá, no mínimo, 1/3 (um terço) de leitos de UCINCa. (Origem: PRT MS/GM 930/2012, Art. 7º, § 2º) (com redação dada pela PRT MS/GM 3389/2013) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
§ 3º A Unidade Neonatal que contar com leitos de UTIN, UCINco e UCINca deverá contar com, no mínimo, 10 (dez) leitos totais em ambiente contíguo, compartilhando a mesma equipe prevista para UTIN de que trata os arts. 76 e 77 do Anexo II . (Origem: PRT MS/GM 930/2012, Art. 7º, § 3º) (dispositivo acrescentado pela PRT MS/GM 3389/2013) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
§ 4º Na abertura de Unidades Neonatais que contar com leitos de UTIN, UCINco e UCINca com módulos de 10 (dez) leitos, deverá ser considerada a proporção prevista no art. 69, parágrafo único. (Origem: PRT MS/GM 930/2012, Art. 7º, § 4º) (dispositivo acrescentado pela PRT MS/GM 3389/2013) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
§ 5º A Unidade Neonatal terá custeio de acordo com a tipologia de cada leito, na proporção de 4 (quatro) leitos de UTIN para 4 (quatro) leitos de UCINCo e 2 (dois) leitos de UCINCa. (Origem: PRT MS/GM 930/2012, Art. 7º, § 5º) (dispositivo acrescentado pela PRT MS/GM 3389/2013) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
Art. 71. Para novos estabelecimentos de saúde que disponham de maternidade e que possuam também UTIN ou UCIN é obrigatória a previsão, no projeto arquitetônico de sua área física, de alojamento para as mães cujos recém-nascidos estiverem internados em UTIN ou UCIN, de forma a garantir condições para o cumprimento do direito do recém-nascido a acompanhante em tempo integral. (Origem: PRT MS/GM 930/2012, Art. 8º) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
Art. 72. Serão habilitadas pelo Ministério da Saúde as novas unidades neonatais, bem como serão qualificadas as já existentes que se adequarem aos requisitos deste Capítulo. (Redação dada pela PRT GM/MS n° 8.102 de 12.09.2025)
Seção I
Do Serviço de Unidade de Terapia Intensiva Neonatal (UTIN)
(Origem: PRT MS/GM 930/2012, CAPÍTULO II, Seção I)
(Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
Art. 73. UTIN são serviços hospitalares voltados para o atendimento de recém-nascido grave ou com risco de morte, assim considerados: (Origem: PRT MS/GM 930/2012, Art. 10) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
I - recém-nascidos de qualquer idade gestacional que necessitem de ventilação mecânica ou em fase aguda de insuficiência respiratória com FiO2 maior que 30% (trinta por cento); (Origem: PRT MS/GM 930/2012, Art. 10, I) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
II - recém-nascidos menores de 30 semanas de idade gestacional ou com peso de nascimento menor de 1.000 gramas; (Origem: PRT MS/GM 930/2012, Art. 10, II) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
III - recém-nascidos que necessitem de cirurgias de grande porte ou pós-operatório imediato de cirurgias de pequeno e médio porte; (Origem: PRT MS/GM 930/2012, Art. 10, III) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
IV - recém-nascidos que necessitem de nutrição parenteral; e (Origem: PRT MS/GM 930/2012, Art. 10, IV) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
V - recém-nascidos que necessitem de cuidados especializados, tais como uso de cateter venoso central, drogas vasoativas, prostaglandina, uso de antibióticos para tratamento de infecção grave, uso de ventilação mecânica e Fração de Oxigênio (FiO2) maior que 30% (trinta por cento), exsanguineotransfusão ou transfusão de hemoderivados por quadros hemolíticos agudos ou distúrbios de coagulação. (Origem: PRT MS/GM 930/2012, Art. 10, V) (com redação dada pela PRT MS/GM 3389/2013) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
Art. 74. As UTIN deverão cumprir os seguintes requisitos de Humanização: (Origem: PRT MS/GM 930/2012, Art. 11) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
I - controle de ruído; (Origem: PRT MS/GM 930/2012, Art. 11, I) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
II - controle de iluminação; (Origem: PRT MS/GM 930/2012, Art. 11, II) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
III - climatização; (Origem: PRT MS/GM 930/2012, Art. 11, III) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
IV - iluminação natural, para as novas unidades; (Origem: PRT MS/GM 930/2012, Art. 11, IV) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
V - garantia de livre acesso a mãe e ao pai, e permanência da mãe ou pai; (Origem: PRT MS/GM 930/2012, Art. 11, V) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
VI - garantia de visitas programadas dos familiares; e (Origem: PRT MS/GM 930/2012, Art. 11, VI) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
VII - garantia de informações da evolução dos pacientes aos familiares, pela equipe médica, no mínimo, uma vez ao dia. (Origem: PRT MS/GM 930/2012, Art. 11, VII) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
Art. 75. Para fins de habilitação como UTIN, o serviço hospitalar deverá dispor de equipe multiprofissional especializada, equipamentos específicos próprios e tecnologia adequada ao diagnóstico e terapêutica dos recém-nascidos graves ou com risco de morte. (Origem: PRT MS/GM 930/2012, Art. 12) (com redação dada pela PRT MS/GM 3389/2013) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
Parágrafo Único. A UTIN poderá ser dos tipos II e III. (Origem: PRT MS/GM 930/2012, Art. 12, Parágrafo Único) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
Subseção I
Da UTIN Tipo II
(Origem: PRT MS/GM 930/2012, CAPÍTULO II, Seção I, Subeção I)
(Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
Art. 76. Para habilitação como a UTIN tipo II, o serviço hospitalar deverá contar com a seguinte estrutura mínima: (Origem: PRT MS/GM 930/2012, Art. 13) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
I - funcionar em estabelecimento hospitalar cadastrado no Sistema de Cadastro Nacional de Estabelecimentos de Saúde (SCNES) e que possuam no mínimo 80 (oitenta) leitos gerais, dos quais 20 leitos obstétricos, com a seguinte estrutura mínima: (Origem: PRT MS/GM 930/2012, Art. 13, I) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
a) centro cirúrgico; (Origem: PRT MS/GM 930/2012, Art. 13, I, a) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
b) serviço radiológico convencional; (Origem: PRT MS/GM 930/2012, Art. 13, I, b) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
c) serviço de ecodopplercardiografia; (Origem: PRT MS/GM 930/2012, Art. 13, I, c) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
d) hemogasômetro 24 horas; (Origem: PRT MS/GM 930/2012, Art. 13, I, d) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
e) Banco de Leite Humano ou unidade de coleta; (Origem: PRT MS/GM 930/2012, Art. 13, I, e) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
II - contar com ambiência e estrutura física que atendam às normas estabelecidas pela Agência Nacional de Vigilância Sanitária (ANVISA); (Origem: PRT MS/GM 930/2012, Art. 13, II) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
III - dispor dos seguintes materiais e equipamentos: (Origem: PRT MS/GM 930/2012, Art. 13, III) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
a) material e equipamento para reanimação: 1 (um) para cada 5 (cinco) leitos; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
b) monitor de beira de leito para monitorização contínua de frequência cardíaca, cardioscopia, oximetria de pulso e pressão não invasiva, frequência respiratória e temperatura: 1 (um) para cada leito; (Origem: PRT MS/GM 930/2012, Art. 13, III, b) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
c) ventilador pulmonar mecânico microprocessado: 1 (um) para cada 2 (dois) leitos, com reserva operacional de 1 (um) equipamento para cada 5 (cinco) leitos, devendo dispor cada equipamento de, no mínimo, 2 (dois) circuitos completos; (Origem: PRT MS/GM 930/2012, Art. 13, III, c) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
d) ventilador pulmonar específico para transporte, com bateria: 1 (um) para cada 10 (dez) leitos ou fração; (Origem: PRT MS/GM 930/2012, Art. 13, III, d) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
e) equipamento para infusão contínua e controlada de fluidos ("bomba de infusão"): 3 (três) equipamentos por leito, com reserva operacional de 1 (um) para cada 3 (três) leitos; (Origem: PRT MS/GM 930/2012, Art. 13, III, e) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
f) conjunto de nebulização, em máscara: 1 (um) para cada leito; (Origem: PRT MS/GM 930/2012, Art. 13, III, f) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
g) conjunto padronizado de beira de leito contendo estetoscópio, fita métrica, ressuscitador manual tipo balão auto-inflável com máscara e reservatório: 1 (um) conjunto para cada leito, com reserva operacional de 1 (um) para cada 2 (dois) leitos; (Origem: PRT MS/GM 930/2012, Art. 13, III, g) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
h) bandejas contendo material apropriado para os seguintes procedimentos: punção lombar; drenagem liquórica em sistema fechado, diálise peritoneal, drenagem torácica com sistema fechado; traqueostomia; acesso venoso profundo, incluindo cateterização venosa central de inserção periférica (PICC), flebotomia, cateterismo de veia e artéria umbilical; exsanguíneo transfusão; punção pericárdica; cateterismo vesical de demora em sistema fechado e curativos em geral; (Origem: PRT MS/GM 930/2012, Art. 13, III, h) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
i) eletrocardiógrafo portátil disponível na unidade; (Origem: PRT MS/GM 930/2012, Art. 13, III, i) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
j) materiais e equipamento para monitorização de pressão arterial invasiva; (Origem: PRT MS/GM 930/2012, Art. 13, III, j) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
k) oftalmoscópio e otoscópio: no mínimo 2 (dois); (Origem: PRT MS/GM 930/2012, Art. 13, III, k) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
l) negatoscópio, foco auxiliar portátil e aspirador cirúrgico portátil: 1 (um) por UTIN; (Origem: PRT MS/GM 930/2012, Art. 13, III, l) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
m) equipamento para aferição de glicemia capilar, específico para uso hospitalar: 1 (um) para cada 5 (cinco) leitos ou fração; (Origem: PRT MS/GM 930/2012, Art. 13, III, m) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
n) estadiômetro ou fita métrica: 1 por unidade; (Origem: PRT MS/GM 930/2012, Art. 13, III, n) (com redação dada pela PRT MS/GM 3389/2013) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
o) pontos de oxigênio e ar comprimido medicinal com válvulas reguladoras de pressão e pontos de vácuo para cada leito; (Origem: PRT MS/GM 930/2012, Art. 13, III, o) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
p) equipamento para ventilação pulmonar não-invasiva: 1(um) para cada 5 (cinco) leitos, quando o ventilador pulmonar microprocessado não possuir recursos para realizar a modalidade de ventilação não-invasiva; (Origem: PRT MS/GM 930/2012, Art. 13, III, p) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
q) materiais de interface facial para ventilação pulmonar não-invasiva (máscara ou pronga); 1 (um) por leito, devendo a UTIN dispor de todos os tamanhos: 00, 0, 1, 2, 3, e 4; (Origem: PRT MS/GM 930/2012, Art. 13, III, q) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
r) fototerapia, capacete/capuz de acrílico e tenda para oxigenioterapia: 1 (um) para cada 3 (três) leitos/fração, com reserva operacional de 1 (um) para cada 5 (cinco) leitos; (Origem: PRT MS/GM 930/2012, Art. 13, III, r) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
s) incubadora com parede dupla: 1 (um) por paciente de UTIN, dispondo de berços aquecidos de terapia intensiva para no mínimo 10% (dez por cento) dos leitos; (Origem: PRT MS/GM 930/2012, Art. 13, III, s) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
t) incubadora para transporte completa, com monitorização contínua, suporte para equipamento de infusão controlada de fluidos, com bateria, de suporte para cilindro de oxigênio, cilindro transportável de oxigênio e kit ("maleta") para acompanhar o transporte de pacientes graves, contendo medicamentos e materiais para atendimento às emergências: 1 (uma) para cada 10 (dez) leitos ou fração; (Origem: PRT MS/GM 930/2012, Art. 13, III, t) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
u) balança eletrônica portátil: 1 (uma) para cada 10 (dez) leitos; (Origem: PRT MS/GM 930/2012, Art. 13, III, u) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
v) poltronas removíveis, com revestimento impermeável, para acompanhante: 1 (uma) para cada 4 (quatro) leitos ou fração; (Origem: PRT MS/GM 930/2012, Art. 13, III, v) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
w) refrigerador com temperatura interna de 2 a 8°C, de uso exclusivo para guarda de medicamentos, com conferência e registro de temperatura a intervalos máximos de 24 horas: 1 (um) por UTIN; (Origem: PRT MS/GM 930/2012, Art. 13, III, w) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
x) materiais para aspiração traqueal em sistemas aberto e fechado; (Origem: PRT MS/GM 930/2012, Art. 13, III, x) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
IV - garantia de acesso aos seguintes serviços à beira do leito, prestados por meios próprios ou por serviços terceirizados: (Origem: PRT MS/GM 930/2012, Art. 13, IV) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
a) assistência nutricional; (Origem: PRT MS/GM 930/2012, Art. 13, IV, a) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
b) terapia nutricional (enteral e parenteral); (Origem: PRT MS/GM 930/2012, Art. 13, IV, b) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
c) assistência farmacêutica; (Origem: PRT MS/GM 930/2012, Art. 13, IV, c) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
d) assistência clinica vascular e cardiovascular; (Origem: PRT MS/GM 930/2012, Art. 13, IV, d) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
e) assistência clinica neurológica; (Origem: PRT MS/GM 930/2012, Art. 13, IV, e) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
f) assistência clinica ortopédica; (Origem: PRT MS/GM 930/2012, Art. 13, IV, f) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
g) assistência clinica urológica; (Origem: PRT MS/GM 930/2012, Art. 13, IV, g) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
h) assistência clinica gastroenterológica; (Origem: PRT MS/GM 930/2012, Art. 13, IV, h) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
i) assistência clínica nefrológica, incluindo terapia renal substitutiva; (Origem: PRT MS/GM 930/2012, Art. 13, IV, i) (com redação dada pela PRT MS/GM 3389/2013) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
j) assistência clinica hematológica; (Origem: PRT MS/GM 930/2012, Art. 13, IV, j) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
k) assistência clinica hemoterapica; (Origem: PRT MS/GM 930/2012, Art. 13, IV, k) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
l) assistência clinica oftalmológica; (Origem: PRT MS/GM 930/2012, Art. 13, IV, l) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
m) assistência clinica otorrinolaringológica; (Origem: PRT MS/GM 930/2012, Art. 13, IV, m) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
n) assistência clinica de infectologia; (Origem: PRT MS/GM 930/2012, Art. 13, IV, n) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
o) assistência clinica cirúrgica pediátrica; (Origem: PRT MS/GM 930/2012, Art. 13, IV, o) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
p) assistência psicológica; (Origem: PRT MS/GM 930/2012, Art. 13, IV, p) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
q) assistência endocrinológica; (Origem: PRT MS/GM 930/2012, Art. 13, IV, q) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
r) serviço de laboratório clínico, incluindo microbiologia e hemogasometria; (Origem: PRT MS/GM 930/2012, Art. 13, IV, r) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
s) serviço de radiografia móvel; (Origem: PRT MS/GM 930/2012, Art. 13, IV, s) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
t) serviço de ultrassonografia portátil; (Origem: PRT MS/GM 930/2012, Art. 13, IV, t) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
u) serviço de endoscopia digestiva alta e baixa; (Origem: PRT MS/GM 930/2012, Art. 13, IV, u) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
v) serviço de fibrobroncoscopia; (Origem: PRT MS/GM 930/2012, Art. 13, IV, v) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
w) serviço de diagnóstico clínico e notificação compulsória de morte encefálica; (Origem: PRT MS/GM 930/2012, Art. 13, IV, w) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
x) serviço de eletroencefalografia; (Origem: PRT MS/GM 930/2012, Art. 13, IV, x) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
y) serviço de assistência social; (Origem: PRT MS/GM 930/2012, Art. 13, IV, y) (dispositivo acrescentado pela PRT MS/GM 3389/2013) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
V - garantia de acesso, no próprio estabelecimento hospitalar ou em outro com acesso formalizado, aos seguintes serviços de diagnóstico e terapêutica: (Origem: PRT MS/GM 930/2012, Art. 13, V) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
a) cirurgia cardiovascular; (Origem: PRT MS/GM 930/2012, Art. 13, V, a) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
b) cirurgia vascular; (Origem: PRT MS/GM 930/2012, Art. 13, V, b) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
c) cirurgia neurológica; (Origem: PRT MS/GM 930/2012, Art. 13, V, c) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
d) cirurgia ortopédica; (Origem: PRT MS/GM 930/2012, Art. 13, V, d) (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
e) cirurgia urológica; (Origem: PRT MS/GM 930/2012, Art. 13, V, e) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
f) ressonância magnética; (Origem: PRT MS/GM 930/2012, Art. 13, V, f) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
g) tomografia computadorizada; (Origem: PRT MS/GM 930/2012, Art. 13, V, g) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
h) anatomia patológica; (Origem: PRT MS/GM 930/2012, Art. 13, V, h) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
i) agência transfusional 24 horas; (Origem: PRT MS/GM 930/2012, Art. 13, V, i) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
j) assistência clinica de genética; (Origem: PRT MS/GM 930/2012, Art. 13, V, j) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
VI - equipe mínima formada nos seguintes termos: (Origem: PRT MS/GM 930/2012, Art. 13, VI) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
a) 1 (um) médico responsável técnico com jornada mínima de 4 horas diárias com certificado de habilitação em Neonatologia ou Título de Especialista em Medicina Intensiva Pediátrica fornecido pela Sociedade Brasileira de Pediatria ou Residência Médica em Neonatologia reconhecida pelo Ministério da Educação ou Residência Médica em Medicina Intensiva Pediátrica reconhecida pelo Ministério da Educação; (Origem: PRT MS/GM 930/2012, Art. 13, VI, a) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
b) 1 (um) médico com jornada horizontal diária mínima de 4 (quatro) horas, com certificado de habilitação em Neonatologia ou Título de Especialista em Pediatria (TEP) fornecido pela Sociedade Brasileira de Pediatria ou Residência Médica em Neonatologia ou Residência Médica em Medicina Intensiva Pediátrica reconhecida pelo Ministério da Educação ou Residência Médica em Pediatria, reconhecida pelo Ministério da Educação, para cada 10 (dez) leitos ou fração; (Origem: PRT MS/GM 930/2012, Art. 13, VI, b) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
c) 1 (um) médico plantonista com Título de Especialista em Pediatria (TEP) e com certificado de habilitação em Neonatologia ou Título de Especialista em Pediatria (TEP) fornecido pela Sociedade Brasileira de Pediatria ou Residência Médica em Medicina Intensiva Pediátrica reconhecida pelo Ministério da Educação ou Residência Médica em Neonatologia ou Residência Médica em Pediatria, reconhecida pelo Ministério da Educação, para cada 10 (dez) leitos ou fração, em cada turno; (Origem: PRT MS/GM 930/2012, Art. 13, VI, c) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
d) 1 (um) enfermeiro coordenador com jornada horizontal diária de 8 horas com habilitação em neonatologia ou no mínimo 2 (dois) anos de experiência profissional comprovada em terapia intensiva pediátrica ou neonatal; (Origem: PRT MS/GM 930/2012, Art. 13, VI, d) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
e) 1 (um) enfermeiro assistencial para cada 10 (dez) leitos ou fração, em cada turno; (Origem: PRT MS/GM 930/2012, Art. 13, VI, e) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
f) 1 (um) fisioterapeuta exclusivo para cada 10 leitos ou fração, em cada turno; (Origem: PRT MS/GM 930/2012, Art. 13, VI, f) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
g) 1 (um) fisioterapeuta coordenador com, no mínimo, 2 anos de experiência profissional comprovada em unidade terapia intensiva pediátrica ou neonatal, com jornada horizontal diária mínima de 6 (seis) horas; (Origem: PRT MS/GM 930/2012, Art. 13, VI, g) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
h) técnicos de enfermagem, no mínimo, 1 (um) para cada 2 (dois) leitos em cada turno; (Origem: PRT MS/GM 930/2012, Art. 13, VI, h) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
i) 1 (um) funcionário exclusivo responsável pelo serviço de limpeza em cada turno; (Origem: PRT MS/GM 930/2012, Art. 13, VI, i) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
j) 1 (um) fonoaudiólogo disponível para a unidade. (Origem: PRT MS/GM 930/2012, Art. 13, VI, j) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
§ 1º O mesmo profissional médico poderá acumular, na mesma unidade neonatal, a responsabilidade técnica e o papel de médico com jornada horizontal de 04 (quatro) horas, previstos nos incisos I e II do 'caput'. (Origem: PRT MS/GM 930/2012, Art. 13, § 1º) (com redação dada pela PRT MS/GM 3389/2013) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
§ 2º O coordenador de fisioterapia poderá ser um dos fisioterapeutas assistenciais. (Origem: PRT MS/GM 930/2012, Art. 13, § 2º) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
Subseção II
Da UTIN Tipo III
(Origem: PRT MS/GM 930/2012, CAPÍTULO II, Seção I, Subeção II)
(Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
Art. 77. Para habilitação como UTIN tipo III, o serviço hospitalar deverá contar com toda a estrutura mínima prevista no art. 76 e mais o seguinte: (Origem: PRT MS/GM 930/2012, Art. 14) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
I - no mínimo 50% (cinquenta por cento) dos plantonistas devem ter certificado de habilitação em Neonatologia ou Título de Medicina Intensiva Pediátrica; (Origem: PRT MS/GM 930/2012, Art. 14, I) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
II - enfermeiro coordenador com título de especialização em terapia intensiva/terapia intensiva neonatal ou no mínimo 5 (cinco) anos de experiência profissional comprovada de atuação na área; (Origem: PRT MS/GM 930/2012, Art. 14, II) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
III - 1 (um) enfermeiro plantonista assistencial por turno, exclusivo da unidade, para cada 5 (cinco) leitos ou fração; (Origem: PRT MS/GM 930/2012, Art. 14, III) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
IV - coordenador de fisioterapia com título de especialização em terapia intensiva pediátrica ou neonatal ou em outra especialidade relacionada à assistência ao paciente grave; (Origem: PRT MS/GM 930/2012, Art. 14, IV) (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
V - bombas de infusão: 4 (quatro) por leito ou fração; e (Origem: PRT MS/GM 930/2012, Art. 14, V) (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
VI - ventilador mecânico microprocessado: 1 (um) para cada leito. (Origem: PRT MS/GM 930/2012, Art. 14, VI) (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
Seção II
Do Serviço de Unidade de Cuidado Intermediário Neonatal Convencional (UCINCo)
(Origem: PRT MS/GM 930/2012, CAPÍTULO II, Seção II)
(Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
Art. 78. As UCINCo, também conhecidas como Unidades Semi-Intensiva, são serviços em unidades hospitalares destinados ao atendimento de recém-nascidos considerados de médio risco e que demandem assistência contínua, porém de menor complexidade do que na UTIN. (Origem: PRT MS/GM 930/2012, Art. 15) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
Parágrafo Único. As UCINCo poderão configurar-se como unidades de suporte às UTIN ou de forma independente, obedecendo à rotina de cada serviço. (Origem: PRT MS/GM 930/2012, Art. 15, Parágrafo Único) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
Art. 79. As UCINCo serão responsáveis pelo cuidado de recém-nascidos nas seguintes condições: (Origem: PRT MS/GM 930/2012, Art. 16) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
I - recém-nascido que após a alta da UTIN ainda necessite de cuidados complementares; (Origem: PRT MS/GM 930/2012, Art. 16, I) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
II - recém-nascido com desconforto respiratório leve que não necessite de assistência ventilatória mecânica ou CPAP ou Capuz em Fração de Oxigênio (FiO2) elevada (FiO2 > 30%); (Origem: PRT MS/GM 930/2012, Art. 16, II) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
III - recém-nascido com peso superior a 1.000g e inferior a 1.500g, quando estáveis, sem acesso venoso central, em nutrição enteral plena, para acompanhamento clínico e ganho de peso; (Origem: PRT MS/GM 930/2012, Art. 16, III) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
IV - recém-nascido maior que 1.500g, que necessite de venóclise para hidratação venosa, alimentação por sonda e/ou em uso de antibióticos com quadro infeccioso estável; (Origem: PRT MS/GM 930/2012, Art. 16, IV) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
V - recém-nascido em fototerapia com níveis de bilirrubinas próximos aos níveis de exsanguineotransfusão; (Origem: PRT MS/GM 930/2012, Art. 16, V) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
VI - recém-nascido submetido a procedimento de exsanguineotransfusão, após tempo mínimo de observação em UTIN, com níveis de bilirrubina descendentes e equilíbrio hemodinâmico; e (Origem: PRT MS/GM 930/2012, Art. 16, VI) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
VII - recém-nascido submetido à cirurgia de médio porte, estável, após o pós-operatório imediato em UTIN. (Origem: PRT MS/GM 930/2012, Art. 16, VII) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
Art. 80. Para habilitação como UCINCo, o serviço hospitalar deverá contar com a seguinte estrutura mínima: (Origem: PRT MS/GM 930/2012, Art. 17) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
I - funcionar em estabelecimento de saúde cadastrado no SCNES, com garantia de referência para serviços de maior complexidade, para o atendimento de recém-nascido que necessite de cuidados de tratamento intensivo e cirurgia pediátrica; (Origem: PRT MS/GM 930/2012, Art. 17, I) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
II - contar com ambiência e estrutura física que atendam às normas estabelecidas pela ANVISA; (Origem: PRT MS/GM 930/2012, Art. 17, II) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
III - dispor dos seguintes equipamentos: (Origem: PRT MS/GM 930/2012, Art. 17, III) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
a) berço de calor radiante em no mínimo 10% (dez por cento) dos leitos; (Origem: PRT MS/GM 930/2012, Art. 17, III, a) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
b) incubadoras simples em no mínimo 60% (sessenta por cento) dos leitos; (Origem: PRT MS/GM 930/2012, Art. 17, III, b) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
c) berços de acrílico em no mínimo 30% (trinta por cento) dos leitos; (Origem: PRT MS/GM 930/2012, Art. 17, III, c) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
d) monitor multiparâmetros: 1 (um) para cada 5 (cinco) leitos; (Origem: PRT MS/GM 930/2012, Art. 17, III, d) (com redação dada pela PRT MS/GM 3389/2013) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
e) ressuscitador manual tipo balão auto-inflável com reservatório e válvula e máscaras para prematuros e recém-nascido a termo: 1 (um) para cada 3 (três) recém-nascidos; (Origem: PRT MS/GM 930/2012, Art. 17, III, e) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
f) capacetes/ capuz para oxigênio: 1 (um) para cada 4 (quatro) leitos; (Origem: PRT MS/GM 930/2012, Art. 17, III, f) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
g) termômetro digital individual: 1 (um) para cada leito; (Origem: PRT MS/GM 930/2012, Art. 17, III, g) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
h) estetoscópio individual: 1 (um) para cada leito; (Origem: PRT MS/GM 930/2012, Art. 17, III, h) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
i) esfignomanômetro - 1 (um) para 15 (quinze) leitos ou menor fração; (Origem: PRT MS/GM 930/2012, Art. 17, III, i) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
j) otoscópio e oftalmoscópio - 1 (um) para 15 (quinze) leitos ou menor fração; (Origem: PRT MS/GM 930/2012, Art. 17, III, j) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
k) material e equipamento para reanimação: 1 (um) para cada 15 (quinze) leitos; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
l) conjunto de nebulizador e máscara: 1 (um) para cada 4 (quatro) leitos; (Origem: PRT MS/GM 930/2012, Art. 17, III, l) (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
m) aspirador portátil: 1 (um) por unidade. (Origem: PRT MS/GM 930/2012, Art. 17, III, m) (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
n) bomba de infusão: 1 (uma) para cada leito; (Origem: PRT MS/GM 930/2012, Art. 17, III, n) (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
o) aparelhos de fototerapia: 1 (um) para cada 4 (quatro) leitos; (Origem: PRT MS/GM 930/2012, Art. 17, III, o) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
p) balança eletrônica: 1 (uma) para cada 15 (quinze) leitos; (Origem: PRT MS/GM 930/2012, Art. 17, III, p) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
q) negatoscópio ou sistema informatizado para visualizar Raio X: 1 (um) por unidade; (Origem: PRT MS/GM 930/2012, Art. 17, III, q) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
r) relógios e calendário de parede visíveis; (Origem: PRT MS/GM 930/2012, Art. 17, III, r) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
s) poltronas removíveis, com revestimento impermeável: 1 (uma) por leito (para realização de contato pele a pele/posição canguru); (Origem: PRT MS/GM 930/2012, Art. 17, III, s) ) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
t) oxímetro de pulso: 1 (um) para cada leito; e (Origem: PRT MS/GM 930/2012, Art. 17, III, t) (dispositivo acrescentado pela PRT MS/GM 3389/2013) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
u) termômetro: 1 (um) para cada leito. (Origem: PRT MS/GM 930/2012, Art. 17, III, u) (dispositivo acrescentado pela PRT MS/GM 3389/2013) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
IV - equipe mínima formada nos seguintes termos: (Origem: PRT MS/GM 930/2012, Art. 17, IV) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
a) 1 (um) responsável técnico com jornada mínima de 4 horas diárias, com certificado de habilitação em neonatologia fornecido pela Sociedade Brasileira de Pediatria (SBP) ou título de especialista em pediatria fornecido pela SBP ou residência médica em neonatologia ou residência médica em pediatria, reconhecidas pelo Ministério da Educação; permitido acumular responsabilidade técnica ou coordenação no máximo em duas unidades como UCINCo e UCINCa ou UTIN, podendo acumular a função de médico com jornada horizontal; (Origem: PRT MS/GM 930/2012, Art. 17, IV, a) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
b) 1 (um) médico com jornada horizontal diária mínima de 4 (quatro) horas, preferencialmente com habilitação em neonatologia ou título de especialista em pediatria fornecido pela Sociedade Brasileira de Pediatria ou residência médica em neonatologia ou residência médica em pediatria, reconhecidas pelo Ministério da Educação, para cada 15 (quinze) leitos ou fração; (Origem: PRT MS/GM 930/2012, Art. 17, IV, b) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
c) 1 (um) médico plantonista com habilitação em neonatologia ou título de especialista em pediatria (TEP) fornecido pela Sociedade Brasileira de Pediatria ou residência médica em neonatologia ou residência médica em pediatria, reconhecidas pelo Ministério da Educação, para cada 15 (quinze) leitos ou fração em cada turno; (Origem: PRT MS/GM 930/2012, Art. 17, IV, c) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
d) 1 (um) enfermeiro coordenador, preferencialmente com habilitação em neonatologia ou no mínimo 2 anos de experiência profissional comprovada, com jornada horizontal diária mínima de 4 (quatro) horas, podendo acumular responsabilidade técnica ou coordenação de, no máximo, duas unidades como UCINCo e UCINCa; (Origem: PRT MS/GM 930/2012, Art. 17, IV, d) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
e) 1 (um) enfermeiro assistencial, para cada 15 (quinze) leitos ou fração, em cada turno; (Origem: PRT MS/GM 930/2012, Art. 17, IV, e) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
f) 1 (um) técnico de enfermagem para cada 5 (cinco) leitos, em cada turno; (Origem: PRT MS/GM 930/2012, Art. 17, IV, f) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
g) 1 (um) fisioterapeuta para cada 15 leitos ou fração em cada turno; (Origem: PRT MS/GM 930/2012, Art. 17, IV, g) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
h) 1 (um) fonoaudiólogo disponível para a unidade; e (Origem: PRT MS/GM 930/2012, Art. 17, IV, h) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
i) 1 (um) funcionário responsável pela limpeza em cada turno. (Origem: PRT MS/GM 930/2012, Art. 17, IV, i) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
Parágrafo Único. Em unidades hospitalares que disponham de UCINCo e UTIN, o responsável técnico médico e o enfermeiro coordenador responderão pelas duas unidades, favorecendo a linha de cuidado progressivo. (Origem: PRT MS/GM 930/2012, Art. 17, Parágrafo Único) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
Art. 81. Quando não fizer parte de uma Unidade Neonatal com UTIN, a UCINCo deverá contar ainda com os seguintes equipamentos: (Origem: PRT MS/GM 930/2012, Art. 18) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
I - ventilador pulmonar microprocessado: 1 (um) para 15 (quinze) leitos; (Origem: PRT MS/GM 930/2012, Art. 18, I) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
II - bandejas para procedimentos de punção lombar, drenagem torácica, curativos, flebotomia, acesso venoso, sondagem vesical e traqueostomia; (Origem: PRT MS/GM 930/2012, Art. 18, II) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
III - incubadora de transporte com cilindro de oxigênio e ar comprimido; (Origem: PRT MS/GM 930/2012, Art. 18, III) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
IV - equipamento para ventilação pulmonar não-invasiva: 1 (um) para 15 (quinze) leitos, quando o ventilador pulmonar microprocessado não possuir recursos para realizar a modalidade de ventilação não-invasiva; (Origem: PRT MS/GM 930/2012, Art. 18, IV) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
V - materiais de interface facial para ventilação pulmonar não-invasiva (máscara ou pronga); 1 (um) por leito, devendo a UCINCo dispor de todos os tamanhos: 00, 0, 1, 2, 3, e 4; (Origem: PRT MS/GM 930/2012, Art. 18, V) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
VI - garantia de acesso aos seguintes serviços à beira do leito, prestados por meios próprios ou por serviços terceirizados: (Origem: PRT MS/GM 930/2012, Art. 18, VI) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
a) assistência nutricional; (Origem: PRT MS/GM 930/2012, Art. 18, VI, a) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
b) terapia nutricional (enteral e parenteral); (Origem: PRT MS/GM 930/2012, Art. 18, VI, b) (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
c) assistência farmacêutica; (Origem: PRT MS/GM 930/2012, Art. 18, VI, c) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
d) assistência clinica vascular e cardiovascular; (Origem: PRT MS/GM 930/2012, Art. 18, VI, d) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
e) assistência clinica neurológica; (Origem: PRT MS/GM 930/2012, Art. 18, VI, e) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
f) assistência clinica ortopédica; (Origem: PRT MS/GM 930/2012, Art. 18, VI, f) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
g) assistência clinica urológica; (Origem: PRT MS/GM 930/2012, Art. 18, VI, g) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
h) assistência clinica gastroenterológica; (Origem: PRT MS/GM 930/2012, Art. 18, VI, h) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
i) assistência clinica nefrológica, incluindo hemodiálise; (Origem: PRT MS/GM 930/2012, Art. 18, VI, i) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
j) assistência clinica hematológica; (Origem: PRT MS/GM 930/2012, Art. 18, VI, j) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
k) assistência clinica hemoterapica; (Origem: PRT MS/GM 930/2012, Art. 18, VI, k) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
l) assistência clinica oftalmológica; (Origem: PRT MS/GM 930/2012, Art. 18, VI, l) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
m) assistência clinica otorrinolaringológica; (Origem: PRT MS/GM 930/2012, Art. 18, VI, m) (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
n) assistência clinica de infectologia; (Origem: PRT MS/GM 930/2012, Art. 18, VI, n) (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
o) assistência clinica cirúrgica pediátrica; (Origem: PRT MS/GM 930/2012, Art. 18, VI, o) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
p) assistência psicológica; (Origem: PRT MS/GM 930/2012, Art. 18, VI, p) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
q) assistência endocrinológica; (Origem: PRT MS/GM 930/2012, Art. 18, VI, q) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
r) serviço de laboratório clínico, incluindo microbiologia e hemogasometria; (Origem: PRT MS/GM 930/2012, Art. 18, VI, r) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
s) serviço de radiografia móvel; (Origem: PRT MS/GM 930/2012, Art. 18, VI, s) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
t) serviço de ultrassonografia portátil; (Origem: PRT MS/GM 930/2012, Art. 18, VI, t) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
u) serviço de endoscopia digestiva alta e baixa; (Origem: PRT MS/GM 930/2012, Art. 18, VI, u) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
v) serviço de fibrobroncoscopia; (Origem: PRT MS/GM 930/2012, Art. 18, VI, v) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
w) serviço de diagnóstico clínico e notificação compulsória de morte encefálica; (Origem: PRT MS/GM 930/2012, Art. 18, VI, w) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
x) serviço de eletroencefalografia; (Origem: PRT MS/GM 930/2012, Art. 18, VI, x) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
y) serviço de assistência social. (Origem: PRT MS/GM 930/2012, Art. 18, VI, y) (dispositivo acrescentado pela PRT MS/GM 3389/2013) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
VII - garantia de acesso, no próprio estabelecimento hospitalar ou em outro com acesso formalizado, aos seguintes serviços de diagnóstico e terapêutica: (Origem: PRT MS/GM 930/2012, Art. 18, VII) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
a) cirurgia cardiovascular; (Origem: PRT MS/GM 930/2012, Art. 18, VII, a) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
b) cirurgia vascular; (Origem: PRT MS/GM 930/2012, Art. 18, VII, b) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
c) cirurgia neurológica; (Origem: PRT MS/GM 930/2012, Art. 18, VII, c) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
d) cirurgia ortopédica; (Origem: PRT MS/GM 930/2012, Art. 18, VII, d) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
e) cirurgia urológica; (Origem: PRT MS/GM 930/2012, Art. 18, VII, e) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
f) ressonância magnética; (Origem: PRT MS/GM 930/2012, Art. 18, VII, f) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
g) tomografia computadorizada; (Origem: PRT MS/GM 930/2012, Art. 18, VII, g) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
h) anatomia patológica; (Origem: PRT MS/GM 930/2012, Art. 18, VII, h) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
j) assistência clinica de genética. (Origem: PRT MS/GM 930/2012, Art. 18, VII, j) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
Art. 82. A UCINCo cumprirá os seguintes requisitos de Humanização: (Origem: PRT MS/GM 930/2012, Art. 19) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
I - controle de ruído; (Origem: PRT MS/GM 930/2012, Art. 19, I) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
II - controle de iluminação; (Origem: PRT MS/GM 930/2012, Art. 19, II) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
III - climatização; (Origem: PRT MS/GM 930/2012, Art. 19, III) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
IV - iluminação natural, para as novas unidades; (Origem: PRT MS/GM 930/2012, Art. 19, IV) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
V - garantia de livre acesso a mãe e ao pai, e permanência da mãe ou pai; (Origem: PRT MS/GM 930/2012, Art. 19, V) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
VI - garantia de visitas programadas dos familiares; e (Origem: PRT MS/GM 930/2012, Art. 19, VI) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
VII - garantia de informações da evolução dos pacientes aos familiares, pela equipe médica, no mínimo, uma vez ao dia. (Origem: PRT MS/GM 930/2012, Art. 19, VII) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
Seção III
Do Serviço de Unidade de Cuidado Intermediário Neonatal Canguru (UCINCa)
(Origem: PRT MS/GM 930/2012, CAPÍTULO II, Seção III)
(Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
Art. 83. As UCINCa são serviços em unidades hospitalares cuja infraestrutura física e material permita acolher mãe e filho para prática do método canguru, para repouso e permanência no mesmo ambiente nas 24 (vinte e quatro) horas por dia, até a alta hospitalar. (Origem: PRT MS/GM 930/2012, Art. 20) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
Parágrafo Único. As UCINCa possuirão suporte assistencial por equipe de saúde adequadamente treinada, que possibilite a prestação de todos os cuidados assistenciais e a orientação à mãe sobre sua saúde e a do recém-nascido. (Origem: PRT MS/GM 930/2012, Art. 20, Parágrafo Único) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
Art. 84. As UCINCa serão responsáveis pelo cuidado de recém-nascidos com peso superior a 1.250g, clinicamente estável, em nutrição enteral plena, cujas mães manifestem o desejo de participar e tenham disponibilidade de tempo. (Origem: PRT MS/GM 930/2012, Art. 21) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
Art. 85. A UCINCa somente funcionará em unidade hospitalar que conte com UCINCo. (Origem: PRT MS/GM 930/2012, Art. 22) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
Art. 86. Para habilitação como UCINCa, a unidade hospitalar deverá contar com a estrutura física mínima prevista pela Portaria nº 1.016/GM/MS, de 26 de agosto de 1993. (Origem: PRT MS/GM 930/2012, Art. 23) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
§ 1º Além da estrutura física mínima prevista no caput, a UCINCa deverá dispor dos seguintes equipamentos: (Origem: PRT MS/GM 930/2012, Art. 23, § 1º) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
I - incubadoras simples em pelo menos 20% (vinte por cento) dos leitos; (Origem: PRT MS/GM 930/2012, Art. 23, § 1º, I) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
II - berços de acrílico em pelo menos 80% (oitenta por cento) dos leitos; (Origem: PRT MS/GM 930/2012, Art. 23, § 1º, II) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
III - ressuscitador manual tipo balão auto-inflável com reservatório e válvula e máscaras para prematuros e recém-nascido a termo: 1 para cada 5 (cinco) recém-nascidos; (Origem: PRT MS/GM 930/2012, Art. 23, § 1º, III) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
VI - material e equipamento para reanimação: 1 (um) para cada 15 (quinze) leitos; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
V - estetoscópio individual: 1 (um) para cada leito; (Origem: PRT MS/GM 930/2012, Art. 23, § 1º, V)(Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
VI - material e equipamento para reanimação: 1 (um) para cada 15 (quinze) leitos, de acordo com o estabelecido no Anexo 12 do Anexo II ; (Origem: PRT MS/GM 930/2012, Art. 23, § 1º, VI) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
VII - aspirador portátil: 1 (um) para cada 15 (quinze) leitos; (Origem: PRT MS/GM 930/2012, Art. 23, § 1º, VII) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
VIII - balança eletrônica: 1 (uma) para cada 15 (quinze) leitos; (Origem: PRT MS/GM 930/2012, Art. 23, § 1º, VIII) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
IX - relógios e calendários de parede visíveis; e (Origem: PRT MS/GM 930/2012, Art. 23, § 1º, IX) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
X - poltronas removíveis, com revestimento impermeável: 1 (uma) por leito. (Origem: PRT MS/GM 930/2012, Art. 23, § 1º, X) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
§ 2º A incubadora de transporte, o esfignomanômetro, o otoscópio, o oftalmoscópio e o conjunto de nebulizador e máscara poderão ser compartilhados entre as UCINCo e UCINCa, guardando a proporção em relação ao número de leitos. (Origem: PRT MS/GM 930/2012, Art. 23, § 2º) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
Art. 87. O atendimento na UCINCa será feito pela(s) equipe(s) responsável(eis) pela CINCo. (Origem: PRT MS/GM 930/2012, Art. 24) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
Parágrafo Único. Para fins de formação da equipe mínima da UCINCo, nos termos do art. 80, IV, serão somados os leitos de UCINCo e de UCINCa disponíveis na mesma unidade hospitalar. (Origem: PRT MS/GM 930/2012, Art. 24, Parágrafo Único) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
Art. 88. A UCINCa cumprirá os mesmos requisitos de Humanização previstos para a UCINCo, conforme art. 82. (Origem: PRT MS/GM 930/2012, Art. 25) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
CAPÍTULO III
DO AMBULATÓRIO DE SEGUIMENTO DO RECÉM-NASCIDO E DA CRIANÇA EGRESSOS DE UNIDADE NEONATAL - A-SEG
(Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
Art. 89. O ambulatório de seguimento do recém-nascido e da criança egressos de unidade neonatal - A-SEG deverá: (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
I - ofertar atenção ambulatorial especializada para recém-nascidos e crianças que necessitem de cuidados especializados, com foco prioritário nos egressos de unidade neonatal, considerando a organização regional, a densidade populacional e a distância para deslocamentos; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
II - disponibilizar o acesso regulado de recém-nascidos e crianças egressos de unidade neonatal, quando necessário, à maternidade ou hospital equipado com leitos obstétricos, cirúrgicos e clínicos com habilitação em gestação de alto risco, conforme critérios clínicos e estratificação de risco; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
III - prover atenção integral a recém-nascidos e crianças egressos de unidade neonatal e suas famílias, por meio de ações de promoção, prevenção, avaliação, diagnóstico e apoio terapêutico, no período posterior à internação em unidade neonatal, com equipe especializada e multiprofissional, de forma a promover o crescimento e desenvolvimento adequados e a minimizar danos advindos das condições que justificaram a internação; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
IV - participar ativamente de articulações e comunicações efetivas entre os pontos de atenção responsáveis pelo cuidado ao recém-nascido e à criança egressos de unidade neonatal, com ênfase no acompanhamento de puericultura de forma compartilhada com a atenção primária, segundo as diretrizes clínicas e normativas do Ministério da Saúde; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
V - utilizar e atualizar a caderneta da criança com as informações relativas ao seguimento de recém-nascidos e crianças egressos de unidade neonatal; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
VI - promover, proteger e apoiar o aleitamento materno, incluindo o manejo de complicações e o aconselhamento em alimentação complementar saudável; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
VII - utilizar serviços de telessaúde, teleinterconsulta e teleorientação, quando disponíveis; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
VIII - realizar atividades de matriciamento, apoiando outros pontos de atenção da rede, com foco na atenção primária, ampliando a resolubilidade do cuidado; e (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
IX - registrar os procedimentos realizados no Sistema de Informações Ambulatoriais do SUS - SIA. (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
Parágrafo único. O ambulatório especializado como A-SEG tem por objetivos garantir o acompanhamento qualificado e dar suporte ao recém-nascido, à criança e às famílias egressos de UTIN. (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
Art. 89-A. O A-SEG deverá funcionar, preferencialmente, em hospital ou maternidade de alta complexidade ou de referência regional em atendimento a recém-nascido e criança de risco ou, na impossibilidade dessa estrutura, estar localizado em uma unidade de atenção especializada com garantia de local para funcionamento desse seguimento ambulatorial. (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
§ 1º Os gestores municipais e estaduais, em pactuação bipartite, e do Distrito Federal deverão organizar as suas redes de serviço para garantir o acesso ao A-SEG. (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
§ 2º Os indicadores e resultados assistenciais do A-SEG deverão ser compartilhados e discutidos com as equipes das unidades neonatais de referência, visando à melhoria contínua do processo de trabalho e da atenção à saúde. (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
Art. 89-B. São critérios para habilitação como ambulatório de de seguimento do RN (A-SEG: (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
I - ser vinculado a estabelecimento de saúde (hospital ou maternidade) com serviço de alta complexidade ou de referência regional neonatal; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
II - disponibilizar vagas para atendimento a recém-nascidos e crianças de acordo com a necessidade e em tempo oportuno; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
III - ofertar acesso regulado a recursos assistenciais, diagnósticos e terapêuticos de apoio, de acordo com o perfil de demanda e o caráter eletivo do atendimento, incluindo os recursos previstos nos programas de triagem neonatal do Ministério da Saúde; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
IV - estabelecer fluxo de referência e contrarreferência junto à APS, garantindo a integralidade das informações e as ações de matriciamento; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
V - atender às medidas sanitárias vigentes, em conformidade com a Resolução da Diretoria Colegiada - RDC ANVISA nº 50, de 21 de fevereiro de 2002, ou outra que venha a substituí-la; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
VI - dispor dos seguintes serviços: (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
a) ecografia cerebral; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
b) exame de fundo de olho; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
c) exame de potencial evocado do tronco encefálico (BERA); e (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
d) exames laboratoriais e de imagem (com acesso até quinze dias após indicação clínica); (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
VII - dispor dos seguintes equipamentos: (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
a) balança profissional para lactentes e balança profissional para crianças; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
b) antropômetro e fita métrica de plástico; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
c) termômetro digital; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
d) oftalmoscópio; e (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
e) otoscópio. (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
VIII - dispor de equipe multiprofissional especializada, nos seguintes termos: (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
a) profissional responsável técnico pelo serviço; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
b) médico com residência concluída em pediatria reconhecida pelo Ministério da Educação ou com título de especialista em pediatria reconhecido pela SBPC, garantindo, no mínimo, carga horária de 40 (quarenta) horas semanais; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
c) enfermeiros, de preferência com especialização em pediatria ou neonatologia, e ou com experiência em assistência à saúde da criança, garantindo, no mínimo, carga horária de 80 (oitenta) horas semanais; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
d) equipe multiprofissional com, pelo menos, três categorias diferentes, sendo, preferencialmente, psicólogo, assistente social, fisioterapeuta, nutricionista, terapeuta ocupacional e/ou fonoaudiólogo, garantindo, no mínimo, carga horária de 90 (noventa) horas semanais. (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
Parágrafo único. O serviço deverá garantir o acesso às subespecialidades pediátricas (neurologia, oftalmologia, otorrinolaringologia, cardiologia, pneumologia, gastroenterologia, ortopedia, cirurgia pediátrica, terapia ocupacional, nutrição e psicologia), de acordo com o encaminhamento médico de cada criança e a pactuação regional. (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
Art. 89-C. O A-SEG comporá a grade de vinculação de pré-natal, nascimento e puerpério, devendo atender recém-nascidos regulados de acordo com a pactuação regional. (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
Art. 89-D. A responsabilidade pelo transporte de recém-nascidos e crianças egressos de unidade neonatal para o A-SEG deverá ser pactuada pelos gestores municipais ou estaduais, garantido o acesso em tempo oportuno. (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
Art. 89-E. O A-SEG será regionalizado com parâmetro de cobertura de um serviço para cada 5.000 (cinco mil) nascidos vivos e com capacidade instalada para um atendimento anual de, pelo menos, 1.360 (mil trezentos e sessenta) crianças no primeiro e segundo anos de vida. (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
§ 1º Com base no parâmetro de cobertura assistencial para 5.000 (cinco mil) nascidos vivos e a disponibilidade de equipe, conforme o art. 89 B deste Anexo, o A-SEG deverá ter como meta a realização de 10 (dez mil) consultas anuais com acesso regulado, sendo destas 4.500 (quatro mil e quinhentas) consultas realizadas pelo médico pediatra. Exceto para os estados da Região Norte cuja cobertura assistencial é de 4.000 (quatro mil) nascidos vivos e capacidade instalada para atendimento anual de 1.200 (mil e duzentos) gestantes de alto risco; (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
§ 2º Para os estados das Regiões Centro-Oeste, Nordeste, Sudeste e Sul, no caso de serem configurados ambulatórios de seguimento de recém-nascido com cobertura populacional entre 4.000 (quatro mil) e 5.000 (cinco mil) habitantes, a CIB deve encaminhar à CIT justificativa contendo os critérios adotados, para análise e parecer. (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
§ 3º O A-SEG poderá, excepcionalmente, acompanhar crianças com mais de 2 (dois) anos de idade, de acordo com protocolos locais específicos. (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
§ 4º Para fins de monitoramento do serviço de A-SEG, será considerado o registro do procedimento 03.01.01.037-4 - Consulta de acompanhamento de recém-nascido e criança egressa de unidade neonatal no SIA. (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
CAPÍTULO IV
DAS DISPOSIÇÕES FINAIS
(Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
Art. 90. As Secretarias de Saúde dos estados, em conjunto com as Secretarias de Saúde municipais e do Distrito Federal, estabelecerão, por meio do PRI, estratégias para incrementar, quantitativa e qualitativamente, o acesso dos pacientes usuários do SUS à atenção em terapia intensiva e cuidados intermediários neonatais. (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
Art. 91. Para novas habilitações, será necessário respeitar a proporção de 2 (dois) leitos de UCINCo e 1 (um) leito de UCINCa para cada 2 (dois) leitos de UTIN tipo II e III na macrorregião, favorecendo a continuidade e a progressão do cuidado. (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
TÍTULO V
DO ACOMPANHAMENTO DURANTE O TRABALHO DE PARTO, PARTO E PÓS-PARTO IMEDIATO E EM CONSULTAS, PROCEDIMENTOS E EXAMES
(Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
Art. 92. Este Título regulamenta, em conformidade com a Lei nº 11.108, de 7 de abril de 2005, e a Lei nº 14.737, de 27 de novembro de 2023, a presença de acompanhante de livre escolha durante a admissão, internação e alta, assim como em consultas, exames e procedimentos realizados em serviços de saúde públicos e privados. (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
§ 1º Para efeito deste Título entende-se o pós-parto imediato como o período que abrange 10 dias após o parto, salvo intercorrências, a critério médico. (Origem: PRT MS/GM 2418/2005, Art. 1º, § 1º) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
§ 2º Fica autorizada ao prestador de serviços a cobrança, de acordo com as tabelas do SUS, das despesas previstas com acompanhante no trabalho de parto, parto e pós-parto imediato, cabendo ao gestor a devida formalização dessa autorização de cobrança na Autorização de Internação Hospitalar (AIH). (Origem: PRT MS/GM 2418/2005, Art. 1º, § 2º) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
§ 3º No valor da diária de acompanhante, estão incluídos a acomodação adequada e o fornecimento das principais refeições. (Origem: PRT MS/GM 2418/2005, Art. 1º, § 3º) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
§ 4º O direito a acompanhante de livre escolha está assegurado inclusive às adolescentes, respeitando-se o seu direito de indicar a pessoa de sua preferência, em conformidade com o art. 8º, § 6º, da Lei nº 8.069, de 13 de julho de 1990. (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
§ 5º No caso de atendimento realizado em centro cirúrgico ou unidade de terapia intensiva com restrições relacionadas à segurança ou à saúde dos pacientes a restrição da presença de acompanhante de livre escolha apenas poderá ocorrer em situações de risco à saúde, como doenças infectocontagiosas e outras situações de comprometimento imunológico que requeiram restrição de contato ou isolamento. (Redação dada pela PRT GM/MS n° 5.350 de 12.09.2024)
TÍTULO VI
DA EXCLUSÃO DA CRÍTICA NO SIH/SUS PARA REGISTRO DE CESARIANAS DOS ESTADOS QUE NÃO FORMALIZARAM A ADESÃO AO PACTO PELA REDUÇÃO DA TAXA DE CESARIANA
(Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
Art. 93. (Revogado pela PRT GM/MS n° 5.350 de 12.09.2024)
Art. 93. (Revogado pela PRT GM/MS n° 5.350 de 12.09.2024)
Art. 94. (Revogado pela PRT GM/MS n° 5.350 de 12.09.2024)
Art. 95. (Revogado pela PRT GM/MS n° 5.350 de 12.09.2024)
TÍTULO VII
DAS AÇÕES PARA IMPLEMENTAÇÃO DA POLÍTICA NACIONAL DE HUMANIZAÇÃO DO LUTO MATERNO E PARENTAL
(Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
Art. 96. Ficam estabelecidas às ações destinadas à implementação da Política Nacional de Humanização do Luto Materno e Parental, instituída pela Lei nº 15.139, de 23 de maio de 2025, de forma integrada à Rede Alyne, no âmbito do Sistema Único de Saúde - SUS, na forma do Anexo 13 do Anexo II desta Portaria. (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
ANEXO 1 DO ANEXO II
MATRIZ DIAGNÓSTICA (Origem: PRT MS/GM 1459/2011, Anexo 1)
(Revogado pela PRT GM/MS n° 5.350 de 12.09.2024)
ANEXO 2 DO ANEXO II
NOVOS EXAMES DE PRÉ-NATAL (Origem: PRT MS/GM 1459/2011, Anexo 3)
NOVOS EXAMES DE PRÉ-NATAL (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
No componente pré-natal estão previstos novos exames financiados pelo Ministério da Saúde a partir da adesão à Rede Alyne: (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
Teste rápido de gravidez;
Teste rápido de sífilis
Teste rápido de HIV
Cultura de bactérias para identificação (urina)
Acréscimo de mais um exame de hematócrito, hemoglobina,
Ampliação do ultrassom obstétrico para 100% das gestantes
Proteinúria (teste rápido)
Teste indireto de antiglobulina humana (TIA) para gestantes que apresentarem RH negativo
Exames adicionais para gestantes de alto-risco:
Contagem de plaquetas
Dosagem de proteínas (urina 24 horas)
Dosagens de uréia, creatinina e ácido úrico
Eletrocardiograma Ultrassom obstétrico com Doppler
Cardiotocografia ante-parto
ANEXO 3 DO ANEXO II
KIT PARA AS UBS (Origem: PRT MS/GM 1459/2011, Anexo 4)
(Revogado pela PRT GM/MS n° 5.350 de 12.09.2024)
ANEXO 4 DO ANEXO II
KIT PARA AS GESTANTES (Origem: PRT MS/GM 1459/2011, Anexo 5)
(Revogado pela PRT GM/MS n° 5.350 de 12.09.2024)
ANEXO 5 DO ANEXO II
KIT PARA AS PARTEIRAS TRADICIONAIS (Origem: PRT MS/GM 1459/2011, Anexo 6)
(Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
KIT PARA AS PARTEIRAS TRADICIONAIS (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
Bolsa para acondicionar os materiais (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
Tesoura curva em inox, ponta romba, para uso exclusivo no parto ( (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
Caixa em inox ou em alumínio, para guardar a tesoura de inox ( (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
Balança de tração com gancho e suporte "tipo cegonha" (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
Lanterna média a dínamo (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
Fraldas de algodão (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
Guarda-chuva e capa de chuva (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
Bacia de alumínio (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
Toalha para enxugar as mãos (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
Estetoscópio de Pinard de plástico (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
Fita métrica (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
Pacotes com gaze (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
Escova de unha (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
Sabão líquido (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
Rolo de barbante para ligadura do cordão umbilical (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
Luvas descartáveis (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
Álcool a 70% (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
Saco plástico transparente (polietileno) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
Almontolia ou pinceta média, para acondicionar o álcoo ) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
Tesoura comum para uso pessoal (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
Livro da Parteira (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
Lápis/caneta e borracha (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
Caderno pequeno para anotações (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
Balão auto-inflável com válvula reguladora (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
Máscaras para balão (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
Bulbo ou pêra de borracha (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
Estetoscópio adulto (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
Gorro/toca capilar (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
Coberta de flanela para o recém-nascido (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
Avental plástico (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
Forro protetor (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
ANEXO 6 DO ANEXO II
ESTRUTURA FÍSICA DO CENTRO DE PARTO NORMAL (Origem: PRT MS/GM 11/2015, Anexo 1)
(Revogado pela PRT GM/MS n° 5.350 de 12.09.2024)
ANEXO 7 DO ANEXO II
INDICADORES DO CENTRO DE PARTO NORMAL (Origem: PRT MS/GM 11/2015, Anexo 2)
(Revogado pela PRT GM/MS n° 5.350 de 12.09.2024)
ANEXO 8 DO ANEXO II
REQUISITOS COMPLEMENTARES PARA CONSTITUIÇÃO COMO CENTRO DE PARTO NORMAL (Origem: PRT MS/GM 11/2015, Anexo 3)
(Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
REQUISITOS COMPLEMENTARES PARA CONSTITUIÇÃO COMO CENTRO DE PARTO NORMAL (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
1.Infra-estrutura destinada especificamente ao seu funcionamento constituída por: (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
1.1.Sala de Registro e recepção para acolhimento da parturiente e seu acompanhante; (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
1.2.Sala de exames e admissão de parturientes; (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
1.3.Sanitário anexo à sala de exames; (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
1.4.Três a 5 (cinco) quartos PPP para CPN peri-hospitalar, sendo 1 (um) com banheira; e 3 (três) a 5 (cinco) quartos PPP para CPN intra-hospitalar, sendo 1 (um) com banheira; Cama executada em alvenaria de 50 cm de altura e dimensão de 1,48 x 2,48 (opcional), com arco e perneiras removíveis; (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
1.5.Banheiro anexo ao quarto PPP; (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
1.6.Área para deambulação (interna e/ou externa); (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
1.7.Varanda /solário; (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
1.8.Posto de enfermagem; e (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
1.9.Sala de serviço. (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
2.Possuir os seguintes ambientes de apoio: (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
2.1.Sala de utilidades; (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
2.2.Quarto de plantão para funcionários; (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
2.3.Banheiros anexo ao quarto de plantão (masculino e feminino); (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
2.4.Rouparia (não necessariamente se constitui em um ambiente); (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
2.5.Depósito de material de limpeza; (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
2.6.Depósito de equipamentos e materiais; (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
2.7.Copa; (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
2.8.Refeitório das parturientes (para CPN intra-hospitalar este espaço é opcional);e (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
2.9.Área para guarda de macas e cadeiras de rodas (ambiente opcional). (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
OBS.: Como unidade intra-hospitalar, o CPN poderá compartilhar os ambientes de apoio com outros setores do estabelecimento ao qual pertence desde que estejam situados em local próximo, de fácil acesso e possuam dimensões compatíveis com a demanda de serviços a serem atendidos. (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
3. Equipamentos Mínimos do Centro de Parto Normal: (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
3.1.Estetoscópio clínico; (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
3.2.Esfigmomanômetro; (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
3.3.Fita métrica; (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
3.4.Estetoscópio sonar, 01 (um) por quarto PPP; (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
3.5.Amnioscópio com fonte de luz; (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
3.6.Mesa auxiliar; (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
3.7.Foco de luz móvel; (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
3.8.Instrumental para exame ginecológico incluindo especulo vaginal e pinça de Cheron; (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
3.9.Materiais para alívio não farmacológico da dor e de estímulo à evolução fisiológica do trabalho de parto, tais como: (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
3.9.1.Barra fixa ou escada de Ling; (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
3.9.2.Bola de Bobat e cavalinho; (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
3.9.3.Arco de suporte (acoplável e removível na cama de alvenaria) que possibilite a adoção da posição de cócoras pela mulher; (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
3.9.4.Banheira ou piscina para o trabalho de parto/parto; (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
3.10.Perneira para adoção da posição ginecológica pela mulher (acoplável e removível na cama de alvenaria); (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
3.11.Instrumental para parto normal com clampeador de cordão; (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
3.12.Mesa para refeição; (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
3.13.Colchão de 1,28m x 1,88m, D33 revestido com material lavável para quarto PPP (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
3.14.Banquetas e/ou cadeiras para o parto vertical; (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
3.15.Relógio de parede com marcador de segundos, 01 (um) por quarto PPP; (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
3.16.Balança para recém-nascido; (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
3.17.Oxímetro de pulso; (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
3.18.Berço aquecido para reanimação com fonte de calor radiante; (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
3.19.Berço de acrílico, 01 (um) por quarto PPP; (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
3.20.Material para aspiração: sondas traqueais sem válvula números 4, 6, 8, 10, 12 e 14; sondas de aspiração gástrica números 6, 8 e 10. Dispositivo para aspiração de mecônio na traquéia; (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
3.21.Material para ventilação: balão auto-inflável de 500 ml e de 750 ml, reservatório de oxigênio aberto ou fechado, com válvula de segurança com escape entre 30-40 cm H2O e/ou manômetro, máscaras faciais para recém-nascidos a termo; (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
3.22.Capacete HOOD para oxigenioterapia de RN; (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
3.23.Plástico protetor para evitar perda de calor; (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
3.24.Maleta de reanimação com material para intubação: laringoscópio com lâminas retas tamanhos 0 e 1, cânulas traqueais de diâmetro uniforme sem balonete, tamanhos 2,5 - 3,0 - 3,5 - 4,0 mm; (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
3.25.Material para cateterismo umbilical; (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
3.26.Incubadora de transporte (caso o estabelecimento não possua); (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
3.27.Fonte de oxigênio; (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
3.28.Poltrona reclinável para acompanhante; (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
3.29.Mesa para exame ginecológico; (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
3.30.Escadinha de dois lances; e (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
3.31.Computador com impressora; (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
3.32.Cardiotocógrafo (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
Equipamentos e Materiais Opcionais do Centro de Parto Normal: (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
4.1.Camas PPP; (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
4.2.Mesa de cabeceira; e (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
4.3.Equipamento áudio-visual. (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
ANEXO 9 DO ANEXO II
INFORMAÇÕES GERAIS SOBRE O PROCEDIMENTO DE PARTO NORMAL EM CENTRO DE PARTO NORMAL (CPN) (Origem: PRT MS/GM 11/2015, Anexo 4)
ANEXO 10 DO ANEXO II
TABELA COM CÁLCULO DO DIMENSIONAMENTO MÍNIMO DOS AMBIENTES (Origem: PRT MS/GM 1020/2013, Anexo 2)
(Revogado pela PRT GM/MS n° 5.350 de 12.09.2024)
ANEXO 11 DO ANEXO II
ESTRUTURA DA CASA DA GESTANTE, BEBÊ E PUÉRPERA (Origem: PRT MS/GM 1020/2013, Anexo 3)
ESTRUTURA DA CASA DA GESTANTE, BEBÊ E PUÉRPERA
As novas construções e reformas de CGBP deverão possuir estrutura proporcional à sua capacidade de ocupação, conforme os requisitos a seguir:
1. espaço de estar das usuárias com 1,5m² por usuária da CGBP;
2. cozinha/copa com 1,2m² por ocupante da CGBP;
3. quartos para alojamento de gestantes, de recém-nascidos e de puérperas, totalizando dez, quinze ou vinte camas, de acordo com o número de usuárias da casa, com área mínima de 6,0m² por usuária da CGBP;
4. sala de atendimento multiprofissional com área mínima de 12m²;
5. área de serviços com 0,70m² por usuária da CGBP;
6. área para lazer na parte externa da CGBP com incidência direta de sol e com espaço para poltronas de descanso e deambulação livre, quando houver espaço disponível;
7. banheiros para usuárias: 1 (um) banheiro contendo 1 (um) vaso sanitário, 1(uma) pia e 1 (um) chuveiro, com, no mínimo, 3,8m² para 1 (um) grupo de 5 usuárias da CGBP;
8. banheiros para visitantes e funcionários: 1 (um) banheiro para uso masculino e 1 (um) banheiro para uso feminino contendo, cada um deles, 1 (um) vaso sanitário e 1(uma) pia, com, no mínimo, 3,6m² cada:
a) O somatório da metragem específica de todos os ambientes deve ser acrescido em 25% (vinte e cinco por cento), referente às áreas de circulação e elementos construtivos (paredes);
b) as camas podem ser distribuídas em três, quatro ou cinco cômodos, observado o parâmetro de metragem;
c) nos quartos de alojamento do recém-nascido deverão estar contemplados espaços para o berço do recém-nascido e a cama da mãe ou acompanhante, com vistas a garantir que mães puérperas sejam alojadas necessariamente junto com seus filhos recém-nascidos;
d) o banheiro poderá ser ampliado, num mesmo espaço ou em espaços diretamente ligados, para atender mais grupos de 5 (cinco) usuárias, desde que contemplado, proporcionalmente, com a metragem mínima aplicável ao número de usuárias atendidas e o número de vasos sanitários, pias e chuveiros para sua utilização;
e) o banheiro para visitantes e usuários poderá ser ampliado, num mesmo espaço ou em espaços diretamente ligados, para atender mais visitantes e funcionários, desde que contemplado, proporcionalmente, com a metragem mínima aplicável ao número de visitantes e funcionários e o número de vasos sanitários e pias para sua utilização; e
f) as normas de acessibilidade deverão ser respeitadas em todos os cômodos da CGBP;
9. A CGBP deverá contar, no mínimo, com os seguintes equipamentos, materiais e mobiliários:
a) balança antropométrica;
b) balança neonatal;
c) estetoscópio adulto e neonatal;
d) esfigmomanômetros;
e) cama;
f) berço;
g) armário;
h) sofá;
i) escada de dois degraus;
j) mesa para refeição;
k) geladeira;
l) fogão;
m) lavadora de roupas;
n) televisão; e
o) computador.
10. Quando houver área para lazer na parte externa, a CGBP deverá contar com poltrona e/ou rede para banho de sol do recém-nascido e puérpera ou gestante.
ANEXO 12 DO ANEXO II
MATERIAL NECESSÁRIO PARA A REANIMAÇÃO DO RECÉM-NASCIDO (Origem: PRT MS/GM 930/2012, Anexo 1)
(Revogado pela PRT GM/MS nº 2.228 de 01.07.2022)
(Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
MATERIAL NECESSÁRIO PARA A REANIMAÇÃO DO RECÉM-NASCIDO (KIT carrinho) (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
I - Sala de parto e/ou de reanimação com temperatura ambiente de 26ºC e: (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
a) mesa de reanimação com acesso por 3 lados; (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
b) monte de calor radiante; (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
c) fontes de oxigênio umidificado e de ar comprimido, com fluxômetros; (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
d) aspirador a vácuo com manômetro; (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
e) relógio de parede com ponteiro de segundos; e (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
f) termômetro digital para mensuração da temperatura ambiente. (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
II - Material para aspiração: (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
a) Sondas: traqueais Nº 6, 8 e 10 e gástricas curtas Nº 6 e 8; (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
b) Dispositivo para aspiração de mecônio; e (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
c) Seringa de 20 ml. (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
III - Material para ventilação: (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
a) reanimador manual neonatal (balão auto-inflável com volume máximo de 750 ml, reservatório de O2 e válvula de escape com limite de 30-40 cm H2O e/ou manômetro); (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
b) ventilador mecânico manual neonatal em T; (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
c) máscaras redondas com coxim para prematuros tamanho 00 e 0 e de termo 1; (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
d) blender para mistura oxigênio/ar; e (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
e) oxímetro de pulso com sensor neonatal e bandagem elástica escura. (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
IV - Material para intubação traqueal: (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
a) laringoscópio infantil com lâmina reta nº 00, 0 e 1; (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
b) cânulas traqueais sem balonete, de diâmetro uniforme 2,5/3,0/ 3,5 e 4,0 mm; (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
c) material para fixação da cânula: tesoura, fita adesiva e algodão com SF 0,9%; e (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
d) pilhas e lâmpadas sobressalentes. (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
V - Medicações: (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
a) adrenalina (diluir em SF 0,9% a 1/10.000 em seringa de 5,0 ml para uso endotraqueal); (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
b) adrenalina (diluir em SF 0,9% a 1/10.000 em seringa de 1,0 ml para uso endovenoso); e (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
c) expansor de volume (SF 0,9% ou Ringer-lactato) em 2 seringas de 20 ml. (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
VI - Material para cateterismo umbilical: (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
a) campo fenestrado esterilizado, cadarço de algodão e gaze; (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
b) pinça tipo kelly reta de 14 cm e cabo de bisturi com lâmina Nº 21; (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
c) porta agulha de 11 cm e fio agulhado mononylon 4.0; e (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
d) cateter umbilical 5F ou 8F de PVC ou poliuretano. (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
VII - Outros: (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
a) luvas e óculos de proteção individual; (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
b) compressas e gazes esterilizadas; (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
c) estetoscópio neonatal; (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
d) saco de polietileno de 30x50 cm e touca para proteção térmica do prematuro; e (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
e) tesoura de ponta romba e clampeador de cordão umbilical. (Revogado pela PRT GM/MS nº 2.228 de 01.07.2022) (Repristinado pela PRT GM/MS nº 13 de 13.01.2023)
ANEXO 13 DO ANEXO II
DAS AÇÕES PARA IMPLEMENTAÇÃO DA POLÍTICA NACIONAL DE HUMANIZAÇÃO DO LUTO MATERNO E PARENTAL
(Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
CAPÍTULO I
DAS DISPOSIÇÕES GERAIS
(Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
Art. 1º A Política Nacional de Humanização do Luto Materno e Parental, instituída Lei nº 15.139, de 23 de maio de 2025, será implementada no âmbito do Sistema Único de Saúde - SUS, de forma integrada à Rede Alyne, com a finalidade de assegurar o acolhimento, a atenção integral e o cuidado humanizado: (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
I - às mulheres; (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
II - às pessoas que gestam; (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
III - às suas parcerias; e (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
IV - aos familiares diretamente envolvidos nas situações de perda gestacional, óbito fetal ou óbito neonatal. (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
Art. 2º As ações e serviços públicos de saúde de prevenção e cuidado pós-luto destinadas à pessoa atendida, suas parcerias e seus familiares, devem respeitar os princípios da integralidade e da humanização, observando as seguintes definições: (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
I - perda gestacional: é a expulsão ou extração de um produto da concepção com menos de 500g e/ou estatura menor que 25 (vinte e cinco) cm, ou menos de 22 (vinte e duas) semanas de gestação, e sendo espontâneo ou induzido; (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
II - óbito fetal: É a morte de um produto da concepção, antes da expulsão ou da extração completa do corpo da mãe, independentemente da duração da gestação; indica o óbito o fato de, depois da separação, o feto não respirar nem dar nenhum outro sinal de vida como batimentos do coração, pulsações do cordão umbilical ou movimentos efetivos dos músculos de contração voluntária. Para fins de vigilância e estatística em saúde, "natimorto" e "óbito fetal" são considerados sinônimos; (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
III - óbito neonatal: morte do recém-nascido ocorrida de 0 (zero) a 27 (vinte e sete) dias completos de vida, incluindo o período neonatal precoce (0 a 6 dias) e tardio (entre 7 e 27 dias); (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
IV - luto materno e parental: vivência social e psíquica do sofrimento decorrente da perda gestacional, do óbito fetal ou do óbito neonatal, abrangendo a pessoa parturiente, sua parceria, familiares e outras pessoas com vínculos afetivos, independentemente da configuração familiar, identidade de gênero ou orientação sexual; e (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
V - humanização do luto: conjunto de ações institucionais, assistenciais e simbólicas que respeitam os direitos, a dignidade, o tempo e os vínculos familiares das pessoas enlutadas, garantindo acolhimento, cuidado e escuta qualificada. (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
Art. 3º As ações destinadas à implementação da Política Nacional de Humanização do Luto Materno e Parental, no âmbito do SUS devem: (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
I - assegurar o atendimento humanizado às mulheres, às pessoas que gestam, às suas parcerias e aos familiares em situação de luto pós perda gestacional, óbito fetal ou óbito neonatal, em todos os níveis de atenção à saúde; (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
II - promover a oferta de serviços públicos de saúde com vistas à redução de riscos e vulnerabilidades no contexto biopsicossocial, em articulação com as políticas intersetoriais; (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
III - orientar a abordagem ética, acolhedora e respeitosa nos casos que envolvam investigação do óbito, com objetivo de evitar retraumatizações e promovendo escuta qualificada; (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
IV - promover o reconhecimento social do luto como experiência legítima de cuidado em saúde pública; (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
V - ampliar o acesso dos usuários às informações sobre os direitos e garantias relacionadas ao luto; e (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
VI - fortalecer a articulação intersetorial entre políticas públicas para o atendimento e apoio às famílias enlutadas. (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
Art. 4º A implementação da Política Nacional de Humanização do Luto Materno e Parental no âmbito do SUS será organizada considerando os seguintes eixos de atuação: (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
I - organização da Rede de Atenção: que abrange a garantia da integralidade e da equidade no acesso à saúde, a continuidade do cuidado na Rede de Atenção à Saúde - RAS e a descentralização da oferta de serviços e ações, consideradas as especificidades territoriais e a capilaridade da Atenção Primária à Saúde; (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
II - educação permanente em saúde: que compreende a educação permanente das equipes multiprofissionais em todos os níveis de atenção, com foco na escuta qualificada, na empatia, no cuidado centrado na pessoa e no manejo adequado do luto, observadas as particularidades étnicas, culturais, espirituais e territoriais, em especial as de: (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
a) povos indígenas; (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
b) quilombolas; (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
c) comunidades tradicionais; (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
d) populações do campo, das florestas e das águas; e (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
e) demais grupos em situação de vulnerabilidade. (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
III - gestão e segurança: que engloba o fomento à gestão de risco, a promoção da cultura justa, a adoção de práticas seguras, o fomento à aprendizagem institucional e a criação de ambientes de aprendizado; e (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
IV - integração e apoio intersetorial: que inclui o apoio às famílias enlutadas como parte da Política Nacional de Cuidados Paliativos - PNCP, instituída no Anexo XLIV à Portaria de Consolidação GM/MS nº 2, de 28 de setembro de 2017, e a promoção de ambiência nos serviços de saúde, visando garantir um atendimento humanizado aos familiares enlutados, conforme a Política Nacional de Humanização - PNH, disposto no inciso XVI, art. 7º da Lei 8.080 de 19 de setembro de 1990. (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
CAPÍTULO II
DAS AÇÕES PARA ATENDER ÀS COMPETÊNCIAS DOS GESTORES
(Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
Art. 5º As ações para implementação da Política Nacional de Humanização do Luto Materno e Parental serão programadas e pactuadas no Plano de Ação Regional - PAR da Rede Alyne, com metas, prazos, responsáveis e orçamento, conforme art. 7-E, § 3º , inciso II º, alínea "d", do Anexo II da Portaria de Consolidação GM/MS n° 3, de 28 de setembro de 2017. (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
Art. 6º A execução das ações da Política Nacional Humanização do Luto Materno e Parental articulará, no que couber, a Atenção Primária à Saúde - APS, os Ambulatórios de Gestação e Puerpério de Alto Risco, a Atenção Hospitalar com Maternidades de risco habitual, Hospitais de Referência à Gestação e ao Puerpério de Alto Risco e Centros de Parto Normal - CPN, a Regulação e o Transporte inter-hospitalar, conforme fluxos regionais da Rede Alyne. (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
Art. 7º Compete aos gestores do SUS, em suas respectivas esferas de atuação, implementar e conduzir a Política Nacional de Humanização do Luto Materno e Parental, no âmbito do SUS, por meio do planejamento, coordenação, execução, monitoramento e avaliação das ações, observadas as competências previstas no art. 4º da Lei nº 15.139, de 23 de maio de 2025, podendo incluir, entre outras, ações compatíveis com essas competências, tais como: (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
I - estabelecer, nos respectivos instrumentos de planejamento das políticas de saúde, tais como o Plano Nacional de Saúde, o Plano Estadual de Saúde e o Plano Municipal de Saúde, as prioridades, as estratégias e as metas voltadas à organização da atenção à Política Nacional de Humanização do Luto Materno e Parental; (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
II - monitorar o cumprimento da Política Nacional de Humanização do Luto Materno e Parental, no âmbito de suas competências; (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
III - articular ações intersetoriais de forma a garantir o cumprimento de direitos relacionados a afastamentos e licenças, promovendo o acolhimento integral das pessoas enlutadas e familiares; (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
IV - articular e apoiar os grupos técnicos de vigilância e investigação do óbito e os Comitês Estaduais, Regionais, Municipais e Hospitalares de Prevenção da Mortalidade na realização da investigação do óbito, para identificar fatores determinantes e condicionantes e melhorar a qualidade da atenção e do cuidado às famílias; e (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
V - fomentar a criação e implementação de protocolos para o atendimento humanizado às mulheres, pessoas que gestam, suas parcerias e aos familiares diretamente envolvidos em situação de luto por perda gestacional, óbito fetal ou óbito neonatal, no âmbito de seu território. (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
Art. 8º Compete à União no âmbito de sua esfera de atuação, implementar e apoiar a Política Nacional de Humanização do Luto Materno e Parental, podendo incluir, entre outras, as seguintes ações: (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
I - fomentar e garantir fontes de recursos federais para o financiamento de ações e projetos voltados à humanização do luto materno e parental; (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
II - prover a formação de equipe multiprofissional em todos os níveis da Rede de Atenção à Saúde, visando aptidão para acolher e orientar às pessoas diretamente envolvidos, em casos de perda gestacional, óbito fetal e óbito neonatal; e (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
III - desenvolver instrumentos e indicadores de desempenho da Política Nacional de Humanização do Luto Materno e Parental integrado aos sistemas vigentes, para subsidiar o monitoramento e a avaliação dos resultados da Política. (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
Art. 9º Compete aos Estados, no âmbito de sua esfera de atuação, implementar e apoiar a Política Nacional de Humanização do Luto Materno e Parental, podendo incluir, entre outras, as seguintes ações: (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
I - monitorar, no âmbito de seu território, a implementação da Política Nacional de Humanização do Luto Materno e Parental pelos serviços de saúde; e (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
II - estabelecer e adotar mecanismos de compartilhamento do cuidado às pessoas diretamente envolvidas, em casos de perda gestacional, óbito fetal e óbito neonatal na Rede de Atenção à Saúde, conforme necessidades identificadas e diretrizes clínicas. (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
Art. 10. Compete aos Municípios, no âmbito de sua esfera de atuação, implementar e apoiar a Política Nacional de Humanização do Luto Materno e Parental, podendo incluir o estabelecimento e adoção mecanismos de compartilhamento do cuidado, pelas equipes da Atenção Primária à Saúde, para o atendimento às mulheres, às pessoas em situação de luto materno e parental. (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
Art. 11. Ao Distrito Federal competem as atribuições previstas no art. 4º da Lei nº 15.139, de 23 de maio de 2025, podendo incluir, entre outras, ações compatíveis com as descritas para os Estados e os Municípios estabelecida nos arts. 9º e 10. (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
Art. 12. Cabe às Secretarias Estaduais, do Distrito Federal e Municipais de Saúde, em articulação com os serviços que compõe a Rede Alyne e dos serviços de referência em gestação de risco habitual e alto risco, organizar os fluxos de atenção e os planos regionais de cuidado às mulheres, às pessoas que gestam, suas parcerias e aos familiares diretamente envolvidos, em situação de perda gestacional, óbito fetal ou óbito neonatal. (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
§1º Os gestores da Rede Alyne definirão e pactuarão os fluxos de compartilhamento do cuidado para luto materno e parental entre os níveis de atenção, com tempos de resposta e critérios clínicos. (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
§2º Os fluxos de que dispõe o § 1º serão registrados no Plano de Ação Regional da Rede Alyne e operacionalizados via Sistema de Regulação - SISREG ou por outros sistemas de regulação adotados no território. (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
CAPÍTULO III
DAS COMPETÊNCIAS E ATRIBUIÇÕES DOS PONTOS DE ATENÇÃO DA REDE DE ATENÇÃO À SAÚDE - RAS
(Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
Art. 13. A Rede de Atenção à Saúde - RAS deverá promover ações de escuta, acolhimento, cuidado e acompanhamento às mulheres, pessoas que gestam, suas parcerias e familiares diretamente envolvidos, em situação de luto materno e parental, conforme as competências e responsabilidades de cada ponto de atenção, observando os princípios da humanização, da integralidade e da equidade. (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
Art. 14. Compete à Atenção Primária à Saúde - APS: (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
I - comunicar, em linguagem acessível e empática, às mulheres, às pessoas que gestam, suas parcerias e aos familiares diretamente envolvidos, sobre as possibilidades de perda gestacional, fetal ou neonatal quando identificadas comorbidades ou fatores de risco durante o pré-natal ou puerpério e puericultura, promovendo diálogo respeitoso, informação adequada e preparo emocional para os possíveis desfechos adversos; (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
II - identificar e acolher precocemente as mulheres, as pessoas que gestam, suas parcerias e os familiares diretamente envolvidos, que vivenciaram perda gestacional, óbito fetal ou neonatal, por meio do monitoramento qualificado da consulta prevista no puerpério e de visitas domiciliares realizadas pelas equipes da Atenção Primária à Saúde, promovendo escuta qualificada, vínculo, cuidado humanizado e centrado na pessoa; (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
III - fortalecer a continuidade do cuidado no período puerperal, por meio da consulta realizada na Unidade Básica de Saúde - UBS ou outras ações de saúde, de forma a promover acompanhamento integral da saúde física, emocional e social, realizando, conforme necessário, apoio à saúde mental, planejamento reprodutivo, orientações sobre direitos legais e sociais, entre outras; (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
IV - ofertar acompanhamento longitudinal, inclusive em futuras gestações, com reavaliação da saúde mental, acolhimento e suporte psicológico, bem como disponibilização de exames complementares e compartilhamento do cuidado com outros níveis de atenção, quando indicado; (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
V - proporcionar ambientes acolhedores nas unidades de saúde e, quando indicado e viável, no domicílio, respeitando a privacidade e as demais práticas de humanização, incluindo soluções em ambiência e processos de trabalho, planejamento adequado para evitar que pessoas enlutadas compartilhem o mesmo espaço de cuidado com gestantes, prevenindo sofrimento adicional; (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
VI - realizar acolhimento e escuta qualificada às mulheres, às pessoas que gestam, suas parcerias e aos familiares diretamente envolvidos, em situação de luto, identificando fatores de risco e fatores protetores para luto complicado; (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
VII - ofertar apoio psicossocial quando necessário e adequado às complexidades do sofrimento psíquico de cada pessoa ou família, com compartilhamento do cuidado com outros níveis de atenção, quando indicado; (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
VIII - ofertar cuidados integrais à saúde sexual e reprodutiva após a perda gestacional, fetal ou neonatal, assegurada a autonomia da(o) paciente; (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
IX - promover visitas domiciliares às famílias em situação de maior vulnerabilidade ou com dificuldades de deslocamento, ofertando cuidado contínuo, integral e humanizado no contexto do luto materno e parental; (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
X - realizar o compartilhamento do cuidado entre as equipes multiprofissionais da APS e os demais níveis de atenção, visando garantir cuidado biopsicossocial às mulheres, às pessoas que gestam, suas parcerias e aos familiares diretamente envolvidos, por meio da construção e implementação do Projeto Terapêutico Singular - PTS/Plano de Cuidados; (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
XI - promover espaços de educação permanente e qualificação para os profissionais da APS, visando o desenvolvimento de competências técnicas e sensíveis para o acolhimento e cuidado integral às famílias em situação de luto materno e parental, assegurando o sigilo profissional e a confidencialidade; (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
XII - promover a articulação e organização da RAS por meio de fluxos assistenciais claros e definidos, de acordo com a realidade local, que apoiem a trajetória do cuidado às famílias em situação de luto, desde a identificação até o acompanhamento contínuo no território; (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
XIII - instituir diretrizes e protocolos no âmbito da APS para o manejo do luto materno e parental, incentivando a adoção de boas práticas, promoção de vínculo, lembranças e processo de luto saudável, com articulação em rede e com o componente comunitário para a integralidade do cuidado; (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
XIV - realizar registro adequado em prontuário e no sistema de informação vigente, promovendo o compartilhamento do cuidado oportuno para seguimento nos demais pontos da rede, conforme necessidades identificadas e diretrizes clínicas; e (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
XV - integrar-se aos processos de investigação dos óbitos maternos, fetais e neonatais, colaborando com os grupos técnicos e comitês de prevenção do óbito e com a vigilância em saúde. (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
Art. 15. Compete à Atenção Domiciliar, ofertar atendimento em saúde destinado às pessoas que necessitam de cuidados em situação de restrição ao leito ou ao domicílio, ofertada por equipes da Atenção Primária à Saúde ou pelos Serviços de Atenção Domiciliar no âmbito do Programa Melhor em Casa: (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
I - assegurar a continuidade do cuidado no ambiente domiciliar, articulando-se com a família, a RAS e a comunidade do território; (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
II - adotar o domicílio como principal espaço de cuidado, conforme as necessidades clínicas, sociais e funcionais da pessoa assistida; e (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
III - implementar o cuidado segundo o Projeto Terapêutico Singular - PTS ou Plano de Cuidados, devidamente registrado no prontuário domiciliar. (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
Art. 16. Os Ambulatórios de Atenção Especializada devem ser organizados para oferecer cuidado especializado multiprofissional, de forma articulada e complementar à APS, conforme as diretrizes clínicas, definido em nota técnica ou linha-guia local, promovendo a melhoria da qualidade de vida da pessoa atendida, mediante decisão compartilhada com a pessoa ou sua família, desempenhando funções assistenciais, educacionais, de apoio institucional e de pesquisa. (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
§ 1º No âmbito da Rede Alyne, os Ambulatórios de Gestação e Puerpério de Alto Risco - AGPAR poderão constituir serviços de referência estratégica, incluindo a atenção multiprofissional ao luto materno e parental. (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
§ 2º Os AAE deverão assegurar ambientes acolhedores nas unidades de saúde, respeitando a privacidade e as demais práticas de humanização, incluindo soluções em ambiência e processos de trabalho, planejamento adequado para evitar que pessoas enlutadas compartilhem o mesmo espaço de cuidado com gestantes, prevenindo sofrimento adicional. (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
Art. 17. O Apoio matricial entre a APS e os Centros de Atenção Psicossocial - CAPS deve: (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
I - garantir a continuidade e a resolutividade do cuidado em saúde mental; (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
II - potencializar a capacidade das equipes na identificação precoce, acolhimento e condução clínica dos casos, promovendo a integralidade da atenção; e (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
III - ofertar cuidado a pessoas em sofrimento psíquico grave e persistente. (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
Art. 18. Compete à Atenção Hospitalar - AH e Maternidades: (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
I - organizar o cuidado de forma a acolher e planejar intervenções voltadas ao controle de sintomas, revisão do plano avançado de cuidados e apoio às famílias em processo de luto materno e parental; (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
II - garantir ambiente adequado e reservado e apoio emocional às mulheres, pessoas que gestam, suas parcerias e familiares diretamente envolvidos no momento da perda; (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
III - possibilitar rituais de despedida seguros e respeitosos, conforme desejo da família e protocolos de biossegurança; (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
IV - garantir equipe capacitada para comunicação de notícias difíceis, com abordagem ética, empática e humanizada; (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
V - assegurar registro adequado no prontuário e realizar compartilhamento do cuidado de forma oportuna, garantindo seguimento nos demais pontos da rede; (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
VI - realizar transição segura do cuidado, com elaboração de sumário de alta, plano de cuidados e comunicação com a UBS de referência da pessoa parturiente, sua parceria e familiares diretamente envolvidos, oportunizando a continuidade do cuidado; e (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
VII - assegurar ambientes acolhedores no ambiente hospitalar, respeitando a privacidade e as demais práticas de humanização, incluindo soluções em ambiência e processos de trabalho, planejamento adequado para evitar que pessoas enlutadas compartilhem o mesmo espaço de cuidado com gestantes, prevenindo sofrimento adicional. (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
Art. 19. Compete à Rede de Urgência e Emergência - RUE: (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
I - realizar atendimentos em intercorrências de agravamento de sintomas, prestando cuidados voltados ao alívio de sintomas agudos, assegurando conforto e dignidade à pessoa enlutada, bem como aos seus familiares e cuidadores, nas diversas modalidades que compõem a RUE; (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
II - atuar por meio dos serviços de atendimento pré-hospitalar móvel, como o Serviço de Atendimento Móvel de Urgência - SAMU 192, realizando o atendimento e a remoção da pessoa de um ponto de atenção, domicílio ou via pública para outro ponto da RAS, conforme pactuação local e mediante regulação médica, observando protocolos institucionalizados com foco na humanização do luto materno e parental e na promoção do conforto, desde que pactuado com a pessoa ou sua família; e (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
III - atuar por meio dos serviços de atendimento pré-hospitalar fixo, como Unidades de Pronto Atendimento - UPA 24h, Pronto-Atendimentos - PA, portas de entrada hospitalar de urgência, Prontos-Socorros - PS e Salas de Estabilização - SE, realizando o reconhecimento e o manejo de situações de luto materno ou parental, com foco na promoção do conforto, alívio da dor e controle de sintomas não manejados em domicílio ou ambulatório. (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
Parágrafo único. A oferta de atividades de capacitação e educação permanente aos profissionais da RUE, relacionadas à humanização do cuidado no luto materno e parental, será realizada por meio dos Núcleos de Educação em Urgências ou dos Núcleos de Educação Permanente, conforme pactuação local. (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
Art. 20. Compete à Vigilância em Saúde: (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
I - atuar de forma ativa e articulada na vigilância das perdas gestacionais, fetais e neonatais, por meio de ações de busca ativa, investigação e monitoramento contínuo, com o objetivo de identificar fatores condicionante e determinantes para ocorrência do óbito e subsidiar intervenções qualificadas; (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
II - atuar de forma integrada com os demais pontos da RAS, contribuindo para o esclarecimento das causas dos óbitos e a identificação de falhas nos processos assistenciais e fatores evitáveis; (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
III - realizar a investigação dos óbitos com abordagem ética, respeitosa e humanizada, garantindo escuta qualificada e acolhimento às famílias envolvidas; (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
IV - subsidiar as equipes de saúde com informações qualificadas, orientando o planejamento de ações de prevenção, vigilância e melhoria da assistência; e (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
V - contribuir para o aprimoramento das políticas públicas voltadas à redução da perda gestacional, fetal e neonatal, em consonância com os princípios da equidade e da humanização do cuidado. (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
CAPÍTULO IV
DO COMPARTILHAMENTO DO CUIDADO A PARTIR DA ATENÇÃO PRIMÁRIA À SAÚDE NO ÂMBITO DA REDE ALYNE
(Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
Art. 21. A Atenção Primária à Saúde é ordenadora da rede e coordenadora do cuidado e ponto de início e seguimento do atendimento às mulheres, pessoas que gestam, suas parcerias e familiares diretamente envolvidos, devendo: (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
I - acolher, em tempo oportuno após o evento ou a alta, às mulheres, pessoas que gestam, suas parcerias e familiares diretamente envolvidos, realizando busca ativa pelos profissionais da APS, inclusive por visitas domiciliares realizadas por agentes comunitários de Saúde; (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
II - referir os casos com necessidade de avaliação especializada com equipe multiprofissional, conforme protocolos regionais; (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
III - articular com a Atenção Hospitalar para acolhimento pós-alta, inclusive em situações de cuidados paliativos perinatais; (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
IV - acionar a Rede de Urgência e Emergência/Serviço Atendimento Móvel de Urgência/Unidade de Pronto Atendimento quando houver intercorrências agudas; (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
V - acionar outros pontos da Rede de Atenção Psicossocial por matriciamento ou referência direta nos casos de sofrimento psíquico intenso, risco de luto complicado ou outras indicações; e (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
VI - construir Projeto Terapêutico Singular - PTS/Plano de Cuidado com a família, prevendo acompanhamento longitudinal e compartilhamento de cuidado. (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
Art. 22. O compartilhamento de cuidado entre os níveis de atenção deverá conter as informações necessárias para integração dos cuidados, tais como, diagnóstico, condutas, plano terapêutico, sinais de alerta e previsão de continuidade, com registro adequado no prontuário. (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
Art. 23. A regulação do acesso entre APS, AGPAR, AAE e Atenção Hospitalar ocorrerá via SISREG ou sistema de regulação adotado pelo território, observando prioridade para situações de luto materno e parental. (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
Art. 24. A Atenção Primária à Saúde - APS, deverá identificar necessidades voltadas ao apoio no luto materno e parental, de forma integrada com os demais pontos de atenção da RAS, por meio do matriciamento e de outras estratégias de cuidado compartilhado. (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
Parágrafo único. As equipes de saúde deverão receber formação continuada, fundamentada nos princípios da Educação Permanente em Saúde, contemplando conteúdos voltados à humanização do cuidado no luto materno e parental, à comunicação de notícias difíceis, à escuta qualificada e ao manejo clínico e emocional da perda. (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
CAPÍTULO V
DAS COMPETÊNCIAS DOS SERVIÇOS DE SAÚDE PARA IMPLEMENTAÇÃO DA POLÍTICA NACIONAL DE HUMANIZAÇÃO DO LUTO MATERNO E PARENTAL NO ÂMBITO DO SUS
(Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
Art. 25. No exercício das competências estabelecidas no art. 9º da Lei nº 15.139, de 23 de maio de 2025, cabe aos serviços de saúde, independentemente de sua natureza jurídica ou modelo de gestão, adotar as seguintes medidas na atenção ao luto materno e parental: (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
I - observar integralmente os protocolos estabelecidos pelas autoridades sanitárias competentes, assegurando respostas rápidas, eficientes, padronizadas, transparentes, acessíveis e humanizadas no atendimento às famílias em situação de luto; (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
II - providenciar, quando solicitado ou constatada a necessidade, o encaminhamento da mulher, pessoa que gesta, sua parceria e familiares diretamente envolvidos para o cuidado ao luto e o acompanhamento psicológico após a alta hospitalar, preferencialmente na residência da família ou na unidade de saúde mais próxima com profissional habilitado; (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
III - estabelecer protocolos de comunicação e troca de informações entre as equipes de saúde, a fim de assegurar que a perda gestacional, o óbito fetal ou o óbito neonatal seja comunicado às unidades de saúde locais, incorporando práticas de comunicação de notícias difíceis, no momento da notícia do óbito; (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
IV - ofertar acomodação em ala separada das demais parturientes, assegurando a organização de ambientes e processos de trabalho que promovam acolhimento, privacidade e cuidado humanizado, inclusive por meio de soluções de ambiência e de planejamento assistencial, de modo a evitar que pessoas em situação de luto compartilhem o mesmo espaço de cuidado com gestantes ou parturientes com recém-nascidos vivos, não sendo necessária a criação de novos ambientes físicos quando o serviço não os possuir, nos seguintes casos: (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
a) parturientes cujo feto ou recém-nascido tenha sido diagnosticado com síndrome ou anomalia grave e potencialmente fatal; e (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
b) parturientes que tenham vivenciado perda gestacional, óbito fetal ou óbito neonatal. (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
V - assegurar à parturiente o direito de contar com acompanhante de sua escolha durante o parto do natimorto, caso assim o deseje; (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
VI - realizar o registro do óbito/perda gestacional no prontuário da puérpera, conforme protocolo clínico vigente; (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
VII - viabilizar espaço adequado e momento oportuno para despedida do feto ou recém-nascido, mediante solicitação da família, assegurada a participação das pessoas previamente autorizadas pelos pais; (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
VIII - ofertar atividades de formação, capacitação e educação permanente aos trabalhadores dos serviços, com conteúdos específicos sobre comunicação de notícias difíceis, escuta qualificada, abordagem sensível ao luto, manejo intercultural e atenção psicossocial às famílias enlutadas; (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
IX - articular com a Rede de Assistência Social o suporte necessário às mulheres, pessoas que gestam, suas parcerias e familiares diretamente envolvidos, relacionado à perda gestacional, ao óbito fetal ou ao óbito neonatal; (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
X - viabilizar, mediante solicitação da família, a coleta protocolar de lembranças do natimorto ou neomorto, respeitando os protocolos clínicos e de biossegurança, com autorização do prestador de serviços e informação prévia sobre a condição do feto ou recém-nascido, como parte dos rituais de despedida e do cuidado humanizado; (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
XI - expedir declaração de óbito, conforme normativas vigentes, contendo a data e o local do parto, o nome escolhido pelos pais para o natimorto; (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
XII - assegurar à família o direito de decidir sobre o sepultamento ou cremação do natimorto, desde que não haja impedimento legal, bem como sobre a realização de rituais fúnebres, respeitando suas crenças e decisões; (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
XIII - designar equipe multiprofissional de referência responsável pelo acompanhamento pós-alta para mulher, pessoa que gesta, sua parceria e familiares enlutados, garantindo continuidade do cuidado na APS; (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
XIV - oferecer suporte emocional e supervisão técnica às equipes que atuam em situações de luto, visando à prevenção de adoecimento mental da equipe multiprofissional; e (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
XV - elaborar fluxos e protocolos de boas práticas para a atenção às mulheres, pessoa que gesta, sua parceria e familiares em luto por perda gestacional, fetal ou neonatal, assegurando o monitoramento e a avaliação sistemática dos indicadores. (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
§ 1º É vedada a destinação do natimorto de forma incompatível com a dignidade da pessoa humana, sendo vedada qualquer forma de descarte não consentida. (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
§ 2º A cremação ou a incineração são admitidas apenas mediante autorização expressa da família ou, na impossibilidade desta, conforme legislação local. (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
Art. 26. É assegurado às parturientes que vivenciaram perda gestacional, óbito fetal ou neonatal o direito ao acesso aos exames e avaliações necessárias para investigação da causa do óbito, bem como ao acompanhamento psicológico e ao cuidado específico em gestação subsequente, conforme indicação clínica e disponibilidade dos serviços na Rede de Atenção à Saúde - RAS. (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
CAPÍTULO VI
DO FINANCIAMENTO
(Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
Art. 27. As ações para implementação da Política Nacional de Humanização do Luto Materno e Parental serão executadas por meio dos recursos e regras de financiamento de que dispõe a Rede Alyne, nos termos do Capítulo I, Título VIII da Portaria de Consolidação nº 6, de 28 de setembro de 2017. (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
Art. 28. O repasse de recursos referente ao Atendimento Multiprofissional para Atenção ao Luto Materno e Parental, no âmbito da Atenção Especializada, ocorrerá em conformidade com o Sistema de Informação Ambulatorial - SIA/SUS, e será efetuado por meio do Fundo de Ações Estratégicas e Compensação - FAEC, pós-produção. (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
§ 1º O Boletim de Produção Ambulatorial Individualizado - BPA-I é o instrumento de registro que detalha os atendimentos realizados nos serviços ambulatoriais do SUS, identificando o usuário, o profissional responsável, os procedimentos executados, os respectivos códigos da Tabela SUS e os diagnósticos codificados conforme a Classificação Internacional de Doenças - CID, para repasse por parte do Ministério da Saúde. (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
§ 2º Os recursos federais destinados às ações e serviços para implementação da Política Nacional de Humanização do Luto Materno e Parental deverão ser aplicados, de forma autônoma, em ações e serviços da Atenção Especializada à Saúde, conforme disposto na Lei Complementar nº 141, de 13 de janeiro de 2012. (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
§ 3º O Fundo Nacional de Saúde adotará as medidas necessárias para a transferência dos valores mensais relativos ao procedimento de que trata esta Portaria aos Fundos de Saúde dos Estados, do Distrito Federal e dos Municípios de acordo com a apuração da produção de serviços registrada na Base de Dados do Sistema de Informações Ambulatoriais - SIA/SUS, mediante processo autorizativo encaminhado pela Secretaria responsável pelo Programa de Trabalho. (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
Art. 29. A prestação de contas sobre a aplicação dos recursos da União, dos Estados, do Distrito Federal e dos Municípios, referentes às ações e serviços públicos de saúde para implementação da Política Nacional de Humanização do Luto Materno e Parental, será realizada por meio do Relatório Anual de Gestão - RAG da respectiva unidade federativa, conforme disposto na Lei Complementar nº 141, de 13 de janeiro de 2012. (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
CAPÍTULO VII
MONITORAMENTO E AVALIAÇÃO
(Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
Art. 30. Os gestores de saúde deverão organizar, programar e pactuar as ações no Plano de Ação Regional - PAR da Rede Alyne, definindo serviços voltados ao luto materno e parental, que serão monitoradas e avaliadas considerando os fluxos e protocolos assistenciais pactuados no território e as competências definidas na Lei nº 15.139, de 23 de maio de 2025 e no a art. 7-E, § 3º º, inciso II, alínea "d", do Anexo II da Portaria de Consolidação nº 3, de 28 de setembro de 2017. (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
Art. 31. Para monitoramento e avaliação do Atendimento multiprofissional para atenção ao luto materno e parental, os Estabelecimentos de Saúde da atenção primária deverão realizar o registro no Prontuário Eletrônico do Cidadão (PEC) do e-SUS APS, e, no âmbito da Atenção Especializada, efetuar o registro no Sistema de Informações Ambulatoriais do SUS - SIA-SUS. (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
§ 1º O resultado dos registros de que dispõe o caput serão consolidados para subsidiar às análises do PAR da Rede Alyne, para implementação da Política Nacional de Humanização do Luto Materno e Parental e planos de melhoria. (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
§ 2º O resultado dos registros deverão subsidiar os Comitês Municipais e Estaduais de Mortalidade Materna e Infantil, integrando vigilância epidemiológica, APS, atenção ambulatorial e hospitalar. (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
[ANEXO 1 DO] ANEXO 13 DO ANEXO II
TABELA DE SERVIÇO ESPECIALIZADO
(Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
| SERVIÇO ESPECIALIZADO | CLASSIFICAÇÃO | PROFISSIONAIS (CBO) MÍNIMOS |
| 172 Atenção ao Luto Materno e Parental(**) | 001 Assistência Multiprofissional ao luto materno e parental | 2251* Médicos Clínicos2235* Enfermeiros e Afins |
* Poderá ser utilizada qualquer CBO desta família de ocupações. (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
** Recomenda-se que as equipes contenham profissionais como terapeutas ocupacionais (CBO 2239-05), psicólogos (CBO 2251*) ou assistentes sociais (CBO 2516-05) para garantir o atendimento integral. (Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
ANEXO 14 DO ANEXO II
PROCEDIMENTO INCLUÍDO
(Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
| Procedimento | 03.01.04.021-4 - ATENDIMENTO MULTIPROFISSIONAL PARA ATENÇÃO AO LUTO MATERNO E PARENTAL |
| Descrição | CONSISTE EM ATENDIMENTO POR EQUIPE MULTIPROFISSIONAL, ÀS PESSOAS QUE GESTAM, SUAS PARCERIAS E AOS FAMILIARES DIRETAMENTE ENVOLVIDOS, EM SITUAÇÃO DE PERDA GESTACIONAL, ÓBITO FETAL OU ÓBITO NEONATAL, CONFORME AS DISPOSIÇÕES DAS NORMAS TÉCNICAS E LINHAS DE CUIDADO DO MINISTÉRIO DA SAÚDE. ENGLOBA: BUSCA ATIVA; ACOLHIMENTO; ESCUTA QUALIFICADA; ATENDIMENTO CLÍNICO HUMANIZADO; ATENDIMENTO MULTIPROFISSIONAL; ANAMNESE E REGISTRO EM PRONTUÁRIO; REALIZAÇÃO DE EXAMES E PROFILAXIAS NECESSÁRIAS; ATENDIMENTO DOMICILIAR; COMPARTILHAMENTO DO CUIDADO COM DEMAIS PONTOS DA REDE DE ATENÇÃO À SAÚDE; CONSULTAS E RETORNOS; ATENDIMENTO FAMILIAR. ESTE PROCEDIMENTO SÓ PODE SER REGISTRADO UMA ÚNICA VEZ PARA CADA FAMÍLIA ASSISTIDA. |
| Instrumento de Registro | 02 BPA (Individualizado); 10 e-SUS APS (Atenção Primária à Saúde) |
| Modalidade de atendimento | Ambulatorial; Hospitalar; Atenção Domiciliar |
| Complexidade | Média Complexidade |
| Tipo de Financiamento | 04 Fundo de Ações Estratégicas e Compensações (FAEC) |
| Subtipo de Financiamento | 0091 Materno Infantil |
| Sexo | Ambos |
| Idade Mínima | 1 ano |
| Idade Máxima | 130 anos |
| Valor Ambulatorial (SA) | R$100,00 |
| Valor Ambulatorial Total | R$100,00 |
| Valor Serviço Hospitalar (SH) | R$ 0,00 |
| Valor Serviço na APS | R$ 0,00 |
| Valor Serviço Profissional (SP) | R$ 0,00 |
| Valor Hospitalar Total | R$ 0,00 |
| Serviço/Classificação | 172 Atenção ao Luto Materno e Parental / 001 Assistência Multiprofissional ao luto materno e parental |
| CBO | 3222-05 Técnico de enfermagem2234-05 Farmacêutico2234-45 Farmacêutico hospitalar e clínico2237-10 Nutricionista2238-10 Fonoaudiólogo2239-05 Terapeuta ocupacional2241-40 Profissional de educação física na saúde2263-05 Musicoterapeuta2263-10 Arteterapeuta2263-20 Naturólogo2516-05 Assistente social |
| Categoria CBO | 2231* Médicos2251* Médicos Clínicos2252* Médicos em Especialidades Cirúrgicas2253* Médicos em Medicina Diagnóstica e Terapêutica2235* Enfermeiros e Afins2232 - Cirurgião-Dentista2236* Fisioterapeutas2515* Psicólogos e psicanalistas |
(Redação dada pela PRT GM/MS n° 10.273 de 26.02.2026)
ANEXO III
Rede de Atenção às Urgências e Emergências (RUE) (Origem: PRT MS/GM 1600/2011)
Art. 1º Este Anexo institui a Rede de Atenção às Urgências no Sistema Único de Saúde (SUS). (Origem: PRT MS/GM 1600/2011, Art. 1º)
LIVRO I
DAS DIRETRIZES DA REDE DE ATENÇÃO ÀS URGÊNCIAS
(Origem: PRT MS/GM 1600/2011, CAPÍTULO I)
Art. 2º Constituem-se diretrizes da Rede de Atenção às Urgências: (Origem: PRT MS/GM 1600/2011, Art. 2º)
I - ampliação do acesso e acolhimento aos casos agudos demandados aos serviços de saúde em todos os pontos de atenção, contemplando a classificação de risco e intervenção adequada e necessária aos diferentes agravos; (Origem: PRT MS/GM 1600/2011, Art. 2º, I)
II - garantia da universalidade, equidade e integralidade no atendimento às urgências clínicas, cirúrgicas, gineco-obstétricas, psiquiátricas, pediátricas e às relacionadas a causas externas (traumatismos, violências e acidentes); (Origem: PRT MS/GM 1600/2011, Art. 2º, II)
III - regionalização do atendimento às urgências com articulação das diversas redes de atenção e acesso regulado aos serviços de saúde; (Origem: PRT MS/GM 1600/2011, Art. 2º, III)
IV - humanização da atenção garantindo efetivação de um modelo centrado no usuário e baseado nas suas necessidades de saúde; (Origem: PRT MS/GM 1600/2011, Art. 2º, IV)
V - garantia de implantação de modelo de atenção de caráter multiprofissional, compartilhado por trabalho em equipe, instituído por meio de práticas clinicas cuidadoras e baseado na gestão de linhas de cuidado; (Origem: PRT MS/GM 1600/2011, Art. 2º, V)
VI - articulação e integração dos diversos serviços e equipamentos de saúde, constituindo redes de saúde com conectividade entre os diferentes pontos de atenção; (Origem: PRT MS/GM 1600/2011, Art. 2º, VI)
VII - atuação territorial, definição e organização das regiões de saúde e das redes de atenção a partir das necessidades de saúde destas populações, seus riscos e vulnerabilidades específicas; (Origem: PRT MS/GM 1600/2011, Art. 2º, VII)
VIII - atuação profissional e gestora visando o aprimoramento da qualidade da atenção por meio do desenvolvimento de ações coordenadas, contínuas e que busquem a integralidade e longitudinalidade do cuidado em saúde; (Origem: PRT MS/GM 1600/2011, Art. 2º, VIII)
IX - monitoramento e avaliação da qualidade dos serviços através de indicadores de desempenho que investiguem a efetividade e a resolutividade da atenção; (Origem: PRT MS/GM 1600/2011, Art. 2º, IX)
X - articulação interfederativa entre os diversos gestores desenvolvendo atuação solidária, responsável e compartilhada; (Origem: PRT MS/GM 1600/2011, Art. 2º, X)
XI - participação e controle social dos usuários sobre os serviços; (Origem: PRT MS/GM 1600/2011, Art. 2º, XI)
XII - fomento, coordenação e execução de projetos estratégicos de atendimento às necessidades coletivas em saúde, de caráter urgente e transitório, decorrentes de situações de perigo iminente, de calamidades públicas e de acidentes com múltiplas vítimas, a partir da construção de mapas de risco regionais e locais e da adoção de protocolos de prevenção, atenção e mitigação dos eventos; (Origem: PRT MS/GM 1600/2011, Art. 2º, XII)
XIII - regulação articulada entre todos os componentes da Rede de Atenção às Urgências com garantia da equidade e integralidade do cuidado; e (Origem: PRT MS/GM 1600/2011, Art. 2º, XIII)
XIV - qualificação da assistência por meio da educação permanente das equipes de saúde do SUS na Atenção às Urgências, em acordo com os princípios da integralidade e humanização. (Origem: PRT MS/GM 1600/2011, Art. 2º, XIV)
Art. 3º Fica organizada, no âmbito do SUS, a Rede de Atenção às Urgências. (Origem: PRT MS/GM 1600/2011, Art. 3º)
§ 1º A organização da Rede de Atenção às Urgências tem a finalidade de articular e integrar todos os equipamentos de saúde, objetivando ampliar e qualificar o acesso humanizado e integral aos usuários em situação de urgência e emergência nos serviços de saúde, de forma ágil e oportuna. (Origem: PRT MS/GM 1600/2011, Art. 3º, § 1º)
§ 2º A Rede de Atenção às Urgências deve ser implementada, gradativamente, em todo território nacional, respeitando-se critérios epidemiológicos e de densidade populacional. (Origem: PRT MS/GM 1600/2011, Art. 3º, § 2º)
§ 3º O acolhimento com classificação do risco, a qualidade e a resolutividade na atenção constituem a base do processo e dos fluxos assistenciais de toda Rede de Atenção às Urgências e devem ser requisitos de todos os pontos de atenção. (Origem: PRT MS/GM 1600/2011, Art. 3º, § 3º)
§ 4º A Rede de Atenção às Urgências priorizará as linhas de cuidados cardiovascular, cerebrovascular e traumatológica. (Origem: PRT MS/GM 1600/2011, Art. 3º, § 4º)
Art. 4º A Rede de Atenção às Urgências é constituída pelos seguintes componentes: (Origem: PRT MS/GM 1600/2011, Art. 4º)
I - Promoção, Prevenção e Vigilância à Saúde; (Origem: PRT MS/GM 1600/2011, Art. 4º, I)
II - Atenção Básica em Saúde; (Origem: PRT MS/GM 1600/2011, Art. 4º, II)
III - Serviço de Atendimento Móvel de Urgência (SAMU 192) e suas Centrais de Regulação Médica das Urgências; (Origem: PRT MS/GM 1600/2011, Art. 4º, III)
IV - Sala de Estabilização; (Origem: PRT MS/GM 1600/2011, Art. 4º, IV)
V - Força Nacional de Saúde do SUS; (Origem: PRT MS/GM 1600/2011, Art. 4º, V)
VI - Unidades de Pronto Atendimento (UPA 24h) e o conjunto de serviços de urgência 24 horas; (Origem: PRT MS/GM 1600/2011, Art. 4º, VI)
VII - Hospitalar; e (Origem: PRT MS/GM 1600/2011, Art. 4º, VII)
VIII - Atenção Domiciliar. (Origem: PRT MS/GM 1600/2011, Art. 4º, VIII)
LIVRO II
DOS COMPONENTES DA REDE DE ATENÇÃO ÀS URGÊNCIAS E SEUS OBJETIVOS
(Origem: PRT MS/GM 1600/2011, CAPÍTULO II)
Art. 5º O Componente Promoção, Prevenção e Vigilância à Saúde tem por objetivo estimular e fomentar o desenvolvimento de ações de saúde e educação permanente voltadas para a vigilância e prevenção das violências e acidentes, das lesões e mortes no trânsito e das doenças crônicas não transmissíveis, além de ações intersetoriais, de participação e mobilização da sociedade visando a promoção da saúde, prevenção de agravos e vigilância à saúde. (Origem: PRT MS/GM 1600/2011, Art. 5º)
Art. 6º O Componente Atenção Básica em Saúde tem por objetivo a ampliação do acesso, fortalecimento do vínculo e responsabilização e o primeiro cuidado às urgências e emergências, em ambiente adequado, até a transferência/encaminhamento a outros pontos de atenção, quando necessário, com a implantação de acolhimento com avaliação de riscos e vulnerabilidades. (Origem: PRT MS/GM 1600/2011, Art. 6º)
Art. 7º O Componente Serviço de Atendimento Móvel de Urgência (SAMU 192) e suas Centrais de Regulação Médica das Urgências tem como objetivo chegar precocemente à vítima após ter ocorrido um agravo à sua saúde (de natureza clínica, cirúrgica, traumática, obstétrica, pediátricas, psiquiátricas, entre outras) que possa levar a sofrimento, sequelas ou mesmo à morte, sendo necessário, garantir atendimento e/ou transporte adequado para um serviço de saúde devidamente hierarquizado e integrado ao SUS. (Origem: PRT MS/GM 1600/2011, Art. 7º)
Parágrafo Único. O Componente de que trata o caput deste artigo pode se referir a atendimento primário quando o pedido de socorro for oriundo de um cidadão ou de atendimento secundário quando a solicitação partir de um serviço de saúde no qual o paciente já tenha recebido o primeiro atendimento necessário à estabilização do quadro de urgência apresentado, mas que necessita ser conduzido a outro serviço de maior complexidade para a continuidade do tratamento. (Origem: PRT MS/GM 1600/2011, Art. 7º, Parágrafo Único)
Art. 8º O Componente Sala de Estabilização deverá ser ambiente para estabilização de pacientes críticos e/ou graves, com condições de garantir a assistência 24 horas, vinculado a um equipamento de saúde, articulado e conectado aos outros níveis de atenção, para posterior encaminhamento à rede de atenção a saúde pela central de regulação das urgências. (Origem: PRT MS/GM 1600/2011, Art. 8º)
Parágrafo Único. O Componente de que trata o caput deste artigo não se caracteriza como novo serviço de saúde para assistência a toda demanda espontânea, mas sim para garantir a disponibilidade de atendimento para estabilização dos agravos críticos à saúde. (Origem: PRT MS/GM 1600/2011, Art. 8º, Parágrafo Único)
Art. 9º O Componente Força Nacional de Saúde do SUS objetiva aglutinar esforços para garantir a integralidade na assistência em situações de risco ou emergenciais para populações com vulnerabilidades específicas e/ou em regiões de difícil acesso, pautando-se pela equidade na atenção, considerando-se seus riscos. (Origem: PRT MS/GM 1600/2011, Art. 9º)
Art. 10. O Componente Unidades de Pronto Atendimento (UPA 24h) e o conjunto de serviços de urgência 24 horas está assim constituído: (Origem: PRT MS/GM 1600/2011, Art. 10)
I - a Unidade de Pronto Atendimento (UPA 24 h) é o estabelecimento de saúde de complexidade intermediária entre as Unidades Básicas de Saúde/Saúde da Família e a Rede Hospitalar, devendo com estas compor uma rede organizada de atenção às urgências; e (Origem: PRT MS/GM 1600/2011, Art. 10, I)
II - as Unidades de Pronto Atendimento (UPA 24 h) e o conjunto de Serviços de Urgência 24 Horas não hospitalares devem prestar atendimento resolutivo e qualificado aos pacientes acometidos por quadros agudos ou agudizados de natureza clínica e prestar primeiro atendimento aos casos de natureza cirúrgica ou de trauma, estabilizando os pacientes e realizando a investigação diagnóstica inicial, definindo, em todos os casos, a necessidade ou não, de encaminhamento a serviços hospitalares de maior complexidade. (Origem: PRT MS/GM 1600/2011, Art. 10, II)
Art. 11. O Componente Hospitalar será constituído pelas Portas Hospitalares de Urgência, pelas enfermarias de retaguarda, pelos leitos de cuidados intensivos, pelos serviços de diagnóstico por imagem e de laboratório e pelas linhas de cuidados prioritárias. (Origem: PRT MS/GM 1600/2011, Art. 11)
Art. 12. O Componente Atenção Domiciliar é compreendido como o conjunto de ações integradas e articuladas de promoção à saúde, prevenção e tratamento de doenças e reabilitação, que ocorrem no domicílio, constituindo-se nova modalidade de atenção à saúde que acontece no território e reorganiza o processo de trabalho das equipes, que realizam o cuidado domiciliar na atenção primária, ambulatorial e hospitalar. (Origem: PRT MS/GM 1600/2011, Art. 12)
TÍTULO I
DO COMPONENTE HOSPITALAR DA REDE DE ATENÇÃO ÀS URGÊNCIAS NO ÂMBITO DO SUS
Art. 13. O Componente Hospitalar da Rede de Atenção às Urgências será estruturado de forma articulada e integrada a todos os outros componentes dessa Rede, a partir do Plano de Ação Regional, conforme Anexo III. (Origem: PRT MS/GM 2395/2011, Art. 2º)
CAPÍTULO I
DOS OBJETIVOS E DIRETRIZES DO COMPONENTE HOSPITALAR DA REDE DE ATENÇÃO ÀS URGÊNCIAS
(Origem: PRT MS/GM 2395/2011, CAPÍTULO I)
Art. 14. São objetivos do Componente Hospitalar da Rede Atenção às Urgências: (Origem: PRT MS/GM 2395/2011, Art. 3º)
I - organizar a atenção às urgências nos hospitais, de modo que atendam à demanda espontânea e/ou referenciada e funcionem como retaguarda para os outros pontos de atenção às urgências de menor complexidade; (Origem: PRT MS/GM 2395/2011, Art. 3º, I)
II - garantir a atenção hospitalar nas linhas de cuidado prioritárias, em articulação com os demais pontos de atenção. (Origem: PRT MS/GM 2395/2011, Art. 3º, III)
III - garantir retaguarda de atendimentos de média e alta complexidade; procedimentos diagnósticos e leitos clínicos, cirúrgicos, de leitos de Cuidados Prolongados e de terapia intensiva para a rede de atenção às urgências; e (Origem: PRT MS/GM 2395/2011, Art. 3º, II) (com redação dada pela PRT MS/GM 2809/2012)
Art. 15. Constituem diretrizes do Componente Hospitalar da Rede de Atenção às Urgências: (Origem: PRT MS/GM 2395/2011, Art. 4º)
I - universalidade, equidade e integralidade no atendimento às urgências; (Origem: PRT MS/GM 2395/2011, Art. 4º, I)
II - humanização da atenção, garantindo efetivação de um modelo centrado no usuário e baseado nas suas necessidades de saúde; (Origem: PRT MS/GM 2395/2011, Art. 4º, II)
III - atendimento priorizado, mediante acolhimento com Classificação de Risco, segundo grau de sofrimento, urgência e gravidade do caso; (Origem: PRT MS/GM 2395/2011, Art. 4º, III)
IV - regionalização do atendimento às urgências, com articulação dos diversos pontos de atenção e acesso regulado aos serviços de saúde; e (Origem: PRT MS/GM 2395/2011, Art. 4º, IV)
V - atenção multiprofissional, instituída por meio de práticas clínicas cuidadoras e baseada na gestão de linhas de cuidado. (Origem: PRT MS/GM 2395/2011, Art. 4º, V)
CAPÍTULO II
DAS PORTAS DE ENTRADA HOSPITALARES DE URGÊNCIA
(Origem: PRT MS/GM 2395/2011, CAPÍTULO II)
Art. 16. Para efeito deste Título, são Portas de Entrada Hospitalares de Urgência os serviços instalados em uma unidade hospitalar para prestar atendimento ininterrupto ao conjunto de demandas espontâneas e referenciadas de urgências clínicas, pediátricas, cirúrgicas e/ou traumatológicas. (Origem: PRT MS/GM 2395/2011, Art. 5º)
§ 1º Atendimento ininterrupto é aquele que funciona nas 24 (vinte e quatro) horas do dia e em todos os dias da semana. (Origem: PRT MS/GM 2395/2011, Art. 5º, § 1º)
§ 2º As Portas de Entrada Hospitalares de Urgência, objeto deste Título, devem estar instaladas em unidades hospitalares estratégicas para a rede de atenção às urgências. (Origem: PRT MS/GM 2395/2011, Art. 5º, § 2º)
§ 3º As Portas de Entrada Hospitalares de Urgência de atendimento exclusivo de obstetrícia e psiquiatria não estão incluídas no conjunto de Portas de Entrada Hospitalares de Urgência previstas neste Título. (Origem: PRT MS/GM 2395/2011, Art. 5º, § 3º)
Art. 17. São consideradas unidades hospitalares estratégicas para a Rede de Atenção às Urgências aquelas que se enquadrarem nos seguintes requisitos: (Origem: PRT MS/GM 2395/2011, Art. 6º)
I - ser referência regional, realizando no mínimo 10% (dez por cento) dos atendimentos oriundos de outros Municípios, conforme registro no Sistema de Informação Hospitalar (SIH); (Origem: PRT MS/GM 2395/2011, Art. 6º, I)
II - ter no mínimo 100 (cem) leitos cadastrados no Sistema de Cadastro Nacional de Estabelecimentos (SCNES); (Origem: PRT MS/GM 2395/2011, Art. 6º, II)
III - estar habilitada em pelo menos uma das seguintes linhas de cuidado: (Origem: PRT MS/GM 2395/2011, Art. 6º, III)
a) cardiovascular; (Origem: PRT MS/GM 2395/2011, Art. 6º, III, a)
b) neurologia/neurocirurgia; (Origem: PRT MS/GM 2395/2011, Art. 6º, III, b)
c) pediatria; e (Origem: PRT MS/GM 2395/2011, Art. 6º, III, c)
d) traumato-ortopedia. (Origem: PRT MS/GM 2395/2011, Art. 6º, III, d)
§ 1º As instituições hospitalares que não se enquadrarem estritamente nos requisitos estabelecidos neste artigo, mas que, excepcionalmente, forem consideradas estratégicas para a referência regional no Plano de Ação Regional da Rede de Atenção às Urgências poderão se beneficiar dos investimentos estabelecidos neste Título. (Origem: PRT MS/GM 2395/2011, Art. 6º, § 1º)
§ 2º A caracterização de unidades hospitalares como excepcionalmente estratégicas para a referência regional do Plano de Ação Regional da Rede de Atenção às Urgências será pactuada na Comissão Intergestores Regional (CIR) e na Comissão Intergestores Bipartite (CIB) e avaliada pelo Ministério da Saúde. (Origem: PRT MS/GM 2395/2011, Art. 6º, § 2º)
CAPÍTULO III
DOS LEITOS DE RETAGUARDA
(Origem: PRT MS/GM 2395/2011, CAPÍTULO III)
§ 1º Os novos leitos de retaguarda poderão localizar-se nas unidades hospitalares estratégicas, definidas pelo art. 17, ou em outros hospitais de retaguarda localizados nas regiões de saúde em que estejam situadas as unidades hospitalares estratégicas. (Origem: PRT MS/GM 2395/2011, Art. 11, § 2º)
Art. 18. O Componente Hospitalar de Atenção às Urgências deverá garantir e organizar a retaguarda de leitos para a Rede de Atenção às Urgências, por meio da ampliação e qualificação de enfermarias clínicas de retaguarda, leitos de Cuidados Prolongados e leitos de terapia intensiva. (Origem: PRT MS/GM 2395/2011, Art. 11) (com redação dada pela PRT MS/GM 2809/2012)
§ 2º O número de novos leitos de retaguarda de enfermarias clínicas e terapia intensiva (UTI) será calculado de acordo com parâmetros de necessidade, por tipo de leito, conforme definido na Portaria n.º 1.101/GM/MS, de 12 de junho de 2002. (Origem: PRT MS/GM 2395/2011, Art. 11, § 1º) (com redação dada pela PRT MS/GM 2809/2012)
§ 3º O número de novos leitos de Cuidados Prolongados será calculado de acordo com parâmetros de necessidade definidos em ato específico. (Origem: PRT MS/GM 2395/2011, Art. 11, § 3º) (dispositivo acrescentado pela PRT MS/GM 2809/2012)
CAPÍTULO IV
DOS SISTEMAS ESTADUAIS DE REFERÊNCIA HOSPITALAR EM ATENDIMENTO DE URGÊNCIAS E EMERGÊNCIAS
Art. 19. Ficam criados mecanismos para a implantação dos Sistemas Estaduais de Referência Hospitalar em Atendimento de Urgências e Emergências. (Origem: PRT MS/GM 479/1999, Art. 1º)
Art. 20. Ficam estabelecidos os seguintes critérios para classificação e inclusão dos hospitais nos Sistemas Estaduais de Referência Hospitalar em Atendimento de Urgências e Emergências, que farão jus à remuneração adicional estabelecida no art. 22: (Origem: PRT MS/GM 479/1999, Art. 2º)
§ 1º Hospitais Tipo I - são hospitais especializados, que contam com recursos tecnológicos e humanos adequados para o atendimento das urgências/emergências de natureza clínica e cirúrgica, nas áreas de pediatria ou traumato-ortopedia ou cardiologia. Devem dispor de: (Origem: PRT MS/GM 479/1999, Art. 2º, § 1º)
I - área física e instalações - compatíveis com as normas do Ministério da Saúde e adequadas para o acolhimento e atendimento especializado aos portadores de danos e/ou agravos específicos em situação de urgência/emergência. (Origem: PRT MS/GM 479/1999, Art. 2º, § 1º, I)
II - recursos tecnológicos mínimos e indispensáveis - propedêuticos e/ou terapêuticos, existentes no hospital para o atendimento das urgências/emergências especializados em: (Origem: PRT MS/GM 479/1999, Art. 2º, § 1º, II)
a) cardiologia: (Origem: PRT MS/GM 479/1999, Art. 2º, § 1º, II, a)
1. radiologia convencional; (Origem: PRT MS/GM 479/1999, Art. 2º, § 1º, II, a, 1)
2. análises clínicas laboratoriais; (Origem: PRT MS/GM 479/1999, Art. 2º, § 1º, II, a, 2)
3. eletrocardiografia; (Origem: PRT MS/GM 479/1999, Art. 2º, § 1º, II, a, 3)
4. ultra-sonografia; (Origem: PRT MS/GM 479/1999, Art. 2º, § 1º, II, a, 4)
5. ecocardiografia; (Origem: PRT MS/GM 479/1999, Art. 2º, § 1º, II, a, 5)
6. hemodinâmica; (Origem: PRT MS/GM 479/1999, Art. 2º, § 1º, II, a, 6)
7. angiografia; (Origem: PRT MS/GM 479/1999, Art. 2º, § 1º, II, a, 7)
8. cirurgia cardiovascular; (Origem: PRT MS/GM 479/1999, Art. 2º, § 1º, II, a, 8)
9. unidade de terapia intensiva; (Origem: PRT MS/GM 479/1999, Art. 2º, § 1º, II, a, 9)
10. agência transfusional, e (Origem: PRT MS/GM 479/1999, Art. 2º, § 1º, II, a, 10)
11. anestesiologia; (Origem: PRT MS/GM 479/1999, Art. 2º, § 1º, II, a, 11)
b) pediatria: (Origem: PRT MS/GM 479/1999, Art. 2º, § 1º, II, b)
1. radiologia convencional; (Origem: PRT MS/GM 479/1999, Art. 2º, § 1º, II, b, 1)
2. análises clínicas laboratoriais; (Origem: PRT MS/GM 479/1999, Art. 2º, § 1º, II, b, 2)
3. eletrocardiografia; (Origem: PRT MS/GM 479/1999, Art. 2º, § 1º, II, b, 3)
4. ultra-sonografia; (Origem: PRT MS/GM 479/1999, Art. 2º, § 1º, II, b, 4)
5. unidade de terapia intensiva; (Origem: PRT MS/GM 479/1999, Art. 2º, § 1º, II, b, 5)
6. cirurgia pediátrica , e (Origem: PRT MS/GM 479/1999, Art. 2º, § 1º, II, b, 6)
7. anestesiologia; (Origem: PRT MS/GM 479/1999, Art. 2º, § 1º, II, b, 7)
c) traumato-ortopedia: (Origem: PRT MS/GM 479/1999, Art. 2º, § 1º, II, c)
1. radiologia convencional; (Origem: PRT MS/GM 479/1999, Art. 2º, § 1º, II, c, 1)
2. análises clínicas laboratoriais; (Origem: PRT MS/GM 479/1999, Art. 2º, § 1º, II, c, 2)
3. intensificador de imagem, e (Origem: PRT MS/GM 479/1999, Art. 2º, § 1º, II, c, 3)
4. anestesiologia. (Origem: PRT MS/GM 479/1999, Art. 2º, § 1º, II, c, 4)
III - outros recursos tecnológicos acessíveis e/ou alcançáveis sob a forma de contrato, convênio, comodato, parceria ou compra direta de serviço, com identificação do prestador, próprios dos hospitais de: (Origem: PRT MS/GM 479/1999, Art. 2º, § 1º, III)
a) cardiologia: tomografia computadorizada (Origem: PRT MS/GM 479/1999, Art. 2º, § 1º, III, a)
b) pediatria: (Origem: PRT MS/GM 479/1999, Art. 2º, § 1º, III, b)
1. agência transfusional; (Origem: PRT MS/GM 479/1999, Art. 2º, § 1º, III, b, 1)
2. tomografia computadorizada; (Origem: PRT MS/GM 479/1999, Art. 2º, § 1º, III, b, 2)
3. broncoscopia, e (Origem: PRT MS/GM 479/1999, Art. 2º, § 1º, III, b, 3)
4. endoscopia. (Origem: PRT MS/GM 479/1999, Art. 2º, § 1º, III, b, 4)
c) traumato-ortopedia: (Origem: PRT MS/GM 479/1999, Art. 2º, § 1º, III, c)
1. tomografia computadorizada; (Origem: PRT MS/GM 479/1999, Art. 2º, § 1º, III, c, 1)
2. cirurgia vascular; (Origem: PRT MS/GM 479/1999, Art. 2º, § 1º, III, c, 2)
3. cirurgia bucomaxilofacial; (Origem: PRT MS/GM 479/1999, Art. 2º, § 1º, III, c, 3)
4. cirurgia geral; (Origem: PRT MS/GM 479/1999, Art. 2º, § 1º, III, c, 4)
5. neurocirurgia, e (Origem: PRT MS/GM 479/1999, Art. 2º, § 1º, III, c, 5)
6. agência transfusional; (Origem: PRT MS/GM 479/1999, Art. 2º, § 1º, III, c, 6)
IV - recursos humanos mínimos indispensáveis, presentes no hospital, capacitados para atendimento às urgências/emergências específicas nas áreas de: (Origem: PRT MS/GM 479/1999, Art. 2º, § 1º, IV)
a) cardiologia: (Origem: PRT MS/GM 479/1999, Art. 2º, § 1º, IV, a)
1. cardiologista; (Origem: PRT MS/GM 479/1999, Art. 2º, § 1º, IV, a, 1)
2. hemodinamicista; (Origem: PRT MS/GM 479/1999, Art. 2º, § 1º, IV, a, 2)
3. angiografista; (Origem: PRT MS/GM 479/1999, Art. 2º, § 1º, IV, a, 3)
4. cirurgião cardiovascular; (Origem: PRT MS/GM 479/1999, Art. 2º, § 1º, IV, a, 4)
5. intensivista; (Origem: PRT MS/GM 479/1999, Art. 2º, § 1º, IV, a, 5)
6. ecocardiografista; (Origem: PRT MS/GM 479/1999, Art. 2º, § 1º, IV, a, 6)
7. imagenologista, e (Origem: PRT MS/GM 479/1999, Art. 2º, § 1º, IV, a, 7)
8. anestesiologista; (Origem: PRT MS/GM 479/1999, Art. 2º, § 1º, IV, a, 8)
b) pediatria: (Origem: PRT MS/GM 479/1999, Art. 2º, § 1º, IV, b)
1. pediatra; (Origem: PRT MS/GM 479/1999, Art. 2º, § 1º, IV, b, 1)
2. intensivista; (Origem: PRT MS/GM 479/1999, Art. 2º, § 1º, IV, b, 2)
3. cirurgião pediátrico, e (Origem: PRT MS/GM 479/1999, Art. 2º, § 1º, IV, b, 3)
4. anestesista; (Origem: PRT MS/GM 479/1999, Art. 2º, § 1º, IV, b, 4)
c) traumato-ortopedia: (Origem: PRT MS/GM 479/1999, Art. 2º, § 1º, IV, c)
1. ortopedista e traumatologista; (Origem: PRT MS/GM 479/1999, Art. 2º, § 1º, IV, c, 1)
2. clínico geral; (Origem: PRT MS/GM 479/1999, Art. 2º, § 1º, IV, c, 2)
3. anestesista. (Origem: PRT MS/GM 479/1999, Art. 2º, § 1º, IV, c, 3)
V - outros recursos humanos alcançáveis, identificados por especialidade e capacitados para o atendimento às urgências/emergências nas áreas de: (Origem: PRT MS/GM 479/1999, Art. 2º, § 1º, V)
a) cardiologia: (Origem: PRT MS/GM 479/1999, Art. 2º, § 1º, V, a)
1. imagenologista, e (Origem: PRT MS/GM 479/1999, Art. 2º, § 1º, V, a, 1)
2. hematologista. (Origem: PRT MS/GM 479/1999, Art. 2º, § 1º, V, a, 2)
b) pediatria: (Origem: PRT MS/GM 479/1999, Art. 2º, § 1º, V, b)
1. imagenologista; (Origem: PRT MS/GM 479/1999, Art. 2º, § 1º, V, b, 1)
2. hematologista; (Origem: PRT MS/GM 479/1999, Art. 2º, § 1º, V, b, 2)
3. broncoscopista; (Origem: PRT MS/GM 479/1999, Art. 2º, § 1º, V, b, 3)
4. endoscopista, e (Origem: PRT MS/GM 479/1999, Art. 2º, § 1º, V, b, 4)
5. neuropediatria. (Origem: PRT MS/GM 479/1999, Art. 2º, § 1º, V, b, 5)
c) Traumato-ortopedia: (Origem: PRT MS/GM 479/1999, Art. 2º, § 1º, V, c)
1. imagenologista; (Origem: PRT MS/GM 479/1999, Art. 2º, § 1º, V, c, 1)
2. cirurgião vascular; (Origem: PRT MS/GM 479/1999, Art. 2º, § 1º, V, c, 2)
3. cirurgião bucomaxilofacial; (Origem: PRT MS/GM 479/1999, Art. 2º, § 1º, V, c, 3)
4. cirurgião geral; (Origem: PRT MS/GM 479/1999, Art. 2º, § 1º, V, c, 4)
5. neurocirurgião, e (Origem: PRT MS/GM 479/1999, Art. 2º, § 1º, V, c, 5)
6. hematologista. (Origem: PRT MS/GM 479/1999, Art. 2º, § 1º, V, c, 6)
§ 2º Hospitais Tipo II - são hospitais gerais que dispõem de unidade de urgência/emergência e de recursos tecnológicos e humanos adequados para o atendimento geral das urgências/emergências de natureza clínica e cirúrgica. Devem dispor de: (Origem: PRT MS/GM 479/1999, Art. 2º, § 2º)
I - área física e instalações - compatíveis com as normas do Ministério da Saúde e adequadas para o acolhimento e atendimento dos portadores de danos e/ou agravos caracterizados como urgência/emergência clínica e cirúrgica. (Origem: PRT MS/GM 479/1999, Art. 2º, § 2º, I)
II - recursos tecnológicos mínimos e indispensáveis existentes no hospital - para propedêutica e/ou terapêutica dos atendimentos de urgência/emergência, a saber: (Origem: PRT MS/GM 479/1999, Art. 2º, § 2º, II)
a) radiologia convencional; (Origem: PRT MS/GM 479/1999, Art. 2º, § 2º, II, a)
b) ultra-sonografia; (Origem: PRT MS/GM 479/1999, Art. 2º, § 2º, II, b)
c) análises clínicas laboratoriais; (Origem: PRT MS/GM 479/1999, Art. 2º, § 2º, II, c)
d) eletrocardiografia; (Origem: PRT MS/GM 479/1999, Art. 2º, § 2º, II, d)
e) terapia intensiva; (Origem: PRT MS/GM 479/1999, Art. 2º, § 2º, II, e)
f) tomografia computadorizada; (Origem: PRT MS/GM 479/1999, Art. 2º, § 2º, II, f)
g) endoscopia; (Origem: PRT MS/GM 479/1999, Art. 2º, § 2º, II, g)
h) agência transfusional; (Origem: PRT MS/GM 479/1999, Art. 2º, § 2º, II, h)
i) anestesiologia. (Origem: PRT MS/GM 479/1999, Art. 2º, § 2º, II, i)
III - outros recursos tecnológicos - próprios ou de terceiros, acessíveis sob a forma de contrato, convênio, comodato, parceria ou compra direta de serviço, com identificação dos prestadores, a saber: (Origem: PRT MS/GM 479/1999, Art. 2º, § 2º, II)
a) broncoscopia; (Origem: PRT MS/GM 479/1999, Art. 2º, § 2º, II, a)
b) hemodinâmica; (Origem: PRT MS/GM 479/1999, Art. 2º, § 2º, II, b)
c) angiografia; (Origem: PRT MS/GM 479/1999, Art. 2º, § 2º, II, c)
d) ecocardiografia, e (Origem: PRT MS/GM 479/1999, Art. 2º, § 2º, II, d)
e) terapia renal substitutiva; (Origem: PRT MS/GM 479/1999, Art. 2º, § 2º, II, e)
IV - recursos humanos mínimos e indispensáveis - presentes no hospital, capacitados para o atendimento às urgências/emergências nas áreas de: (Origem: PRT MS/GM 479/1999, Art. 2º, § 2º, III)
a) clínica médica; (Origem: PRT MS/GM 479/1999, Art. 2º, § 2º, III, a)
b) clínica pediátrica; (Origem: PRT MS/GM 479/1999, Art. 2º, § 2º, III, b)
c) cirurgia geral; (Origem: PRT MS/GM 479/1999, Art. 2º, § 2º, III, c)
d) ortopedia e traumatologia; (Origem: PRT MS/GM 479/1999, Art. 2º, § 2º, III, d)
e) anestesia, e (Origem: PRT MS/GM 479/1999, Art. 2º, § 2º, III, e)
f) tratamento intensivo. (Origem: PRT MS/GM 479/1999, Art. 2º, § 2º, III, f)
V - outros recursos humanos alcançáveis, identificados por especialidade, capacitados para o atendimento às urgências/emergências nas áreas de: (Origem: PRT MS/GM 479/1999, Art. 2º, § 2º, IV)
a) oftalmologia; (Origem: PRT MS/GM 479/1999, Art. 2º, § 2º, IV, a)
b) endoscopia; (Origem: PRT MS/GM 479/1999, Art. 2º, § 2º, IV, b)
c) broncoscopia; (Origem: PRT MS/GM 479/1999, Art. 2º, § 2º, IV, c)
d) otorrinolaringologia; (Origem: PRT MS/GM 479/1999, Art. 2º, § 2º, IV, d)
e) cardiologia; (Origem: PRT MS/GM 479/1999, Art. 2º, § 2º, IV, e)
f) odontologia; (Origem: PRT MS/GM 479/1999, Art. 2º, § 2º, IV, f)
g) hemodinâmica; (Origem: PRT MS/GM 479/1999, Art. 2º, § 2º, IV, g)
h) neurologia; (Origem: PRT MS/GM 479/1999, Art. 2º, § 2º, IV, h)
i) neurocirurgia; (Origem: PRT MS/GM 479/1999, Art. 2º, § 2º, IV, i)
j) angiografia; (Origem: PRT MS/GM 479/1999, Art. 2º, § 2º, IV, j)
k) psiquiatria; (Origem: PRT MS/GM 479/1999, Art. 2º, § 2º, IV, k)
l) gineco-obstetrícia; (Origem: PRT MS/GM 479/1999, Art. 2º, § 2º, IV, l)
m) hematologista, e (Origem: PRT MS/GM 479/1999, Art. 2º, § 2º, IV, m)
n) cirurgia pediátrica. (Origem: PRT MS/GM 479/1999, Art. 2º, § 2º, IV, n)
§ 3º Hospitais Tipo III - são hospitais gerais caracterizados como aqueles que contam com recursos tecnológicos e humanos adequados para o atendimento geral das urgências/emergências clínicas, cirúrgicas e traumatológicas, desempenham ainda as atribuições de capacitação, aprimoramento e atualização dos recursos humanos envolvidos com as atividades meio e fim da atenção às urgências/emergências. Devem dispor de: (Origem: PRT MS/GM 479/1999, Art. 2º, § 3º)
I - área física e instalações - compatíveis com as normas do Ministério da Saúde e adequadas para acolhimento e atendimento dos portadores de danos e/ou agravos caracterizados como pequenas, médias ou grandes urgências/emergências, de natureza clínica ou cirúrgica; (Origem: PRT MS/GM 479/1999, Art. 2º, § 3º, I)
II - recursos tecnológicos mínimos e indispensáveis - propedêuticos e/ou terapêuticos, existentes no hospital, a saber: (Origem: PRT MS/GM 479/1999, Art. 2º, § 3º, II)
a) análises clínicas laboratoriais; (Origem: PRT MS/GM 479/1999, Art. 2º, § 3º, II, a)
b) radiologia convencional; (Origem: PRT MS/GM 479/1999, Art. 2º, § 3º, II, b)
c) ultra-sonografia; (Origem: PRT MS/GM 479/1999, Art. 2º, § 3º, II, c)
d) eletrocardiografia; (Origem: PRT MS/GM 479/1999, Art. 2º, § 3º, II, d)
e) unidade de terapia intensiva; (Origem: PRT MS/GM 479/1999, Art. 2º, § 3º, II, f)
f) tomografia computadorizada; (Origem: PRT MS/GM 479/1999, Art. 2º, § 3º, II, g)
g) agência transfusional; (Origem: PRT MS/GM 479/1999, Art. 2º, § 3º, II, h)
h) endoscopia; (Origem: PRT MS/GM 479/1999, Art. 2º, § 3º, II, i)
i) broncoscopia; (Origem: PRT MS/GM 479/1999, Art. 2º, § 3º, II, j)
j) terapia renal substitutiva; (Origem: PRT MS/GM 479/1999, Art. 2º, § 3º, II, k)
k) anestesiologia; (Origem: PRT MS/GM 479/1999, Art. 2º, § 3º, II, l)
l) neurocirurgia, e (Origem: PRT MS/GM 479/1999, Art. 2º, § 3º, II, m)
m) Ecocardiografia. (Origem: PRT MS/GM 479/1999, Art. 2º, § 3º, II, n)
III - outros recursos tecnológicos - próprios ou de terceiros, acessíveis sob a forma de contrato, convênio, comodato, parceria ou compra direta de serviço, com identificação dos prestadores, a saber: (Origem: PRT MS/GM 479/1999, Art. 2º, § 3º, III)
a) hemodinâmica, e (Origem: PRT MS/GM 479/1999, Art. 2º, § 3º, III, a)
b) angiografia; (Origem: PRT MS/GM 479/1999, Art. 2º, § 3º, III, b)
IV - recursos humanos mínimos e indispensáveis - presentes no hospital, capacitados nas áreas de: (Origem: PRT MS/GM 479/1999, Art. 2º, § 3º, IV)
a) clínica médica; (Origem: PRT MS/GM 479/1999, Art. 2º, § 3º, IV, a)
b) clínica pediátrica; (Origem: PRT MS/GM 479/1999, Art. 2º, § 3º, IV, b)
c) cirurgia geral adulto e pediátrico; (Origem: PRT MS/GM 479/1999, Art. 2º, § 3º, IV, c)
d) ortopedia e traumatologia; (Origem: PRT MS/GM 479/1999, Art. 2º, § 3º, IV, d)
e) anestesia; (Origem: PRT MS/GM 479/1999, Art. 2º, § 3º, IV, e)
f) terapia intensiva; (Origem: PRT MS/GM 479/1999, Art. 2º, § 3º, IV, f)
g) odontologia; (Origem: PRT MS/GM 479/1999, Art. 2º, § 3º, IV, g)
h) radiologia; (Origem: PRT MS/GM 479/1999, Art. 2º, § 3º, IV, h)
i) cardiologista, e (Origem: PRT MS/GM 479/1999, Art. 2º, § 3º, IV, i)
j) neurologista (Origem: PRT MS/GM 479/1999, Art. 2º, § 3º, IV, j)
V - outros recursos humanos - alcançáveis, mediante indicação dos profissionais, capacitados nas áreas de: (Origem: PRT MS/GM 479/1999, Art. 2º, § 3º, V)
a) cirurgia vascular; (Origem: PRT MS/GM 479/1999, Art. 2º, § 3º, V, a)
b) toxicologia; (Origem: PRT MS/GM 479/1999, Art. 2º, § 3º, V, b)
c) oftalmologia; (Origem: PRT MS/GM 479/1999, Art. 2º, § 3º, V, c)
d) hemodinâmica; (Origem: PRT MS/GM 479/1999, Art. 2º, § 3º, V, d)
e) angiografia; (Origem: PRT MS/GM 479/1999, Art. 2º, § 3º, V, e)
f) endoscopia digestiva; (Origem: PRT MS/GM 479/1999, Art. 2º, § 3º, V, f)
g) broncoscopia; (Origem: PRT MS/GM 479/1999, Art. 2º, § 3º, V, g)
h) otorrinolaringologia; (Origem: PRT MS/GM 479/1999, Art. 2º, § 3º, V, h)
i) cirurgia bucomaxilofacial.; (Origem: PRT MS/GM 479/1999, Art. 2º, § 3º, V, i)
j) cirurgia plástica; (Origem: PRT MS/GM 479/1999, Art. 2º, § 3º, V, j)
k) gineco-obstetrícia; (Origem: PRT MS/GM 479/1999, Art. 2º, § 3º, V, k)
l) psiquiatria; (Origem: PRT MS/GM 479/1999, Art. 2º, § 3º, V, l)
m) cirurgia torácica, e (Origem: PRT MS/GM 479/1999, Art. 2º, § 3º, V, m)
n) neurocirurgião. (Origem: PRT MS/GM 479/1999, Art. 2º, § 3º, V, n)
§ 4º Ficam entendidos como recursos tecnológicos e humanos acessíveis/alcançáveis aqueles que são necessários ao atendimento aos pacientes em situação de urgência/emergência e pelos quais a unidade hospitalar se responsabiliza, garantindo com recursos do próprio hospital o acesso ao serviço ou profissional. (Origem: PRT MS/GM 479/1999, Art. 2º, § 4º)
Art. 21. As Unidades Hospitalares que preencherem os requisitos constantes do art. 20 e participarem das Centrais de Regulação ou de Mecanismos de Garantia de Referência, passarão a dispor das condições para integrar o Sistema Estadual de Referência Hospitalar em Atendimento de Urgências e Emergências. (Origem: PRT MS/GM 479/1999, Art. 3º)
Art. 22. Os hospitais integrantes do Sistema Estadual de Referência Hospitalar em Atendimento de Urgências e Emergências receberão remuneração adicional, relativa aos procedimentos de internação hospitalar de emergência listados no Anexo 1 do Anexo III , de conformidade com a seguinte classificação e respectivos percentuais: (Origem: PRT MS/GM 479/1999, Art. 4º)
I - Hospital Tipo I - 20%; (Origem: PRT MS/GM 479/1999, Art. 4º, I)
II - Hospital Tipo II - 35%, e (Origem: PRT MS/GM 479/1999, Art. 4º, II)
III - Hospital Tipo III - 50%. (Origem: PRT MS/GM 479/1999, Art. 4º, III)
Parágrafo Único. Os atendimentos às urgências/emergências psiquiátricas somente farão jus à remuneração adicional quando realizadas nos hospitais gerais, sejam tipo II ou III. (Origem: PRT MS/GM 479/1999, Art. 4º, Parágrafo Único)
Art. 23. Para a efetivação do pagamento do adicional, de que trata o art. 22, deverá ser lançado no campo específico da AIH para CARÁTER DE INTERNAÇÃO, o dígito 2 - Emergência em Unidade de Referência. (Origem: PRT MS/GM 479/1999, Art. 5º)
Art. 24. Ficam definidos os procedimentos passíveis de cobrança, na forma dos artigos anteriores, os quais constam do Anexo 1 do Anexo III . (Origem: PRT MS/GM 479/1999, Art. 6º)
Parágrafo Único. A Secretaria de Atenção à Saúde fica autorizada a emitir portarias, incluindo ou excluindo procedimentos objeto deste artigo. (Origem: PRT MS/GM 479/1999, Art. 6º, Parágrafo Único)
Art. 25. O gestor estadual/municipal deverá realizar supervisão nas AIH emitidas, bem como programar e executar a realização de auditorias. (Origem: PRT MS/GM 479/1999, Art. 7º)
Art. 26. O adicional de que trata o art. 22 não será cumulativo com o Índice de Valorização Hospitalar de Emergência (IVH-E). (Origem: PRT MS/GM 479/1999, Art. 8º)
Art. 27. Não serão passíveis de adicional as órteses, próteses e materiais especiais, hemoterapia e procedimentos de alta complexidade em Neurocirurgia. (Origem: PRT MS/GM 479/1999, Art. 9º)
Art. 28. Cada Sistema Estadual de Referência Hospitalar em Atendimento de Urgências e Emergências contará com um número máximo de Unidades Hospitalares Tipos I, II e III, a ser definido pela Secretaria de Atenção à Saúde (SAS/MS), com base em estudos realizados em conjunto com a respectiva secretaria estadual de saúde, em indicadores populacionais e disponibilidade de recursos.
Origem: PRT MS/GM 479/1999, Art. 10)
Art. 29. Cabe ao gestor estadual, após aprovação pela Comissão Intergestores Bipartite, o encaminhamento da proposta de seu Sistema Estadual de Referência Hospitalar em Atendimento de Urgências e Emergências à Secretaria de Atenção à Saúde que, após análise, providenciará o correspondente reajuste financeiro. (Origem: PRT MS/GM 479/1999, Art. 11)
Art. 30. A classificação dos hospitais, bem como sua consequente remuneração adicional, é dinâmica, pressupondo, portanto, que as Comissões Intergestores Bipartite possam solicitar reenquadramento de unidades à Secretaria de Atenção à Saúde (SAS/MS). (Origem: PRT MS/GM 479/1999, Art. 12)
§ 1º Nos casos de reavaliação, a mesma será efetuada considerando o cumprimento integral do disposto neste Capítulo, assim como a disponibilidade de recursos. (Origem: PRT MS/GM 479/1999, Art. 12, § 1º)
§ 2º Caso as Secretarias Estaduais de Saúde já tenham enviado a relação de unidades hospitalares para habilitação, com base nos critérios exigidos pela Portaria GM/MS/Nº 2925/98, revogada pelo art. 15 deste ato, e não tenham solicitado alteração no prazo de 30 (trinta) dias, a SAS/MS procederá à análise documental e à visita de inspeção, definindo a classificação de acordo com os critérios deste Capítulo. (Origem: PRT MS/GM 479/1999, Art. 12, § 2º)
§ 3º Para efeito de programação e elaboração dos projetos, o Ministério da Saúde deverá informar a cada estado os recursos financeiros estimados para remuneração adicional de custeio. (Origem: PRT MS/GM 479/1999, Art. 12, § 3º)
Art. 31. As secretarias estaduais ou municipais de saúde realizarão avaliações semestrais nas unidades, podendo solicitar o descredenciamento, caso seja constatado o não cumprimento das exigências deste Capítulo. (Origem: PRT MS/GM 479/1999, Art. 13)
Art. 32. Nos casos em que todas as unidades indicadas já sejam dotadas dos requisitos de qualificação tecnológica exigidos para as unidades hospitalares do tipo III, parcela dos recursos de investimento poderá ser utilizada em unidades hospitalares estratégicas, que façam parte do Sistema Estadual de Atendimento às Urgências e Emergências, medida que deverá ser devidamente justificada pela Comissão Intergestores Bipartite e aprovada pela SAS/MS. (Origem: PRT MS/GM 479/1999, Art. 14)
CAPÍTULO V
DO PROGRAMA DE APOIO À IMPLANTAÇÃO DOS SISTEMAS ESTADUAIS DE REFERÊNCIA HOSPITALAR PARA ATENDIMENTO DE URGÊNCIAS E EMERGÊNCIAS
Art. 33. Fica instituído o Programa de Apoio à Implantação dos Sistemas Estaduais de Referência Hospitalar para Atendimento de Urgência e Emergência. (Origem: PRT MS/GM 2923/1998, Art. 1º)
Art. 34. Este programa contará com recursos que deverão se alocados de acordo com as necessidades da Unidade Federativa: (Origem: PRT MS/GM 2923/1998, Art. 2º)
I - na área de Assistência Pré-hospitalar; (Origem: PRT MS/GM 2923/1998, Art. 2º, I)
II - nas Centrais de Regulação; (Origem: PRT MS/GM 2923/1998, Art. 2º, II)
III - nos Hospitais de Referência do Sistema Estadual, e (Origem: PRT MS/GM 2923/1998, Art. 2º, III)
IV - em treinamento das respectivas equipes. (Origem: PRT MS/GM 2923/1998, Art. 2º, IV)
CAPÍTULO VI
DAS DISPOSIÇÕES FINAIS
(Origem: PRT MS/GM 2395/2011, CAPÍTULO V
Art. 35. Para garantir a qualidade da gestão das Portas de Entrada Hospitalares de Urgência e dos leitos de retaguarda, as instituições hospitalares contempladas por este Título criarão Núcleos de Acesso e Qualidade Hospitalar, compostos por: (Origem: PRT MS/GM 2395/2011, Art. 27)
I - coordenador da Urgência/Emergência; (Origem: PRT MS/GM 2395/2011, Art. 27, I)
II - coordenador da UTI; (Origem: PRT MS/GM 2395/2011, Art. 27, II)
III - coordenador das Unidades de internação; (Origem: PRT MS/GM 2395/2011, Art. 27, III)
IV - coordenador da central de internação do hospital; e (Origem: PRT MS/GM 2395/2011, Art. 27, IV)
V - representante do gestor local. (Origem: PRT MS/GM 2395/2011, Art. 27, V)
Art. 36. Compete aos Núcleos de Acesso e Qualidade Hospitalar: (Origem: PRT MS/GM 2395/2011, Art. 28)
I - garantir o uso dinâmico dos leitos hospitalares, promovendo a interface com as Centrais de Regulação de urgência e internação; (Origem: PRT MS/GM 2395/2011, Art. 28, I)
II - promover a permanente articulação entre a unidade de urgência e as unidades de internação; (Origem: PRT MS/GM 2395/2011, Art. 28, II)
III - monitorar o tempo de espera para atendimento na emergência e para internação; (Origem: PRT MS/GM 2395/2011, Art. 28, III)
IV - propor mecanismos de avaliação por meio de indicadores clínicos e administrativos; (Origem: PRT MS/GM 2395/2011, Art. 28, IV)
V - propor e acompanhar a adoção de Protocolos clínicos; (Origem: PRT MS/GM 2395/2011, Art. 28, V)
VI - acompanhar o processo de cuidado do paciente, visando ao atendimento no local mais adequado às suas necessidades; (Origem: PRT MS/GM 2395/2011, Art. 28, VI)
VII - articular o conjunto das especialidades clínicas e cirúrgicas, bem como as equipes multiprofissionais, garantindo a integralidade do cuidado intra-hospitalar; (Origem: PRT MS/GM 2395/2011, Art. 28, VII)
VIII - manter a vigilância da taxa média de ocupação e da média de permanência; (Origem: PRT MS/GM 2395/2011, Art. 28, VIII)
IX - garantir uso racional, universal e equitativo dos recursos institucionais, por meio do controle sobre os processos de trabalho; (Origem: PRT MS/GM 2395/2011, Art. 28, IX)
X - atuar junto às equipes na responsabilização pela continuidade do cuidado, por meio da articulação e encaminhamento aos demais serviços da rede; (Origem: PRT MS/GM 2395/2011, Art. 28, X)
XI - monitorar o agendamento cirúrgico, com vistas à otimização da utilização das salas; (Origem: PRT MS/GM 2395/2011, Art. 28, XI)
XII - agilizar a realização de exames necessários; (Origem: PRT MS/GM 2395/2011, Art. 28, XII)
XIII - definir critérios de internação e alta; e (Origem: PRT MS/GM 2395/2011, Art. 28, XIII)
XIV - responder às demandas do Grupo Condutor Estadual da Rede de Atenção às Urgências. (Redação dada pela PRT GM/MS nº 3.260 de 02.12.2020)
Parágrafo Único. Para o alcance dos objetivos estabelecidos neste artigo, cada membro do grupo terá funções específicas cotidianas relativas ao funcionamento do Núcleo de Acesso e Qualidade Hospitalar, articuladas entre si e com o conjunto de coordenadores das diversas especialidades, com agenda conjunta periódica para avaliação das atividades desenvolvidas. (Origem: PRT MS/GM 2395/2011, Art. 28, Parágrafo Único)
Art. 37. A SAS/MS publicará portaria específica com os critérios para a reorganização das Linhas de Cuidado Prioritárias. (Origem: PRT MS/GM 2395/2011, Art. 29)
Art. 38. Este Título organiza o Componente Hospitalar da Rede de Atenção às Urgências no âmbito do SUS. (Origem: PRT MS/GM 2395/2011, Art. 1º)
Parágrafo Único. A organização dar-se-á por meio da ampliação e qualificação das Portas de Entrada Hospitalares de Urgência, das enfermarias clínicas de retaguarda, dos leitos de Cuidados Prolongados e dos leitos de terapia intensiva, e pela reorganização das linhas de cuidados prioritárias de traumatologia, cardiovascular e cerebrovascular, de acordo com os critérios estabelecidos neste Título. (Origem: PRT MS/GM 2395/2011, Art. 1º, Parágrafo Único) (dispositivo acrescentado pela PRT MS/GM 2809/2012)
TÍTULO II
DO COMPONENTE DO SERVIÇO DE ATENDIMENTO MÓVEL DE URGÊNCIA (SAMU 192)
CAPÍTULO I
DAS DIRETRIZES PARA A IMPLANTAÇÃO DO SERVIÇO DE ATENDIMENTO MÓVEL DE URGÊNCIA (SAMU 192) E SUA CENTRAL DE REGULAÇÃO DAS URGÊNCIAS, COMPONENTE DA REDE DE ATENÇÃO ÀS URGÊNCIAS
Art. 39. Este Capítulo define as diretrizes para a implantação do Serviço de Atendimento Móvel de Urgência (SAMU 192) e sua Central de Regulação das Urgências, componentes da Rede de Atenção às Urgências. (Origem: PRT MS/GM 1010/2012, Art. 1º)
Seção I
Das Definições
(Origem: PRT MS/GM 1010/2012, CAPÍTULO I)
Art. 40. Para efeito deste Capítulo, considera-se: (Origem: PRT MS/GM 1010/2012, Art. 2º)
I - SAMU 192: componente assistencial móvel da Rede de Atenção às Urgências que tem como objetivo chegar precocemente à vítima após ter ocorrido um agravo à sua saúde (de natureza clínica, cirúrgica, traumática, obstétrica, pediátrica, psiquiátrica, entre outras) que possa levar a sofrimento, à sequelas ou mesmo à morte, mediante o envio de veículos tripulados por equipe capacitada, acessado pelo número "192" e acionado por uma Central de Regulação das Urgências; (Origem: PRT MS/GM 1010/2012, Art. 2º, I)
II - Central de Regulação das Urgências: estrutura física constituída por profissionais (médicos, telefonistas auxiliares de regulação médica e rádio-operadores) capacitados em regulação dos chamados telefônicos que demandam orientação e/ou atendimento de urgência, por meio de uma classificação e priorização das necessidades de assistência em urgência, além de ordenar o fluxo efetivo das referências e contrarreferências dentro de uma Rede de Atenção; (Origem: PRT MS/GM 1010/2012, Art. 2º, II)
III - Base Descentralizada: infraestrutura que garante tempo-resposta de qualidade e racionalidade na utilização dos recursos do componente SAMU 192 regional ou sediado em Município de grande extensão territorial e/ou baixa densidade demográfica, conforme definido no Plano de Ação Regional, com a configuração mínima necessária para abrigo, alimentação, conforto das equipes e estacionamento da(s) ambulância(s); (Origem: PRT MS/GM 1010/2012, Art. 2º, III)
IV - incentivo: modalidade de repasse de recurso financeiro a ser utilizado tanto para investimento, quanto para custeio; (Origem: PRT MS/GM 1010/2012, Art. 2º, IV)
V - investimento: modalidade de repasse de recurso financeiro para construção, compra de unidades móveis, aquisição de equipamentos permanentes de saúde, de tecnologia de informação e mobiliário; (Origem: PRT MS/GM 1010/2012, Art. 2º, V)
VI - custeio: modalidade de repasse de recurso financeiro para capacitação e educação permanente, manutenção das equipes efetivamente implantadas, reformas, insumos, manutenção de equipamentos e das unidades móveis de urgência; (Origem: PRT MS/GM 1010/2012, Art. 2º, VI)
VII - habilitação: processo pelo qual o SAMU 192 e as Centrais de Regulação das Urgências cumprem determinados requisitos do processo de habilitação, tornando-se aptos ao recebimento dos incentivos financeiros repassados pelo Ministério da Saúde, tanto para investimento quanto para custeio; (Origem: PRT MS/GM 1010/2012, Art. 2º, VII)
VIII - qualificação: processo pelo qual o componente SAMU 192 regional já habilitado cumpre requisitos de qualificação estabelecidos neste Capítulo, passando a fazer jus a novos valores de custeio; (Origem: PRT MS/GM 1010/2012, Art. 2º, VIII)
IX - Indicadores do SAMU 192: situações utilizadas pelo Ministério da Saúde para avaliação do funcionamento do SAMU 192 no Brasil; (Origem: PRT MS/GM 1010/2012, Art. 2º, IX)
X - Coordenador do Serviço: profissional oriundo da área da saúde, com experiência e conhecimento comprovados na atividade de atendimento pré-hospitalar às urgências e de gerenciamento de serviços e sistemas; (Origem: PRT MS/GM 1010/2012, Art. 2º, X)
XI - Responsável Técnico: profissional médico responsável pelas atividades médicas do serviço; (Origem: PRT MS/GM 1010/2012, Art. 2º, XI)
XII - Responsável de Enfermagem: profissional enfermeiro responsável pelas atividades de enfermagem; e (Origem: PRT MS/GM 1010/2012, Art. 2º, XII)
XIII - Médicos Reguladores: profissionais médicos que, com base nas informações colhidas dos usuários, quando estes acionam a central de regulação, são os responsáveis pelo gerenciamento, definição e operacionalização dos meios disponíveis e necessários para responder a tais solicitações, utilizando-se de protocolos técnicos e da faculdade de arbitrar sobre os equipamentos de saúde do sistema necessários ao adequado atendimento do paciente. (Origem: PRT MS/GM 1010/2012, Art. 2º, XIII)
Parágrafo Único. Os indicadores do SAMU 192 são: (Origem: PRT MS/GM 1010/2012, Art. 2º, Parágrafo Único)
I - número geral de ocorrências atendidas no período; (Origem: PRT MS/GM 1010/2012, Art. 2º, Parágrafo Único, I)
II - tempo mínimo, médio e máximo de resposta; (Origem: PRT MS/GM 1010/2012, Art. 2º, Parágrafo Único, II)
III - identificação dos motivos dos chamados; (Origem: PRT MS/GM 1010/2012, Art. 2º, Parágrafo Único, III)
IV - quantitativo de chamados, orientações médicas, saídas de Unidade de Suporte Avançado (USA) e Unidade de Suporte Básico (USB); (Origem: PRT MS/GM 1010/2012, Art. 2º, Parágrafo Único, IV)
V - localização das ocorrências; (Origem: PRT MS/GM 1010/2012, Art. 2º, Parágrafo Único, V)
VI - idade e sexo dos pacientes atendidos; (Origem: PRT MS/GM 1010/2012, Art. 2º, Parágrafo Único, VI)
VII - identificação dos dias da semana e horários de maior pico de atendimento; (Origem: PRT MS/GM 1010/2012, Art. 2º, Parágrafo Único, VII)
VIII - identificação dos dias da semana e horários de maior pico de atendimento; e (Origem: PRT MS/GM 1010/2012, Art. 2º, Parágrafo Único, VIII)
IX - pacientes (número absoluto e percentual) referenciados aos demais componentes da rede, por tipo de estabelecimento. (Origem: PRT MS/GM 1010/2012, Art. 2º, Parágrafo Único, IX)
Seção II
Da Composição do Componente SAMU 192
(Origem: PRT MS/GM 1010/2012, CAPÍTULO II)
Subseção I
Da Central de Regulação das Urgências
(Origem: PRT MS/GM 1010/2012, CAPÍTULO II, Seção I)
Art. 41. A Central de Regulação das Urgências terá equipe composta por: (Origem: PRT MS/GM 1010/2012, Art. 3º)
I - Médicos com capacitação em regulação médica das urgências (MR); (Origem: PRT MS/GM 1010/2012, Art. 3º, I)
II - Técnico Auxiliar de Regulação Médica (TARM); e (Origem: PRT MS/GM 1010/2012, Art. 3º, II)
III - Radio-Operador (RO). (Origem: PRT MS/GM 1010/2012, Art. 3º, III)
Art. 42. As Centrais de Regulação das Urgências deverão seguir os quantitativos mínimos de profissionais estabelecidos no Anexo 3 do Anexo III e totais de profissionais estabelecidos no Anexo LXXXIII da Portaria de Consolidação nº 6. (Origem: PRT MS/GM 1010/2012, Art. 4º)
Subseção II
Das Bases Descentralizadas
(Origem: PRT MS/GM 1010/2012, CAPÍTULO II, Seção II)
Art. 43. As Bases Descentralizadas poderão existir sempre que se fizer necessária infraestrutura que garanta tempo-resposta de qualidade e racionalidade na utilização dos recursos do componente SAMU 192 regional ou sediado em Município de grande extensão territorial e/ou baixa densidade demográfica, conforme definido no Plano de Ação Regional, com a configuração mínima necessária para abrigo, alimentação, conforto das equipes e estacionamento da(s) ambulância(s). (Origem: PRT MS/GM 1010/2012, Art. 5º)
Parágrafo Único. As Bases Descentralizadas deverão seguir a estrutura física padronizada pelo Ministério da Saúde, incluída a padronização visual. (Origem: PRT MS/GM 1010/2012, Art. 5º, Parágrafo Único)
Subseção III
Das Unidades Móveis
(Origem: PRT MS/GM 1010/2012, CAPÍTULO II, Seção III)
Art. 44. As unidades móveis para atendimento de urgência podem ser das seguintes espécies: (Origem: PRT MS/GM 1010/2012, Art. 6º)
I - Unidade de Suporte Básico de Vida Terrestre: tripulada por no mínimo 2 (dois) profissionais, sendo um condutor de veículo de urgência e um técnico ou auxiliar de enfermagem; (Origem: PRT MS/GM 1010/2012, Art. 6º, I)
II - Unidade de Suporte Avançado de Vida Terrestre: tripulada por no mínimo 3 (três) profissionais, sendo um condutor de veículo de urgência, um enfermeiro e um médico; (Origem: PRT MS/GM 1010/2012, Art. 6º, II)
III - Equipe de Aeromédico: composta por no mínimo um médico e um enfermeiro; (Origem: PRT MS/GM 1010/2012, Art. 6º, III)
IV - Equipe de Embarcação: composta por no mínimo 2 (dois) ou 3 (três) profissionais, de acordo com o tipo de atendimento a ser realizado, contando com o condutor da embarcação e um auxiliar/técnico de enfermagem, em casos de suporte básico de vida, e um médico e um enfermeiro, em casos de suporte avançado de vida; (Origem: PRT MS/GM 1010/2012, Art. 6º, IV)
V - Motolância: conduzida por um profissional de nível técnico ou superior em enfermagem com treinamento para condução de motolância; e (Origem: PRT MS/GM 1010/2012, Art. 6º, V)
VI - Veículo de Intervenção Rápida (VIR): tripulado por no mínimo um condutor de veículo de urgência, um médico e um enfermeiro. (Origem: PRT MS/GM 1010/2012, Art. 6º, VI)
Parágrafo Único. Situações excepcionais serão analisadas pela área técnica da Coordenação-Geral de Urgência e Emergência, do Departamento de Atenção Hospitalar e de Urgência, da Secretaria de Atenção à Saúde, do Ministério da Saúde (CGUE/DAHU/SAS/MS), no sentido de se disponibilizar o tipo de unidade móvel mais adequado às peculiaridades regionais. (Origem: PRT MS/GM 1010/2012, Art. 6º, Parágrafo Único)
Seção III
Da Regionalização
(Origem: PRT MS/GM 1010/2012, CAPÍTULO III)
Art. 45. O componente SAMU 192 será regionalizado, a fim de ampliar o acesso às populações dos municípios em todo o território nacional, por meio de diretrizes e parâmetros técnicos definidos pelo Capítulo I do Título II do Livro II. (Origem: PRT MS/GM 1010/2012, Art. 7º)
§ 1º Cada região terá um Plano de Ação Regional da Rede de Atenção às Urgências, nos termos definidos em ato do Ministro de Estado da Saúde. (Origem: PRT MS/GM 1010/2012, Art. 7º, § 1º)
§ 2º Para o planejamento, implantação e implementação da regionalização, interiorização e ampliação do acesso ao SAMU 192, deverá ser utilizado, prioritariamente, o parâmetro de tempo-resposta, ou seja, o tempo adequado tecnicamente transcorrido entre a ocorrência do evento de urgência e emergência e a intervenção necessária. (Origem: PRT MS/GM 1010/2012, Art. 7º, § 2º)
Art. 46. A regionalização é pré-requisito para análise do componente SAMU 192 do Plano de Ação Regional e poderá ocorrer das seguintes formas: (Origem: PRT MS/GM 1010/2012, Art. 8º)
I - regionalização do SAMU 192 com proposta de agrupamento de Centrais de Regulação das Urgências municipais ou regionais já existentes; (Origem: PRT MS/GM 1010/2012, Art. 8º, I)
II - regionalização do SAMU 192 com proposta de incorporação de novos Municípios às Centrais de Regulação das Urgências já existentes; e (Origem: PRT MS/GM 1010/2012, Art. 8º, II)
III - implantação de novas Centrais Regionais de Regulação das Urgências. (Origem: PRT MS/GM 1010/2012, Art. 8º, III)
§ 1º O componente SAMU 192 contemplará a rede de urgência em caráter regional, corroborando os propósitos da assistência nas redes de atenção e de acordo com o Plano de Ação Regional da Rede de Atenção às Urgências, garantindo a integralidade do cuidado e a melhoria do acesso. (Origem: PRT MS/GM 1010/2012, Art. 8º, § 1º)
§ 2º A Rede de Atenção às Urgências estará integrada por sistemas de informação e comunicação que lhe permita a perfeita compreensão das várias situações, o exercício da Telessaúde e, consequentemente, a adequada atenção aos pacientes. (Origem: PRT MS/GM 1010/2012, Art. 8º, § 2º)
Art. 47. Os municípios com população igual ou superior a 500.000 (quinhentos mil) habitantes que já possuem SAMU 192 poderão constituir por si só uma região, para fins de implantação de Central de Regulação das Urgências, desde que todos os Municípios do seu entorno já estejam cobertos por outra Central de Regulação das Urgências. (Origem: PRT MS/GM 1010/2012, Art. 9º)
Art. 48. Projetos regionais com população inferior a 350.000 (trezentos e cinquenta mil) habitantes serão analisadas pela área técnica da CGUE/DAHU/SAS/MS, no sentido de se buscar a adequação da cobertura do componente SAMU 192 às peculiaridades regionais que estarão detalhadas no respectivo projeto. (Origem: PRT MS/GM 1010/2012, Art. 10)
Seção IV
Da Capacitação
(Origem: PRT MS/GM 1010/2012, CAPÍTULO IV)
Art. 49. O componente SAMU 192 deverá dispor de programa de capacitação permanente. (Origem: PRT MS/GM 1010/2012, Art. 11)
Parágrafo Único. A capacitação será promovida preferencialmente de forma direta pela Rede de Atenção às Urgências. (Origem: PRT MS/GM 1010/2012, Art. 11, Parágrafo Único)
Seção V
Das Disposições Gerais
(Origem: PRT MS/GM 1010/2012, CAPÍTULO VII)
Art. 50. A doação das unidades móveis se dará na fase de implantação do componente SAMU 192, mediante análise pela área técnica da Coordenação-Geral de Urgência e Emergência, do Departamento de Atenção Hospitalar e de Urgência, da Secretaria de Atenção à Saúde, do Ministério da Saúde (CGUE/DAHU/SAS/MS). (Origem: PRT MS/GM 1010/2012, Art. 42)
Parágrafo Único. As solicitações de ampliação e renovação de frota e reserva técnica serão analisadas pela área técnica da CGUE/DAHU/SAS/MS e poderão ser atendidas quando houver disponibilidade por parte do Ministério da Saúde, desde que estejam em conformidade com a legislação de regência e com os critérios constantes do endereço eletrônico www.saude.gov.br/samu. (Origem: PRT MS/GM 1010/2012, Art. 42, Parágrafo Único)
Art. 51. Compete à CGUE/DAHU/SAS/MS adotar todas as providências necessárias à plena aplicação das recomendações contidas neste Capítulo. (Origem: PRT MS/GM 1010/2012, Art. 43)
Art. 52. As regras e fluxos para os processos de recursos referentes ao processo de negociação, análise, aprovação e implantação deste componente serão aquelas vigentes no âmbito do Ministério da Saúde. (Origem: PRT MS/GM 1010/2012, Art. 44)
Art. 53. Para os efeitos do disposto neste Capítulo, ao Distrito Federal compete os direitos e obrigações reservados aos Estados e Municípios. (Origem: PRT MS/GM 1010/2012, Art. 45)
Art. 54. Fica determinada a inserção das Centrais de Regulação das Urgências e das Unidades Móveis da Rede de Atenção às Urgências no Sistema de Cadastro Nacional de Estabelecimentos de Saúde (SCNES), conforme a Portaria nº 804/SAS/MS, de 2011. (Origem: PRT MS/GM 1010/2012, Art. 46)
§ 1º As Centrais de Regulação das Urgências e as Unidades Móveis da Rede de Atenção às Urgências serão consideradas estabelecimentos de saúde do SUS na área de Atenção às Urgências. (Origem: PRT MS/GM 1010/2012, Art. 46, § 1º)
§ 2º A SAS/MS editará ato específico contendo orientações para o cumprimento do disposto no "caput" e no § 1º. (Origem: PRT MS/GM 1010/2012, Art. 46, § 2º)
§ 3º Os estabelecimentos de saúde descritos no § 1º deste artigo deverão adequar o cadastramento no SCNES, no prazo máximo de 60 (sessenta) dias, após a publicação do ato referido no § 2º. (Origem: PRT MS/GM 1010/2012, Art. 46, § 3º)
§ 4º Caberá à Coordenação-Geral dos Sistemas de Informação do Departamento de Regulação, Avaliação e Controle de Sistemas (CGSI/DRAC/SAS/MS) efetivar os procedimentos necessários junto ao Departamento de Informática do SUS (DATASUS), para o cumprimento do disposto neste artigo. (Origem: PRT MS/GM 1010/2012, Art. 46, § 4º)
CAPÍTULO II
DAS ATRIBUIÇÕES DAS CENTRAIS DE REGULAÇÃO MÉDICA DE URGÊNCIAS E O DIMENSIONAMENTO TÉCNICO PARA A ESTRUTURAÇÃO E OPERACIONALIZAÇÃO DAS CENTRAIS SAMU-192
Art. 55. Ficam estabelecidos, na forma do Anexo 4 do Anexo III , as atribuições gerais e específicas das centrais de regulação médica de urgências e o dimensionamento técnico para a estruturação e operacionalização das Centrais SAMU-192. (Origem: PRT MS/GM 2657/2004, Art. 1º)
Art. 56. A Secretaria de Atenção à Saúde, em seu âmbito de atuação, adotará as providências necessárias à plena aplicação do disposto neste Capítulo. (Origem: PRT MS/GM 2657/2004, Art. 2º)
CAPÍTULO III
DO VEÍCULO MOTOCICLETA - MOTOLÂNCIA COMO INTEGRANTE DA FROTA DE INTERVENÇÃO DO SERVIÇO DE ATENDIMENTO MÓVEL DE URGÊNCIA EM TODA A REDE SAMU 192 E DEFINE CRITÉRIOS TÉCNICOS PARA SUA UTILIZAÇÃO
Art. 57. Ficam instituídas as motocicletas (motolâncias) como mais um recurso móvel disponível e integrado à frota do SAMU 192, para o atendimento rápido, principalmente das pessoas acometidas por agravos agudos (tempo-dependentes) e ficam aprovados os Anexos 5, 6 e 7 do Anexo III , tendo como complemento o Caderno de Orientações Técnicas da Urgência e Emergência. (Origem: PRT MS/GM 2971/2008, Art. 1º)
§ 1º O quantitativo de motocicletas a ser distribuído acompanhará o número de ambulâncias habilitadas em cada serviço, preferencialmente, à proporção de uma motocicleta para cada Unidade de Suporte Avançado (USA) e uma a cada duas Unidades de Suporte Básico (USB). (Origem: PRT MS/GM 2971/2008, Art. 1º, § 1º)
§ 2º Poderão ser adicionadas unidades à frota de cada serviço considerando-se a realidade e a necessidade técnica de acordo com a especificidade de cada SAMU 192. (Origem: PRT MS/GM 2971/2008, Art. 1º, § 2º)
§ 3º As motocicletas deverão ser utilizadas exclusivamente em intervenções do SAMU 192, sob regulação médica, de acordo com as orientações contidas no Anexo 7 do Anexo III . (Origem: PRT MS/GM 2971/2008, Art. 1º, § 3º)
Art. 58. As motolâncias serão adquiridas pelo Ministério da Saúde e cedidas mediante termo de doação, aos SAMU 192, conforme diretrizes e parâmetros gerais estabelecidos pelo Capítulo III do Título II do Livro II. (Origem: PRT MS/GM 2971/2008, Art. 2º)
Art. 59. As motocicletas deverão dispor, minimamente, dos seguintes equipamentos e materiais: (Origem: PRT MS/GM 2971/2008, Art. 4º)
I - cilindro de oxigênio de alumínio compatível com o volume do baú de carga ou da mochila própria para transporte; Colar cervical (P, M, G); (Origem: PRT MS/GM 2971/2008, Art. 4º, I)
II - desfibrilador externo automático (DEA); (Origem: PRT MS/GM 2971/2008, Art. 4º, II)
III - luvas de procedimento e estéreis; (Origem: PRT MS/GM 2971/2008, Art. 4º, III)
IV - ataduras, compressas, gazes; (Origem: PRT MS/GM 2971/2008, Art. 4º, IV)
V - talas de imobilização de diversos tamanhos; (Origem: PRT MS/GM 2971/2008, Art. 4º, V)
VI - material de venopunção (incluindo seringas e cateteres de diversos tamanhos); (Origem: PRT MS/GM 2971/2008, Art. 4º, VI)
VII - material de via aérea básica (cânula de Guedel, máscara de oxigênio com reservatório, cateteres de O², ressuscitador manual adulto/infantil com reservatório); (Origem: PRT MS/GM 2971/2008, Art. 4º, VII)
VIII - estetoscópio e esfigmomanômetro; (Origem: PRT MS/GM 2971/2008, Art. 4º, VIII)
IX - oxímetro portátil; e (Origem: PRT MS/GM 2971/2008, Art. 4º, IX)
X - equipamento de proteção individual completo (tanto os itens previstos para a área da saúde quanto os necessários para a segurança na condução de motocicletas). (Origem: PRT MS/GM 2971/2008, Art. 4º, X)
§ 1º Será fornecido pelo Ministério da Saúde o Desfibrilador Externo Automático (DEA); oxímetro portátil e cilindro de oxigênio de alumínio compatível com o volume do baú de carga ou da mochila própria para transporte. (Origem: PRT MS/GM 2971/2008, Art. 4º, § 1º)
§ 2º Medicamentos e soluções poderão ser utilizados, desde que sempre sob orientação do Médico Regulador da Central de Regulação das Urgências (SAMU 192) e de acordo com protocolos padronizados pelo serviço, a fim de propiciar o rápido início do atendimento no local, até a chegada de outras equipes ou conforme o que for determinado pela regulação médica. (Origem: PRT MS/GM 2971/2008, Art. 4º, § 2º)
Art. 60. O grafismo da motocicleta do SAMU 192 deverá seguir o padrão definido pelo Ministério da Saúde, conforme modelo constante do Anexo 6 do Anexo III . (Origem: PRT MS/GM 2971/2008, Art. 5º)
Art. 61. A Secretaria de Atenção à Saúde, por intermédio da Coordenação-Geral de Urgência e Emergência do Departamento de Atenção Hospitalar e de Urgência, adotará as medidas necessárias à plena aplicação das recomendações contidas no ato ora publicado. (Origem: PRT MS/GM 2971/2008, Art. 9º)
Art. 62. Para os efeitos do disposto neste Capítulo, o Distrito Federal será tratado como estado, no que couber, e de acordo com suas peculiaridades de ente federado, nos termos da Constituição. (Origem: PRT MS/GM 2971/2008, Art. 10)
TÍTULO III
DO COMPONENTE SALA DE ESTABILIZAÇÃO (SE) DA REDE DE ATENÇÃO ÀS URGÊNCIAS
Art. 63. Este Título estabelece as diretrizes e cria mecanismos para implantação do componente Sala de Estabilização (SE) da Rede de Atenção às Urgências no SUS, em conformidade com o Anexo III. (Origem: PRT MS/GM 2338/2011, Art. 1º)
Art. 64. A Sala de Estabilização (SE) é a estrutura que funciona como local de assistência temporária e qualificada para estabilização de pacientes críticos/graves, para posterior encaminhamento a outros pontos da rede de atenção à saúde, observadas as seguintes diretrizes: (Origem: PRT MS/GM 2338/2011, Art. 2º)
I - funcionamento nas 24 (vinte e quatro) horas do dia e nos 7 (sete) dias da semana; (Origem: PRT MS/GM 2338/2011, Art. 2º, I)
II - equipe interdisciplinar compatível com suas atividades; e (Origem: PRT MS/GM 2338/2011, Art. 2º, II)
III - funcionamento conforme protocolos clínicos e procedimentos administrativos estabelecidos e/ou adotados pelo gestor responsável. (Origem: PRT MS/GM 2338/2011, Art. 2º, III)
§ 1º Paciente crítico/grave é aquele que se encontra em risco iminente de perder a vida ou função de órgão/sistema do corpo humano, bem como aquele em frágil condição clínica decorrente de trauma ou outras condições relacionadas a processos que requeiram cuidado imediato clínico, cirúrgico, gineco-obstétrico ou em saúde mental. (Origem: PRT MS/GM 2338/2011, Art. 2º, § 1º)
§ 2º Assistência qualificada é a assistência prestada por profissionais de saúde capacitados ao pleno exercício dos protocolos clínicos firmados para o funcionamento adequado da SE. (Origem: PRT MS/GM 2338/2011, Art. 2º, § 2º)
Art. 65. A SE deve ser localizada em unidades ou serviços da Rede de Atenção à Saúde, devendo ser observados os seguintes requisitos para a sua implantação: (Origem: PRT MS/GM 2338/2011, Art. 3º)
I - cobertura regional do componente SAMU 192 para a localidade de instalação da SE ou configuração da SE como base descentralizada do componente SAMU 192, de suporte avançado ou básico de vida, garantindo complementaridade da assistência local ou por telemedicina; (Origem: PRT MS/GM 2338/2011, Art. 3º, I)
II - localização da SE em Município que ocupe posição estratégica em relação à Rede de Atenção às Urgências, objetivando menor tempo-resposta para atendimento e encaminhamento aos demais serviços de saúde referenciados do Plano de Ação Regional; (Origem: PRT MS/GM 2338/2011, Art. 3º, II)
III - configuração da SE como serviço de apoio ao atendimento, transporte e/ou transferência de pacientes críticos/graves em locais com grande extensão territorial ou de característica rural ou com isolamento geográfico de comunidades; (Origem: PRT MS/GM 2338/2011, Art. 3º, III)
IV - instalação da SE em serviços de saúde, públicos ou filantrópicos, preferencialmente em Hospitais de Pequeno Porte, habilitados ou não, com até 50 (cinquenta) leitos e fora da área de abrangência de UPA 24 horas, podendo também ser instalada em outras unidades tipo Unidade Básica de Saúde (UBS) e Unidade Mista, desde que garantidas as condições para seu funcionamento integral por 24 (vinte e quatro) horas em todos os dias da semana; (Redação dada pela PRT GM/MS n° 1.997 de 24.11.2023)
V - presença de equipe mínima de saúde composta por um médico, um enfermeiro e pessoal técnico com disponibilidade para assistência imediata na SE aos pacientes críticos/graves admitidos, nas 24 (vinte e quatro) horas do dia e em todos os dias da semana; e (Origem: PRT MS/GM 2338/2011, Art. 3º, V)
VI - treinamento e qualificação da equipe atuante na SE para atendimento de urgências. (Origem: PRT MS/GM 2338/2011, Art. 3º, VI)
§ 1º A SE deve ser implantada com a observância dos parâmetros constantes do Anexo 9 do Anexo III . (Origem: PRT MS/GM 2338/2011, Art. 3º, § 1º)
§ 2º Situações excepcionais serão discutidas e pactuadas na Comissão Intergestores Regional (CIR) e na Comissão Intergestores Bipartite (CIB) e posteriormente enviadas para análise do Ministério da Saúde. (Origem: PRT MS/GM 2338/2011, Art. 3º, § 2º)
Art. 66. A SE deve atender às orientações gerais, diretrizes e parâmetros estabelecidos neste Título e na Política Nacional de Atenção às Urgências, especialmente com relação à: (Origem: PRT MS/GM 2338/2011, Art. 4º)
I - observância do Anexo 8 do Anexo III , no tocante à estrutura física, ao mobiliário e aos materiais e equipamentos mínimos definidos para a SE; e (Origem: PRT MS/GM 2338/2011, Art. 4º, I)
II - observância do modelo definido pelo Ministério da Saúde no tocante à caracterização visual das unidades, conforme disponível no endereço eletrônico http://www.saude.gov.br/sas. (Origem: PRT MS/GM 2338/2011, Art. 4º, II)
Parágrafo Único. As ações das SE devem ser incluídas nos Planos de Ação Regional das Redes de Atenção às Urgências, conforme determina o Anexo III. (Origem: PRT MS/GM 2338/2011, Art. 4º, Parágrafo Único)
Art. 67. Constituem-se responsabilidades da SE: (Origem: PRT MS/GM 2338/2011, Art. 5º)
I - articular-se com a Rede de Atenção Básica, SAMU 192, unidades hospitalares, unidades de apoio diagnóstico e terapêutico e com outros serviços de atenção à saúde do sistema de saúde da região, construindo fluxos coerentes e efetivos; (Origem: PRT MS/GM 2338/2011, Art. 5º, I)
II - fornecer retaguarda aos pacientes críticos e graves atendidos em regime de urgência no âmbito da Atenção Básica; (Origem: PRT MS/GM 2338/2011, Art. 5º, II)
III - realizar atendimentos e procedimentos médicos e de enfermagem adequados aos casos críticos ou de maior gravidade; (Origem: PRT MS/GM 2338/2011, Art. 5º, III)
IV - encaminhar os pacientes, após estabilização clínica, para internação em serviços hospitalares, por meio do Complexo Regulador, ou para as portas de urgência referenciadas pela Central de Regulação Médica das Urgências; (Origem: PRT MS/GM 2338/2011, Art. 5º, IV)
V - prover atendimento e/ou referenciamento adequado a serviço de saúde hierarquizado, regulado e integrado à rede Atenção às Urgências da região a partir da complexidade clínica e traumática do usuário; (Origem: PRT MS/GM 2338/2011, Art. 5º, V)
VI - referenciar e contrarreferenciar para os demais serviços de atenção integrantes da rede de atenção à saúde, proporcionando continuidade ao tratamento com impacto positivo no quadro de saúde individual e coletivo; e (Origem: PRT MS/GM 2338/2011, Art. 5º, VI)
VII - solicitar retaguarda técnica ao SAMU 192, sempre que a gravidade/complexidade dos casos ultrapassarem a capacidade instalada da SE. (Origem: PRT MS/GM 2338/2011, Art. 5º, VII)
Art. 68. Constituem-se responsabilidades do gestor responsável pela SE: (Origem: PRT MS/GM 2338/2011, Art. 6º)
I - garantir apoio técnico e logístico para o bom funcionamento da SE; (Origem: PRT MS/GM 2338/2011, Art. 6º, I)
II - estabelecer e/ou adotar protocolos clínicos e procedimentos administrativos para o adequado funcionamento da SE; e (Origem: PRT MS/GM 2338/2011, Art. 6º, II)
III - implantar processo de Acolhimento com Classificação de Risco, em concordância e articulação com outras unidades de urgência e de acordo com o Plano de Ação Regional. (Origem: PRT MS/GM 2338/2011, Art. 6º, III)
Art. 69. Para os fins do disposto neste Título, ao Distrito Federal competem os direitos e obrigações reservados aos Estados e aos Municípios. (Origem: PRT MS/GM 2338/2011, Art. 12)
TÍTULO IV
DO COMPONENTE UNIDADES DE PRONTO ATENDIMENTO (UPA 24H) E O CONJUNTO DE SERVIÇOS DE URGÊNCIA 24 HORAS
Art. 70. Ficam definidas as diretrizes de modelo assistencial e financiamento de UPA 24h de Pronto Atendimento, como componente da Rede de Atenção às Urgências (RAU), no âmbito do Sistema Único de Saúde (SUS). (Origem: PRT MS/GM 10/2017, Art. 1º)
CAPÍTULO I
DAS DEFINIÇÕES
(Origem: PRT MS/GM 10/2017, CAPÍTULO I)
Art. 71. Para os fins deste Título, considera-se: (Origem: PRT MS/GM 10/2017, Art. 2º)
I - UPA 24h: estabelecimento de saúde de complexidade intermediária, articulado com a Atenção Básica, o Serviço de Atendimento Móvel de Urgência - SAMU 192, a Atenção Domiciliar e a Atenção Hospitalar, a fim de possibilitar o melhor funcionamento da RAU; (Origem: PRT MS/GM 10/2017, Art. 2º, I)
II - UPA 24h Nova: UPA 24h construída com recursos do incentivo financeiro de investimento para a construção de que trata este Capítulo ou construída com recursos próprios do ente federativo, atendendo às regras e diretrizes deste Capítulo, desde a sua inauguração. (Redação dada pela PRT GM/MS n° 1.997 de 24.11.2023)
III - UPA 24h Ampliada: UPA 24h construída, a partir do acréscimo de área com adequação física dos estabelecimentos de saúde denominados Policlínica; Pronto Atendimento; Pronto socorro Especializado; Pronto Socorro Geral; e, Unidades Mistas, já cadastrados no Sistema de Cadastro Nacional de Estabelecimentos de Saúde - SCNES; (Origem: PRT MS/GM 10/2017, Art. 2º, III)
IV - gestor: Chefe do Poder Executivo estadual, distrital ou municipal ou Secretário de Saúde estadual, distrital ou municipal; (Origem: PRT MS/GM 10/2017, Art. 2º, IV)
V - classificação de Risco: ferramenta de apoio à decisão clínica, no formato de protocolo, com linguagem universal para as urgências clínicas e traumáticas, que deve ser utilizado por profissionais (médicos ou enfermeiros) capacitados, com o objetivo de identificar a gravidade do paciente e permitir o atendimento rápido, em tempo oportuno e seguro de acordo com o potencial de risco e com base em evidências científicas existentes; (Origem: PRT MS/GM 10/2017, Art. 2º, V)
VI - acolhimento: diretriz da Política Nacional de Humanização - PNH que determina o cuidado do paciente que envolva a sua escuta qualificada e o respeito às suas especificidades, com resolutividade e responsabilização; e (Origem: PRT MS/GM 10/2017, Art. 2º, VI)
VII - segurança do Paciente: é a redução do risco de danos desnecessários relacionados aos cuidados de saúde, para um mínimo aceitável. (Origem: PRT MS/GM 10/2017, Art. 2º, VII)
CAPÍTULO II
DAS DIRETRIZES DA UPA 24h
(Origem: PRT MS/GM 10/2017, CAPÍTULO II)
Art. 72. São diretrizes da UPA 24h: (Origem: PRT MS/GM 10/2017, Art. 3º)
I - funcionamento ininterrupto 24 (vinte e quatro) horas e em todos os dias da semana, incluindo feriados e pontos facultativos; (Origem: PRT MS/GM 10/2017, Art. 3º, I)
II - equipe assistencial multiprofissional com quantitativo de profissionais compatível com a necessidade de atendimento com qualidade, considerando a operacionalização do serviço, o tempo - resposta, a garantia do acesso ao paciente e o custo-efetividade, em conformidade com a necessidade da Rede de Atenção à Saúde - RAS e as normativas vigentes, inclusive as resoluções dos conselhos de classe profissional; (Origem: PRT MS/GM 10/2017, Art. 3º, II)
III - acolhimento; e (Origem: PRT MS/GM 10/2017, Art. 3º, III)
IV - classificação de risco (Origem: PRT MS/GM 10/2017, Art. 3º, IV)
Art. 73. As ações das UPA 24h deverão fazer parte do planejamento da Rede de Atenção às Urgências (RAU), a qual se encontra vinculada, bem como incluídas no Plano de Ação Regional da RAU, conforme Portaria nº 1.600/GM/MS, de 7 de julho de 2011. (Origem: PRT MS/GM 10/2017, Art. 4º)
Art. 74. Considerar-se-á a UPA 24h em efetivo funcionamento quando desempenhar as seguintes atividades: (Origem: PRT MS/GM 10/2017, Art. 5º)
I - acolher os pacientes e seus familiares em situação de urgência e emergência, sempre que buscarem atendimento na UPA 24h; (Origem: PRT MS/GM 10/2017, Art. 5º, I)
II - articular-se com a Atenção Básica, o SAMU 192, a Atenção Domiciliar e a Atenção Hospitalar, bem como com os serviços de apoio diagnóstico e terapêutico e outros serviços de atenção à saúde, por meio de fluxos lógicos e efetivos de referência e contrarreferência, ordenados pelas Centrais de Regulação de Urgências e complexos reguladores instalados nas regiões de saúde; (Origem: PRT MS/GM 10/2017, Art. 5º, II)
III - prestar atendimento resolutivo e qualificado aos pacientes acometidos por quadros agudos ou agudizados de natureza clínica, e prestar o primeiro atendimento aos casos de natureza cirúrgica e de trauma, estabilizando os pacientes e realizando a investigação diagnóstica inicial, de modo a definir a conduta necessária para cada caso, bem como garantir o referenciamento dos pacientes que necessitarem de atendimento; (Origem: PRT MS/GM 10/2017, Art. 5º, III)
IV - funcionar como local de estabilização de pacientes atendidos pelo SAMU 192; (Origem: PRT MS/GM 10/2017, Art. 5º, IV)
V - realizar consulta médica em regime de pronto atendimento nos casos de menor gravidade; (Origem: PRT MS/GM 10/2017, Art. 5º, V)
VI - realizar atendimentos e procedimentos médicos e de enfermagem adequados aos casos demandados à UPA 24h; (Origem: PRT MS/GM 10/2017, Art. 5º, VI)
VII - prestar apoio diagnóstico e terapêutico conforme a sua complexidade; e (Origem: PRT MS/GM 10/2017, Art. 5º, VII)
VIII - manter pacientes em observação, por até 24 horas, para elucidação diagnóstica ou estabilização clínica, e encaminhar aqueles que não tiveram suas queixas resolvidas com garantia da continuidade do cuidado para internação em serviços hospitalares de retaguarda, por meio da regulação do acesso assistencial. (Origem: PRT MS/GM 10/2017, Art. 5º, VIII)
Parágrafo Único. O apoio diagnóstico da UPA 24h poderá ser realizado em outro estabelecimento de saúde, desde que seja justificado pelo gestor, considerando a operacionalização do serviço, o tempo-resposta, a garantia do acesso ao paciente e o custo-efetividade. (Origem: PRT MS/GM 10/2017, Art. 5º, Parágrafo Único)
CAPÍTULO III
DO MODELO DE ORGANIZAÇÃO ASSISTENCIAL DA UPA 24H
(Origem: PRT MS/GM 10/2017, CAPÍTULO III)
Art. 75. Compete ao gestor responsável pela UPA 24h: (Origem: PRT MS/GM 10/2017, Art. 6º)
I - implantar diretrizes de acolhimento e classificação de risco, em conformidade com este Título; (Origem: PRT MS/GM 10/2017, Art. 6º, I)
II - adotar protocolos clínicos de atendimento e de procedimentos administrativos; (Origem: PRT MS/GM 10/2017, Art. 6º, II)
III - garantir apoio técnico e logístico para o funcionamento adequado da UPA 24h; (Origem: PRT MS/GM 10/2017, Art. 6º, III)
IV - garantir a continuidade do cuidado do paciente por meio da referência e contrarreferência, articulando com os pontos da RAS, considerando a territorialização; (Origem: PRT MS/GM 10/2017, Art. 6º, IV)
V - inscrever a UPA 24h no Sistema de Cadastro Nacional de Estabelecimentos de Saúde - SCNES e alimentar periodicamente o Sistema de Informações Ambulatoriais do SUS (SIA/SUS), com os dados referentes à assistência prestada, independente dos valores de referência ou da geração de crédito; e (Origem: PRT MS/GM 10/2017, Art. 6º, V)
VI - registrar obrigatoriamente todos os procedimentos realizados na UPA 24h. (Origem: PRT MS/GM 10/2017, Art. 6º, VI)
CAPÍTULO IV
DAS INSTALAÇÕES FÍSICAS, EQUIPAMENTOS E RECURSOS HUMANOS DA UPA 24h.
(Origem: PRT MS/GM 10/2017, CAPÍTULO IV)
Art. 76. A UPA 24h atenderá ao estabelecido pela Agência Nacional de Vigilância Sanitária (ANVISA), aos regulamentos técnicos de projetos e às legislações específicas para construções e estruturas físicas de estabelecimentos assistenciais de saúde. (Origem: PRT MS/GM 10/2017, Art. 7º)
Art. 77. Quanto ao mobiliário, aos materiais e aos equipamentos mínimos obrigatórios, deverá ser observado o disposto no arquivo eletrônico disponível no Sistema de Monitoramento de Obras (SISMOB), no endereço eletrônico do Fundo Nacional de Saúde do Ministério da Saúde. (Origem: PRT MS/GM 10/2017, Art. 8º)
Art. 78. A aquisição dos equipamentos médico-hospitalares e mobiliários deverá ocorrer até o início de funcionamento da UPA 24h. (Origem: PRT MS/GM 10/2017, Art. 9º)
Parágrafo Único. Os entes federados beneficiários cadastrarão os equipamentos e mobiliários adquiridos no SCNES. (Origem: PRT MS/GM 10/2017, Art. 9º, Parágrafo Único)
Art. 79. A caracterização visual das UPA 24h deverá atender aos padrões visuais constantes do Título IX da Portaria de Consolidação nº 1, que institui a programação visual padronizada das Unidades de Saúde do SUS, bem como no disposto no Manual de Padronização Visual da UPA 24h. (Origem: PRT MS/GM 10/2017, Art. 10)
Parágrafo Único. O gestor deverá adotar a padronização predial, nos termos do Manual de Padronização Visual da UPA 24h, ficando a seu critério a adoção dos demais padrões contidos no referido Manual. (Origem: PRT MS/GM 10/2017, Art. 10, Parágrafo Único)
Art. 80. O projeto de arquitetura para construção ou ampliação da UPA 24h deverá seguir o programa arquitetônico mínimo disponibilizado no SISMOB e ser aprovado pelo órgão de vigilância sanitária local. (Origem: PRT MS/GM 10/2017, Art. 11)
Art. 81. Caberá ao gestor definir o quantitativo da Equipe Assistencial Multiprofissional da UPA 24h, tomando como base a necessidade da RAS, bem como as normativas vigentes, inclusive as resoluções dos conselhos de classe profissionais, devendo manter o quantitativo de profissionais suficiente, de acordo com a capacidade instalada e o quadro de opções de custeio constante dos arts. 889 e 890 da Portaria de Consolidação nº 6. (Origem: PRT MS/GM 10/2017, Art. 12)
CAPÍTULO V
DA QUALIFICAÇÃO
(Origem: PRT MS/GM 10/2017, CAPÍTULO VII)
Art. 82. A qualificação da UPA 24h condiciona-se aos seguintes requisitos: (Redação dada pela PRT GM/MS n° 1.997 de 24.11.2023)
I - estar sediada em área de cobertura do SAMU 192 ou apresentação de termo de garantia assinado pelo gestor acerca da existência de serviço de atendimento equivalente ao realizado pelo SAMU 192; (Redação dada pela PRT GM/MS n° 1.997 de 24.11.2023)
II - comprovação da execução de atividades de educação permanente por iniciativa própria ou por meio de cooperação; (Origem: PRT MS/GM 10/2017, Art. 29, II)
III - (Revogado pela PRT GM/MS n° 1.997 de 24.11.2023)
IV - apresentação de relatório padronizado de visita técnica que ateste; (Redação dada pela PRT GM/MS n° 1.997 de 24.11.2023)
a) padronização visual da UPA 24h de acordo com o Título IX da Portaria de Consolidação nº 1; (Origem: PRT MS/GM 10/2017, Art. 29, IV, a)
b) (Revogado pela PRT GM/MS n° 1.997 de 24.11.2023)
c) implantação de protocolos de atendimento clínico, de classificação de risco e de procedimentos administrativos; e (Origem: PRT MS/GM 10/2017, Art. 29, IV, c)
d) (Revogado pela PRT GM/MS n° 1.997 de 24.11.2023)
V - apresentação de declaração do gestor que ateste a conformidade do serviço prestado pela UPA 24h em relação às normas sanitárias vigentes; (Redação dada pela PRT GM/MS n° 1.997 de 24.11.2023)
VI - inserção da UPA 24h no Plano de Ação Regional de Atenção Integral às Urgências; (Redação dada pela PRT GM/MS n° 1.997 de 24.11.2023)
VII - comprovação da pactuação do ente federado relativa à grade de referência e contrarreferência, com fluxo estabelecido entre a UPA 24h e os componentes da Rede de Atenção à Saúde; e (Origem: PRT MS/GM 10/2017, Art. 29, VII)
VIII - manutenção da produção assistencial no SIA/SUS atualizada. (Redação dada pela PRT GM/MS n° 1.997 de 24.11.2023)
Art. 83. O processo de qualificação de UPA 24h obedecerá o seguinte fluxo: (Origem: PRT MS/GM 10/2017, Art. 30)
I - encaminhamento pelo gestor ao Ministério da Saúde dos documentos descritos no art. 82 por meio do SAIPS; (Origem: PRT MS/GM 10/2017, Art. 30, I)
II - análise pela CGUE/DAHU/SAS da documentação apresentada; (Origem: PRT MS/GM 10/2017, Art. 30, II)
III - realização de visita técnica na UPA 24h pelo Ministério da Saúde, in loco ou por videoconferência, a critério da Coordenação-Geral de Urgência - CGURG/DAHU/SAES/MS, com emissão de parecer técnico conclusivo a ser inserido no SAIPS; (Redação dada pela PRT GM/MS n° 8.102 de 12.09.2025)
IV - aprovação da proposta pela CGUE/DAHU/SAS no SAIPS; e (Origem: PRT MS/GM 10/2017, Art. 30, IV)
V - publicação de portaria de qualificação da UPA 24h. (Origem: PRT MS/GM 10/2017, Art. 30, V)
§ 1º A qualificação da UPA 24h será válida por 3 (anos) anos, a contar da data de publicação da portaria correlata, podendo ser renovada mediante novo processo de qualificação. (Origem: PRT MS/GM 10/2017, Art. 30, § 1º)
§ 2º Nos casos em que a qualificação não seja renovada, o repasse do incentivo financeiro cessará de forma automática a contar da data constante da portaria de qualificação da UPA 24h. (Origem: PRT MS/GM 10/2017, Art. 30, § 2º)
§ 3º Para fins de instrução do processo de renovação de qualificação, é facultada ao Ministério da Saúde a realização de visita técnica, in loco ou por videoconferência, a critério da Coordenação-Geral de Urgência - CGURG/DAHU/SAES/MS, durante o terceiro ano de validade da portaria, para verificar os requisitos de qualificação. (Redação dada pela PRT GM/MS n° 8.102 de 12.09.2025)
§ 4º As propostas de qualificação ou de renovação de qualificação terão validade de 90 (noventa) dias, a contar da data do envio para análise no SAIPS. (Origem: PRT MS/GM 10/2017, Art. 30, § 4º)
Art. 84. A qualificação da UPA 24h ampliada exige, além da documentação listada no art. 82, incisos I, II, III, IV, V, VI e VII do Anexo III, a apresentação do termo de recebimento da obra de ampliação subscrito pelo gestor. (Redação dada pela PRT GM/MS n° 1.997 de 24.11.2023)
Art. 85. Para a habilitação de UPA 24h Ampliada a Unidade deverá reunir, ao mesmo tempo, as condições de habilitação e qualificação de tratam o disposto no art. 885 da Portaria de Consolidação nº 6 e no art. 82. (Origem: PRT MS/GM 10/2017, Art. 33)
CAPÍTULO VI
DO MONITORAMENTO
(Origem: PRT MS/GM 10/2017, CAPÍTULO VIII-A)
Art. 86. A UPA 24h habilitada ou qualificada para custeio deverá ser monitorada, após o primeiro repasse do incentivo de custeio e, deverá ser avaliada de acordo com os critérios descritos neste Capítulo. (Origem: PRT MS/GM 10/2017, Art. 37)
Art. 87. A produção da UPA 24h deve ser registrada mensalmente no SIA/SUS. (Redação dada pela PRT GM/MS n° 1.997 de 24.11.2023)
§ 1º (Revogado pela PRT GM/MS n° 1.997 de 24.11.2023)
§ 2º (Revogado pela PRT GM/MS n° 1.997 de 24.11.2023)
Art. 88. Quanto às UPA 24h qualificadas, o gestor deverá encaminhar anualmente ao Ministério da Saúde declaração de cumprimento dos requisitos de qualificação da UPA 24 h previstos no art. 82. (Origem: PRT MS/GM 10/2017, Art. 39)
Art. 89. O monitoramento do número de atendimentos realizados pela UPA 24h levará em conta os procedimentos definidos no Anexo 12 do Anexo III , a serem registrados no formato Boletim de Produção Ambulatorial Individualizado - BPA - I. (Origem: PRT MS/GM 10/2017, Art. 40)
§ 1º Os dados gerados de acordo com o previsto neste artigo devem estar atualizados pelo gestor e disponíveis ao Ministério da Saúde, a partir do registro no SIA/SUS, para efeito de monitoramento, controle, avaliação e auditoria. (Origem: PRT MS/GM 10/2017, Art. 40, § 1º)
§ 2º A ausência de registro no SIA/SUS por 3 (três) meses consecutivos implicará a suspensão da transferência de recursos para custeio mensal da UPA 24h, de acordo com a Seção II do Capítulo III do Título VII da Portaria de Consolidação nº 1. (Origem: PRT MS/GM 10/2017, Art. 40, § 3º)
§ 3º A ausência de registro no SIA/SUS por 6 (seis) meses consecutivos acarretará na desabilitação da UPA 24h. (Origem: PRT MS/GM 10/2017, Art. 40, § 4º)
Art. 90. Caso persista a irregularidade de que trata o art. 896 da Portaria de Consolidação nº 6, a UPA 24h será desabilitada no custeio. (Origem: PRT MS/GM 10/2017, Art. 42)
Art. 91. A avaliação realizada anualmente pelo Ministério da Saúde levará em conta o perfil e o papel da UPA 24h na Rede de Atenção às Urgências e Emergências visando alertar o gestor sobre necessidades de adequação da oferta assistencial da unidade bem como orientá-lo para possíveis readequações visando a oferta máxima da sua capacidade operacional e buscando convergência entre oferta e demanda de acordo com o planejado e às necessidades de acesso às urgências na região. (Origem: PRT MS/GM 10/2017, Art. 43)
Art. 92. O monitoramento de que trata este Título não exime o ente federado beneficiário de comprovação da aplicação dos recursos financeiros percebidos por meio do Relatório Anual de Gestão. (Origem: PRT MS/GM 10/2017, Art. 44)
CAPÍTULO VII
DAS DISPOSIÇÕES FINAIS
(Origem: PRT MS/GM 10/2017, CAPÍTULO IX)
Art. 93. O pedido novo de implantação de UPA 24h ficará sujeito ao planejamento integrado da despesa de capital e custeio e à análise da proposta inserida no SISMOB, que deverá conter as seguintes informações e documentos: (Redação dada pela PRT GM/MS n° 1.997 de 24.11.2023)
I - compromisso formal do gestor de prover a UPA 24h com Equipe Assistencial Multiprofissional, que deverá contar com a presença médica, de enfermagem, de apoio administrativo e demais profissionais nas 24 (vinte e quatro) horas do dia e em todos os dias da semana, incluídos feriados e pontos facultativos, possibilitando o primeiro atendimento e a estabilização de pacientes acometidos por quaisquer tipos de urgências; (Origem: PRT MS/GM 10/2017, Art. 45, I)
II - na ausência de cobertura de SAMU 192 habilitado, termo de compromisso do gestor de que irá implantar ou irá realizar a cobertura de SAMU 192, ou, ainda, de que haverá atendimento equivalente ao realizado pelo SAMU 192, dentro do prazo de início de funcionamento da UPA 24h; (Redação dada pela PRT GM/MS n° 1.997 de 24.11.2023)
III - (Revogado pela PRT GM/MS n° 1.997 de 24.11.2023)
IV - compromisso da implantação da classificação de risco no acolhimento dos pacientes na UPA 24h, de acordo com padrões nacionais e internacionais reconhecidos; (Origem: PRT MS/GM 10/2017, Art. 45, IV)
V - pactuação do ente federado da grades de referência e contrarreferência pactuadas em nível loco-regional com todos os componentes da RAU e, quando houver, com o transporte sanitário; (Origem: PRT MS/GM 10/2017, Art. 45, V)
VI - (Revogado pela PRT GM/MS n° 1.997 de 24.11.2023)
VII - resolução da Secretaria de Saúde estadual, distrital ou municipal com a designação do coordenador da Coordenação da Rede de Urgência, conforme a Portaria nº 2.048/GM/MS, de 5 de novembro de 2002; (Origem: PRT MS/GM 10/2017, Art. 45, VII)
VIII - declaração do gestor acerca da exclusividade de aplicação dos recursos financeiros repassados pelo Ministério da Saúde para implantação da UPA 24h, com garantia da execução desses recursos para este fim; e (Origem: PRT MS/GM 10/2017, Art. 45, VIII)
IX - Plano de Ação Regional de Atenção Integral às Urgências ou, na sua ausência, compromisso formal do gestor que justifique a necessidade de implantação desta unidade na região com o intuito de garantir, ampliar e qualificar o acesso à atenção às urgências e emergências, descrevendo que a nova UPA 24h estará inserida no citado Plano, quando da sua elaboração. (Origem: PRT MS/GM 10/2017, Art. 45, IX)
§ 1º Além do disposto neste artigo, a proposta para implantação da UPA 24h deverá ser previamente submetida à análise e aprovação do Conselho de Saúde e CIB, respectivos, para posterior avaliação e aprovação do Ministério da Saúde. (Origem: PRT MS/GM 10/2017, Art. 45, § 1º)
§ 2º O projeto de arquitetura para construção ou ampliação de UPA 24h deverá seguir o programa arquitetônico mínimo disponibilizado no SISMOB e ser aprovado pelo órgão de vigilância sanitária local. (Origem: PRT MS/GM 10/2017, Art. 45, § 2º)
TÍTULO V
DA LINHA DE CUIDADO AO TRAUMA NA REDE DE ATENÇÃO ÀS URGÊNCIAS E EMERGÊNCIAS DO SISTEMA ÚNICO DE SAÚDE
Art. 94. Fica aprovada a Linha de Cuidado ao Trauma na Rede de Atenção às Urgências e Emergências do Sistema Único de Saúde. (Origem: PRT MS/GM 1365/2013, Art. 1º)
Art. 95. São objetivos da Linha de Cuidado ao Trauma: (Origem: PRT MS/GM 1365/2013, Art. 2º)
I - Reduzir a morbimortalidade pelo trauma no Brasil, por meio de ações de vigilância, prevenção e promoção da saúde e implantação da Linha de Cuidado ao Trauma na RUE; (Origem: PRT MS/GM 1365/2013, Art. 2º, I)
II - Desenvolver ações voltadas à vigilância e prevenção do trauma por meio de incentivo para implantação de núcleos de Prevenção da Violência e Promoção da Saúde (PVPS) e projetos de prevenção relacionados ao trauma; (Origem: PRT MS/GM 1365/2013, Art. 2º, II)
III - Estabelecer a Rede de Atendimento Hospitalar ao Trauma, objetivando ampliar e qualificar o acesso humanizado e a atenção integral ao paciente traumatizado; (Origem: PRT MS/GM 1365/2013, Art. 2º, III)
IV - (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
V - Ampliar o acesso regulado dos pacientes vítimas de trauma aos cuidados qualificados em todos os pontos de atenção da RUE; (Origem: PRT MS/GM 1365/2013, Art. 2º, V)
VI - Incentivar processos formativos para os profissionais de saúde envolvidos na atenção ao trauma em todos os níveis e pontos de atenção, inclusive para aqueles que atuem diretamente nas centrais de regulação; (Origem: PRT MS/GM 1365/2013, Art. 2º, VI)
VII - Estruturar e descrever a Linha de Cuidado ao Trauma desde a cena à atenção hospitalar e reabilitação, bem como na prevenção ao trauma; (Origem: PRT MS/GM 1365/2013, Art. 2º, VII)
VIII - Disseminar o conhecimento de que o trauma é um agravo que se tornou um problema de saúde pública, sendo hoje uma das principais causas de adoecimento e mortalidade da população brasileira e que pode ser prevenido e evitado; (Origem: PRT MS/GM 1365/2013, Art. 2º, VIII)
IX - Fortalecer a implantação e implementação da Linha de Cuidado ao Trauma na RUE como prioritária na estruturação da atenção em Urgência no SUS; e (Origem: PRT MS/GM 1365/2013, Art. 2º, IX)
X - Sensibilizar e capacitar os profissionais de saúde que atuam na RUE para a notificação compulsória dos casos de violência doméstica, sexual e outras violências. (Origem: PRT MS/GM 1365/2013, Art. 2º, X)
Art. 96. O conteúdo da Linha de Cuidado ao Trauma, a ser observado por todos os serviços habilitados da RUE, estará disponível no endereço eletrônico www.saude.gov.br/sas. (Origem: PRT MS/GM 1365/2013, Art. 3º)
TÍTULO VI
DOS CENTROS DE TRAUMA
(Revogado pela PRT GM/MS n° 701 de 22.03.2018)
CAPÍTULO I
DAS DISPOSIÇÕES GERAIS
(Origem: PRT MS/GM 1366/2013, CAPÍTULO I)
(Revogado pela PRT GM/MS n° 701 de 22.03.2018)
Art. 97. (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
Art. 98. (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
Art. 99. (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
I - (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
II - (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
Art. 100. (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
I - (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
II - (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
III - (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
IV - (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
V - (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
Art. 101. (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
I - (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
II - (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
III - (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
CAPÍTULO II
DA ORGANIZAÇÃO DOS CENTROS DE TRAUMA
(Origem: PRT MS/GM 1366/2013, CAPÍTULO II)
(Revogado pela PRT GM/MS n° 701 de 22.03.2018)
Art. 102. (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
I - (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
II - (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
III - (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
Parágrafo Único. (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
Seção I
Do Centro de Trauma Tipo I
(Origem: PRT MS/GM 1366/2013, CAPÍTULO II, Seção I)
(Revogado pela PRT GM/MS n° 701 de 22.03.2018)
Art. 103. (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
Art. 104. (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
I - (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
II - (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
III - (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
IV - (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
V - (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
VI - (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
a) (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
b) (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
c) (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
d) (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
e) (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
f) (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
g) (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
h) (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
VII - (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
VIII - (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
IX - (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
X - (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
XI - (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
XII - (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
XIII - (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
XIV - (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
XV - (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
XVI - (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
XVII - (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
XVIII - (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
§ 1º (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
I - (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
II - (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
III - (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
IV - (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
§ 2º (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
§ 3º (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
§ 4º (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
§ 5º (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
§ 6º (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
Art. 105. (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
Art. 106. (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
Seção II
Do Centro de Trauma Tipo II
(Origem: PRT MS/GM 1366/2013, CAPÍTULO II, Seção II)
(Revogado pela PRT GM/MS n° 701 de 22.03.2018)
Art. 107. (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
Art. 108. (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
I - (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
II - (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
III - (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
IV - (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
V - (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
VI - (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
VII - (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
a) (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
b) (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
c) (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
d) (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
e) (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
f) (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
g) (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
h) (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
VIII - (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
IX - (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
X - (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
XI - (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
XII - (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
a) (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
b) (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
c) (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
d) (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
e) (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
f) (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
g) (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
h) (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
i) (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
j) (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
k) (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
XIII - (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
XIV - (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
XV - (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
XVI - (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
XVII - (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
XVIII - (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
a) (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
b) (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
c) (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
d) (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
e) (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
XIX - (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
XX - (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
XXI - (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
XXII - (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
XXIII - (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
XXIV - (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
§ 1º (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
I - (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
II - (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
III - ) (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
IV - (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
V - (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
§ 2º (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
§ 3º (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
§ 4º (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
§ 5º (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
§ 6º (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
Art. 109. (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
Art. 110. (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
Seção III
Do Centro de Trauma Tipo III
(Origem: PRT MS/GM 1366/2013, CAPÍTULO II, Seção III)
(Revogado pela PRT GM/MS n° 701 de 22.03.2018)
Art. 111. (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
Art. 112. (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
I - (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
II - (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
III - (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
IV - (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
V - (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
VI - (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
b) (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
c) (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
d) (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
e) (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
f) (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
g) (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
h) (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
VII - (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
VIII - (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
IX - (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
X - (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
XI - (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
b) (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
c) (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
d) (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
e) (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
f) (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
g) (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
h) (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
i) (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
j) (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
k) (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
l) (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
m) (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
n) (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
o) (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
p) (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
XII - (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
XIII - (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
XIV - (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
XV - (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
XVI - (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
XVII - (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
XVIII - (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
XIX - (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
XX - (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
§ 1º (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
I - (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
II - (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
III - (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
IV - (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
V - (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
§ 2º (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
§ 3º (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
§ 4º (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
§ 5º (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
§ 6º (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
Art. 114.(Revogado pela PRT GM/MS n° 701 de 22.03.2018)
CAPÍTULO III
DO REQUERIMENTO DE HABILITAÇÃO
(Origem: PRT MS/GM 1366/2013, CAPÍTULO III)
(Revogado pela PRT GM/MS n° 701 de 22.03.2018)
Art. 115. (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
I - (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
II - (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
III - (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
IV - (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
§ 1º (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
§ 2º (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
§ 3º (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
§ 4º (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
II - (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
III - (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
Art. 116. (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
Parágrafo Único. (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
Art. 117. (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
Art. 118. (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
CAPÍTULO IV
DO MONITORAMENTO E AVALIAÇÃO
(Origem: PRT MS/GM 1366/2013, CAPÍTULO V)
(Revogado pela PRT GM/MS n° 701 de 22.03.2018)
Art. 119. (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
I - (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
II - (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
III - (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
Art. 120. (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
Parágrafo Único. (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
I - (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
II - (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
Art. 121. (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
Parágrafo Único. (Revogado pela PRT GM/MS n° 701 de 22.03.2018)
TÍTULO VII
DOS CENTROS DE INFORMAÇÃO E ASSISTÊNCIA TOXICOLÓGICA (CIATox)
Art. 122. Ficam instituídos os Centros de Informação e Assistência Toxicológica (CIATox) como estabelecimentos de saúde integrantes da Linha de Cuidado ao Trauma, da Rede de Atenção as Urgências e Emergências (RUE) no âmbito do Sistema Único de Saúde (SUS). (Origem: PRT MS/GM 1678/2015, Art. 1º)
Parágrafo Único. Nas localidades onde não houver plano da RUE aprovado caberá ao gestor manifestar o interesse pela adesão do CIATox à rede assistencial de urgência e emergência existente. (Origem: PRT MS/GM 1678/2015, Art. 1º, Parágrafo Único)
Art. 123. A integração dos centros à linha de cuidado ao trauma da RUE se dará pela manifestação formal do gestor local junto à Coordenação-Geral de Média e Alta Complexidade (CGMAC/DAET/SAS/MS). (Origem: PRT MS/GM 1678/2015, Art. 2º)
Art. 124. Os Centros de Informação e Assistência Toxicológica (CIATox), constantes do Anexo 17 do Anexo III farão jus ao recebimento do incentivo financeiro, como forma de apoio à manutenção dos respectivos CIATox, nos termos da Seção XIII do Capítulo II do Título VIII da Portaria de Consolidação nº 6. (Origem: PRT MS/GM 1678/2015, Art. 3º)
Art. 125. Para fins do Centros de Informação e Assistência Toxicológica (CIATox), define-se: (Origem: PRT MS/GM 1678/2015, Art. 4º)
I - Assistência Toxicológica: um conjunto de ações e práticas a nível individual e coletivo, relacionadas às exposições às substâncias químicas, toxinas de animais peçonhentos e plantas tóxicas, envolvendo a promoção e a vigilância da saúde e a prevenção, diagnóstico e tratamento das intoxicações agudas e crônicas. (Origem: PRT MS/GM 1678/2015, Art. 4º, I)
II - Intoxicação: é um conjunto de sinais e sintomas provocados pela exposição às substâncias químicas e envenenamento por toxinas de animais peçonhentos e plantas tóxicas; e (Origem: PRT MS/GM 1678/2015, Art. 4º, II)
III - Centro de Informação e Assistência Toxicológica: unidades de saúde, de referência em Toxicologia Clínica no SUS, com atendimento em regime de plantão permanente por teleconsultoria e ou presencial, com o objetivo de prover informação toxicológica aos profissionais de saúde e às instituições e prestar assistência às pessoas expostas e/ou intoxicadas, visando à redução da morbimortalidade. (Origem: PRT MS/GM 1678/2015, Art. 4º, III)
Art. 126. São consideradas atividades essenciais dos Centros de Informação e Assistência Toxicológica: (Origem: PRT MS/GM 1678/2015, Art. 5º)
I - Produção e disseminação de informações, com destaque para diagnóstico, prognóstico, tratamento e prevenção das intoxicações agudas e crônicas e os riscos que elas ocasionam à saúde; (Origem: PRT MS/GM 1678/2015, Art. 5º, I)
II - Produção e disseminação de informações para orientação à rede assistencial sobre reações adversas a medicamentos, interações medicamentosas, sobre o uso racional de medicamentos na gestação, lactação, por idosos; (Origem: PRT MS/GM 1678/2015, Art. 5º, II)
III - Suporte clínico a profissionais de saúde na avaliação de gravidade das intoxicações agudas e crônicas para o correto encaminhamento para unidades referenciadas; (Origem: PRT MS/GM 1678/2015, Art. 5º, III)
IV - Notificação de eventos de interesse para a Saúde Pública, com destaque para intoxicações agudas e crônicas; (Origem: PRT MS/GM 1678/2015, Art. 5º, IV)
V - Prevenção de doenças e agravos; e (Origem: PRT MS/GM 1678/2015, Art. 5º, V)
VI - Promoção da saúde. (Origem: PRT MS/GM 1678/2015, Art. 5º, VI)
Art. 127. São consideradas atividades opcionais dos Centros de Informação e Assistência Toxicológica: (Origem: PRT MS/GM 1678/2015, Art. 6º)
I - Busca ativa de casos de interesse para Saúde Pública com destaque para intoxicações agudas e crônicas; (Origem: PRT MS/GM 1678/2015, Art. 6º, I)
II - Investigação de eventos de interesse para a Saúde Pública, com destaque para intoxicações agudas e crônicas; (Origem: PRT MS/GM 1678/2015, Art. 6º, II)
III - Suporte e análise laboratorial para os casos de intoxicação agudas e crônicas; e (Origem: PRT MS/GM 1678/2015, Art. 6º, III)
IV - Assistência à saúde da população em geral em casos de intoxicação aguda ou crônica. (Origem: PRT MS/GM 1678/2015, Art. 6º, IV)
Art. 128. A Secretaria de Atenção Saúde, do Ministério da Saúde, coordenará o processo de instituição dos CIATox na RUE. (Origem: PRT MS/GM 1678/2015, Art. 8º)
TÍTULO VIII
DA LINHA DE CUIDADOS EM AVC E DOS CRITÉRIOS DE HABILITAÇÃO DOS ESTABELECIMENTOS HOSPITALARES COMO CENTRO DE ATENDIMENTO DE URGÊNCIA AOS PACIENTES COM ACIDENTE VASCULAR CEREBRAL (AVC), NO ÂMBITO DO SISTEMA ÚNICO DE SAÚDE (SUS)
Art. 128. Este Título dispõe sobre os critérios de habilitação dos estabelecimentos hospitalares como Centro de Atendimento de Urgência aos Pacientes com Acidente Vascular Cerebral (AVC), no âmbito do Sistema Único de Saúde (SUS), institui o respectivo incentivo financeiro e aprova a Linha de Cuidados em AVC. (Origem: PRT MS/GM 665/2012, Art. 1º)
Art. 129. Os Centros de Atendimento de Urgência aos pacientes com AVC integram a Linha de Cuidados em AVC e são componentes da Rede de Atenção às Urgências e Emergências (RUE). (Origem: PRT MS/GM 665/2012, Art. 3º)
Art. 130. Para fins de tratamento aos pacientes com AVC, os Centros de Atendimento de Urgência serão classificados como Tipo I, Tipo II ou Tipo III. (Origem: PRT MS/GM 665/2012, Art. 4º)
CAPÍTULO I
DA HABILITAÇÃO DOS ESTABELECIMENTOS HOSPITALARES COMO CENTRO DE ATENDIMENTO DE URGÊNCIA AOS PACIENTES COM AVC NO ÂMBITO DO SUS
(Origem: PRT MS/GM 665/2012, CAPÍTULO I)
Art. 131. Serão habilitados como Centros de Atendimento de Urgência Tipo I os estabelecimentos hospitalares que desempenham o papel de referência para atendimento aos pacientes com AVC, que disponibilizam e realizam o procedimento com o uso de trombolítico, conforme Protocolo Clínico e Diretrizes Terapêuticas (PCDT) específico, e que cumpram os seguintes requisitos: (Origem: PRT MS/GM 665/2012, Art. 5º)
I - realizar atendimento de urgência 24 (vinte e quatro) horas por dia, todos os dias da semana, inclusive finais de semana; (Origem: PRT MS/GM 665/2012, Art. 5º, I)
II - realizar exame de tomografia computadorizada de crânio nas 24 (vinte e quatro) horas do dia; (Origem: PRT MS/GM 665/2012, Art. 5º, II)
III - dispor de equipe treinada em urgência para atendimento aos pacientes com AVC, composta por médico, enfermeiro, técnicos de enfermagem e coordenada por neurologista com título de especialista em neurologia reconhecido pelo Conselho Federal de Medicina (CFM) ou Conselho Regional de Medicina (CRM) ou residência médica em Neurologia reconhecida pelo Ministério da Educação (MEC); (Origem: PRT MS/GM 665/2012, Art. 5º, III)
IV - disponibilizar protocolos clínicos e assistenciais escritos; (Origem: PRT MS/GM 665/2012, Art. 5º, IV)
V - possuir leitos monitorados para o atendimento ao AVC agudo, com médico 24 (vinte e quatro horas) por dia e equipe treinada para o atendimento, podendo ser no serviço de urgência ou Unidade de Terapia Intensiva (UTI); (Origem: PRT MS/GM 665/2012, Art. 5º, VI)
VI - realizar serviço de laboratório clínico em tempo integral; (Origem: PRT MS/GM 665/2012, Art. 5º, VIII)
VII - fornecer cobertura de atendimento neurológico, disponível em até 30 (trinta) minutos da admissão do paciente (plantão presencial, sobreaviso à distância ou suporte neurológico especializado por meio da telemedicina/telessaúde); (Origem: PRT MS/GM 665/2012, Art. 5º, V) (com redação dada pela PRT MS/GM 800/2015)
VIII - possuir Unidade de Tratamento Intensivo (UTI); (Origem: PRT MS/GM 665/2012, Art. 5º, VII) (com redação dada pela PRT MS/GM 800/2015)
IX - dispor de equipe neurocirúrgica 24 (vinte e quatro) horas/dia, seja ela própria, presencial ou disponível em até 2 (duas) horas, ou referenciada, disponível em até 2 (duas) horas; e (Origem: PRT MS/GM 665/2012, Art. 5º, IX) (com redação dada pela PRT MS/GM 800/2015)
X - realizar tratamento hemoterápico para possíveis complicações hemorrágicas. (Origem: PRT MS/GM 665/2012, Art. 5º, X) (com redação dada pela PRT MS/GM 800/2015)
§ 1º Entende-se por telemedicina/telessaúde para tratamento agudo do AVC a utilização de sistemas de comunicação ou teleconferência que incluam ou não o compartilhamento de vídeo, som e dados de neuroimagem, permitindo a avaliação remota de um paciente com suspeita de AVC por um neurologista com experiência em AVC, preferencialmente vinculado a um Centro de Atendimento de Urgência aos Pacientes com AVC. (Origem: PRT MS/GM 665/2012, Art. 5º, § 1º) (dispositivo acrescentado pela PRT MS/GM 800/2015)
§ 2º Na avaliação referida no § 1º do art. 5º, o sistema de comunicação ou teleconferência deve permitir que o neurologista realize: (Origem: PRT MS/GM 665/2012, Art. 5º, § 2º) (dispositivo acrescentado pela PRT MS/GM 800/2015)
I - checagem da história clínica e do exame neurológico, se necessário, do referido paciente, conversando ou visualizando e, sobretudo, interagindo em tempo real com o paciente e a equipe médica à distância para o cuidado ao paciente com AVC; (Origem: PRT MS/GM 665/2012, Art. 5º, § 2º, I)
II - deve-se avaliar, em tempo real, a neuroimagem realizada logo após sua aquisição no equipamento remoto (tomografia computadorizada ou ressonância magnética de crânio), através de um software de transmissão de imagem, com visualizador que tenha ajuste do centro e largura da janela da imagem e transferência de dados segura, quando necessitar de trombólise; e (Origem: PRT MS/GM 665/2012, Art. 5º, § 2º, II)
III - todo o cuidado ao paciente com AVC para redução da morbidade e sequelas, considerando seus riscos. (Origem: PRT MS/GM 665/2012, Art. 5º, § 2º, III)
Art. 132. Serão habilitados como Centros de Atendimento de Urgência Tipo II os estabelecimentos hospitalares que desempenham o papel de referência para atendimento aos pacientes com AVC, que cumpram todos os requisitos exigidos no art. 131 e que disponham de: (Origem: PRT MS/GM 665/2012, Art. 6º)
I - Unidade de Cuidado Agudo ao AVC (U-AVC Agudo), que deverá: (Origem: PRT MS/GM 665/2012, Art. 6º, I)
a) possuir área física definida com, no mínimo, cinco leitos exclusivamente destinados ao atendimento do paciente com AVC agudo (isquêmico, hemorrágico ou acidente isquêmico transitório); (Origem: PRT MS/GM 665/2012, Art. 6º, I, a)
b) realizar atendimento ao paciente com AVC agudo até setenta e duas horas de internação oferecendo, inclusive, tratamento trombolítico endovenoso para o AVC isquêmico; (Origem: PRT MS/GM 665/2012, Art. 6º, I, b)
c) realizar atendimento de forma multiprofissional, com a inclusão de fisioterapia e fonoaudiologia; e (Origem: PRT MS/GM 665/2012, Art. 6º, I, c)
d) garantir que o tratamento de fase aguda seja coordenado por neurologista; (Origem: PRT MS/GM 665/2012, Art. 6º, I, d)
II - realização dos seguintes procedimentos: (Origem: PRT MS/GM 665/2012, Art. 6º, II)
a) Eletrocardiograma (ECG); (Origem: PRT MS/GM 665/2012, Art. 6º, II, a)
b) serviço de laboratório clínico em tempo integral; (Origem: PRT MS/GM 665/2012, Art. 6º, II, b)
c) serviço de radiologia; (Origem: PRT MS/GM 665/2012, Art. 6º, II, c)
III - garantia do acesso, por intermédio de termo de compromisso, nos termos do Anexo 21 do Anexo III , aos seguintes procedimentos: (Origem: PRT MS/GM 665/2012, Art. 6º, III)
a) ressonância magnética; (Origem: PRT MS/GM 665/2012, Art. 6º, III, b)
b) angioressonância; (Origem: PRT MS/GM 665/2012, Art. 6º, III, c)
c) ecodoppler transcraniano; (Origem: PRT MS/GM 665/2012, Art. 6º, III, d)
d) neuroradiologia intervencionista; (Origem: PRT MS/GM 665/2012, Art. 6º, III, e)
e) ultrassonografia doppler colorido de vasos (exame de doppler de artérias cervicais); (Origem: PRT MS/GM 665/2012, Art. 6º, III, a) (com redação dada pela PRT MS/GM 800/2015)
f) ecocardiografia (ecocardiograma) transtorácico e transesofágico; e (Origem: PRT MS/GM 665/2012, Art. 6º, III, f) (dispositivo acrescentado pela PRT MS/GM 800/2015)
g) angiografia; (Origem: PRT MS/GM 665/2012, Art. 6º, III, g) (dispositivo acrescentado pela PRT MS/GM 800/2015)
§ 1º Entende-se por U-AVC Agudo, unidade de cuidados clínicos multiprofissional com, no mínimo, 5 (cinco) leitos no mesmo espaço físico, coordenada por neurologista, dedicada ao cuidado aos pacientes acometidos pelo Acidente Vascular Cerebral (isquêmico, hemorrágico ou ataque isquêmico transitório), durante a fase aguda (até 72 horas da internação) e oferecer tratamento trombolítico endovenoso. (Origem: PRT MS/GM 665/2012, Art. 6º, § 1º)
§ 2º Cada U-AVC Agudo deve possuir os seguintes recursos: (Origem: PRT MS/GM 665/2012, Art. 6º, § 2º)
I - recursos humanos: (Origem: PRT MS/GM 665/2012, Art. 6º, § 2º, I)
a) um responsável técnico neurologista, com título de especialista em neurologia reconhecido pelo CFM ou CRM ou residência médica em Neurologia reconhecida pelo MEC; (Origem: PRT MS/GM 665/2012, Art. 6º, § 2º, I, a)
b) médico 24 (vinte e quatro) horas por dia; (Origem: PRT MS/GM 665/2012, Art. 6º, § 2º, I, b)
c) enfermeiro 24 (vinte e quatro) horas por dia; (Origem: PRT MS/GM 665/2012, Art. 6º, § 2º, I, c)
d) um técnico de enfermagem exclusivo para cada 4 (quatro) leitos, 24 (vinte e quatro) horas por dia; (Origem: PRT MS/GM 665/2012, Art. 6º, § 2º, I, d)
e) suporte diário de fisioterapeuta; (Origem: PRT MS/GM 665/2012, Art. 6º, § 2º, I, e)
f) suporte diário de fonoaudiólogo; e (Origem: PRT MS/GM 665/2012, Art. 6º, § 2º, I, f)
g) suporte de neurologista, 24 (vinte e quatro) horas por dia, 7 (sete) dias por semana, inclusive feriados; (Origem: PRT MS/GM 665/2012, Art. 6º, § 2º, I, g)
II - recursos materiais: (Origem: PRT MS/GM 665/2012, Art. 6º, § 2º, II)
a) camas hospitalares com grades laterais, correspondente ao número de leitos habilitados; (Origem: PRT MS/GM 665/2012, Art. 6º, § 2º, II, a)
b) um estetoscópio por leito; (Origem: PRT MS/GM 665/2012, Art. 6º, § 2º, II, b)
c) pelo menos dois equipamentos para infusão contínua e controlada de fluidos ("bomba de infusão") para cada leito, com reserva operacional de um equipamento para cada 3 (três) leitos; (Origem: PRT MS/GM 665/2012, Art. 6º, § 2º, II, c)
d) pontos de oxigênio e ar comprimido medicinal com válvulas reguladoras de pressão e pontos de vácuo para cada leito; (Origem: PRT MS/GM 665/2012, Art. 6º, § 2º, II, d)
e) materiais para aspiração; (Origem: PRT MS/GM 665/2012, Art. 6º, § 2º, II, e)
f) kit, por unidade, para atendimento às emergências contendo medicamentos e os seguintes materiais: (Origem: PRT MS/GM 665/2012, Art. 6º, § 2º, II, f)
1. equipamentos para ressuscitação respiratória manual do tipo balão autoinflável, com reservatório e máscara facial (ambu); (Origem: PRT MS/GM 665/2012, Art. 6º, § 2º, II, f, 1)
2. cabos e lâminas de laringoscópio; (Origem: PRT MS/GM 665/2012, Art. 6º, § 2º, II, f, 2)
3. tubos/cânulas endotraqueais; (Origem: PRT MS/GM 665/2012, Art. 6º, § 2º, II, f, 3)
4. fixadores de tubo endotraqueal; (Origem: PRT MS/GM 665/2012, Art. 6º, § 2º, II, f, 4)
5. cânulas de Guedel; (Origem: PRT MS/GM 665/2012, Art. 6º, § 2º, II, f, 5)
6. fio guia estéril; (Origem: PRT MS/GM 665/2012, Art. 6º, § 2º, II, f, 6)
g) um equipamento desfibrilador/cardioversor por unidade; (Origem: PRT MS/GM 665/2012, Art. 6º, § 2º, II, g)
h) um eletrocardiógrafo portátil por unidade; (Origem: PRT MS/GM 665/2012, Art. 6º, § 2º, II, h)
i) um equipamento para aferição de glicemia capilar, específico para uso hospitalar por unidade; (Origem: PRT MS/GM 665/2012, Art. 6º, § 2º, II, i)
j) uma maca para transporte, com grades laterais, suporte para soluções parenterais e suporte para cilindro de oxigênio para cada 5 (cinco) leitos; (Origem: PRT MS/GM 665/2012, Art. 6º, § 2º, II, j)
k) cilindro transportável de oxigênio; (Origem: PRT MS/GM 665/2012, Art. 6º, § 2º, II, k)
l) uma máscara facial com diferentes concentrações de oxigênio para cada 3 (três) leitos; e (Origem: PRT MS/GM 665/2012, Art. 6º, § 2º, II, l)
m) um monitor de beira de leito para monitorização contínua de frequência cardíaca, cardioscopia, oximetria de pulso e pressão não invasiva, frequência respiratória e temperatura, para cada leito. (Origem: PRT MS/GM 665/2012, Art. 6º, § 2º, II, m)
§ 3º As unidades da federação que não cumprirem os critérios de habilitação descritos neste artigo e tiverem necessidade de U-AVC Agudo no contexto da Rede de Urgência e Emergência poderão solicitar a referida habilitação, que será analisada e definida pelo Ministério da Saúde em ato específico. (Origem: PRT MS/GM 665/2012, Art. 6º, § 3º) (dispositivo acrescentado pela PRT MS/GM 800/2015)
Art. 133. Serão habilitados como Centros de Atendimento de Urgência Tipo III aos pacientes com AVC, os estabelecimentos hospitalares que cumprirem todos os requisitos exigidos nos arts. 131 e 132 do Anexo III e que disponham de: (Origem: PRT MS/GM 665/2012, Art. 7º)
I - Unidade de Cuidado Integral ao AVC (U-AVC Integral), que inclui a Unidade de Cuidado Agudo ao AVC, podendo compartilhar ou não o mesmo espaço físico; (Origem: PRT MS/GM 665/2012, Art. 7º, I)
II - no mínimo, 10 (dez) leitos; (Origem: PRT MS/GM 665/2012, Art. 7º, II)
III - atendimento da totalidade dos casos de AVC agudo admitidos na instituição, exceto aqueles que necessitarem de terapia intensiva e aqueles para os quais for definido por suporte com cuidados paliativos; (Origem: PRT MS/GM 665/2012, Art. 7º, III)
IV - tratamento da fase aguda, reabilitação precoce e investigação etiológica completa; (Origem: PRT MS/GM 665/2012, Art. 7º, IV)
V - ambulatório especializado, preferencialmente próprio, podendo também ser referenciado, para dar suporte à RUE; (Origem: PRT MS/GM 665/2012, Art. 7º, V)
§ 1º Entende-se por U-AVC Integral, unidade de cuidados clínicos multiprofissional com, no mínimo, 10 (dez) leitos, coordenada por neurologista, dedicada ao cuidado dos pacientes acometidos pelo Acidente Vascular Cerebral (isquêmico, hemorrágico ou ataque isquêmico transitório) até 15 (quinze) dias da internação hospitalar, com a atribuição de dar continuidade ao tratamento da fase aguda, reabilitação precoce e investigação etiológica completa. (Origem: PRT MS/GM 665/2012, Art. 7º, § 1º)
§ 2º A U-AVC Integral deve possuir os seguintes recursos: (Origem: PRT MS/GM 665/2012, Art. 7º, § 2º)
I - recursos humanos: (Origem: PRT MS/GM 665/2012, Art. 7º, § 2º, I)
a) 1 (um) responsável técnico neurologista com título de especialista em neurologia reconhecido pelo CFM ou CRM ou residência médica em Neurologia reconhecida pelo MEC; (Origem: PRT MS/GM 665/2012, Art. 7º, § 2º, I, a)
b) um médico, 24 (vinte e quatro) horas por dia; (Origem: PRT MS/GM 665/2012, Art. 7º, § 2º, I, b)
c) suporte de neurologista, 24 (vinte e quatro) horas por dia, 7 (sete) dias por semana, inclusive feriados; (Origem: PRT MS/GM 665/2012, Art. 7º, § 2º, I, c)
d) um enfermeiro exclusivo na unidade; (Origem: PRT MS/GM 665/2012, Art. 7º, § 2º, I, d)
e) um técnico de enfermagem para cada 4 (quatro) leitos; (Origem: PRT MS/GM 665/2012, Art. 7º, § 2º, I, e)
f) um fisioterapeuta para cada 10 (dez) leitos, 6 (seis) horas por dia; (Origem: PRT MS/GM 665/2012, Art. 7º, § 2º, I, f)
g) um fonoaudiólogo para cada 10 (dez) leitos, 6 (seis) horas por dia; (Origem: PRT MS/GM 665/2012, Art. 7º, § 2º, I, g)
h) um terapeuta ocupacional para cada 10 (dez) leitos, 6 (seis) horas por dia; (Origem: PRT MS/GM 665/2012, Art. 7º, § 2º, I, h)
i) um assistente social, 6 (seis) horas por dia, de segunda a sexta-feira; (Origem: PRT MS/GM 665/2012, Art. 7º, § 2º, I, i)
j) suporte de psicólogo, nutricionista e farmacêutico na instituição; (Origem: PRT MS/GM 665/2012, Art. 7º, § 2º, I, j)
II - recursos materiais: (Origem: PRT MS/GM 665/2012, Art. 7º, § 2º, II)
a) camas hospitalares com grades laterais, correspondente ao número de leitos habilitados; (Origem: PRT MS/GM 665/2012, Art. 7º, § 2º, II, a)
b) um estetoscópio por leito; (Origem: PRT MS/GM 665/2012, Art. 7º, § 2º, II, b)
c) 2 (dois) equipamentos para infusão contínua e controlada de fluidos ("bomba de infusão") para cada leito, com reserva operacional de um equipamento para cada 3 (três) leitos; (Origem: PRT MS/GM 665/2012, Art. 7º, § 2º, II, c)
d) 50% (cinquenta por cento) dos leitos com capacidade para monitoração contínua de frequência respiratória, oximetria de pulso, frequência cardíaca, eletrocardiografia, temperatura, pressão arterial não invasiva; (Origem: PRT MS/GM 665/2012, Art. 7º, § 2º, II, d)
e) pontos de oxigênio e ar comprimido medicinal com válvulas reguladoras de pressão e pontos de vácuo para cada leito; (Origem: PRT MS/GM 665/2012, Art. 7º, § 2º, II, e)
f) 1 (uma) máscara facial que permite diferentes concentrações de oxigênio para cada 5 (cinco) leitos; (Origem: PRT MS/GM 665/2012, Art. 7º, § 2º, II, f)
g) materiais para aspiração; (Origem: PRT MS/GM 665/2012, Art. 7º, § 2º, II, g)
h) um eletrocardiógrafo portátil por unidade; (Origem: PRT MS/GM 665/2012, Art. 7º, § 2º, II, h)
i) kit, por unidade, para atendimento às emergências contendo medicamentos e os seguintes materiais: (Origem: PRT MS/GM 665/2012, Art. 7º, § 2º, II, i)
1. equipamentos para ressuscitação respiratória manual do tipo balão autoinflável, com reservatório e máscara facial (ambu); (Origem: PRT MS/GM 665/2012, Art. 7º, § 2º, II, i, 1)
2. cabos e lâminas de laringoscópio; (Origem: PRT MS/GM 665/2012, Art. 7º, § 2º, II, i, 2)
3. tubos/cânulas endotraqueais; (Origem: PRT MS/GM 665/2012, Art. 7º, § 2º, II, i, 3)
4. fixadores de tubo endotraqueal; (Origem: PRT MS/GM 665/2012, Art. 7º, § 2º, II, i, 4)
5. cânulas de Guedel; e (Origem: PRT MS/GM 665/2012, Art. 7º, § 2º, II, i, 5)
6. fio guia estéril; (Origem: PRT MS/GM 665/2012, Art. 7º, § 2º, II, i, 6)
j) 1 (um) equipamento desfibrilador/cardioversor por unidade; (Origem: PRT MS/GM 665/2012, Art. 7º, § 2º, II, j)
k) 1 (um) equipamento para aferição de glicemia capilar, específico por unidade; (Origem: PRT MS/GM 665/2012, Art. 7º, § 2º, II, k)
l) 1 (uma) maca para transporte, com grades laterais, suporte para soluções parenterais e suporte para cilindro de oxigênio para cada 10 (dez) leitos; e (Origem: PRT MS/GM 665/2012, Art. 7º, § 2º, II, l)
m) cilindro transportável de oxigênio. (Origem: PRT MS/GM 665/2012, Art. 7º, § 2º, II, m)
§ 3º A U-AVC Integral deve monitorar e registrar os seguintes indicadores assistenciais e de processo: (Origem: PRT MS/GM 665/2012, Art. 7º, § 3º)
I - profilaxia para trombose venosa profunda iniciada até o segundo dia; (Origem: PRT MS/GM 665/2012, Art. 7º, § 3º, I)
II - alta hospitalar em uso de antiagregante plaquetário em pacientes com AVC não cardioembólico, salvo situações específicas que dependam da análise do quadro clínico do paciente; (Origem: PRT MS/GM 665/2012, Art. 7º, § 3º, II)
III - alta hospitalar em uso de anticoagulação oral para pacientes com Fibrilação Atrial (FA) ou "Flutter", salvo contraindicações; (Origem: PRT MS/GM 665/2012, Art. 7º, § 3º, III)
IV - uso de antiagregantes plaquetários, quando indicado, iniciado até o segundo dia de internação; (Origem: PRT MS/GM 665/2012, Art. 7º, § 3º, IV)
V - alta hospitalar em uso de estatina para pacientes com AVC aterotrombótico, salvo contraindicações; (Origem: PRT MS/GM 665/2012, Art. 7º, § 3º, V)
VI - alta hospitalar com plano de terapia profilática e de reabilitação; (Origem: PRT MS/GM 665/2012, Art. 7º, § 3º, VI)
VII - porcentagem de pacientes com doença cerebrovascular aguda atendidos na Unidade de AVC; (Origem: PRT MS/GM 665/2012, Art. 7º, § 3º, VII)
VIII - o tempo de permanência hospitalar do paciente acometido por AVC visando redução do mesmo; (Origem: PRT MS/GM 665/2012, Art. 7º, § 3º, VIII)
IX - as seguintes complicações: trombose venosa profunda, úlcera de pressão, pneumonia, infecção do trato urinário; (Origem: PRT MS/GM 665/2012, Art. 7º, § 3º, IX)
X - CID-10 específico do tipo de AVC à alta hospitalar; (Origem: PRT MS/GM 665/2012, Art. 7º, § 3º, X)
XI - mortalidade hospitalar por AVC, visando redução da mesma; (Origem: PRT MS/GM 665/2012, Art. 7º, § 3º, XI)
XII - tempo porta-tomografia < 25 minutos; e (Origem: PRT MS/GM 665/2012, Art. 7º, § 3º, XII)
XIII - tempo porta-agulha < 60 minutos. (Origem: PRT MS/GM 665/2012, Art. 7º, § 3º, XIII)
§ 4º As unidades da federação que não cumprirem os critérios de habilitação definidos neste artigo e tiverem necessidade de U-AVC Integral no contexto da Rede de Urgência e Emergência poderão solicitar a referida habilitação, que será analisada e definida pelo Ministério da Saúde em ato específico. (Origem: PRT MS/GM 665/2012, Art. 7º, § 4º) (dispositivo acrescentado pela PRT MS/GM 800/2015)
Art. 134. Para a habilitação em Centro de Atendimento de Urgência Tipo I, II e III aos pacientes com AVC junto ao Ministério da Saúde, os gestores estaduais, do Distrito Federal e municipais deverão encaminhar a respectiva solicitação, por meio de ofício, à Coordenação-Geral de Média e Alta Complexidade (CGMAC/DAET/SAS/MS) com as seguintes documentações: (Origem: PRT MS/GM 665/2012, Art. 8º)
I - cópia do Plano de Ação Regional (PAR) aprovado pela Comissão Intergestores Bipartite (CIB) ou equivalente, submetido ao Ministério da Saúde, ou expediente que comprove elaboração do PAR da Rede de Urgência e Emergência e a resolução da CIB aprovando a habilitação dos serviços; (Origem: PRT MS/GM 665/2012, Art. 8º, I)
II - Termo de Compromisso assinado pelo Gestor Municipal e/ou Estadual e do Distrito Federal por meio do qual se obriga a estabelecer e adotar a Linha de Cuidado em AVC e o PCDT - Trombólise no Acidente Vascular Cerebral Isquêmico Agudo, constante do Plano de Ação Regional da RUE, com realização de ações que permitam sua plena integração com os outros pontos de atenção, nos termos do documento base da referida linha de cuidados, de modo a garantir o cuidado integral e de qualidade aos pacientes com acidente vascular cerebral; (Origem: PRT MS/GM 665/2012, Art. 8º, II)
III - Formulário para Vistoria do Gestor - Normas de Classificação e Habilitação de Centro de Atendimento de Urgência assinado pelo Gestor Municipal e/ou Estadual e Distrito Federal do SUS, conforme modelos constantes dos Anexos 18, 19 e 20 do Anexo III , com comprovação do cumprimento das exigências para habilitação; e (Origem: PRT MS/GM 665/2012, Art. 8º, III)
IV - atualização das informações no Sistema de Cadastro Nacional de Estabelecimentos de Saúde (SCNES). (Origem: PRT MS/GM 665/2012, Art. 8º, IV)
§ 1º Em caso de solicitação de habilitação para Centro de Atendimento de Urgência Tipo II ou Tipo III aos Pacientes com AVC, também deverá ser informado o número de leitos da Unidade de Cuidado Agudo ao paciente com AVC ou da Unidade de Cuidado Integral ao paciente com AVC. (Origem: PRT MS/GM 665/2012, Art. 8º, § 1º)
§ 2º O Ministério da Saúde avaliará a documentação encaminhada pelo Gestor local do SUS, que poderá realizar vistoria in loco para a habilitação a qualquer tempo. (Origem: PRT MS/GM 665/2012, Art. 8º, § 2º)
§ 3º Caso o resultado da avaliação do pedido de habilitação seja favorável, a Secretaria de Atenção à Saúde (SAS/MS) adotará as providências para a publicação de portaria de habilitação. (Origem: PRT MS/GM 665/2012, Art. 8º, § 3º)
§ 4º Em caso de pendências, o Ministério da Saúde encaminhará ao Gestor local do SUS ofício para conhecimento e providências para regularização. (Origem: PRT MS/GM 665/2012, Art. 8º, § 4º)
§ 5º Caso o resultado da avaliação do pedido de habilitação seja desfavorável, a Secretaria de Atenção à Saúde (SAS/MS) comunicará ao Gestor local do SUS. (Origem: PRT MS/GM 665/2012, Art. 8º, § 5º)
§ 6º As localidades e regiões que ainda não dispuserem do PAR, conforme descrito em inciso I do "caput", e forem consideradas estratégicas para implantação da Linha de Cuidado ao AVC pelos gestores estaduais e municipais, poderão pleitear habilitação para o Centro de Atendimento de Urgência aos pacientes com AVC Tipo I, II ou III, mediante a apresentação dos documentos descritos no § 7º deste artigo e parecer técnico da CGMAC/DAET/SAS/MS, além do cumprimento das regras desta Portaria, com exceção do inciso I do "caput" do presente artigo. (Origem: PRT MS/GM 665/2012, Art. 8º, § 6º) (dispositivo acrescentado pela PRT MS/GM 800/2015)
§ 7º Para o cumprimento do § 6º do "caput" deste artigo, os gestores deverão encaminhar à CGMAC/DAET/SAS/MS os seguintes documentos: (Origem: PRT MS/GM 665/2012, Art. 8º, § 7º) (dispositivo acrescentado pela PRT MS/GM 800/2015)
I - comprovação da cobertura do componente SAMU 192 da Rede de Urgência e Emergência; (Origem: PRT MS/GM 665/2012, Art. 8º, § 7º, I)
II - comprovação da existência de pontos de atenção de Unidades de Pronto Atendimento (UPA) ou serviços de urgências; (Origem: PRT MS/GM 665/2012, Art. 8º, § 7º, II)
III - cobertura mínima, pela Atenção Básica, de 50% (cinquenta por cento) da população; (Origem: PRT MS/GM 665/2012, Art. 8º, § 7º, III)
IV - expediente ou termo de compromisso que comprove articulação com a Atenção Básica à Saúde, SAMU 192, unidades hospitalares de retaguarda e com outros serviços de atenção à saúde para promoção da reabilitação, construindo fluxos coerentes e efetivos de referência e contrarreferência, ordenando tais fluxos por meio de Centrais de Regulação Médica instaladas na região; e (Origem: PRT MS/GM 665/2012, Art. 8º, § 7º, IV)
V - expediente que comprove a aprovação da CIR e da CIB para a referida implantação da Linha de Cuidado ao AVC e habilitação do respectivo Centro de Atendimento de Urgência aos pacientes com AVC Tipo I, II ou III. (Origem: PRT MS/GM 665/2012, Art. 8º, § 7º, V)
CAPÍTULO II
DAS DISPOSIÇÕES FINAIS
(Origem: PRT MS/GM 665/2012, CAPÍTULO III
Art. 135. A Tabela de Procedimentos, Medicamentos Órteses, Próteses e Materiais Especiais (OPM) do Sistema Único de Saúde (SUS) fica acrescida do procedimento "Tratamento de acidente vascular cerebral isquêmico agudo com uso de trombolítico - Código 03.03.04.030-0", nos termos do Anexo LXXXIX da Portaria de Consolidação nº 6. (Origem: PRT MS/GM 665/2012, Art. 13)
Parágrafo Único. São excludentes entre si os procedimentos 03.03.04.014-9 - Tratamento de acidente vascular cerebral - AVC (isquêmico ou hemorrágico agudo) e 03.03.04.030-0 - Tratamento de acidente vascular cerebral isquêmico agudo com uso de trombolítico, previstos na Tabela de Procedimentos, Medicamentos Órteses, Próteses e Materiais Especiais (OPM) do Sistema Único de Saúde (SUS). (Origem: PRT MS/GM 665/2012, Art. 13, Parágrafo Único)
Art. 136. Os serviços de saúde autorizados a prestar assistência aos pacientes acometidos por AVC no âmbito do SUS devem submeter-se à regulação, controle e avaliação dos respectivos gestores, os quais são responsáveis por: (Origem: PRT MS/GM 665/2012, Art. 14)
I - avaliação permanente da estrutura e equipe dos serviços habilitados para prestar este tipo de atendimento; (Origem: PRT MS/GM 665/2012, Art. 14, I)
II - avaliação da compatibilidade entre a estrutura e equipe autorizadas a prestar os serviços e a respectiva produção; (Origem: PRT MS/GM 665/2012, Art. 14, II)
III - avaliação da compatibilidade entre o número de casos esperados para a população atendida, o número de atendimentos realizados e o número de procedimentos, observando-se também a frequência esperada dos procedimentos (consultas e acompanhamentos/tratamentos) correlacionados; e (Origem: PRT MS/GM 665/2012, Art. 14, III)
IV - avalição da qualidade dos serviços prestados. (Origem: PRT MS/GM 665/2012, Art. 14, IV)
§ 1º Os serviços de saúde autorizados a prestar assistência aos pacientes acometidos por AVC no âmbito do SUS deverão observar a Linha de Cuidados em AVC e o Protocolo Clínico e Diretrizes Terapêuticas do Acidente Vascular Cerebral Isquêmico Agudo, instituído por meio da Portaria nº 664/GM/MS, de 12 de abril de 2012. (Origem: PRT MS/GM 665/2012, Art. 14, § 1º)
§ 2º O controle, a avaliação e a auditoria deverão utilizar como parâmetro a frequência do procedimento 03.03.04.030-0 - Tratamento do acidente vascular cerebral isquêmico agudo com uso de trombolítico e do procedimento 03.03.04.014-9 - Tratamento de acidente vascular cerebral - AVC (isquêmico ou hemorrágico agudo), devendo a frequência do procedimento 03.03.04.030-0 representar até vinte por cento da soma das duas frequências em cada estabelecimento de saúde habilitado. (Origem: PRT MS/GM 665/2012, Art. 14, § 2º)
Art. 137. Fica aprovada a Linha de Cuidados em AVC, a ser observada por todos os serviços habilitados nos termos deste Título, cujo conteúdo encontrar-se-á disponível no endereço eletrônico www.saude.gov.br/sas. (Origem: PRT MS/GM 665/2012, Art. 16)
TÍTULO IX
DA LINHA DE CUIDADO DO INFARTO AGUDO DO MIOCÁRDIO (IAM) E DO PROTOCOLO CLÍNICO SOBRE SÍNDROMES CORONARIANAS AGUDAS (SCA)
Art. 138. Fica aprovada a Linha de Cuidado do Infarto Agudo do Miocárdio (IAM) e do Protocolo Clínico sobre Síndromes Coronarianas Agudas (SCA). (Origem: PRT MS/GM 2994/2011, Art. 1º)
Parágrafo Único. A Linha de Cuidado do IAM e o Protocolo Clínico sobre SCA de que trata este artigo encontram-se disponíveis no endereço eletrônico www.saude.gov.br/sas. (Origem: PRT MS/GM 2994/2011, Art. 1º, Parágrafo Único)
Art. 139. Inclui na Tabela de Procedimentos, Medicamentos, Órteses, Próteses e Materiais Especiais do SUS os procedimentos contidos no Anexo XIV da Portaria de Consolidação nº 6. (Origem: PRT MS/GM 2994/2011, Art. 2º)
Parágrafo Único. Os procedimentos indicados pelo Anexo XV da Portaria de Consolidação nº 6 são excludentes entre si. (Origem: PRT MS/GM 2994/2011, Art. 2º, Parágrafo Único)
Art. 140. Altera na Tabela de Procedimentos, Medicamentos e OPM do SUS os atributos dos procedimentos de acordo com o Anexo XVI da Portaria de Consolidação nº 6. (Origem: PRT MS/GM 2994/2011, Art. 3º)
Art. 141. Garanti, na alta hospitalar, a continuidade do uso da medicação clopidogrel (75 mg) para que o paciente faça uso diário por trinta (30) dias da referida medicação, conforme protocolo clínico supracitado. (Origem: PRT MS/GM 2994/2011, Art. 4º)
Parágrafo Único. : A medicação clopidogrel será fornecida pelo hospital quando da internação do paciente, conforme protocolo clínico, e o hospital deverá fornecê-la ao paciente por mais 30 dias da alta, até que seja adquirido pelo Componente Especializado da Assistência Farmacêutica (CEAF). (Origem: PRT MS/GM 2994/2011, Art. 4º, Parágrafo Único)
Art. 142. Fica instituída, no âmbito do SUS, a Unidade de Terapia Intensiva Coronariana (UCO), na forma do Anexo XIII da Portaria de Consolidação nº 6. (Origem: PRT MS/GM 2994/2011, Art. 5º)
§ 1º Entende-se por Unidade de Terapia Intensiva Coronariana, ou simplesmente, Unidade Coronariana (UCO), a unidade de terapia intensiva dedicada ao cuidado a pacientes com síndrome coronariana aguda, devendo, necessariamente, dispor de infraestrutura típica de terapia intensiva, mas se localizar em instituição capacitada para fornecer apoio diagnóstico e terapêutico para os pacientes com síndrome coronariana aguda, incluindo recursos humanos qualificados, métodos diagnósticos não invasivos e invasivos e oportunidade de tratamento percutâneo e cirúrgico em caráter de urgência. (Origem: PRT MS/GM 2994/2011, Art. 5º, § 1º)
§ 2º A UCO deverá ser habilitada como Leito de Terapia Intensiva Coronariana - UCO tipo II ou tipo III, de acordo com os critérios de habilitação de Unidade de Terapia Intensiva - UTI tipo II ou tipo III dispostos na Portaria GM/MS nº 3.432, de 12 de agosto de 1998. (Origem: PRT MS/GM 2994/2011, Art. 5º, § 3º)
Art. 143. Será publicada em portaria específica a operacionalização das terapias medicamentosas ora incluídas para as Unidades de Pronto Atendimento (UPA 24h) e Serviço de Atendimento Móvel de Urgência (SAMU 192), previstos na Linha de Cuidado do IAM e Protocolo da Síndrome Coronariana Aguda. (Origem: PRT MS/GM 2994/2011, Art. 10)
TÍTULO X
DO CUIDADO PROGRESSIVO AO PACIENTE CRÍTICO OU GRAVE
CAPÍTULO I
DISPOSIÇÕES GERAIS
(Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
Art. 144. O cuidado progressivo ao paciente crítico, grave ou de alto risco ou moderado, no âmbito do Sistema Único de Saúde - SUS, poderá ser realizado em Unidades de Terapia Intensiva - UTI ou em Unidades de Cuidado Intermediário - UCI. (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
Art. 145. Para fins deste Título, consideram-se: (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
I - Unidades de Terapia Intensiva - UTI: serviço hospitalar destinado a pacientes críticos, graves ou de alto risco clínico ou cirúrgico que necessitam de cuidados intensivos e ininterruptos, além de assistência médica, fisioterapêutica e de enfermagem, com monitorização contínua durante as 24 (vinte e quatro) horas do dia; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
II - Unidades de Cuidado Intermediário - UCI: serviço hospitalar destinado a pacientes de risco clínico ou cirúrgico moderado que necessitam de cuidados semi- intensivos ou intermediários entre a unidade de internação e a UTI, com monitorização contínua durante as 24 (vinte e quatro) horas do dia; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
III - (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024) (Revogado pela PRT GM/MS n° 8.102 de 12.09.2025)
IV - (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024) (Revogado pela PRT GM/MS n° 8.102 de 12.09.2025)
Art. 146. As UTI e UCI devem articular uma linha de cuidado progressivo, de acordo com a condição clínica e a complexidade do cuidado do paciente, dispondo de equipamentos e equipe multidisciplinar especializados. (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
§ 1º O serviço hospitalar de UTI é classificado nas seguintes tipologias: (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
I - Unidade de Terapia Intensiva Adulto - UTI-a, tipo II e tipo III; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
II - Unidade de Terapia Intensiva Coronariana - UCO, tipo II e tipo III; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
III - Unidade de Terapia Intensiva Queimados - UTI-q; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
IV - Unidade de Terapia Intensiva Pediátrica - UTI-ped, tipo II e tipo III; e (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
V - Unidade de Terapia Intensiva Neonatal - UTIN, tipo II e tipo III. (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
§ 2º O serviço hospitalar de UCI é classificado nas seguintes tipologias: (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
I - Unidade de Cuidado Intermediário Adulto - UCI-a; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
II - Unidade de Cuidado Intermediário Pediátrica - UCI-ped; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
III - Unidade de Cuidado Intermediário Neonatal Convencional - UCINCo; e (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
IV - Unidade de Cuidado Intermediário Neonatal Canguru - UCINCa. (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
CAPÍTULO II
DOS REQUISITOS E PROCEDIMENTOS DE HABILITAÇÃO E HOMOLOGAÇÃO DE UTI E UCI
(Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
Art. 147. Para a habilitação de leitos de UTI e de UCI, deverão ser cumpridos os seguintes requisitos: (Redação dada pela PRT GM/MS n° 8.102 de 12.09.2025)
I - estabelecimento hospitalar deverá: (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
a) estar com o cadastro devidamente atualizado no CNES; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
b) para UTI: possuir, no mínimo, 60 (sessenta) leitos gerais ativos ou operacionais, ou, no caso de hospitais especializados, no mínimo, 30 (trinta) leitos gerais, ativos ou operacionais; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
c) cumprir as normas aplicáveis estabelecidas pela Agência Nacional de Vigilância Sanitária - ANVISA; e (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
d) cumprir os critérios referentes a respectiva tipologia, relativos à organização e à disponibilidade de força de trabalho, de serviços e de equipamentos, conforme Anexo XXIX desta Portaria; e (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
II - existência de prévio planejamento e pactuação em Comissão Intergestores Bipartite (CIB), acerca da necessidade de leitos de UTI ou de UCI. (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
Parágrafo único. Para fins do disposto no inciso II do caput: (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
I - poderá ser utilizado o processo de Planejamento Regional Integrado (PRI) e o Plano de Ação Regional na macrorregião; e (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
II - não serão aceitas pactuações na CIB na modalidade ad referendum. (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
Art. 148. O processo de habilitação de leitos de UTI e de UCI, sob responsabilidade do Ministério da Saúde, obedecerá ao seguinte rito: (Redação dada pela PRT GM/MS n° 8.102 de 12.09.2025)
I - solicitação por parte do gestor de saúde municipal, estadual ou distrital, conforme vinculação do estabelecimento hospitalar, acompanhada dos documentos que comprovem o cumprimento dos requisitos de que trata o art. 147 desta Portaria; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
II - verificação, por parte do Ministério da Saúde, do cumprimento dos requisitos de que trata o art. 147 desta Portaria; (Redação dada pela PRT GM/MS n° 8.102 de 12.09.2025)
III - publicação de Portaria de habilitação, por parte do Ministério da Saúde; e (Redação dada pela PRT GM/MS n° 8.102 de 12.09.2025)
IV - cadastramento dos leitos no CNES, por parte do Ministério da Saúde. (Redação dada pela PRT GM/MS n° 8.102 de 12.09.2025)
§ 1º Após a habilitação, o estabelecimento de saúde deverá informar regularmente a produção dos leitos habilitados. (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
§ 2º O Ministério da Saúde poderá, a qualquer tempo, solicitar documentos e informações e realizar vistoria, para fins de monitoramento dos requisitos de habilitação. (Redação dada pela PRT GM/MS n° 8.102 de 12.09.2025)
§ 3º O Ministério da Saúde desabilitará os leitos nas seguintes hipóteses: (Redação dada pela PRT GM/MS n° 8.102 de 12.09.2025)
I - a pedido do gestor de saúde estadual ou distrital, quando houver a interrupção do serviço; ou (Redação dada pela PRT GM/MS n° 8.102 de 12.09.2025)
II - de ofício, quando identificada a ausência de requisito de habilitação. (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
§ 4º O Ministério da Saúde poderá, a qualquer tempo, solicitar documentos e informações e realizar vistoria in loco ou virtual, para fins de monitoramento dos requisitos de habilitação. (Redação dada pela PRT GM/MS n° 8.102 de 12.09.2025)
Art. 148-A. (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024) (Revogado pela PRT GM/MS n° 8.102 de 12.09.2025)
I - (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024) (Revogado pela PRT GM/MS n° 8.102 de 12.09.2025)
II - (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024) (Revogado pela PRT GM/MS n° 8.102 de 12.09.2025)
III - (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024) (Revogado pela PRT GM/MS n° 8.102 de 12.09.2025)
§ 1º (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024) (Revogado pela PRT GM/MS n° 8.102 de 12.09.2025)
§ 2º (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024) (Revogado pela PRT GM/MS n° 8.102 de 12.09.2025)
§ 3º : (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024) (Revogado pela PRT GM/MS n° 8.102 de 12.09.2025)
I - (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024) (Revogado pela PRT GM/MS n° 8.102 de 12.09.2025)
II - (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024) (Revogado pela PRT GM/MS n° 8.102 de 12.09.2025)
TÍTULO XI
DA ORGANIZAÇÃO DOS CUIDADOS PROLONGADOS PARA RETAGUARDA À REDE DE ATENÇÃO ÀS URGÊNCIAS E EMERGÊNCIAS (RUE) E DEMAIS REDES TEMÁTICAS DE ATENÇÃO À SAÚDE NO ÂMBITO DO SISTEMA ÚNICO DE SAÚDE (SUS)
Art. 149. Este Título estabelece a organização dos Cuidados Prolongados para retaguarda à Rede de Atenção às Urgências e Emergências (RUE) e demais Redes Temáticas de Atenção à Saúde no âmbito do Sistema Único de Saúde (SUS). (Origem: PRT MS/GM 2809/2012, Art. 1º)
Art. 150. Os Cuidados Prolongados poderão se organizar nas seguintes formas: (Origem: PRT MS/GM 2809/2012, Art. 2º)
I - Unidade de Internação em Cuidados Prolongados como serviço dentro de um Hospital Geral ou Especializado (UCP); ou (Origem: PRT MS/GM 2809/2012, Art. 2º, I)
II - Hospital Especializado em Cuidados Prolongados (HCP). (Origem: PRT MS/GM 2809/2012, Art. 2º, II)
CAPÍTULO I
DAS DISPOSIÇÕES GERAIS SOBRE CUIDADOS PROLONGADOS NA REDE DE ATENÇÃO À SAÚDE
(Origem: PRT MS/GM 2809/2012, CAPÍTULO I)
Art. 151. As UCP e HCP se constituem em uma estratégia de cuidado intermediária entre os cuidados hospitalares de caráter agudo e crônico reagudizado e a atenção básica, inclusive a atenção domiciliar, prévia ao retorno do usuário ao domicílio. (Origem: PRT MS/GM 2809/2012, Art. 3º)
Art. 152. Os Cuidados Prolongados destinam-se a usuários em situação clínica estável, que necessitem de reabilitação e/ou adaptação a sequelas decorrentes de processo clínico, cirúrgico ou traumatológico. (Origem: PRT MS/GM 2809/2012, Art. 4º)
Art. 153. Os Cuidados Prolongados têm como objetivo geral a recuperação clínica e funcional, a avaliação e a reabilitação integral e intensiva da pessoa com perda transitória ou permanente de autonomia potencialmente recuperável, de forma parcial ou total, e que não necessite de cuidados hospitalares em estágio agudo. (Origem: PRT MS/GM 2809/2012, Art. 5º)
Parágrafo Único. São considerados usuários em situação de perda de autonomia aqueles com limitações físicas, funcionais, neurológicas e/ou motoras, restritos ao leito, ou em qualquer condição clínica que indique a necessidade de cuidados prolongados em unidade hospitalar. (Origem: PRT MS/GM 2809/2012, Art. 5º, Parágrafo Único)
Art. 154. São diretrizes dos Cuidados Prolongados: (Origem: PRT MS/GM 2809/2012, Art. 6º)
I - prestação individualizada e humanizada do cuidado ao usuário hospitalizado que necessite de cuidados em reabilitação intensivos, semi-intensivos ou não intensivos para o reestabelecimento das funções e atividades, bem como para a recuperação de sequelas; (Origem: PRT MS/GM 2809/2012, Art. 6º, I)
II - equidade no acesso e atenção prestada em tempo oportuno; (Origem: PRT MS/GM 2809/2012, Art. 6º, II)
III - garantia de cuidado por equipe multidisciplinar; (Origem: PRT MS/GM 2809/2012, Art. 6º, III)
IV - incentivo à autonomia e autocuidado do usuário; (Origem: PRT MS/GM 2809/2012, Art. 6º, IV)
V - articulação entre as equipes multidisciplinares das UCP com as equipes de atenção básica, inclusive atenção domiciliar, centros de referência em reabilitação, bem como com outras equipes que atuem nos demais pontos de atenção do território, permitindo a efetivação da integralidade da assistência e a continuidade do cuidado; (Origem: PRT MS/GM 2809/2012, Art. 6º, V)
VI - garantia da alta hospitalar responsável e em tempo oportuno, nos termos do Capítulo III do Título XI do Livro II; (Origem: PRT MS/GM 2809/2012, Art. 6º, VI)
VII - eficiência e qualidade na prestação dos cuidados; (Origem: PRT MS/GM 2809/2012, Art. 6º, VII)
VIII - corresponsabilizaçao da família no cuidado; (Origem: PRT MS/GM 2809/2012, Art. 6º, VIII)
IX - intersetorialidade; e (Origem: PRT MS/GM 2809/2012, Art. 6º, IX)
X - acessibilidade. (Origem: PRT MS/GM 2809/2012, Art. 6º, X)
Art. 155. Os Cuidados Prolongados têm como finalidade: (Origem: PRT MS/GM 2809/2012, Art. 7º)
I - desenvolver um sistema diferenciado de cuidados por meio da introdução de intervenções inovadoras e adaptadas às novas necessidades sóciodemográficas e epidemiológicas da população; (Origem: PRT MS/GM 2809/2012, Art. 7º, I)
II - garantir o acolhimento, acessibilidade e humanização do cuidado ao usuário; (Origem: PRT MS/GM 2809/2012, Art. 7º, II)
III - reabilitar o usuário, de forma parcial ou total, e possibilitar a continuidade do cuidado com intervenções terapêuticas que permitam o reestabelecimento de suas funções e atividades, promovendo autonomia e independência funcional, bem como a recuperação de suas sequelas; (Origem: PRT MS/GM 2809/2012, Art. 7º, III)
IV - avaliar, de forma global, por meio de atuação multidisciplinar integrada, as necessidades do usuário, considerando sua situação de dependência e os seus objetivos de funcionalidade e autonomia definidos periodicamente; (Origem: PRT MS/GM 2809/2012, Art. 7º, IV)
V - incentivar e apoiar a adaptação dos usuários à incapacidade e aprendizagem do autocuidado; (Origem: PRT MS/GM 2809/2012, Art. 7º, V)
VI - acompanhar o usuário em situação de dependência por meio de Plano Terapêutico, especialmente, quando se tratar de um usuário com quadro clínico complexo ou de alta vulnerabilidade, devendo ser o resultado da discussão de caso em equipe, com vistas ao seu retorno ao domicílio; (Origem: PRT MS/GM 2809/2012, Art. 7º, VI)
VII - promover a continuidade do acompanhamento do usuá- rio após a alta hospitalar, de forma a possibilitar a revisão de diag- nóstico, a reavaliação de riscos e a adequação de condutas entre os especialistas envolvidos; (Origem: PRT MS/GM 2809/2012, Art. 7º, VII)
VIII - apoiar a manutenção da capacidade funcional do usuário, garantindo os cuidados terapêuticos e o apoio psicossocial necessários, com o intuito de promover a independência funcional e a autonomia; (Origem: PRT MS/GM 2809/2012, Art. 7º, VIII)
IX - orientar e apoiar os familiares e cuidadores, em parceria com a atenção básica, inclusive atenção domiciliar, para manutenção e corresponsabilização do cuidado em uma construção progressiva de autonomia e retorno ao convívio social; (Origem: PRT MS/GM 2809/2012, Art. 7º, IX)
X - buscar a integralidade da assistência atuando de forma articulada às demais equipes de atenção à saude atuantes no território; (Origem: PRT MS/GM 2809/2012, Art. 7º, X)
XI - diminuir a ocupação inadequada de leitos de urgência e de Unidades de Terapia Intensiva (UTI); (Origem: PRT MS/GM 2809/2012, Art. 7º, XI)
XII - reduzir as internações recorrentes ocasionadas por agravamento de quadro clínico dos usuários em regime de atenção domiciliar; e (Origem: PRT MS/GM 2809/2012, Art. 7º, XII)
XIII - aumentar a rotatividade dos leitos de retaguarda clínica para quadros agudos e crônicos reagudizados. (Origem: PRT MS/GM 2809/2012, Art. 7º, XIII)
CAPÍTULO II
DA ORGANIZAÇÃO DOS CUIDADOS PROLONGADOS NA REDE DE ATENÇÃO À SAÚDE
(Origem: PRT MS/GM 2809/2012, CAPÍTULO II)
Art. 156. Os Cuidados Prolongados poderão se organizar nas seguintes formas: (Origem: PRT MS/GM 2809/2012, Art. 8º)
I - Unidades de Internação em Cuidados Prolongados como Serviço dentro de um Hospital Geral ou Especializado (UCP); e (Origem: PRT MS/GM 2809/2012, Art. 8º, I)
II - Hospitais Especializados em Cuidados Prolongados (HCP). (Origem: PRT MS/GM 2809/2012, Art. 8º, II)
§ 1º As UCP devem possuir entre quinze e vinte e cinco leitos para tratamento prolongado. (Origem: PRT MS/GM 2809/2012, Art. 8º, § 1º)
§ 2º O HCP constitui-se em um estabelecimento cuja capacidade instalada total seja direcionada para essa finalidade, com, no mínimo, quarenta leitos. (Origem: PRT MS/GM 2809/2012, Art. 8º, § 2º)
Art. 157. As UCP e o HCP terão acessibilidade e contarão com Sala Multiuso de Reabilitação, espaço destinado ao atendimento do usuário em cuidados prolongados, com vistas à reabilitação precoce e à aceleração do processo de desospitalização pela Equipe Multiprofissional. (Origem: PRT MS/GM 2809/2012, Art. 9º)
§ 1º As UCP deverão contar com Sala Multiuso de Reabilitação Tipo I e os HCP deverão contar com Sala Multiuso de Reabilitação Tipo II, de acordo com estabelecido no Anexo 22 do Anexo III . (Origem: PRT MS/GM 2809/2012, Art. 9º, § 1º)
§ 2º Para os fins deste Título, acessibilidade é entendida como a presença de condições necessárias para que o usuário realize qualquer movimentação ou deslocamento dentro de suas capacidades individuais, por seus próprios meios ou com o auxílio de um profissional, familiar ou cuidador, em condições seguras, mesmo que para isso necessite de aparelhos ou equipamentos específicos. (Origem: PRT MS/GM 2809/2012, Art. 9º, § 2º)
Seção I
Da Equipe Multidisciplinar
(Origem: PRT MS/GM 2809/2012, CAPÍTULO II, Seção I)
Art. 158. As UCP deverão contar com uma equipe multiprofissional para cada módulo com quinze a vinte e cinco leitos, com as seguintes composição e carga horária mínimas de trabalho dos respectivos profissionais: (Origem: PRT MS/GM 2809/2012, Art. 10)
I - médico: vinte horas semanais, distribuídas de forma horizontal, de segunda a sexta-feira; (Origem: PRT MS/GM 2809/2012, Art. 10, I)
II - enfermeiro: sessenta horas semanais; (Origem: PRT MS/GM 2809/2012, Art. 10, II)
III - técnico de enfermagem: no mínimo um técnico para cada cinco usuários hospitalizados, disponível nas vinte e quatro horas do dia e nos sete dias da semana; (Origem: PRT MS/GM 2809/2012, Art. 10, III)
IV - assistente social: vinte horas semanais; (Origem: PRT MS/GM 2809/2012, Art. 10, IV)
V - fisioterapeuta: sessenta horas semanais; (Origem: PRT MS/GM 2809/2012, Art. 10, V)
VI - psicólogo: vinte horas semanais; e (Origem: PRT MS/GM 2809/2012, Art. 10, VI)
VII - fonoaudiólogo: trinta horas semanais. (Origem: PRT MS/GM 2809/2012, Art. 10, VII)
Parágrafo Único. Os usuários das UCP de que trata este artigo deverão contar com acesso a outras especialidades médicas, quando necessário. (Origem: PRT MS/GM 2809/2012, Art. 10, Parágrafo Único)
Art. 159. Os HCP deverão possuir toda a estrutura necessária para o funcionamento de um estabelecimento hospitalar, segundo legislação vigente, e para cada módulo com quarenta leitos, uma equipe multiprofissional com as seguintes composição e carga horária mínimas de trabalho dos respectivos profissionais: (Origem: PRT MS/GM 2809/2012, Art. 11)
I - médico plantonista disponível nas vinte e quatro horas do dia e nos sete dias da semana; (Origem: PRT MS/GM 2809/2012, Art. 11, I)
II - médico: vinte horas semanais, distribuídas de forma horizontal, de segunda a sexta-feira; (Origem: PRT MS/GM 2809/2012, Art. 11, II)
III - enfermeiro: oitenta horas semanais; (Origem: PRT MS/GM 2809/2012, Art. 11, III)
IV - enfermeiro plantonista noturno disponível nas vinte e quatro horas do dia e em todos os dias da semana; (Origem: PRT MS/GM 2809/2012, Art. 11, IV)
V - técnico de enfermagem: no mínimo um técnico para cada cinco usuários hospitalizados, disponível nas vinte e quatro horas do dia e nos sete dias da semana; (Origem: PRT MS/GM 2809/2012, Art. 11, V)
VI - assistente social: quarenta horas semanais; (Origem: PRT MS/GM 2809/2012, Art. 11, VI)
VII - fisioterapeuta: cento e vinte horas semanais; (Origem: PRT MS/GM 2809/2012, Art. 11, VII)
VIII - psicólogo: quarenta horas semanais; (Origem: PRT MS/GM 2809/2012, Art. 11, VIII)
IX - fonoaudiólogo: sessenta horas semanais; e (Origem: PRT MS/GM 2809/2012, Art. 11, IX)
X - terapeuta ocupacional: trinta horas semanais. (Origem: PRT MS/GM 2809/2012, Art. 11, X)
Parágrafo Único. Os usuários dos HCP de que trata este artigo deverão contar com acesso a outras especialidades médicas, quando necessário. (Origem: PRT MS/GM 2809/2012, Art. 11, Parágrafo Único)
Art. 160. As equipes multiprofissionais deverão desenvolver um trabalho articulado, com troca de informações e ações conjuntas que resultem no atendimento humanizado e resolutivo, de acordo com as condições do usuário hospitalizado. (Origem: PRT MS/GM 2809/2012, Art. 12)
§ 1º As equipes multiprofissionais serão organizadas de forma horizontalizada e funcionarão nos sete dias da semana, com retaguarda de plantonista médico e enfermeiro no estabelecimento hospitalar durante a noite e nos finais de semana. (Origem: PRT MS/GM 2809/2012, Art. 12, § 1º)
§ 2º Entende-se por horizontalizada a forma de organização do trabalho em saúde na qual existe uma equipe multiprofissional de referência que atua diariamente no serviço, em contraposição à forma de organização do trabalho em que os profissionais têm uma carga horária distribuída por plantão. (Origem: PRT MS/GM 2809/2012, Art. 12, § 2º)
Art. 161. São atribuições da equipe multidisciplinar: (Origem: PRT MS/GM 2809/2012, Art. 13)
I - avaliação global do usuário no momento da internação ou reinternação em conjunto, quando couber, com as equipes: (Origem: PRT MS/GM 2809/2012, Art. 13, I)
a) da Porta de Entrada Hospitalar de Urgência; (Origem: PRT MS/GM 2809/2012, Art. 13, I, a)
b) do Leito de Retaguarda; (Origem: PRT MS/GM 2809/2012, Art. 13, I, b)
c) da Unidade de Pronto Atendimento (UPA); e/ou (Origem: PRT MS/GM 2809/2012, Art. 13, I, c)
d) do Serviço de Atenção Domiciliar; (Origem: PRT MS/GM 2809/2012, Art. 13, I, d)
II - utilização de protocolos de acesso regulado, em conformidade com a Política Nacional de Regulação do SUS; (Origem: PRT MS/GM 2809/2012, Art. 13, II)
III - elaboração de Plano Terapêutico, quando couber, permitindo-se tratamento e controle de sintomas e/ou sequelas do processo agudo ou crônico, visando à reabilitação funcional parcial ou total; (Origem: PRT MS/GM 2809/2012, Art. 13, III)
IV - utilização de prontuário clínico unificado; (Origem: PRT MS/GM 2809/2012, Art. 13, IV)
V - identificação precoce de problemas de saúde potenciais ou já instalados, cujo avanço poderá pôr em risco as habilidades e a autonomia dos usuários; (Origem: PRT MS/GM 2809/2012, Art. 13, V)
VI - articulação conjunta com as equipes de Atenção Básica, inclusive as da Atenção Domiciliar, para o planejamento da alta hospitalar em tempo oportuno; (Origem: PRT MS/GM 2809/2012, Art. 13, VI)
VII - elaboração de relatório que informe as condições atuais do usuário e proposta de cuidados necessários em domicílio; (Origem: PRT MS/GM 2809/2012, Art. 13, VII)
VIII - orientação e apoio à família e ao cuidador para a continuidade dos cuidados do usuário em domicílio; (Origem: PRT MS/GM 2809/2012, Art. 13, VIII)
IX - articulação com demais serviços da rede social de apoio, com proposta de alianças intersetoriais para potencialização do cuidado; e (Origem: PRT MS/GM 2809/2012, Art. 13, IX)
X - participação nos processos formativos da Educação Permanente em Saúde. (Origem: PRT MS/GM 2809/2012, Art. 13, X)
§ 1º A Educação Permanente em Saúde da equipe multidisciplinar tem os seguintes objetivos: (Origem: PRT MS/GM 2809/2012, Art. 13, § 1º)
I - assegurar que todos os profissionais envolvidos com o cuidado dos usuários hospitalizados nas UCP e HCP e que prestam cuidado direto às pessoas em situação de dependência disponham das competências necessárias ao adequado exercício de suas funções; (Origem: PRT MS/GM 2809/2012, Art. 13, § 1º, I)
II - contribuir para a formação, capacitação e atualização dos profissionais do SUS, especialmente dos profissionais que: (Origem: PRT MS/GM 2809/2012, Art. 13, § 1º, II)
a) estejam vinculados a Rede de Atenção às Urgências e Emergências; (Origem: PRT MS/GM 2809/2012, Art. 13, § 1º, II, a)
b) estejam vinculados à Rede de Cuidados à Pessoa com Deficiência; (Origem: PRT MS/GM 2809/2012, Art. 13, § 1º, II, b)
c) atuem nas demais unidades de internação do hospital onde estará vinculada a UCP; e (Origem: PRT MS/GM 2809/2012, Art. 13, § 1º, II, c)
d) atuem na área de Atenção Básica, inclusive atenção domiciliar, na prestação de assistência aos usuários com necessidade de cuidados prolongados; (Origem: PRT MS/GM 2809/2012, Art. 13, § 1º, II, d)
III - integrar a produção de conhecimento científico com vistas à qualificação da equipe multidisciplinar, com temas essenciais para a garantia da qualidade da prestação dos serviços; (Origem: PRT MS/GM 2809/2012, Art. 13, § 1º, III)
IV - desenvolver a prática do ato de cuidar, que envolve sentimentos, atitudes e ações, devido ao grande impacto emocional no usuário e sua família. (Origem: PRT MS/GM 2809/2012, Art. 13, § 1º, IV)
§ 2º Os gestores de saúde e os prestadores de serviços hospitalares são responsáveis pela incorporação de estratégias de educação permanente em saúde para os seus profissionais das UCP e HCP por meio de cursos, oficinas pedagógicas, supervisão e treinamento, com temas relevantes para equipe multidisciplinar. (Origem: PRT MS/GM 2809/2012, Art. 13, § 2º)
Seção II
Da Regulação do Acesso
(Origem: PRT MS/GM 2809/2012, CAPÍTULO II, Seção II)
Art. 162. Para internação em UCP e HCP, o usuário poderá ser procedente de: (Origem: PRT MS/GM 2809/2012, Art. 14)
I - unidades de saúde hospitalares e ambulatoriais diversas; (Origem: PRT MS/GM 2809/2012, Art. 14, I)
II - unidades ambulatoriais de reabilitação; e (Origem: PRT MS/GM 2809/2012, Art. 14, II)
III - atenção básica, incluindo-se a atenção domiciliar, desde que preencha os critérios de elegibilidade para essa tipologia de cuidado estabelecidos por meio de protocolos de acesso regulado. (Origem: PRT MS/GM 2809/2012, Art. 14, III)
Art. 163. A internação do usuário em UCP e HCP seguirá as definições estabelecidas pelo gestor local de saúde, observado o seguinte fluxo: (Origem: PRT MS/GM 2809/2012, Art. 15)
I - a internação será solicitada por uma das unidades de origem descritas no art. 162 à Central de Regulação, ficando a unidade de origem responsável pelo usuário até o desfecho da solicitação, mesmo em caso de regime de atenção domiciliar; (Origem: PRT MS/GM 2809/2012, Art. 15, I)
II - a Central de Regulação fará a busca da vaga, considerando-se as informações clínicas e de vulnerabilidades do usuário; (Origem: PRT MS/GM 2809/2012, Art. 15, II)
III - obtida a vaga, a Central de Regulação comunicará à unidade de origem a UCP ou HCP para o qual o usuário deverá ser encaminhado; e (Origem: PRT MS/GM 2809/2012, Art. 15, III)
IV - a Central de Regulação e a unidade de origem indicarão o meio de transporte mais adequado para a transferência do usuário. (Origem: PRT MS/GM 2809/2012, Art. 15, IV)
Seção III
Da Elegibilidade do Usuário aos Cuidados Prolongados na Rede de Atenção à Saúde
(Origem: PRT MS/GM 2809/2012, CAPÍTULO II, Seção III)
Art. 164. Poderá ser admitido em UCP e HCP o usuário em situação clínica estável cujo quadro clínico apresente uma das seguintes características: (Origem: PRT MS/GM 2809/2012, Art. 16)
I - recuperação de um processo agudo e/ou recorrência de um processo crônico; (Origem: PRT MS/GM 2809/2012, Art. 16, I)
II - necessidade de cuidados prolongados para reabilitação e/ou adaptação a sequelas decorrentes de um processo clínico, cirúrgico ou traumatológico; ou (Origem: PRT MS/GM 2809/2012, Art. 16, II)
III - dependência funcional permanente ou provisória física, motora ou neurológica parcial ou total. (Origem: PRT MS/GM 2809/2012, Art. 16, III)
§ 1º Além de apresentar pelo menos uma das características descritas no "caput", o usuário elegível para ser admitido em UCP e HCP deverá se enquadrar em pelo menos uma das seguintes situações clínicas: (Origem: PRT MS/GM 2809/2012, Art. 16, § 1º)
I - usuários em suporte respiratório, como ventilação mecânica não invasiva, oxigenoterapia ou higiene brônquica; (Origem: PRT MS/GM 2809/2012, Art. 16, § 1º, I)
II - usuários submetidos a antibioticoterapia venosa prolongada, terapia com antifúngicos, dietoterapia enteral ou nasogástrica, portadores de outras sondas e drenos; (Origem: PRT MS/GM 2809/2012, Art. 16, § 1º, II)
III - usuários submetidos aos procedimentos clínicos e/ou cirúrgicos que se encontrem em recuperação e necessitem de acompanhamento multidisciplinar, cuidados assistenciais e reabilitação físico-funcional; (Origem: PRT MS/GM 2809/2012, Art. 16, § 1º, III)
IV - usuários em reabilitação motora por Acidente Vascular Cerebral (AVC), neuropatias, Traumatismo Crânio Encefálico (TCE), Hematoma Sub-Aracnóide Traumático (HSAT), Hematoma Sub-aracnóide Espontâneo (HSAE) e Traumatismo Raquimedular (TRM); (Origem: PRT MS/GM 2809/2012, Art. 16, § 1º, IV)
V - usuários traqueostomizados em fase de decanulação; (Origem: PRT MS/GM 2809/2012, Art. 16, § 1º, V)
VI - usuários que necessitem de curativos em úlceras por pressão grau III e IV; (Origem: PRT MS/GM 2809/2012, Art. 16, § 1º, VI)
VII - usuários sem outras intercorrências clínicas após procedimento de laparostomia; (Origem: PRT MS/GM 2809/2012, Art. 16, § 1º, VII)
VIII - usuários com incapacidade transitória de deambulação ou mobilidade; (Origem: PRT MS/GM 2809/2012, Art. 16, § 1º, VIII)
IX - usuários com disfagia grave aguardando gastrostomia; ou (Origem: PRT MS/GM 2809/2012, Art. 16, § 1º, IX)
X - usuários, em fase terminal, desde que com agravamento do quadro, quando não necessitem de terapia intensiva. (Origem: PRT MS/GM 2809/2012, Art. 16, § 1º, X)
§ 2º Quando houver retaguarda de atenção domiciliar no território, deverá ser realizada avaliação prévia e sistemática quanto à elegibilidade do usuário, garantindo-se a desospitalização em tempo oportuno. (Origem: PRT MS/GM 2809/2012, Art. 16, § 2º)
Art. 165. São inelegíveis à internação em UCP e HCP os seguintes usuários: (Origem: PRT MS/GM 2809/2012, Art. 17)
I - com episódio de doença em fase aguda ou crítica, em quadro clinicamente instável; (Origem: PRT MS/GM 2809/2012, Art. 17, I)
II - cujo objetivo da internação seja apenas a avaliação diagnóstica; e (Origem: PRT MS/GM 2809/2012, Art. 17, II)
III - que necessitem de cuidados que possam ser prestados em domicílio e acompanhados pelas equipes de atenção básica, inclusive atenção domiciliar. (Origem: PRT MS/GM 2809/2012, Art. 17, III)
CAPÍTULO III
DA ALTA HOSPITALAR RESPONSÁVEL
(Origem: PRT MS/GM 2809/2012, CAPÍTULO III)
Art. 166. A alta hospitalar responsável visa preparar o usuário para o retorno ao domicílio com qualidade e segurança para continuidade dos cuidados, promoção da sua autonomia e reintegração familiar e social. (Origem: PRT MS/GM 2809/2012, Art. 18)
Parágrafo Único. A avaliação global do usuário para a alta hospitalar responsável será realizada pela equipe multidisciplinar horizontal com vistas a identificar as estratégias mais adequadas e os respectivos riscos potenciais, considerados os aspectos físicos, psicossociais e econômicos, além do ambiente familiar do usuário. (Origem: PRT MS/GM 2809/2012, Art. 18, Parágrafo Único)
Art. 167. São objetivos da alta hospitalar responsável: (Origem: PRT MS/GM 2809/2012, Art. 19)
I - promover a continuidade do cuidado em regime de atenção domiciliar e/ou ambulatorial; (Origem: PRT MS/GM 2809/2012, Art. 19, I)
II - buscar a melhor alternativa assistencial para o usuário após a alta, garantindo-se a troca de informações, orientações e avaliação sistemática com o ponto de atenção que irá receber o usuário; (Origem: PRT MS/GM 2809/2012, Art. 19, II)
III - dispor das orientações adequadas ao usuário, cuidador e família por meio de relatório sobre a sua condição clínica e psicossocial; (Origem: PRT MS/GM 2809/2012, Art. 19, III)
IV - otimizar o tempo de permanência do usuário internado; (Origem: PRT MS/GM 2809/2012, Art. 19, IV)
V - prevenir o risco de readmissões hospitalares; (Origem: PRT MS/GM 2809/2012, Art. 19, V)
VI - avaliar as necessidades singulares do usuário; e (Origem: PRT MS/GM 2809/2012, Art. 19, VI)
VII - prevenir o risco de infecção hospitalar. (Origem: PRT MS/GM 2809/2012, Art. 19, VII)
CAPÍTULO IV
DOS PARÂMETROS PARA O CÁLCULO DE LEITOS
(Origem: PRT MS/GM 2809/2012, CAPÍTULO IV)
Art. 168. O cálculo para estabelecer a necessidade de leitos de Cuidados Prolongados será feito de forma regional, de acordo com os seguintes parâmetros: (Origem: PRT MS/GM 2809/2012, Art. 20)
I - a necessidade de leitos hospitalares gerais é de 2,5 (dois inteiros e cinco décimos) leitos gerais para cada 1.000 (mil) habitantes; e (Origem: PRT MS/GM 2809/2012, Art. 20, I)
II - os leitos de Cuidados Prolongados corresponderão a 5,62% (cinco inteiros e sessenta e dois décimos por cento) da necessidade total de leitos hospitalares gerais, percentual que deverá ser distribuído da seguinte forma: (Origem: PRT MS/GM 2809/2012, Art. 20, II)
a) 60% (sessenta por cento) para internações em UCP e HCP; e (Origem: PRT MS/GM 2809/2012, Art. 20, II, a)
b) 40% (quarenta por cento) para cuidados em Atenção Domiciliar. (Origem: PRT MS/GM 2809/2012, Art. 20, II, b)
§ 1º Em caso de inexistência de Equipes Multidisciplinares de Atenção Domiciliar (EMAD) e Equipes Multidisciplinares de Apoio (EMAP), a Coordenação-Geral de Atenção Hospitalar, do Departamento de Atenção Hospitalar e de Urgência, da Secretaria de Atenção à Saúde, do Ministério da Saúde (CGHOSP/DAHU/SAS/MS) poderá considerar percentual diferenciado de déficit de leitos para internação em UCP ou HCP. (Origem: PRT MS/GM 2809/2012, Art. 20, § 1º)
§ 2º Para os fins do disposto no art. 168, § 1º , o Secretário de Atenção à Saúde editará, para cada caso analisado, ato específico que indique, para a respectiva entidade, qual o percentual diferenciado de déficit de leitos considerado para fins de internação em UCP ou HCP. (Origem: PRT MS/GM 2809/2012, Art. 20, § 2º)
CAPÍTULO V
DO MONITORAMENTO E AVALIAÇÃO
(Origem: PRT MS/GM 2809/2012, CAPÍTULO VI)
Art. 169. O monitoramento consiste na verificação do cumprimento, por UCP e HCP, dos seguintes requisitos: (Origem: PRT MS/GM 2809/2012, Art. 37)
I - elaboração e/ou adoção de protocolos clínicos, assistenciais e de procedimentos administrativos; (Origem: PRT MS/GM 2809/2012, Art. 37, I)
II - manutenção de equipe multiprofissional e de suporte para especialidades, conforme descrito neste Título; (Origem: PRT MS/GM 2809/2012, Art. 37, II)
III - organização do trabalho das equipes multiprofissionais de forma horizontal; (Origem: PRT MS/GM 2809/2012, Art. 37, III)
IV - implantação de mecanismos de gestão da clínica visando à qualificação do cuidado, eficiência de leitos, reorganização dos fluxos e processos de trabalho; (Origem: PRT MS/GM 2809/2012, Art. 37, IV)
V - articulação com a Atenção Básica, inclusive Atenção Domiciliar, de sua Região de Saúde e/ou Município; (Origem: PRT MS/GM 2809/2012, Art. 37, V)
VI - realização dos procedimentos diagnósticos e terapêuticos necessários à complexidade dos casos; (Origem: PRT MS/GM 2809/2012, Art. 37, VI)
VII - desenvolvimento de ações de Educação Permanente em Saúde para as equipes multidisciplinares, por iniciativa das instituições hospitalares em parceria com gestores de saúde locais; (Origem: PRT MS/GM 2809/2012, Art. 37, VII)
VIII - disponibilização de ofertas de educação em saúde e autocuidado para os usuários, familiares e cuidadores; (Origem: PRT MS/GM 2809/2012, Art. 37, VIII)
IX - regulação integral dos leitos pelas Centrais de Regulação, de acordo com a Política Nacional de Regulação do SUS e mediante pactuação local; (Origem: PRT MS/GM 2809/2012, Art. 37, IX)
X - taxa média de ocupação de no mínimo 85% (oitenta e cinco por cento); e (Origem: PRT MS/GM 2809/2012, Art. 37, X)
XI - desenvolvimento de ferramentas que auxiliem a clínica ampliada e a gestão da clínica, a exemplo do matriciamento, do Plano Terapêutico, do prontuário clínico unificado e dos protocolos clínicos. (Origem: PRT MS/GM 2809/2012, Art. 37, XI)
§ 1º As UCP e HCP serão monitoradas pelos Grupos Condutores Estaduais da RUE, os quais ficarão responsáveis por: (Origem: PRT MS/GM 2809/2012, Art. 37, § 1º)
I - avaliar o cumprimento dos requisitos previstos neste Título e das metas pactuadas entre o gestor e o prestador dos serviços de saúde; e (Origem: PRT MS/GM 2809/2012, Art. 37, § 1º, I)
II - enviar à CGHOSP/DAHU/SAS/MS, no prazo de trinta dias contado da conclusão da avaliação, relatório circunstaciado do que foi constatado nos trabalhos de monitoramento. (Origem: PRT MS/GM 2809/2012, Art. 37, § 1º, II)
§ 2º O monitoramento a que se refere o art. 169, § 1º será realizado com periodicidade máxima de 1 (um) ano, a partir do início do repasse de recursos previsto neste Título. (Origem: PRT MS/GM 2809/2012, Art. 37, § 2º)
§ 3º Sem prejuízo do disposto no § 1º deste artigo, as UCP e os HCP serão monitorados, em caráter complementar, da seguinte forma: (Origem: PRT MS/GM 2809/2012, Art. 37, § 3º)
I - visitas in loco pelas Secretarias de Saúde municipais, estaduais ou do Distrito Federal, bem como pelo Ministério da Saúde, quando necessárias; (Origem: PRT MS/GM 2809/2012, Art. 37, § 3º, I)
II - atuação, quando couber, do Sistema Nacional de Auditoria (SNA); e (Origem: PRT MS/GM 2809/2012, Art. 37, § 3º, II)
III - avaliação do impacto epidemiológico e resolutividade da estratégia por meio de indicadores quanti-qualitativos. (Origem: PRT MS/GM 2809/2012, Art. 37, § 3º, III)
CAPÍTULO VI
DAS DISPOSIÇÕES FINAIS
(Origem: PRT MS/GM 2809/2012, CAPÍTULO VII)
Art. 170. Ficam incluídas no SCNES as seguintes habilitações: (Origem: PRT MS/GM 2809/2012, Art. 39)
I - Código 09.08 - Unidade de Internação em Cuidados Prolongados (UCP); e (Origem: PRT MS/GM 2809/2012, Art. 39, I)
II - Código 09.09 - Hospital Especializado em Cuidados Prolongados (HCP). (Origem: PRT MS/GM 2809/2012, Art. 39, II)
Art. 171. Os leitos de longa permanência estabelecidos na Portaria nº 2.395/GM/MS, de 11 de outubro de 2011, passam a ser denominados leitos de cuidados prolongados, pertencentes ao Componente Hospitalar da RUE. (Origem: PRT MS/GM 2809/2012, Art. 40)
Parágrafo Único. Os leitos de que trata este artigo serão organizados em UCP ou HCP, de acordo com o estabelecido neste Título. (Origem: PRT MS/GM 2809/2012, Art. 40, Parágrafo Único)
Art. 172. O Ministério da Saúde disponibilizará, no prazo de quarenta dias após a data de publicação da Portaria nº 2809/GM/MS, de 07 de dezembro de 2012, Manual com Diretrizes para Organização dos Cuidados Prolongados no âmbito do SUS, que servirá de apoio à implementação desses serviços. (Origem: PRT MS/GM 2809/2012, Art. 41)
Art. 173. Os estabelecimentos hospitalares que contiverem UCP e HCP serão habilitados em Serviços de Assistência em Alta Complexidade em Terapia Nutricional e Enteral/Parenteral, quando prestarem tais serviços. (Origem: PRT MS/GM 2809/2012, Art. 42)
Art. 174. O art. 11 da Portaria nº 2.395/GM/MS, de 11 de outubro de 2011, passa a vigorar acrescido do seguinte § 3º: (Origem: PRT MS/GM 2809/2012, Art. 45)
LIVRO III
DA OPERACIONALIZAÇÃO DA REDE DE ATENÇÃO ÀS URGÊNCIAS
(Origem: PRT MS/GM 1600/2011, CAPÍTULO III)
Art. 175. A operacionalização da Rede de Atenção às Urgências dar-se-á pela execução de 5 (cinco) fases: (Origem: PRT MS/GM 1600/2011, Art. 13)
I - Fase de Adesão e Diagnóstico: (Origem: PRT MS/GM 1600/2011, Art. 13, I)
a) apresentação da Rede de Atenção às Urgências nos Estados e no Distrito Federal; (Origem: PRT MS/GM 1600/2011, Art. 13, I, a)
b) realização de diagnóstico e aprovação da região inicial de implementação da Rede de Atenção às Urgências na Comissão Intergestores Bipartite (CIB) nos Estados e no Colegiado de Gestão da Secretaria de Estado da Saúde do Distrito Federal (CGSES/DF); e (Origem: PRT MS/GM 1600/2011, Art. 13, I, b)
c) instituição de Grupo Condutor Estadual da Rede de Atenção às Urgências, de caráter permanente, formado pela Secretaria Estadual de Saúde (SES), Conselho de Secretarias Municipais de Saúde (COSEMS) e apoio institucional do Ministério da Saúde, que terá como atribuições: (Redação dada pela PRT GM/MS nº 3.260 de 02.12.2020)
1. mobilizar os dirigentes políticos do SUS em cada fase; (Origem: PRT MS/GM 1600/2011, Art. 13, I, c, 1)
2. apoiar a organização dos processos de trabalho voltados a implantação/implementação da rede; (Origem: PRT MS/GM 1600/2011, Art. 13, I, c, 2)
3. identificar e apoiar a solução de possíveis pontos críticos em cada fase; e (Origem: PRT MS/GM 1600/2011, Art. 13, I, c, 3)
4. monitorar e avaliar o processo de implantação/implementação da rede. (Origem: PRT MS/GM 1600/2011, Art. 13, I, c, 4)
II - Fase do Desenho Regional da Rede: (Origem: PRT MS/GM 1600/2011, Art. 13, II)
a) realização de análise da situação dos serviços de atendimento às urgências, com dados primários, incluindo dados demográficos e epidemiológicos, dimensionamento da demanda das urgências, dimensionamento da oferta dos serviços de urgência existentes e análise da situação da regulação, da avaliação, do controle, da vigilância epidemiológica, do apoio diagnóstico, do transporte para as urgências, da auditoria e do controle externo, pela Comissão Intergestores Regional (CIR) e pelo CGSES/DF, com o apoio da Secretaria de Saúde; (Origem: PRT MS/GM 1600/2011, Art. 13, II, a)
b) elaboração da proposta de Plano de Ação Regional, com detalhamento técnico de cada componente da Rede, contemplando o desenho da Rede Atenção às Urgências, metas a serem cumpridas, cronograma de implantação, mecanismos de regulação, monitoramento e avaliação, o estabelecimento de responsabilidades e o aporte de recursos pela União, Estado, Distrito Federal e Municípios envolvidos; (Origem: PRT MS/GM 1600/2011, Art. 13, II, b)
c) aprovação do Plano de Ação Regional na CIR, no CGSES/DF e na CIB; e (Origem: PRT MS/GM 1600/2011, Art. 13, II, c)
d) elaboração dos Planos de Ação Municipais dos Municípios integrantes da CIR, em consonância com o Plano de Ação Regional. (Origem: PRT MS/GM 1600/2011, Art. 13, II, d)
III - Fase da Contratualização dos Pontos de Atenção: (Origem: PRT MS/GM 1600/2011, Art. 13, III)
a) contratualização pela União, pelo Estados, pelo Distrito Federal ou pelo Município dos pontos de atenção da Rede de Urgência e Emergência, observadas as responsabilidades definidas para cada Componente da Rede de Atenção às Urgências no desenho regional; e (Origem: PRT MS/GM 1600/2011, Art. 13, III, a)
b) instituição do Grupo Condutor Municipal em cada Município que compõe a CIR, com apoio institucional da SES. (Origem: PRT MS/GM 1600/2011, Art. 13, III, b)
IV - Fase da Qualificação dos Componentes: a qualificação dos Componentes da Rede de Atenção às Urgências será definida na portaria específica de cada um dos Componentes, onde constarão as responsabilidades que deverão ser cumpridas e as ações que serão desenvolvidas; e (Origem: PRT MS/GM 1600/2011, Art. 13, IV)
V - Fase da Certificação: a certificação será concedida pelo Ministério da Saúde aos gestores do SUS, após a etapa de qualificação dos Componentes da Rede de Atenção às Urgências, com avaliação periódica. (Origem: PRT MS/GM 1600/2011, Art. 13, V)
§ 1º O Grupo Condutor da Rede de Atenção às Urgências no Distrito Federal será composto pela Secretaria de Saúde e pela CGSES/DF, com apoio institucional do Ministério da Saúde, e terá as mesmas atribuições do Grupo Condutor Estadual, descritas no art. 175, I, alínea c. (Origem: PRT MS/GM 1600/2011, Art. 13, § 1º)
§ 2º O Plano de Ação Regional e o Plano de Ação Municipal serão os documentos orientadores para a execução das fases de implementação da Rede de Urgência e Emergência, assim como para o monitoramento e a avaliação da implementação da Rede pelo Grupo Condutor Estadual e pelo Ministério da Saúde. (Origem: PRT MS/GM 1600/2011, Art. 13, § 2º)
§ 3º A contratualização dos Pontos de Atenção é o meio pelo qual o gestor, seja ele o Município, o Estado, o Distrito Federal ou a União, estabelece metas quantitativas e qualitativas do processo de atenção à saúde, com o(s) ponto(s) de atenção à saúde da Rede de Atenção às Urgências sob sua gestão, de acordo com o Plano de Ação Regional e os Planos de Ação Municipais. (Origem: PRT MS/GM 1600/2011, Art. 13, § 3º)
LIVRO IV
DAS DISPOSIÇÕES FINAIS
(Origem: PRT MS/GM 1600/2011, CAPÍTULO IV)
Art. 176. Os Comitês Gestores de Atenção às Urgências já existentes deverão ser mantidos e deverão ser apresentadas propostas de estruturação e funcionamento de novos Comitês nos âmbitos Estadual, Regional e Municipal nos locais onde ainda não existem. (Origem: PRT MS/GM 1600/2011, Art. 14)
§ 1º As Secretarias Municipais de Saúde deverão constituir e coordenar Comitês Gestores Municipais da Rede de Atenção às Urgências, garantindo a adequada articulação entre os entes gestores e os executores das ações e as Secretarias Estaduais de Saúde deverão constituir e coordenar os Comitês Gestores Estaduais e os Comitês Gestores Regionais do Sistema de Atenção às Urgências. (Origem: PRT MS/GM 1600/2011, Art. 14, § 1º)
§ 2º Os Comitês Gestores da Rede de Atenção às Urgências representarão o espaço formal de discussão e implementação das correções necessárias à permanente adequação do sistema de atenção integral às urgências, dentro das diretrizes estabelecidas pelos Planos de Atenção às Urgências, em suas instâncias de representação institucional que permitirão que os atores envolvidos na estruturação da atenção às urgências possam discutir, avaliar e pactuar as diretrizes e ações prioritárias, subordinadas às estruturas de pactuação do SUS nos seus vários níveis. (Origem: PRT MS/GM 1600/2011, Art. 14, § 2º)
§ 3º Nos Comitês Gestores Estaduais da Rede de Atenção às Urgências, os indicadores deverão ser analisados segundo critérios de regionalização, buscando-se construir um quadro descritivo completo da atenção estadual às urgências, apontando aspectos positivos, dificuldades, limites e necessidades a serem enfrentadas no contexto da macro e micro regulação (regional e local). (Origem: PRT MS/GM 1600/2011, Art. 14, § 3º)
§ 4º O relatório da situação da atenção estadual às urgências elaborado nos termos do art. 176, § 3º será remetido à Coordenação-Geral de Urgência e Emergência, do Departamento de Atenção Hospitalar e de Urgência, da Secretaria de Atenção à Saúde, do Ministério da Saúde (CGUE/DAHU/SAS/MS), onde comporá a base nacional de dados relativa à atenção às urgências. (Origem: PRT MS/GM 1600/2011, Art. 14, § 4º)
§ 5º Fica recomendado que os Comitês Gestores Estaduais da Rede de Atenção às Urgências sejam compostos pelo Coordenador Estadual do Sistema de Atenção às Urgências, pelo COSEMS, representado por Coordenadores Municipais de Atenção às Urgências, pela Defesa Civil Estadual, representantes do Corpo de Bombeiros, da Secretaria Estadual de Segurança Pública e da Polícia Rodoviária e do Conselho Estadual de Saúde, das empresas concessionárias de rodovias, com sugestão de estudar a necessidade ou oportunidade de se incorporarem a eles representantes das Forças Armadas Brasileiras. (Origem: PRT MS/GM 1600/2011, Art. 14, § 5º)
§ 6º Fica recomendado que os Comitês Gestores das Redes Regionais de Atenção às Urgências, sob coordenação estadual e com fluxo operacional compatível e de acordo com a realidade regional, tenham a seguinte composição: (Origem: PRT MS/GM 1600/2011, Art. 14, § 6º)
I - Coordenador Regional da Rede de Atenção às Urgências ou outro representante da SES que assuma tal função; (Origem: PRT MS/GM 1600/2011, Art. 14, § 6º, I)
II - Coordenadores Municipais da Atenção às Urgências; (Origem: PRT MS/GM 1600/2011, Art. 14, § 6º, II)
III - representantes dos serviços de saúde (prestadores da área das urgências); (Origem: PRT MS/GM 1600/2011, Art. 14, § 6º, III)
IV - representante do Corpo de Bombeiros, Polícias Rodoviária, Civil e Militar, onde essas corporações atuem na atenção às urgências; (Origem: PRT MS/GM 1600/2011, Art. 14, § 6º, IV)
V - representante da Defesa Civil; (Origem: PRT MS/GM 1600/2011, Art. 14, § 6º, V)
VI - representante dos gestores municipais e estadual da área de trânsito e transportes; e (Origem: PRT MS/GM 1600/2011, Art. 14, § 6º, VI)
VII - conforme a necessidade justificar, representantes da Aeronáutica, Marinha e Exército brasileiros. (Origem: PRT MS/GM 1600/2011, Art. 14, § 6º, VII)
§ 7º Fica recomendado que os Comitês Gestores das Redes Municipais de Atenção às Urgências tenham a seguinte composição mínima: (Origem: PRT MS/GM 1600/2011, Art. 14, § 7º)
I - Coordenador Municipal da Rede de Atenção às Urgências; (Origem: PRT MS/GM 1600/2011, Art. 14, § 7º, I)
II - representantes dos serviços de saúde (prestadores da área das urgências); (Origem: PRT MS/GM 1600/2011, Art. 14, § 7º, II)
III - representante do Conselho Municipal de Saúde; (Origem: PRT MS/GM 1600/2011, Art. 14, § 7º, III)
IV - representante do Corpo de Bombeiros, Polícias Rodoviária, Civil e Militar, Guarda Municipal, onde essas corporações atuem na atenção às urgências; (Origem: PRT MS/GM 1600/2011, Art. 14, § 7º, IV)
V - representante da Defesa Civil Municipal; (Origem: PRT MS/GM 1600/2011, Art. 14, § 7º, V)
VI - representante do gestor municipal da área de trânsito; e (Origem: PRT MS/GM 1600/2011, Art. 14, § 7º, VI)
VII - conforme a necessidade justificar, representantes da Aeronáutica, Marinha e Exército brasileiros. (Origem: PRT MS/GM 1600/2011, Art. 14, § 7º, VIII)
Art. 177. Não serão cadastradas UTI do tipo II ou III ou incluídos hospitais nos Sistemas Estaduais de Referência Hospitalar em Atendimento de Urgências e Emergências, que não comprovem, em seus processos de cadastramento, a criação e funcionamento de suas respectivas Comissões Intra-hospitalares de Transplantes. (Origem: PRT MS/GM 905/2000, Art. 2º)
Parágrafo Único. A comprovação de que trata este artigo se dará pelo envio dos atos de instituição da Comissão, devidamente chancelados pelo responsável pela CNCDO à qual o hospital esteja vinculado, anexos ao processo de cadastramento. (Origem: PRT MS/GM 905/2000, Art. 2º, § 1º)
Art. 178. Não serão cadastradas hospitais para realização de transplantes das classes I, II ou III que não comprovem, em seus processos de cadastramento, a criação e funcionamento de suas respectivas Comissões Intra-hospitalares de Transplantes. (Origem: PRT MS/GM 905/2000, Art. 4º)
Art. 179. Todos os órgãos captados e retirados deverão ser destinados à respectiva Central de Notificação, Captação e Distribuição de Órgãos, que os distribuirá obedecendo às listas únicas de receptores e a legislação em vigor. (Origem: PRT MS/GM 905/2000, Art. 5º)
ANEXO 1 DO ANEXO III
LISTA DOS PROCEDIMENTOS DE INTERNAÇÃO HOSPITALAR DE EMERGÊNCIA (Origem: PRT MS/GM 479/1999, Anexo 1)
Lista dos Procedimentos de Internação Hospitalar de Emergência
| CÓDIGO | PROCEDIMENTO |
|---|---|
| 31000002 | Cirurgia múltipla |
| 31002056 | Incisão e drenagem de abscesso prostático |
| 31003044 | Extração de corpo estranho na uretra com cistoscopia |
| 31003060 | Incisão e drenagem de abscesso da bolsa escrotal |
| 31004040 | Incisão e drenagem de abscesso da glândula de Cowper |
| 31005012 | Lombotomia |
| 31005047 | Incisão e drenagem de abscesso periuretral |
| 31006019 | Nefrectomia parcial |
| 31006043 | Incisão e drenagem de fleimão urinoso |
| 31006086 | Incisão e drenagem de abscesso do epidídimo |
| 31007015 | Nefrectomia total |
| 31008011 | Nefrolitotomia |
| 31009034 | Cistorrafia |
| 31010016 | Nefrorrafia |
| 31010075 | Tratamento cirúrgico da torção do testículo ou do cordão espermático |
| 31011101 | Tratamento cirúrgico do priaprismo |
| 31014011 | Pieloplastia |
| 31015018 | Pielostomia |
| 31015034 | Extração de corpo estranho da bexiga |
| 31017045 | Uretrorrafia |
| 31020011 | Drenagem de abscesso renal ou peri-renal |
| 31023010 | Nefrostomia percutânea |
| 32002017 | Cardiorrafia |
| 32004010 | Cardiotomia e pericardiotomia |
| 32004044 | Tratamento cirúrgico do aneurisma da aorta abdominal |
| 32005016 | Introdução de eletrodo temporário de marca passo |
| 32005040 | Tratamento cirúrgico do aneurisma da aorta torácica com circulação extracorpórea ou circulação assistida |
| 32006047 | Tratamento cirúrgico do aneurisma periférico arterial ou venoso |
| 32007043 | Tratamento cirúrgico do aneurisma da aorta toráco abdominal com circulação extra corpórea pu coirculação assistida |
| 32008040 | Tromboembolectomia de extremidades |
| 32009046 | Trombectomia ou embolectomia arterial de extremidade |
| 32011040 | Arteriorrafia |
| 32012047 | Arteriotomia exploradora de extremidades |
| 32016042 | Bypass ou endarterecomia da carótida ou vertebral |
| 32017049 | Bypass ou endarterecomia da carótida ou aorto ilíaca |
| 32018045 | Bypass ou endarterecomia de ramos supra aórticos por acesso cervical ou torácico |
| 32019041 | Bypass ou endarterecomia femoro poplíteia |
| 32020040 | Bypass ou endarterectomia renal |
| 32030045 | Trombectomia venosa |
| 32031025 | Ventriculosseptoplastia (pós infarto do miocárdio) |
| 32031041 | Ligadura das artérias ilíacas |
| 32032048 | Interrupção da veia cava ou filtro da veia cava |
| 32033044 | Ligadura de ramos da aorta abdominal |
| 32034040 | Tratamento cirúrgico da fístula artério-venosa congênita ou adquirida |
| 32035047 | Ligadura das veias esfagianas |
| 32038046 | Ligadura das veias cárdio-tuberositárias |
| 32039042 | Plastia das artérias |
| 32040040 | Ressecção do arco aórtico com enxerto |
| 32041047 | Ressecção da coarctação da aorta com ou sem enxerto |
| 32049048 | Ligadura de carótida interna e externa |
| 32050046 | Enxertos arteriais |
| 32055048 | By pass ou endarterectomia de artérias viscerais |
| 32057040 | Instalação de cateter venoso de média permanência totalmente implantável |
| 33002118 | Drenagem de abscesso subfrénico |
| 33003033 | Incisão e drenagem de abscesso língual e sublíngual |
| 33003041 | Esofagectomia |
| 33003092 | Pancreatotomia para drenagem |
| 33003106 | Esplenectomia |
| 33003114 | Herniorrafia com ressecção intestinal (estrangulada |
| 33004099 | Pancreatectomia parcial |
| 33004110 | Herniorrafia sem ressecção intestinal (estrangulada) |
| 33005036 | Glossorrafia |
| 33005044 | Esofagogastrectomia |
| 33005060 | Apendicectomia |
| 33006059 | Gastrorrafia |
| 33006067 | Colectomia parcial (hemicolectomia) |
| 33007047 | Esofagorrafia cervical |
| 33007055 | Gastroenteroanastomose |
| 33007063 | Colectomia total |
| 33007110 | Herniorrafia diafragmática (via torácica) |
| 33008043 | Esofagorrafia torácica |
| 33008060 | Enteroanastomose (qualquer segmento) |
| 33008078 | Incisão e drenagem de abscesso anal |
| 33010021 | Incisão e drenagem de abscesso da parótida |
| 33010064 | Enterorrafia (qualquer segmento) |
| 33010080 | Hepatectomia parcial |
| 33010087 | Hepatotomia e drenagem de abscesso ou cisto |
| 33012083 | Hepatorrafia |
| 33013071 | Tratamento cirúrgico da imperfuração membranosa do ânus |
| 33014043 | Esofagostomia |
| 33014060 | Tratamento cirúrgico da má rotação intestinal |
| 33014078 | Tratamento cirúrgico do prolapso anal mucoso |
| 33014116 | Herniorrafia recidivante |
| 33015066 | Jejunostomia |
| 33016046 | Tratamento cirúrgico de varizes esofagianas |
| 33016119 | Laparotomia exploradora |
| 33021066 | Enterectomia |
| 33022119 | Ressutura da parede abdominal (por deiscência total ou evisceração) |
| 33023069 | Colostomia |
| 33023077 | Incisão e drenagem de abscesso isquiorretal |
| 33025061 | Redução cirúrgica de volvo por laparotomia |
| 33026076 | Retirada de fecaloma |
| 33027064 | Ileostomias |
| 33027072 | Tratamento cirúrgico da trombose hemorroidária externa |
| 33028079 | Tratamento cirúrgico do íleo meconial |
| 33028117 | Laparotomia videolaparoscópica para drenagem para drenagem e/ou biópsia |
| 33029075 | Tratamento cirúrgico da peritonite meconial |
| 33029113 | Drenagem de hematoma ou abscesso retro retal |
| 33030111 | Drenagem de hematoma ou abscesso pre-peritoneal |
| 33032114 | Drenagem de abscesso pélvico |
| 33034060 | Colorrafia por via abdominal |
| 33040060 | Excisão e drenagem de abscesso sub mucoso de reto |
| 33041067 | Proctoplastia e proctorrafia por via perineal |
| 33044066 | Apendicectomia videolaparoscópica |
| 33044074 | Tratamento cirúrgico da atresia congênita ânus retal |
| 33045070 | Tratamento cirúrgico de outras anomalias congênitas ânus-retal |
| 34011013 | Episioperineorrafia não obstétrica |
| 34020039 | Curetagem uterina por mola hidatiforme |
| 35011017 | Histerectomia puerperal |
| 35016019 | Redução manual inversão uterina aguda pós-parto |
| 35018011 | Cerclagem de colo uterino |
| 35019018 | Sutura de lacerações do trajeto pélvico |
| 36001066 | Sutura de esclera |
| 36002038 | Retirada de corpo estranho da câmara anterior do olho |
| 36002054 | Retirada de corpo estranho intravítreo |
| 36003018 | Sutura de conjuntiva |
| 36010090 | Drenagem de abscesso palpebral |
| 36013099 | Sutura de pálpebra |
| 37001019 | Antrotomia da mastoide (drenagem de otite no lactente) |
| 37001035 | Incisão e drenagem de abscesso periamigdaliano |
| 37003054 | Retirada de corpo estranho na intimidade dos ossos da face |
| 37006037 | Drenagem de abscesso faríngeo |
| 37006053 | Redução cirúrgica do afundamento do malar, sem fixação |
| 37007050 | Redução cirúrgica do afundamento do malar, com fixação |
| 37011057 | Redução cirúrgica da fratura dos ossos próprios do nariz |
| 37012045 | Laringorrafia |
| 37014056 | Redução incruenta do afundamento da apófise zigomática |
| 37015052 | Redução incruenta do maxilar |
| 37016059 | Redução incruenta da luxação temporo-mandibular |
| 37025058 | Tratamento conservador da fratura dos ossos da face |
| 37026054 | Tratamento conservador da fratura dos ossos próprios do nariz |
| 38001144 | Pequeno queimado |
| 38003147 | Médio queimado |
| 38007142 | Grande queimado |
| 38008017 | Excisão e drenagem de tumor (abscesso e panarício) |
| 38011018 | Sutura de ferida com ou sem debridamento |
| 38014017 | Incisão e drenagem de fleimão |
| 38018012 | Debridamento da fasceite neocrotizante |
| 38025019 | Perda de substãncia cutãnea – lesões extensas planos superficial |
| 38027011 | Escalpo parcial |
| 38028018 | Escalpo total |
| 39000001 | Politraumatizado |
| 39001032 | Redução cirúrgica da fratura da costela |
| 39001083 | Amputação de antebraço |
| 39001105 | Amputação ao nível dos metacarpianos |
| 39001164 | Amputação ao nível do tornozelo |
| 39001202 | Retirada de corpo estranho intra-articular |
| 39001229 | Tração continua trans-esquelética |
| 39002039 | Redução cirúrgica da fratura do esterno |
| 39002209 | Retirada de corpo estranho intra muscular |
| 39003108 | Amputação do dedo (cada) |
| 39003159 | Amputação da perna |
| 39003205 | Retirada de corpo estranho intra- ósseo |
| 39003256 | Tratamento conservador da fratura do pé com bota gessada com ou sem salto |
| 39004031 | Tratamento conservador de fratura da costela |
| 39004040 | Tratamento cirúrgico da avulsão do supra espinhoso |
| 39005038 | Tratamento conservador de fratura do esterno |
| 39005054 | Desarticulação da articulação escápulo umeral |
| 39005062 | Amputação ao nível do braço |
| 39006042 | Redução cirúrgica da fratura da clavícula |
| 39006123 | Desarticulação da articulação coxo femural |
| 39006140 | Desarticulação da articulação do joelho |
| 39006182 | Drenagem de abscesso do psoas |
| 39007049 | Redução cirúrgica da fratura do colo e cavidade glenoide do omoplata |
| 39007081 | Ressecção da cabeça do rádio |
| 39007090 | Ressecção do(s) osso(s) do carpo |
| 39007138 | Tratamento cirúrgico do deslocamento epifisiário extremidade superior do femur |
| 39008045 | Redução cirúrgica da luxação acrômio clavicular |
| 39008096 | Redução cirúrgica da(s) fratura(s) do(s) osso(s) do carpo |
| 39008142 | Patelectomia |
| 39009041 | Redução cirúrgica da luxação esterno clavicular |
| 39009050 | Redução incruenta da luxação traumática da articulação escápulo-umeral |
| 39009068 | Redução cirúrgica da fratura da diáfase do úmero |
| 39009084 | Redução cirúrgica do deslocamento epifisiário dos ossos do antebraço |
| 39009092 | Redução cirúrgica da luxação do(s) osso(s) do carpo |
| 39009114 | Redução cirúrgica da fratura ao nível da pelve, com fixação |
| 39009122 | Redução cirúrgica da luxação coxo femural |
| 39009130 | Redução cirúrgica da fratura da diáfise do femur |
| 39010058 | Luxação traumática escápulo umeral (cruenta) |
| 39010120 | Redução cirúrgica da luxação coxo femoral (congênita) |
| 39011054 | Tratamento conservador da artrite piogênica escápulo umeral |
| 39011062 | Redução cirúrgica da fratura da extremidade superior do úmero com fixação |
| 39011097 | Redução incruenta da(s) fratura(s) do osso(s) do punho |
| 39011127 | Redução cirúrgica da luxação coxo femural (traumática) |
| 39011135 | Redução cirúrgica de fratura da extremidade do fêmur |
| 39011151 | Redução cirúrgica da diáfise da tíbia, com fixação |
| 39011160 | Redução cirúrgica da fratura do tornozelo, com fixação |
| 39012050 | Tratamento cirúrgico da artrite piogênica escapulo umeral |
| 39012093 | Redução incruenta da luxação de osso(s) do carpo |
| 39012115 | Redução incruenta da disjunção ao nível da pelve |
| 39012123 | Redução incruenta da luxação coxo femoral (central) |
| 39013022 | Retirada de corpo estranho da coluna |
| 39013049 | Redução incruenta da luxação acrômio-clavicular |
| 39013065 | Redução cirúrgica da fratura em T ou Y da extremidade inferior |
| 39013073 | Redução cirúrgica da fratura dos ossos do cotovelo com fixação |
| 39013081 | Redução cirúrgica da fratura dos ossos do antebraço com fixação |
| 39013090 | Tratamento conservador da fratura do(s) osso(s) do carpo |
| 39013090 | Tratamento conservador da fratura do(s) osso(s) do carpo |
| 39013111 | Redução incruenta da fratura ao nível da pelve |
| 39013120 | Redução incruenta da luxação congênita coxo femoral com ou sem tração |
| 39013138 | Redução cirúrgica da fratura transtrocanteriana |
| 39013146 | Redução cirúrgica da fratura do joelho, com fixação |
| 39013162 | Redução cirúrgica da fratura – luxação do tornozelo |
| 39013251 | Tipo Velpeau (tóraco braquial) |
| 39014045 | Redução incruenta da luxação externo-clavicular |
| 39014070 | Redução cirúrgica da luxação do cotovelo |
| 39014088 | Redução cirúrgica da fratura do cúbito, com fixação |
| 39014126 | Redução incruenta da luxação coxo femoral (traumática) |
| 39014142 | Redução cirúrgica da luxação do joelho |
| 39014177 | Redução cirúrgica da fratura do(s) Redução cirúrgica da fratura do(s) metatarsiano(s) com fixação |
| 39015068 | Redução cirúrgica da fratura supra-condiliana do úmero com fixação |
| 39015076 | Redução incruenta da luxação do cotovelo |
| 39015122 | Tratamento conservador da fratura do acetábulo |
| 39015149 | Tratamento cirúrgico da luxação recidivante da rotula |
| 39015157 | Tratamento cirúrgico do deslocamento epifisiário (extremidade inferior da tíbia) |
| 39015165 | Redução incruenta da fratura do tornozelo |
| 39015173 | Redução cirúrgica da fratura do tarso |
| 39015254 | Tratamento conservador da fratura da bacia com aparelho pelvi-podálico |
| 39016021 | Redução cirúrgica da luxação da coluna |
| 39016048 | Tratamento conservador de fratura da clavícula |
| 39016080 | Redução cirúrgica da fratura do rádio, com fixação |
| 39016102 | Redução cirúrgica da fratura de Bennet |
| 39016110 | Tratamento cirúrgico de fratura do sacro |
| 39016145 | Tratamento cirúrgico da rotura do ligamento do joelho |
| 39016161 | Redução incruenta da fratura luxação do tornozelo |
| 39017044 | Tratamento conservador de fratura da escápula |
| 39017079 | Tratamento conservador da fratura ao nível do cotovelo |
| 39017087 | Redução cirúrgica de fratura luxação de Monteggia |
| 39017095 | Tratamento cirúrgico da artrite piogênica do punho |
| 39017117 | Tratamento conservador de fratura ao nível da pelve |
| 39017125 | Redução cruenta da fratura do acetábulo |
| 39017133 | Redução incruenta da extremidade inferior do fêmur |
| 39017141 | Tratamento cirúrgico da rotura dos meniscos |
| 39017150 | Redução incruenta do deslocamento epifisiário (extremidade inferior da Tíbia) |
| 39017168 | Redução incruenta da luxação do tornozelo |
| 39017176 | Redução cirúrgica da fratura do(s) pododáctilo(s) |
| 39018024 | Redução incruenta da fratura da coluna |
| 39018040 | Tratamento conservador da fratura do colo e cavidade glenoide |
| 39018067 | Redução incruenta da fratura da extremidade superior do úmero |
| 39018075 | Tratamento conservador da artrite piogênica do cotovelo |
| 39018105 | Redução cirúrgica de fratura das falanges, com fixação |
| 39018113 | Tratamento conservador da fratura ao nível da pelve sem aparelho |
| 39018130 | Redução incruenta da fratura e deslocamento epifisário do fêmur |
| 39018148 | Redução incruenta da fratura do joelho |
| 39019020 | Redução incruenta da luxação da coluna |
| 39019063 | Redução incruenta da fratura da diáfise do úmero |
| 39019071 | Tratamento cirúrgico da artrite piogênica do cotovelo |
| 39019128 | Tratamento conservador da artrite piogênica coxo femoral |
| 39019136 | Redução incruenta da fratura da diáfise do fêmur |
| 39019144 | Redução incruenta da luxação do joelho |
| 39019152 | Redução incruenta da fratura da tíbia |
| 39019160 | Tratamento conservador da fratura do tornozelo |
| 39019179 | Redução cirúrgica da luxação do(s) metatarsiano(s) |
| 39019250 | Pescoço ( torcicolo ) aparelho gessado |
| 39020029 | Tratamento conservador da fratura da coluna, com aparelho |
| 39020061 | Redução incruenta da fratura supracondidilianas do úmero |
| 39020100 | Redução cirúrgica da fratura dos metacarpianos com fixação |
| 39020126 | Tratamento cirúrgico da artrite piogênica coxo femoral |
| 39020134 | Redução incruenta da fratura do colo do fêmur |
| 39020142 | Tratamento conservador da fratura do joelho |
| 39020169 | Tratamento cirúrgico da lesão dos ligamentos do tornozelo |
| 39020177 | Redução cirúrgica da luxação do tarso |
| 39021025 | Tratamento conservador da fratura da coluna, sem aparelho |
| 39021084 | Redução incruenta do deslocamento epifisiário dos ossos do antebraço |
| 39021130 | Redução incruenta da fratura transtrocanteriana |
| 39021149 | Tratamento conservador da rotura do ligamentos do joelho |
| 39021157 | Tratamento conservador da fratura do perônio |
| 39021165 | Tratamento conservador da artrite piogênica do tornozelo |
| 39021173 | Redução cirúrgica da luxação do(s) pododáctilo(s) |
| 39022021 | Tratamento conservador da fratura das apófises transversas e espinhosas |
| 39022080 | Redução incruenta das fraturas do cúbito |
| 39022102 | Redução cirúrgica da luxação das falanges |
| 39022153 | Tratamento conservador da fratura da tíbia |
| 39023060 | Tratamento conservador da fratura da díafise do úmero |
| 39023087 | Redução incruenta da fratura do rádio |
| 39023109 | Redução cirúrgica da luxação dos metacarpianos |
| 39023150 | Tratamento conservador da fratura da tíbia e perônio |
| 39024067 | Tratamento conservador da fratura da extremidade superior do úmero |
| 39024083 | Redução incruenta da fratura dos ossos do antebraço |
| 39024130 | Tratamento conservador da fratura da diáfise do fêmur |
| 39025020 | Redução incruenta de luxação do cóccix |
| 39025080 | Redução incruenta da fratura luxação de Monteggia |
| 39025136 | Tratamento conservador da fratura da extremidade inferior do fêmur com aparelho |
| 39025179 | Redução incruenta da fratura do(s) metatarsiano(s) |
| 39026086 | Tratamento conservador da(s) fratura(s) de um ou dois ossos do antebraço |
| 39026108 | Redução incruenta da fratura de Bennet |
| 39026132 | Tratamento conservador fratura ao nível da extremidade superior do fêmur com aparelho |
| 39026175 | Redução incruenta de fratura do(s) osso(s) do tarso |
| 39027104 | Redução incruenta de fratura do(s) metacarpiano(s) |
| 39027139 | Tratamento conservador da fratura da extremidade superior do fêmur sem aparelho |
| 39027171 | Redução incruenta de fratura do(s) pododactilo(s) |
| 39028100 | Redução incruenta da luxação da(s) falange(s) |
| 39028178 | Redução incruenta da luxação do(s) metatarsiano(s) |
| 39029107 | Redução incruenta da luxação do(s) metacarpiano(s) |
| 39029131 | Tratamento conservador da avulsão do grande trocanter |
| 39029174 | Redução incruenta da luxação do(s) osso(s) do tarso |
| 39030130 | Tratamento cirúrgico da avulsão do grande trocanter |
| 39030172 | Redução incruenta da luxação do(s) pododactilo(s) |
| 39031101 | Tratamento conservador da fratura da(s) falange(s) |
| 39031136 | Tratamento conservador da avulsão do pequeno trocanter |
| 39031179 | Tratamento conservador da fratura do(s) metatarsiano(s) |
| 39032108 | Tratamento conservador da fratura do(s) metacarpiano (s) |
| 39032132 | Tratamento cirúrgico do deslocamento da epífise femoral superior (epifisiólise) |
| 39032175 | Tratamento conservador da fratura do(s) osso(s) do pé |
| 39033104 | Tratamento conservador da osteomielite aguda dos ossos da mão |
| 39033171 | Tratamento conservador da fratura do(s) pododactilo(s) |
| 39033171 | Tratamento conservador da fratura do(s) pododactilo(s) |
| 39034100 | Redução incruenta da fratura da(s) falange(s) |
| 39038173 | Tratamento conservador da fratura do astrágalo |
| 39039170 | Tratamento conservador da fratura do calcâneo |
| 40003035 | Laminectomia descompressiva |
| 40004015 | Craniotomia descompressiva |
| 40004031 | Laminectomia para abscesso extradural |
| 40006034 | Laminectomia para lesão traumática meningo-medular |
| 40007014 | Craniotomia para remoção de corpo estranho intracraniano |
| 40008045 | Neurorrafia múltipla |
| 40009017 | Craniotomia para abscesso cerebral |
| 40009041 | Neurorrafia única |
| 40013049 | Microcirurgia de nervos periféricos |
| 40038017 | Tratamento cirúrgico do hematoma subdural |
| 40039013 | Tratamento cirúrgico do hematoma extradural |
| 40040011 | Tratamento cirúrgico do hematoma intracerebral |
| 40046010 | Tratamento cirúrgico da fratura da abóbada craniana sem lesão encefálica |
| 40047016 | Trépano punção e drenagem de abscesso cerebral |
| 40055019 | Tratamento cirúrgico do afundamento do seio frontal |
| 40060012 | Trepanação craniana para propedêutica neurocirúrgica |
| 42001056 | Mediastinotomia para drenagem |
| 42002036 | Traqueoscopia e retirada de corpo estranho |
| 42002052 | Mediastinotomia exploradora trans-external |
| 42003075 | Incisão e drenagem de abscesso da mama |
| 42004039 | Traqueotomia (inclusive curativos) |
| 42006015 | Pneumotomia com ressecção costal para drenagem cavitária de abscesso pulmonar |
| 42006066 | Toracoplastia (qualquer técnica) |
| 42007011 | Pneumotomia com retirada de corpo estranho |
| 42007062 | Toracotomia exploradora |
| 42008069 | Toracotomia com drenagem fechada |
| 42013011 | Sutura pulmonar com pleurodese |
| 44001053 | Redução incruenta da fratura unilateral da mandíbula |
| 44002050 | Redução incruenta da fratura bilateral da mandíbula |
| 44003056 | Redução cruenta da fratura unilateral da mandíbula |
| 44004044 | Excisão e sutura de lesão da boca |
| 44004052 | Redução cruenta da fratura bilateral da mandíbula |
| 44005059 | Redução cruenta da fratura cominutiva da mandíbula |
| 44007051 | Redução incruenta da fratura do maxilar superior – Le Fort II |
| 44008058 | Redução incruenta da fratura do maxilar superior – Le Fort III |
| 44009054 | Redução cruenta da fratura do maxilar superior Le Fort III, com aparelho de contenção |
| 44010052 | Redução cruenta da fratura do maxilar superior – Le Fort III |
| 44011040 | Incisão e drenagem de abscesso da boca |
| 44011059 | Redução incruenta da fratura do malar com aparelho de contenção |
| 44012055 | Redução cruenta fratura do malar com aparelho de contenção |
| 44013051 | Redução incruenta da(s) fratura(s) alvéolo dentária(s) unilateral |
| 44014058 | Redução incruenta da(s) fratura(s) alvéolo dentária(s) bilateral |
| 44015054 | Redução cruenta da(s) fratura(s) alvéolo dentária(s) |
| 69000018 | Infecção do aparelho genital durante gravidez |
| 69000026 | Mastite |
| 69000034 | Infecção da parede abdominal pós-cesariana |
| 69000042 | Peritonite pós-cesariana |
| 69000085 | Hiperemese gravídica (forma grave) |
| 69000123 | Rotura prematura da membranas |
| 69000131 | Gravidez molar sem parto |
| 71300015 | Prematuridade |
| 71300023 | Tocotraumatismos |
| 71300031 | Anoxia perinatal grave |
| 71300040 | Doença hemorrágica do recém nascido |
| 71300058 | Síndrome da A. P. I do Recém Nascido (membrana hialina) |
| 71300066 | Pneumopatias agudas |
| 71300074 | Doenças hemolíticas perinatais. |
| 71300082 | Ictéricias neonatais |
| 71300090 | Infecções perinatais |
| 71300112 | Outras afecções do recém – nascido |
| 72300019 | Desidratação aguda (pediatria) |
| 72500018 | Desidratação aguda (clínica médica) |
| 73300055 | Síndrome disabsortiva (pediatria) |
| 73300063 | Mucoviscidose ( pediatria ) |
| 73500038 | Síndrome disabsortiva (clínica médica) |
| 74300016 | Cólera ( pediatria) |
| 74300024 | Febre tifóide e outras salmoneloses ( pediatria) |
| 74300067 | Gangrena gasosa (pediatria) |
| 74300075 | Peste (pediatria) |
| 74300075 | Peste (pediatria) |
| 74300083 | Brucelose (pediatria) |
| 74000091 | Listeriose (pediatria) |
| 74300105 | Difteria (pediatria) |
| 74300113 | Meningite purulenta (pediatria) |
| 74300121 | Tétano (pediatria) |
| 74300130 | Coqueluche (pediatria) |
| 74300180 | Bouba (pediatria) |
| 74300199 | Leptospirose (pediatria) |
| 74300229 | Estreptococcias ( pediatria ) |
| 74300237 | Estafilococcias (pediatria) |
| 74300245 | Infecção por bacilo piociânico (pediatria ) |
| 74300253 | Infecções meningocócicas (pediatria) |
| 74300270 | Entero infecções (pediatria ) |
| 74300288 | Intoxicação alimentar (pediatria ) |
| 74300296 | Meningoencefalite a vírus (pediatria ) |
| 74300318 | Sarampo (pediatria ) |
| 74300326 | Caxumba (pediatria) |
| 74300334 | Mononucleose (pediatria) |
| 74300342 | Febre amarela (pediatria) |
| 74300350 | Hepatite infecciosa (pediatria) |
| 74300369 | Raiva (pediatria ) |
| 74300440 | Dengue ( pediatria) |
| 74500015 | Cólera ( clínica médica) |
| 74500023 | Febre tifóide e outras salmoneloses (clínica médica) |
| 74500066 | Gangrena gasosa (clínica médica) |
| 74500074 | Peste (clínica médica) |
| 74500082 | Brucelose (clínica médica) |
| 74500090 | Listeriose (clínica médica) |
| 74500104 | Difteria (clínica médica) |
| 74500112 | Tétano (clínica médica) |
| 74500163 | Bouba (clínica médica) |
| 74500171 | Leptospirose (clínica médica) |
| 74500201 | Estreptocóccias (clínica médica) |
| 74500210 | Estafilococcias (clínica médica) |
| 74500228 | Infecção por bacilo piociânico (clínica médica) |
| 74500236 | Doença meningocócica (clínica médica) |
| 74500244 | Septicemia (clínica médica) |
| 74500252 | Entero infecções (clínica médica) |
| 74500260 | Intoxicação alimentar ( clínica médica) |
| 74500279 | Meningoencefalite bacteriana (clínica médica) |
| 74500287 | Meningoencefalite viral (clínica médica) |
| 74500317 | Febre amarela (clínica médica) |
| 74500325 | Hepatite infecciosa (clínica médica) |
| 74500333 | Raiva (clínica médica) |
| 74500376 | Esquistossomose (clínica médica) |
| 74500414 | Meningite por fungos e outras |
| 74500430 | Hanseníase (clínica médica) |
| 74500457 | Dengue (clínica médica) |
| 75300028 | Afecções esofagianas |
| 75300036 | Abscesso hepático |
| 75300052 | Gastrite e duodenite |
| 75300060 | Obstrução intestinal |
| 75300079 | Íleo paralítico |
| 75300087 | Colite ulcerativa ou cólon irritável |
| 75300095 | Peritonite |
| 75300109 | Abscesso intestinal |
| 75300117 | Linfadenite aguda mesentérica |
| 75300125 | Colecistite aguda |
| 75300133 | Pancreatite |
| 75300141 | Megacolon |
| 75300150 | Diverticulite |
| 75300176 | Hemorragias digestivas |
| 75500019 | Afecções esofagianas |
| 75500027 | Úlcera péptica |
| 75500035 | Gastrite e duodenite |
| 75500094 | Obstrução intestinal |
| 75500124 | Hemorragias digestivas |
| 75500132 | Peritonite |
| 75500159 | Linfadenite aguda mesentérica |
| 75500175 | Atrofia amarela aguda do fígado |
| 75500183 | Hepatite aguda ou subaguda não infecciosa |
| 75500191 | Insuficiência hepática aguda |
| 75500230 | Colangite |
| 75500248 | Abscesso hepático |
| 75500256 | Coma hepático |
| 75500272 | Colecistite aguda |
| 75500299 | Afecções pancreáticas |
| 76300021 | Laringotraqueobronquite |
| 76300030 | Abscesso retrofarinfeo ou periamigdaliano |
| 76300056 | Bronquiolite aguda |
| 76300064 | Pneumonia estafilocóccica |
| 76300072 | Outras pneumonias |
| 76300080 | Broncopneumonias |
| 76300110 | Pneumotórax |
| 76300129 | Abscesso pulmonar |
| 76300153 | Broncoquiectasia |
| 76300161 | Hemorragias das vias respiratórias |
| 76300170 | Sarcoidose |
| 76300188 | Insuficiência respiratória aguda |
| 76400077 | Pneumonia do lactente |
| 76400085 | Broncopneumonia em lactente |
| 76400271 | Entero infecções em lactente |
| 76500012 | Laringotraqueobronquite |
| 76500020 | Abscesso retrofarigeo ou periamigdaliano |
| 76500039 | Pneumonia a vírus |
| 76500047 | Pneumonia bacteriana |
| 76500055 | Pneumonia estafilocóccica |
| 76500063 | Pneumonia não especificada |
| 76500071 | Broncopneumonia |
| 76500110 | Cor pulmonale descompensado |
| 76500136 | Pneumotórax |
| 76500144 | Abscesso pulmonar |
| 76500179 | Micoses pulmonares |
| 76500187 | Bronquiectasia |
| 76500195 | Hemorragias das vias respiratórias |
| 76500217 | Sarcoidose |
| 76500241 | Mucoviscidose |
| 77300017 | Doença reumática com comprometimento cardíaco |
| 77300025 | Miocardite |
| 77300033 | Endocardite bacteriana aguda e sub aguda |
| 77300041 | Pericardite aguda |
| 77300050 | Insuficiência cardíaca |
| 77300068 | Crise hipertensiva |
| 77300076 | Encefalopatia hipertensiva |
| 77300084 | Hipertensão maligna |
| 77300106 | Aneurisma arterial complicado |
| 77300114 | Vasculopatia periférica |
| 77300122 | Embolias ou enfartes pulmonares |
| 77300130 | Cardiopatia congênita com insuficiência cardíaca |
| 77300149 | Edema agudo de pulmão |
| 77300165 | Outras vasculopatias |
| 77500016 | Doença reumática com comprometimento cardíaco |
| 77500024 | Infarto agudo do miocárdio |
| 77500032 | Insuficiência coronariana aguda |
| 77500067 | Endocardite bacteriana aguda e subaguda |
| 77500083 | Periocardite aguda |
| 77500091 | Hemopericárdio |
| 77500105 | Aneurisma arterial complicado |
| 77500113 | Insuficiência cardíaca |
| 77500121 | Crise hipertensiva |
| 77500130 | Hipertensão maligna |
| 77500148 | Cardiopatia congênita com insuficiência cardíaca |
| 77500156 | Embolias ou enfartes pulmonares |
| 77500164 | Edema agudo de pulmão |
| 77500199 | Choque por cardiovasculopatia |
| 77500202 | Vasculopatia periférica |
| 77500229 | Miocardite |
| 77500237 | Tromboflebites profundas |
| 80300014 | Síndrome nefrótica |
| 80300022 | Síndrome nefrítica |
| 80300057 | Insuficiência renal aguda |
| 80300065 | Hipertensão nefrógena e renovascular |
| 80300073 | Pielonefrite |
| 80300081 | Nefropatias intersticiais |
| 80300090 | Abscesso renal |
| 80300103 | Retenção e obstrução urinária |
| 80300111 | Cólica nefrética |
| 80300120 | Nefropatias metabólicas |
| 80300138 | Nefropatias congênitas doenças císticas |
| 80300146 | Hidronefrose e pionefrose |
| 80300154 | Insuficiência renal crônica acidose metabólica |
| 80300189 | Desequilíbrio por diálise |
| 80500013 | Síndrome nefrótica |
| 80500021 | Síndrome nefrítica |
| 80500030 | Giomerulonefrite crônica agudizada |
| 80500056 | Insuficiência renal aguda |
| 80500064 | Hipertensão neofrógena e renovascular |
| 80500072 | Pielonefrite |
| 80500080 | Nefropatias intersticiais |
| 80500099 | Abscesso renal |
| 80500102 | Retenção e obstrução urinária |
| 80500110 | Cólica nefrética |
| 80500129 | Nefropatias metabólicas |
| 80500137 | Nefropatias congênitas doenças císticas |
| 80500145 | Hidronetrose e pionefrose |
| 80500161 | Anexite aguda |
| 80500170 | Insuficiência renal crônica acidose metabólica |
| 80500200 | Desequilíbrio pós diálise |
| 80500218 | Outras afecções do aparelho gênito urinário |
| 81300026 | Hematoma subdural |
| 81300034 | Abscesso cerebral |
| 81300042 | Epilepsias |
| 81300050 | Coréia aguda |
| 81300140 | Processos toxi infecciosos do cérebro e da medula |
| 81500025 | Hematoma subdural |
| 81500033 | Abscesso cerebral |
| 81500076 | Epilepsias |
| 81500084 | Coréia aguda |
| 81500106 | AVC agudo |
| 81500114 | Polirradiculite e polineuropatia |
| 81500149 | Processos toxi infecciosos do cérebro e da medula |
| 82300011 | Disfunção tireodiana |
| 82300020 | Tireo toxicose |
| 82300038 | Diabetes insípido |
| 82300046 | Diabetes sacarino |
| 82500010 | Disfunção tireoidiana |
| 82500029 | Tireo toxicose |
| 82500037 | Tireoidite |
| 82500045 | Diabetes insípido |
| 82500053 | Diabetes sacarino |
| 83300031 | Osteomielite aguda |
| 83500030 | Osteomielite aguda |
| 86300016 | Choque anafilático |
| 86300040 | Outras doenças alérgicas |
| 86500015 | Choque anafilático |
| 88300048 | Anomalia congênita do coração e aparelho circulatório |
| 88300129 | Doença de Hirschsprung |
| 88300234 | Outras anomalias da pele, fâneros e sistema linfático |
| 89300017 | Intoxicação por medicamentos |
| 89300025 | Intoxicação por derivados de petróleo |
| 89300033 | Intoxicação por inseticida, fertilizante e adubo |
| 89300041 | Envenenamento, intoxicação por outras substâncias químicas |
| 89300050 | Intoxicação por álcool |
| 89300068 | Intoxicação por alimentos ou plantas |
| 89300076 | Intoxicação por gases ou vapores |
| 89300084 | Outras intoxicações e envenenamento |
| 89500016 | Intoxicações por medicamentos |
| 89500024 | Intoxicação por derivados de petróleo |
| 89500032 | Intoxicação por inseticida, fertilizante ou adubo |
| 89500040 | Envenenamento e intoxicação |
| 89500059 | Intoxicação por álcool |
| 89500067 | Intoxicação por alimentos ou plantas |
| 89500075 | Intoxicação por gases ou vapores |
| 90300041 | Acidente por afogamento |
| 90300050 | Acidente por mordedura de rato |
| 90300068 | Acidente causado por outros animais |
| 90300076 | Acidente por picada de animais peçonhentos |
| 90300084 | Acidente por descarga elétrica |
| 90300092 | Acidente por agentes naturais e ambientais não especificados |
| 90300106 | Acidente por aspiração ou ingestão de alimento ou objeto que provoque obstrução |
| 90300114 | Acidente por sufocação mecânica |
| 90300122 | Acidente por penetração de corpo estranho em orifícios naturais |
| 90300130 | Acidente por material explosivo |
| 90300149 | Acidente por arma de fogo |
| 90300157 | Acidente por instrumento cortante ou penetrante |
| 90300165 | Acidente por substância corrosiva |
| 90300173 | Acidente por queda |
| 90500040 | Acidente por afogamento |
| 90500059 | Acidente por mordedura de animais |
| 90500067 | Acidente por picada de animais peçonhentos |
| 90500075 | Acidente por descarga elétrica |
| 90500083 | Acidente por agentes naturais e ambientais não especificados |
| 90500091 | Acidente por aspiração ou ingestão de alimento ou objeto que provoque obstrução |
| 90500105 | Acidente por sufocação mecânica |
| 90500113 | Acidente por penetração de corpo estranho em orifícios naturais |
| 90500121 | Acidente por material explosivo |
| 90500130 | Acidente por arma de fogo |
| 90500148 | Acidente por instrumento cortante ou penetrante |
| 90500156 | Acidente por substância corrosiva |
| 90500164 | Acidente por queda |
| 91300010 | Luxação e ferimentos com grave comprometimento orgânico |
| 91300029 | Fraturas do crânio |
| 91300037 | Fratura da coluna vertebral com lesão da medula espinhal |
| 91300045 | Fraturas das costelas e esterno |
| 91300053 | Fratura dos ossos da bacia |
| 91300061 | Tratamento clínico do traumatismo crânioencefálico |
| 91300070 | Tratamento clínico dos traumatismo internos com lesão visceral |
| 91300088 | Politraumatismos |
| 91300096 | Lacerações e ferimentos de localização diversas |
| 91300100 | Lesões superficiais infectadas |
| 91300150 | Tratamento clínico da contusão cerebral |
| 91500010 | Luxações e ferimentos com grave comprometimento orgânico |
| 91500028 | Fraturas do crânio |
| 91500036 | Fraturas da coluna vertebral |
| 91500044 | Fratura da coluna vertebral com lesões de medula espinhal |
| 91500052 | Fraturas das costelas e esterno |
| 91500060 | Fraturas dos ossos da bacia |
| 91500079 | Tratamento clínico do traumatismo crânioencefálico |
| 91500087 | Tratamento clínico dos traumatismo internos com lesão visceral |
| 91500109 | Lacerações e ferimentos de localizações diversas |
| 91500117 | Lacerações e ferimentos com amputação traumática |
| 91500141 | Complicações de procedimentos cirúrgicos ou médicos |
| 91500150 | Tratamento clínico da contusão cerebral |
ANEXO 2 DO ANEXO III
TIPOLOGIA DOS HOSPITAIS DA REDE DE ATENÇÃO À URGÊNCIA E EMERGÊNCIA E PROPOSTA DE INCENTIVO FINANCEIRO (Origem: PRT MS/GM 2395/2011, Anexo 2)
TIPOLOGIA DOS HOSPITAIS DA REDE DE ATENÇÃO À URGÊNCIA E EMERGÊNCIA E PROPOSTA DE INCENTIVO FINANCEIRO
| Portas de Entrada | |||
|---|---|---|---|
| Tipologia | Hospital Especializado Tipo II | Hospital Especializado Tipo I | Hospital Geral |
| Critérios de habilitação | Hospital de referência que atenda no mínimo a uma macrorregião, obedecendo aos critérios estabelecidos neste documento e deve ser referência para uma cobertura populacional a partir de 501 mil habitantes. Deve possuir, no mínimo, dois serviços de referência, habilitados em alta complexidade, para desempenhar seu papel como neurocirurgia, traumato-ortopedia, cardiologia/cardiovascular, ou como referência para pediatria. |
Hospital de referência para uma ou mais regiões de Saúde conforme PDR. Com uma cobertura populacional de 201 mil a 500 mil habitantes. Deve possuir, no mínimo, um serviço de referência, habilitado em alta complexidade, para desempenhar seu papel como neurocirurgia e/ou traumato-ortopedia e/ou cardiologia/cardiovascular ou como referência para pediatria. |
Hospital de referência para, no mínimo, uma Região de Saúde conforme Plano Diretor Regional (PDR). Com cobertura populacional de até 200 mil habitantes. São estabelecimentos que possuem estrutura para realizar ações de média complexidade. |
| Recursos Humanos | Deve contar com equipe 24h, composta por médicos especializados, cuja composição depende do perfil assistencial do estabelecimento, equipe multidisciplinar e equipes para manejo de pacientes críticos. | Deve contar com equipe 24h, composta por médicos especializados, cuja composição depende do perfil assistencial do estabelecimento, equipe multidisciplinar e equipes para manejo de pacientes críticos. | Deve contar com equipe 24 horas composta por clínico geral, pediatra, cirurgião, anestesiologista, enfermeiros, técni- cos e equipes para manejo de pacientes críticos. |
| Incentivo Financeiro Mensal | R$ 300.000,00 | R$ 200.000,00 | R$ 100.000,00 |
ANEXO 3 DO ANEXO III
QUANTITATIVOS MÍNIMOS DE PROFISSIONAIS DA SALA DE REGULAÇÃO MÉDICA (Origem: PRT MS/GM 1010/2012, Anexo 1)
QUANTITATIVOS MÍNIMOS DE PROFISSIONAIS DA SALA DE REGULAÇÃO MÉDICA
| Nº de Profissionais | Médicos Reguladores(MR) | Telefonistas Auxiliares de Regulação Médica(TARM ) | Rádio-Operadores (RO) | Número Total de Profissionais | ||||
| População | Dia | Noite | Dia | Noite | Dia | Noite | Dia | Noite |
| Até 350.000 | 01 | 01 | 02 | 01 | 01 | 01 | 04 | 03 |
| 350.001 a 700.000 | 02 | 02 | 03 | 02 | 01 | 01 | 06 | 05 |
| 700.001 a 1.500.000 | 03 | 02 | 05 | 03 | 01 | 01 | 09 | 06 |
| 1.500.001 a 2.000.000 | 04 | 03 | 06 | 05 | 01 | 01 | 11 | 09 |
| 2.000.001 a 2.500.000 | 05 | 04 | 07 | 06 | 02 | 01 | 14 | 11 |
| 2.500.001 a 3.000.000 | 06 | 05 | 07 | 06 | 02 | 01 | 14 | 11 |
| 3.000.001 a 3.750.000 | 07 | 05 | 10 | 07 | 03 | 02 | 20 | 14 |
| 3.750.001 a 4.500.000 | 08 | 06 | 13 | 09 | 04 | 03 | 25 | 18 |
| 4.500.001 a 5.250.000 | 09 | 07 | 15 | 11 | 05 | 03 | 29 | 21 |
| 5.250.001 a 6.000.000 | 10 | 08 | 17 | 13 | 06 | 04 | 33 | 25 |
| 6.000.001 a 7.000.000 | 11 | 09 | 20 | 15 | 07 | 05 | 38 | 29 |
| 7.000.001 a 8.000.000 | 12 | 10 | 23 | 17 | 08 | 06 | 43 | 33 |
| 8.000.001 a 9.000.000 | 13 | 11 | 25 | 20 | 09 | 07 | 47 | 38 |
| 9.000.001 a 10.000.000 | 14 | 11 | 28 | 22 | 10 | 07 | 52 | 40 |
| Acima de 10.000.001 | 15 | 12 | 31 | 25 | 11 | 08 | 57 | 45 |
ANEXO 4 DO ANEXO III
A REGULAÇÃO MÉDICA DAS URGÊNCIAS (Origem: PRT MS/GM 2657/2004, Anexo 1)
A REGULAÇÃO MÉDICA DAS URGÊNCIAS
Quando tomamos a regulação das necessidades imediatas como referência, estamos considerando o seu potencial organizador sobre o funcionamento geral do sistema e sua visibilidade junto aos usuários como marcadoras de sucesso ou fracasso do SUS.
A Regulação Médica das Urgências, operacionalizada através das Centrais de Regulação Médica de Urgências, é um processo de trabalho através do qual se garante escuta permanente pelo Médico Regulador, com acolhimento de todos os pedidos de socorro que acorrem à central e o estabelecimento de uma estimativa inicial do grau da urgência de cada caso, desencadeando a resposta mais adequada e equânime a cada solicitação, monitorando continuamente a estimativa inicial do grau de urgência até a finalização do caso e assegurando a disponibilidade dos meios necessários para a efetivação da resposta definitiva, de acordo com grades de serviços previamente pactuadas, pautadas nos preceitos de regionalização e hierarquização do sistema.
É importante lembrar que, a fim de garantir resposta efetiva às especificidades das demandas de urgência, as grades de referência devem ser suficientemente detalhadas, levando em conta quantidades, tipos e horários dos procedimentos ofertados, bem como a especialidade de cada serviço, com este todo organizado em redes e linhas de atenção, com a devida hierarquização, para fins de estabelecermos a identidade entre as necessidades dos pacientes atendidos pelo SAMU-192 e a oferta da atenção necessária em cada momento. As grades de atenção deverão mostrar, a cada instante, a condição de capacidade instalada do sistema regionalizado e suas circunstâncias momentâneas.
As Centrais SAMU-192, de abrangência municipal, micro ou macrorregional, devem prever acesso a usuários, por intermédio do número público gratuito nacional 192, exclusivo para as urgências médicas, bem como aos profissionais de saúde, em qualquer nível do sistema, funcionando como importante “porta de entrada” do sistema de saúde. Esta porta de entrada necessita, portanto, de “portas de saída” qualificadas e organizadas, que também devem estar pactuadas e acessíveis, por meio das demais centrais do complexo regulador da atenção, garantindo acesso à rede básica de saúde, à rede de serviços especializados (consultas médicas, exames subsidiários e procedimentos terapêuticos), à rede hospitalar (internações em leitos gerais, especializados, de terapia intensiva e outros), assistência e transporte social e outras que se façam necessárias.
Vale salientar que, nos casos em que a solicitação seja oriunda de um serviço de saúde que não possuiu a hierarquia técnica requerida pelo caso, ainda que o paciente já tenha recebido um atendimento inicial, consideramos que este paciente ainda se encontra em situação de urgência nesse caso ele deverá ser adequadamente acolhido e priorizado pela Central de Regulação de Urgências, como se fosse um atendimento em domicílio ou em via pública. Por outro lado, se esse paciente já estiver fora da situação de urgência e precisar de outros recursos para a adequada continuidade do tratamento (portas de saída), a solicitação deve ser redirecionada para outras centrais do complexo regulador, de acordo com a necessidade observada. Esses fluxos e atribuições dos vários níveis de atenção e suas respectivas unidades de execução devem ser pactuados previamente, com o devido detalhamento nas grades de oferta regionais.
As Centrais de Regulação de Urgências - Centrais SAMU- 192 constituem-se em “observatório privilegiado da saúde”, com capacidade de monitorar de forma dinâmica, sistematizada e em tempo real, todo o funcionamento do Sistema de Saúde, devendo gerar informes regulares para a melhoria imediata e mediata do sistema de atenção às urgências e da saúde em geral.
Os princípios constitucionais de respeito à dignidade da pessoa humana, de cidadania e de promoção do bem de todos, sem preconceitos de origem, raça, sexo, cor, idade e quaisquer outras formas de discriminação, devem presidir todas as ações da Regulação Médica das Urgências.
ATRIBUIÇÕES DA REGULAÇÃO MÉDICA DAS URGÊNCIAS
Atribuições Gerais:
I - ser instância operacional onde se processa a função reguladora, em casos de urgências clínicas, pediátricas, cirúrgicas, traumáticas, obstétricas e psiquiátricas;
II - ser polivalente na utilização dos recursos;
III - ser capaz de refletir a relação entre a oferta disponível e as necessidades demandadas;
IV - subsidiar o planejamento das correções necessárias para adequar a relação acima mencionada, sempre que se observar deficiência de oferta no exercício cotidiano da regulação médica das urgências;
V - articular ações harmonizadoras e ordenadoras buscando a resposta mais eqüitativa possível frente às necessidades expressas e devidamente hierarquizadas;
VI - estar articulada com os Serviços de Controle, Avaliação, Auditoria e Vigilância em Saúde, permitindo a utilização dos recursos do sistema de forma harmônica, de acordo com uma hierarquia de necessidades;
VII - nortear-se por pactos estabelecidos entre as instâncias gestoras do Sistema e demais atores envolvidos no processo assistencial;
VIII - facilitar a execução de programas e projetos estratégicos e prioritários de atenção à saúde, formulados junto a instituições parceiras ou com missões semelhantes e aprovados pelo respectivo Comitê Gestor de Atenção às Urgências;
IX - identificar e divulgar os fatores condicionantes das situações e agravos de urgência atendidos, notificando os diferentes setores envolvidos por intermédio do Comitê Gestor;
X - pactuar ações conjuntas com outros atores envolvidos na atenção integral às urgências, como a Defesa Civil, o Corpo de Bombeiros, a Policia Militar, a Polícia Rodoviária, os Departamentos de Trânsito, as Concessionárias de Rodovias, as Empresas Privadas de Transporte e Atendimento de Urgência, entre outros;
XI - avaliar permanentemente o desempenho das parcerias com os demais atores e notificar o Comitê Gestor de Urgências, fornecendo elementos para a implementação e otimização das ações conjuntas;
XII - participar da formulação dos Planos de Saúde, de Atenção Integral às Urgências e de Atenção a Eventos com Múltiplas Vítimas e Desastres, do município ou região de sua área de abrangência, fornecendo dados epidemiológicos, contextualizando os agravos atendidos e identificando os fatores facilitadores e de estrangulamento das ações.
Atribuições específicas:
I - manter escuta médica permanente e qualificada para este fim, nas 24 horas do dia, todos os dias da semana, pelo número gratuito nacional das urgências médicas: 192;
II - identificar necessidades, por meio da utilização de metodologia adequada, e classificar os pedidos de socorro oriundos da população em geral, a partir de seus domicílios ou de vias e lugares públicos;
III - identificar, qualificar e classificar os pedidos de socorro oriundos de unidades de saúde, julgar sua pertinência e exercer a telemedicina sempre que necessário. Discernir sobre a urgência, a gravidade e o risco de todas as solicitações;
IV - hierarquizar necessidades;
V - decidir sobre a resposta mais adequada para cada demanda;
VI - garantir os meios necessários para a operacionalização de todas as respostas necessárias;
VII - monitorar e orientar o atendimento feito pelas equipes de Suporte Básico e Suporte Avançado de Vida;
VIII - providenciar os recursos auxiliares de diferentes naturezas necessários para complementar a assistência, sempre que necessário;
IX - notificar as unidades que irão receber pacientes, informando às equipes médicas receptoras as condições clínicas dos pacientes e possíveis recursos necessários;
X - permear o ato médico de regular por um conceito ampliado de urgência, acolhendo a necessidade expressa por cada cidadão, definindo para cada um a melhor resposta, não se limitando apenas a conceitos médicos pré-estabelecidos ou protocolos disponíveis;
XI - constituir-se em “observatório privilegiado da saúde e do sistema”, com capacidade de monitorar de forma dinâmica, sistematizada, e em tempo real, todo o seu funcionamento;
XII - respeitar os preceitos constitucionais do País, a legislação do SUS, as leis do exercício profissional médico, o Código de Ética Médica, bem como toda a legislação correlata existente.
DIMENSIONAMENTO TÉCNICO PARA A ESTRUTURAÇÃO FÍSICA DAS CENTRAIS DE REGULAÇÃO MÉDICA DE URGÊNCIAS - CENTRAIS SAMU-192
I - A sala de regulação médica deve ser estruturada de acordo com as seguintes diretrizes e características:
a) a sala de regulação deverá ser dimensionada levando-se em conta o tamanho da equipe e o número de postos de trabalho, conforme recomendações técnicas desta Portaria, considerando que cada posto de trabalho utiliza 2 m² de área, projetando-se, além disso, os espaços dos corredores de circulação e recuos, além das portas e janelas;
b) acesso restrito aos profissionais que nela trabalham, exceto em situações de ensino com prévia aprovação da coordenação;
c) isolamento acústico, iluminação e temperatura adequadas;
d) propiciar a integridade da conduta profissional, a imparcialidade no manejo dos casos e o sigilo ético-profissional das informações;
e) sistema de telefonia com número suficiente de linhas disponíveis à população, número de aparelhos telefônicos adequado aos postos de trabalho de médicos e auxiliares de regulação e equipamento de fax;
f) sistema de comunicação direta entre os radio-operadores, as ambulâncias, suas bases operacionais e de estabilização, outras unidades de saúde e outras centrais de regulação, bem como com outros atores diretamente relacionados aos atendimentos móveis, como o Corpo de Bombeiros, a Defesa Civil, a Polícia Militar, Operadoras Privadas de Serviços Móveis de Urgência e outros;
g) sistema de gravação digital contínua para registro de toda a comunicação efetuada por telefone e rádio, com acesso protegido, permitido apenas às pessoas autorizadas pela Coordenação do Serviço; e
h) sistema de gestão informatizado para arquivamento dos registros gerados pela regulação.
II - Demais dependências do SAMU 192:
a) sala de equipamentos: devido ao ruído emitido pelos equipamentos (servidores de rede, central telefônica, no break e estabilizador), é recomendada a existência de uma área isolada, contígua à sala de regulação, onde esses equipamentos serão instalados, de forma a não prejudicar o ambiente de trabalho, com área mínima de 4,5 m²;
b) banheiros contíguos ou próximos da sala de regulação;
c) área de conforto e alimentação para a equipe;
d) área administrativa, com espaço para a coordenação e a equipe de apoio do serviço.
e) local para guarda de materiais e medicamentos controlados, conforme legislação em vigor;
f) área para esterilização de materiais, conforme normatização técnica da ANVISA/MS;
g) garagem para ambulâncias;
h) área adequada para lavagem, limpeza, desinfecção de materiais e das ambulâncias, respeitando as normas para o tratamento e escoamento da água utilizada;
i) sinalização adequada nas saídas das ambulâncias;
j) refeitório e cozinha;
l) banheiros com chuveiros;
m) alojamento para repouso das equipes; e
n) expurgo.
III - Bases Descentralizadas: a fim de garantir tempo reposta de qualidade e racionalidade na utilização dos recursos móveis, nos SAMU regionais ou sediados em municípios de grande extensão territorial deverão existir bases operacionais descentralizadas, que funcionarão como postos avançados para as ambulâncias e suas respectivas equipes. Para tal, essas bases deverão ter a configuração mínima para abrigo, alimentação e conforto das equipes e estacionamento da(s) ambulância(s). Dependendo do seu tamanho e de sua localização, as bases deverão utilizar a infraestrutura geral da sede ou, se necessário, montar os demais espaços essenciais ao seu bom funcionamento, obedecidas as diretrizes gerais de infraestrutura física estabelecidas nesta Portaria.
OPERACIONALIZAÇÃO DAS CENTRAIS SAMU-192
I- Ferramentas de Regulação:
a) mapas do município e região de cobertura do serviço, onde estejam localizados os serviços de saúde, bases descentralizadas do SAMU, outras ambulâncias ou serviços de transporte inclusive privados, Corpo de Bombeiros, Polícia Rodoviária e outros;
b) mapas do município e região de cobertura do serviço, com as estradas e principais vias de acesso, registro de barreiras físicas e outros fatores que dificultem o acesso a cada local;
c) listas de telefones de todos os serviços de saúde do município ou região, além de outros setores envolvidos na assistência à comunidade;
d) grades pactuadas, regionalizadas e hierarquizadas, com informações efetivas sobre a composição e a capacidade operativa diária e horária da estrutura dos serviços, organizados em redes e linhas de atenção, hierarquizados por complexidade de resposta técnica. Essas grades deverão ser mantidas atualizadas diariamente pelos serviços, indicando e justificando se há impedimento de uso do potencial do serviço, ocasião em que os serviços comunicarão formalmente por escrito a alteração transitória de grade e, em caso de alteração definitiva, deverão comunicar com antecedência adequada ao comitê gestor das urgências e ao gestor municipal ou estadual competente;
e) mecanismos de relacionamento direto com as centrais de regulação de leitos hospitalares, consultas ambulatoriais especializadas e serviços auxiliares de diagnóstico, quando estas existiram ou criação e utilização de planilhas auxiliares com vagas/censos diários etc;
f) diretrizes técnicas de regulação médica e de atendimentos de urgência;
g) agenda de eventos;
h) planos para manejo de situações complexas, envolvendo muitas pessoas afetadas, com perda ou não da capacidade de resposta por setores públicos e privados encarregados (planos de desastre com protocolos integrados entre todos os agentes públicos e privados responsáveis); e
i) manuais de normas e rotinas do serviço.
II - Normas Gerais e Fluxos da Regulação:
a) a Central de Regulação Médica de Urgências deve ser acessada pelo número gratuito nacionalmente designado para o Atendimento Pré-Hospitalar Móvel 192, admitindo-se outro número exclusivo e gratuito apenas em locais onde haja impedimento técnico da área de comunicações para sua utilização;
b) seu funcionamento deve ser ininterrupto, contando com, pelo menos um médico regulador e correspondentes TARM/RO de plantão presencial na sala de regulação, nas 24 horas, todos os dias, incluindo sábados, domingos e feriados;
c) todo chamado deve ser atendido pelo telefonista auxiliar de regulação médica e, após a devida identificação e localização do solicitante, ser repassado ao médico regulador;
d) nos trotes ou enganos, o chamado deverá ser registrado, mas não contabilizado como “caso” e a ligação pode ser encerrada sem a interveniência do médico regulador;
e) o telefonista auxiliar de regulação médica deverá ser treinado e devidamente instrumentalizado para atender aos pedidos de informação que acorrerem à central;
f) nos chamados em que o solicitante necessite apenas de informação que não caracterize pedido de socorro de urgência, o telefonista auxiliar de regulação médica está autorizado a fornecer a informação, se ela estiver disponível em suas ferramentas de trabalho e encerrar a solicitação, sem a interveniência do médico regulador. Caso não possua a informação, deverá repassar o chamado ao médico regulador, para que ele dê a melhor orientação possível ao solicitante;
g) o médico regulador, ao receber o caso, deverá, num curto espaço de tempo (de 30 segundos a 1 minuto), por meio da utilização de técnicas específicas para este fim, julgar a gravidade de cada caso e, em se tratando de situação crítica, deverá desencadear imediatamente a melhor resposta, acionando, inclusive, múltiplos meios, sempre que necessário, podendo, em seguida, concluir o detalhamento do caso;
h) nos casos de menor gravidade, o médico poderá optar inclusive pelo não envio de equipe ao local, orientando o solicitante sobre como proceder em relação à queixa relatada;
i) nos casos de simples orientação, o médico regulador deve colocar-se à disposição do solicitante para novas orientações, caso haja qualquer mudança em relação ao quadro relatado na primeira solicitação;
j) caso o médico regulador opte pelo envio de equipe de suporte básico ou avançado de vida ao local, deve monitorar todo seu deslocamento e receber o relato do caso quando a equipe lá chegar, confirmando ou alterando a gravidade estimada inicialmente;
l) após essa reavaliação, o médico regulador deverá tomar uma segunda decisão a respeito da necessidade do paciente, definindo inclusive para qual unidade de saúde o paciente deve ser transportado, se for o caso;
m) se o paciente for transportado, cabe ao médico regulador monitorar e acompanhar todo o atendimento prestado no trajeto;
n) o médico regulador deve estabelecer contato com o médico do serviço receptor, repassando a ele as informações técnicas sobre cada caso, para que a equipe local possa preparar-se para receber o paciente da melhor maneira possível;
o) naquelas situações de atendimento médico no pré-hospitalar móvel, sempre que possível e com conhecimento e autorização do médico regulador, o médico assistente deverá manter-se em contato direto com o médico assistente do serviço de destino definido pela regulação, para repasse das informações sobre o paciente, a fim de instrumentalizar a organização da melhor recepção possível para os casos graves;
p) após o adequado recebimento do paciente no serviço determinado, o médico regulador poderá considerar o caso encerrado; e
q) o rádio operador deve acompanhar a movimentação dos veículos do SAMU, durante todas as etapas da regulação acima mencionadas.
ANEXO 5 DO ANEXO III
PADRONIZAÇÃO VISUAL E GRAFISMO DO CAPACETE (Origem: PRT MS/GM 2971/2008, Anexo 1)
PADRONIZAÇÃO VISUAL E GRAFISMO DO CAPACETE
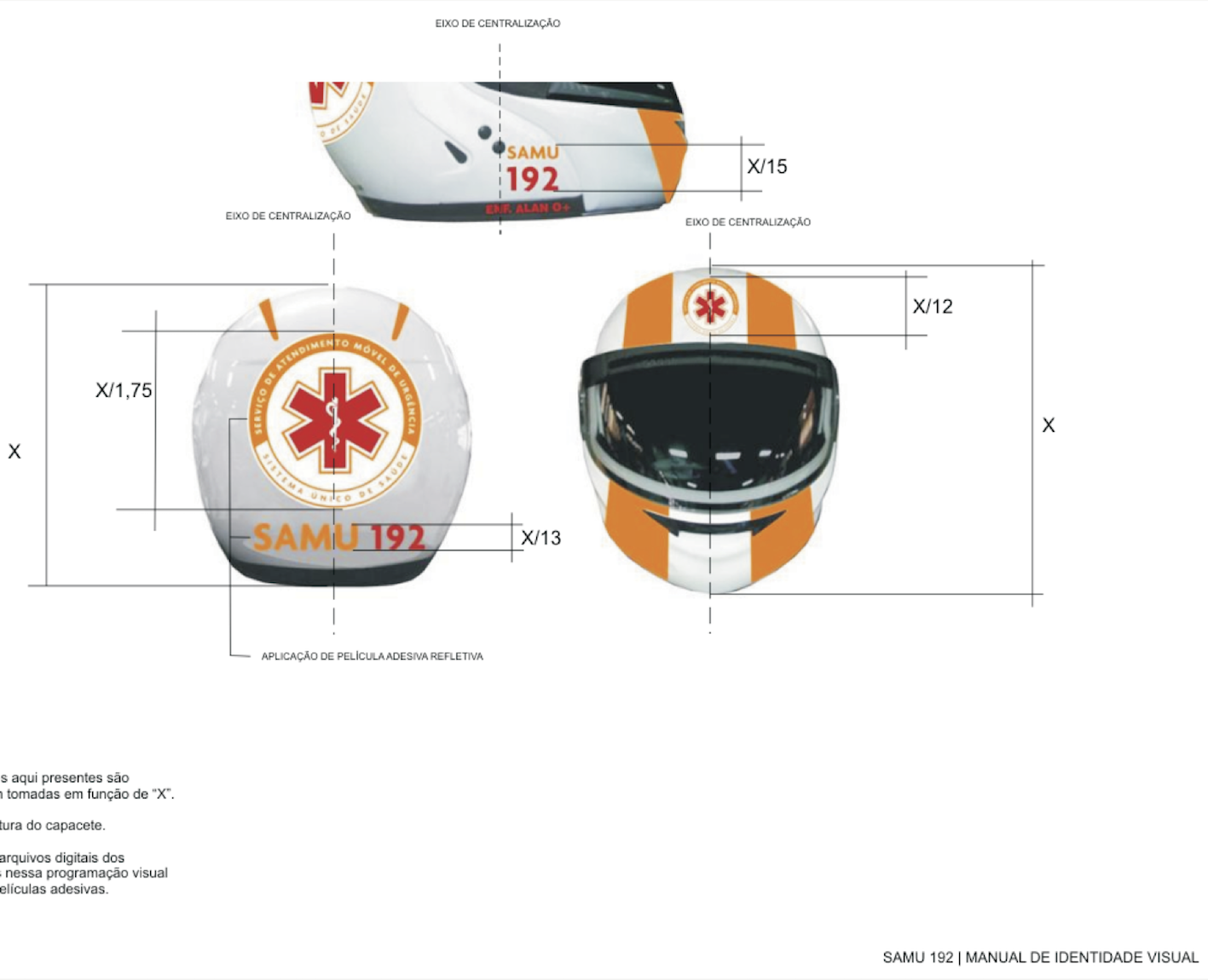
ANEXO 6 DO ANEXO III
PADRONIZAÇÃO VISUAL E GRAFISMO DA MOTOCICLETA (Origem: PRT MS/GM 2971/2008, Anexo 2)
PADRONIZAÇÃO VISUAL E GRAFISMO DA MOTOCICLETA

ANEXO 7 DO ANEXO III
ORIENTAÇÃO TÉCNICA QUANTO AO EMPREGO DAS MOTOCICLETAS (Origem: PRT MS/GM 2971/2008, Anexo 3)
ORIENTAÇÃO TÉCNICA QUANTO AO EMPREGO DAS MOTOCICLETAS
As motocicletas para a intervenção do SAMU 192 deverão possuir motorização com no mínimo 250 cilindradas e ser do tipo trail. Deverão ser utilizadas exclusivamente em intervenções do SAMU 192, sob regulação médica e se destinam, prioritariamente, às seguintes situações:
a) intervenções nos acionamentos de unidade de suporte avançado de vida (USA), considerando que a motocicleta desenvolve melhor velocidade e conta com a agilidade necessária no trânsito para chegar antes da ambulância ao local onde se encontra o paciente. Assim, nos eventos tempo-dependentes (por exemplo, infarto agudo do miocárdio, acidente vascular cerebral, traumatismo crânio-encefálico, dentre outras tantas) deverão ser envidados esforços por parte das centrais de regulação em efetuar o despacho imediato da motocicleta como forma de assegurar a chegada do socorro no menor tempo-resposta possível, preservando-se a segurança do condutor da motocicleta;
b) intervenções em eventos em locais de reconhecido difícil acesso a veículos de urgência (ambulâncias) em razão de características geográficas, condições da malha viária, dentre tantas peculiaridades de cada Município/região de abrangência do serviço, bem como em outras situações desta natureza que possam ser identificadas pela regulação médica como motivação para utilização da motocicleta;
c) apoio nas intervenções de suporte básico de vida quando for necessário auxílio direto na cena de mais um técnico de enfermagem para auxílio em procedimentos que necessitem de mais profissionais, de acordo com o julgamento da regulação médica (reanimação cardiopulmonar, extricação de vítimas, dentre outras situações do Atendimento Pré-hospitalar - APH móvel);
d) apoio nas intervenções de suporte avançado de vida quando for necessária a presença de mais um técnico de enfermagem na cena, a critério do médico regulador; e
e) demais situações de agravo à saúde da população nas quais, a critério do médico regulador, no uso de suas atribuições contidas na Portaria 2.048/GM, possa haver benefício no emprego da motocicleta, uma vez que a chegada desta unidade viabilizará o início de manobras de suporte básico de vida.
ANEXO 8 DO ANEXO III
ÁREA FÍSICA, INFRAESTRUTURA FÍSICA, MOBILIÁRIO, MATERIAIS E EQUIPAMENTOS MÍNIMOS PARA SALA DE ESTABILIZAÇÃO (SE) (Origem: PRT MS/GM 2338/2011, Anexo 1)
ÁREA FÍSICA, INFRAESTRUTURA FÍSICA, MOBILIÁRIO, MATERIAIS E EQUIPAMENTOS MÍNIMOS PARA SALA DE ESTABILIZAÇÃO (SE)
Área Física Infraestrutura física
| AMBIENTE | NUMERO DE LEITOS DE ESTABILIZAÇÃO (MÍNIMO) | ÁREA (M²) | INSTALAÇÕES |
|---|---|---|---|
| Sala de Estabilização | 02 | 16 m2 por leito, com distância mínima de 1,5 m entre estes e paredes, exceto cabeceira e pé do leito = 1,2 m. Pé-direito mínimo = 2,7 m |
Instalações baseadas conforme regulamentação sanitárias |
| Área de Serviço de Enfermagem | 4,0 m2 | ||
| Área Total | 36 m2 |
Mobiliário, materiais e equipamentos mínimos.
| Quantidade | |
|---|---|
| Ressuscitador manual kit adulto, infantil e neonatal | 2 |
| Armário suspenso com divisórias | 1 |
| Oxímetro portátil ( hand-set) | 2 |
| Aspirador portátil | 1 |
| Balde com pedal contenedor de resíduos com tampa e pedal | 2 |
| Bancada com cuba e armários | 1 |
| Mesa de Mayo | 1 |
| Banqueta giratória | 1 |
| Colar cervical (kit com 5 tamanhos) | 1 |
| Biombo | 1 |
| Bomba de infusão | 2 |
| Caixa básica de instrumental cirúrgico | 1 |
| Desfibrilador/cardioversor com monitor multiparâmetro e marcapasso | 1 |
| Carro de urgência | 1 |
| Detector de batimentos cardíacos fetais | 1 |
| Eletrocardiógrafo portátil | 1 |
| Escada com 2 degraus | 1 |
| Esfigmomanômetro de pedestal com manguito infantil e adulto | 1 |
| Estetoscópio adulto/infantil | 2 |
| Suporte de Hamper | 1 |
| Lanterna clínica | 1 |
| Laringoscópio com kit adulto e infantil | 1 |
| Maca com grades removíveis e rodas com travas | 2 |
| Mesa auxiliar p/ instrumental | 1 |
| Refletor parabólico de luz fria | 1 |
| Suporte de soro | 2 |
| Ventilador de transporte eletrônico microprocessador adulto/infantil com traquéias adulto, infantil e neonatal | 2 |
| Foco cirúrgico móvel | 1 |
| Prancha longa | 1 |
| Cilindro de oxigênio portátil | 1 |
| Ponto de Oxigênio | 1 |
| Gerador ou Nobreak sistema de emergência | 1 |
ANEXO 9 DO ANEXO III
REQUISITOS MÍNIMOS PARA POPULAÇÃO DE COBERTURA, ÁREA FÍSICA, EQUIPE E LEITOS DE SALA DE ESTABILIZAÇÃO (SE) DA REDE DE ATENÇÃO ÀS URGÊNCIAS (Origem: PRT MS/GM 2338/2011, Anexo 2)
| SERVIÇO/ UNIDADE | POPULAÇÃO DE COBERTURA | ÁREA FÍSICA MÍNIMA | EQUIPE MÍNIMA NA SE | NÚMERO MÍNIMO DE LEITOS DE ESTABILIZAÇÃO |
|---|---|---|---|---|
| SE | até 50.000 (cinquenta mil) habitantes | 40 m² 36 m² |
01 (um) médico generalista com qualificação no atendimento em urgências com garantia de retaguarda de enfermagem e de pessoal técnico, nas 24 (vinte e quatro) horas, todos os dias da semana | 02 |
ANEXO 10 DO ANEXO III
DEFINIÇÃO DO NÚMERO DE LEITOS APLICÁVEL ÀS UPA 24H NOVAS E AMPLIADAS (Origem: PRT MS/GM 10/2017, Anexo 1)
DEFINIÇÃO DO NÚMERO DE LEITOS APLICÁVEL ÀS UPA 24H NOVAS E AMPLIADAS
| DEFINIÇÃO DOS PORTES APLICÁVEIS ÀS UPA 24h | POPULAÇÃO RECOMENDADA PARA A ÁREA DE ABRANGÊNCIA DA UPA 24h | NÚMERO MÍNIMO DE LEITOS DE OBSERVAÇÃO | NÚMERO MÍNIMO DE LEITOS SALA DE URGÊNCIA |
|---|---|---|---|
| PORTE I | 50.000 A 100.000 HABITANTES | 7 LEITOS | 2 LEITOS |
| PORTE II | 100.001 A 200.000 HABITANTES | 11 LEITOS | 3 LEITOS |
| PORTE III | 200.001 A 300.000 HABITANTES | 15 LEITOS | 4 LEITOS |
ANEXO 11 DO ANEXO III
DEFINIÇÃO DOS VALORES DE INVESTIMENTO APLICÁVEIS ÀS UPA 24H NOVAS E AMPLIADAS (Origem: PRT MS/GM 10/2017, Anexo 2)
DEFINIÇÃO DOS VALORES DE INVESTIMENTO APLICÁVEIS ÀS UPA 24H NOVAS E AMPLIADAS
| DEFINIÇÃO DOS PORTES APLICÁVEIS ÀS UPA 24h | INVESTIMENTO CONSTRUÇÃO MOBILIÁRIO E EQUIPAMENTOS DE UPA 24h NOVAS HA- BILITADAS EM INVESTIMENTO ATÉ 31/12/2014. | INVESTIMENTO UPA 24h AMPLIADAS (limite máximo) HABILITADAS EM INVESTI- MENTO ATÉ 31/12/2014 | INVESTIMENTO EM EQUIPAMENTOS E MOBI- LIÁRIOS PARA UPA 24 h NOVAS E AMPLIADAS |
|---|---|---|---|
| PORTE I | R$ 2.200.000,00 | R$ 1.500.000,00 | R$ 600.000,00 |
| PORTE II | R$ 3.100.000,00 | R$ 2.500.000,00 | R$ 800.000,00 |
| PORTE III | R$ 4.000.000,00 | R$ 3.500.000,00 | R$ 1.000.000,00 |
ANEXO 12 DO ANEXO III
PROCEDIMENTOS A SEREM REGISTRADOS NO FORMATO BOLETIM DE PRODUÇÃO AMBULATORIAL INDIVIDUALIZADO - BPA - I (Origem: PRT MS/GM 10/2017, Anexo 7)
Procedimentos a serem registrados no formato Boletim de Produção Ambulatorial Individualizado - BPA - I
| Procedimento | Descrição |
|---|---|
| 03.01.06.002-9 | ATENDIMENTO DE URGÊNCIA C/ OBSERVAÇÃO ATÉ 24 HORAS EM ATENCAO ESPECIALIZADA |
| 03.01.06.009-6 | ATENDIMENTO MÉDICO EM UPA 24H DE PRONTO ATENDIMENTO |
| 03.01.06.010-0 | ATENDIMENTO ORTOPÉDICO COM IMOBILIZAÇÃO PRO-VISÓRIA |
| 03.01.06.011-8 | ACOLHIMENTO COM CLASSIFICAÇÃO DE RISCO |
ANEXO 13 DO ANEXO III
FORMULÁRIO PARA VISTORIA DO GESTOR - NORMAS DE CLASSIFICAÇÃO E HABILITAÇÃO DE CENTRO DE TRAUMA TIPO I AOS PACIENTES COM TRAUMA (Origem: PRT MS/GM 1366/2013, Anexo 1)
FORMULÁRIO PARA VISTORIA DO GESTOR NORMAS DE CLASSIFICAÇÃO E HABILITAÇÃO DE CENTRO DE TRAUMA TIPO I AOS PACIENTES COM TRAUMA
(deve ser preenchido e assinado pelo Gestor)
(esse formulário não deve ser modificado e/ou substituído)
NOME DA INSTITUIÇÃO:______________________________
CNPJ: __________________________________________.
TIPO DE PRESTADOR (NATUREZA):_______________________.
( ) Federal?( ) Estadual?( ) Municipal?( ) Filantrópico?( ) Privado
ENDEREÇO:___________________________________________
MUNICÍPIO:____________________________________________ ESTADO:________________CEP: ________?
TELEFONE: ____________________ FAX: __________
EMAIL:_______________________________________
DIRETOR TÉCNICO:_______________________________?
Tipos de Assistência:
( ) Ambulatorial
( ) Internação
( ) Urgência/Emergência de porta aberta
O Centro de Trauma tipo I:
1) Cobertura populacional:
a) ( ) até 200 mil habitantes
b) ( ) de 201 a 500 mil habitantes
c) ( ) de 501 mil a 1 milhão de habitantes
2) Participa da RUE:
a) ( ) Sim ( ) Não
3) É porta de entrada de Urgência da RUE:
a) ( ) Sim ( ) Não
4) É referência regional, realizando no mínimo 10% (dez por cento) dos atendimentos oriundos de outros Municípios:
a) ( ) Sim ( ) Não
5) Número de leitos cadastrados no Sistema Nacional de Cadastro de Estabelecimentos (SCNES):___________________leitos
6) Registro das Informações do Paciente:
a) Possui um prontuário único para cada paciente que inclua todos os tipos de atendimento a ele referente (ambulatorial, internação, pronto-atendimento, emergência), contendo as informações completas do quadro clínico e sua evolução, todas devidamente escritas, de forma clara e precisa, datadas e assinadas pelo profissional responsável pelo atendimento.
( ) Sim ( ) Não
7) Equipe médica:
a) ( ) Pediatra
b) ( ) Clínico geral
c) ( ) Ortopedista
d) ( ) Anestesiologista
e) ( ) Cirugião geral
8) Enfermagem treinada em urgência e atendimento de pacientes com trauma;
( ) Sim ( ) Não
9) Equipe médica para realização de cirurgias de trauma sem comprometimento do atendimento da porta de Urgência:
a) ( ) Sim ( ) Não
10) Sala de cirurgia para atendimento ao paciente com trauma:
a) ( ) Sim ( ) Não
11) Leitos de enfermaria para paciente com trauma:
a) ( ) Sim ( ) Não
12) Leitos de retaguarda para paciente com trauma:
a) ( ) Sim ( ) Não
13) Leitos de UTI para paciente com trauma:
a) ( ) Sim ( ) Não
14) Atendimento de urgência 24 horas por dia, todos os dias da semana, inclusive finais de semana e feriados:
a) ( ) Sim ( ) Não
15) Raio X 24 horas por dia:
a) ( ) Sim ( ) Não
16) Ultrassonografia 24 horas por dia:
a) ( ) Sim ( ) Não
17) Protocolos clínicos e assistenciais escritos e disponibilizados;
a) ( ) Sim ( ) Não
18) Serviço de laboratório clínico em tempo integral (próprio ou disponível);
a) ( ) Sim ( ) Não
19) Serviço hemoterapia em tempo integral (próprio ou disponível);
a) ( ) Sim ( ) Não
20) Serviço de reabilitação (próprio ou disponível);
a) ( ) Sim ( ) Não
21) Garante acompanhamento ambulatorial aos pacientes atendidos:
a) ( ) Sim ( ) Não
22) Tem acesso às Centrais de Regulação para encaminha-mento dos caso de maior complexidade:
a) ( ) Sim ( ) Não
23) Os serviços disponíveis (não próprios) estão cadastrados no SCNES:
a) ( ) Sim ( ) Não
24) Possui Alvará de Funcionamento:
a) ( ) Sim ( ) Não
Data de Emissão: ____/_____ /________
INTERESSE DO GESTOR ESTADUAL NO CREDENCIAMENTO:
__________________________________________________________________________________________________
De acordo com vistoria realizada "in loco", a Instituição cumpre com os requisitos da Portaria nº 1.365/GM/MS, de 8 de julho de 2013, para o(s) credenciamento(s) solicitado(s).
( ) Sim ( ) Não
DATA:_____/__________/__________
CARIMBO E ASSINATURA DO GESTOR:
Gestor Municipal __________________________________
Gestor Estadual__________________________________
ANEXO 14 DO ANEXO III
FORMULÁRIO PARA VISTORIA DO GESTOR - NORMAS DE CLASSIFICAÇÃO E HABILITAÇÃO DE CENTRO DE TRAUMA TIPO II AOS PACIENTES COM TRAUMA (Origem: PRT MS/GM 1366/2013, Anexo 2)
FORMULÁRIO PARA VISTORIA DO GESTOR
NORMAS DE CLASSIFICAÇÃO E HABILITAÇÃO DE CENTRO DE TRAUMA TIPO II AOS PACIENTES COM TRAUMA
(deve ser preenchido e assinado pelo Gestor)
(esse formulário não deve ser modificado e/ou substituído)
NOME DA INSTITUIÇÃO:________________________________
CNPJ:_______________________________________________
TIPO DE PRESTADOR (NATUREZA):_______________________
( ) Federal?( ) Estadual?( ) Municipal?( ) Filantrópico?( ) Privado
ENDEREÇO:___________________________________________
MUNICÍPIO:___________________________________________ ESTADO: ____________________________
CEP:_____________?TELEFONE: __________ FAX:__________________________
EMAIL:___________________________________________
DIRETOR TÉCNICO:___________________________________?
Tipos de Assistência:
( ) Ambulatorial
( ) Internação
( ) Urgência/Emergência de porta aberta
O Centro de Trauma tipo II:
1) Cobertura populacional:
a) ( ) até 200 mil habitantes
b) ( ) de 201 a 500 mil habitantes
c) ( ) de 501 mil a 1 milhão de habitantes
2) Participa da RUE:
a) ( ) Sim ( ) Não
3) É porta de entrada de Urgência da RUE:
a) ( ) Sim ( ) Não
4) É referência regional, realizando no mínimo 10% (dez por cento) dos atendimentos oriundos de outros Municípios:
a) ( ) Sim ( ) Não
5) Número de leitos cadastrados no Sistema Nacional de Cadastro de Estabelecimentos (SCNES): ___________________leitos
6) Registro das Informações do Paciente:
a) Possui um prontuário único para cada paciente que inclua todos os tipos de atendimento a ele referente (ambulatorial, internação, pronto-atendimento, emergência), contendo as informações completas do quadro clínico e sua evolução, todas devidamente escritas, de forma clara e precisa, datadas e assinadas pelo profissional responsável pelo atendimento.
( ) Sim ( ) Não
7) Equipe médica:
a) ( ) Pediatra
b) ( ) Clínico geral
c) ( ) Ortopedista
d) ( ) Anestesiologista
e) ( ) Cirugião geral
f) ( ) Neurocirurgião
8) Enfermagem treinada em urgência e atendimento de pacientes com trauma;
a) ( ) Sim ( ) Não
9) Equipe médica para realização de cirurgias de trauma sem comprometimento do atendimento da porta de Urgência:
a) ( ) Sim ( ) Não
10) Sala de cirurgia para atendimento ao paciente com trauma:
a) ( ) Sim ( ) Não
11) Leitos de enfermaria para paciente com trauma:
a) ( ) Sim ( ) Não
12) Leitos cirúrgicos de retaguarda para paciente com trauma:
a) ( ) Sim ( ) Não
13) Leitos de UTI para paciente com trauma:
a) ( ) Sim ( ) Não
14) Equipe médica e de odontologia alcançavel:
a) ( ) Neurocirugião
b) ( ) Ortopedista
c) ( ) Cirurgião vascular
d) ( ) Cirurgião plastico
e) ( ) Cirurgião pediátrico
f) ( ) Cirurgião crânio-maxilo-facial
g) ( ) Cirurgião e traumatologista buco-maxilo-facial
h) ( ) Cirurgião torácico
i) ( ) Ginecologista
j) ( ) Obstetra
k) ( ) Clínico geral
l) ( ) Pediatra
m) ( ) Oftalmologista
15) Atendimento de urgência 24 horas por dia, todos os dias da semana, inclusive finais de semana e feriados:
a) ( ) Sim ( ) Não
16) Raio X 24 horas por dia:
a) ( ) Sim ( ) Não
17) Ultrassonografia 24 horas por dia:
a) ( ) Sim ( ) Não
18) Tomografia computadorizada (própria ou disponível) 24 horas por dia:
a) ( ) Sim ( ) Não
19) Ressonância magnética (própria ou disponível) 24 horas por dia:
a) ( ) Sim ( ) Não
20) Equipe multiprofissional:
a) ( ) Fisioterapeuta Próprio ( ) Sim ( ) Não
b) ( ) Assistente social Próprio ( ) Sim ( ) Não
c) ( ) Nutricionista Próprio ( ) Sim ( ) Não
d) ( ) Farmacêutico Próprio ( ) Sim ( ) Não
e) ( ) Psicólogo Próprio ( ) Sim ( ) Não
21) Protocolos clínicos e assistenciais escritos e disponibilizados;
( ) Sim ( ) Não
22) Serviço de laboratório clínico em tempo integral (próprio ou disponível);
a) ( ) Sim ( ) Não
23) Serviço hemoterapia em tempo integral (próprio ou disponível);
a) ( ) Sim ( ) Não
24) Serviço de reabilitação (próprio ou disponível);
a) ( ) Sim ( ) Não
25) Garante acompanhamento ambulatorial aos pacientes atendidos:
a) ( ) Sim ( ) Não
26) Tem acesso às Centrais de Regulação para encaminha-mento dos caso de maior complexidade:
a) ( ) Sim ( ) Não
27) Os serviços disponíveis (não próprios) estão cadastrados no SCNES:
a) ( ) Sim ( ) Não
28) Possui Alvará de Funcionamento:
a) ( ) Sim ( ) Não
Data de Emissão: ____/_____ /_________
INTERESSE DO GESTOR ESTADUAL NO CREDENCIAMENTO:
_______________________________________________
________________________________________________
De acordo com vistoria realizada "in loco", a Instituição cumpre com os requisitos da Portaria nº 1.365/GM/MS, de 8 de julho de 2013, para o(s) credenciamento(s) solicitado(s).
( )Sim ( )Não
DATA:_____/__________/__________
CARIMBO E ASSINATURA DO GESTOR:
Gestor Municipal___________________________________
Gestor Estadual________________________________
ANEXO 15 DO ANEXO III
FORMULÁRIO PARA VISTORIA DO GESTOR NORMAS DE HABILITAÇÃO DE CENTRO DE TRAU MA TIPO III AOS PACIENTES COM TRAUMA (DEVE SER PREENCHIDO E ASSINADO PELO GESTOR) (Origem: PRT MS/GM 1366/2013, Anexo 3)
FORMULÁRIO PARA VISTORIA DO GESTOR
NORMAS DE HABILITAÇÃO DE CENTRO DE TRAUMA TIPO III AOS PACIENTES COM TRAUMA (deve ser preenchido e assinado pelo Gestor)
(esse formulário não deve ser modificado e/ou substituído)
NOME DA INSTITUIÇÃO:________________________________
CNPJ: _______________________
TIPO DE PRESTADOR (NATUREZA):_______________________
( ) Federal?( ) Estadual?( ) Municipal?( ) Filantrópico?( ) Privado
ENDEREÇO:___________________________________________
MUNICÍPIO:___________________________________________
ESTADO: __________ CEP: ________ TELEFONE:__________
FAX:___________________EMAIL:_______________________
DIRETOR TÉCNICO:___________________________________?
Tipos de Assistência:
( ) Ambulatorial
( ) Internação
( ) Urgência/Emergência de porta aberta
O Centro de Trauma tipo III:
1) Cobertura populacional:
a) ( ) até 200 mil habitantes
b) ( ) de 201 a 500 mil habitantes
c) ( ) de 501 mil a 1 milhão de habitantes
2) Participa da RUE:
( ) Sim ( ) Não
3) É porta de entrada de Urgência da RUE:
( ) Sim ( ) Não
4) É referência regional, realizando no mínimo 10% (dez por cento) dos atendimentos oriundos de outros Municípios:
( ) Sim ( ) Não
5) Número de leitos cadastrados no Sistema Nacional de Cadastro de Estabelecimentos (SCNES): ___________________leitos
6) Registro das Informações do Paciente: Possui um prontuário único para cada paciente que inclua todos os tipos de atendimento a ele referente (ambulatorial, internação, pronto-atendimento, emergência), contendo as informações completas do quadro clínico e sua evolução, todas devidamente escritas, de forma clara e precisa, datadas e assinadas pelo profissional responsável pelo atendimento.
a) ( ) Sim ( ) Não
7) Equipe médica:
a) ( ) Pediatra
b) ( ) Clínico geral
c) ( ) Ortopedista
d) ( ) Anestesiologista
e) ( ) Cirugião geral
f) ( ) Neurocirurgião
8) Enfermagem treinada em urgência e atendimento de pacientes com trauma;
a) ( ) Sim ( ) Não
9) Equipe médica para realização de cirurgias de trauma sem comprometimento do atendimento da porta de Urgência:
a) ( ) Sim ( ) Não
10) Sala de cirurgia para atendimento ao paciente com trauma:
a) ( ) Sim ( ) Não
11) Leitos de enfermaria para paciente com trauma:
a) ( ) Sim ( ) Não
12) Leitos cirúrgicos de retaguarda para paciente com trauma:
a) ( ) Sim ( ) Não
13) Leitos de UTI para paciente com trauma:
a) ( ) Sim ( ) Não
14) Equipe médica e de odontologia alcançavel:
a) ( ) Cirurgião vascular
b) ( ) Cirurgião plastico
c) ( ) Cirurgião pediátrico
d) ( ) Cirurgião de mão
e) ( ) Otorrinolaringologista
f) ( ) Oftalmologista
g) ( ) Cirurgião crânio-maxilo-facial
h) ( ) Cirurgião e traumatologista buco-maxilo-facial
i) ( ) Urologista
j) ( ) Cirurgião torácico
k) ( ) Endoscopista
l) ( ) Ginecologista
m) ( ) Obstetra
n) ( ) Clínico geral
o) ( ) Pediatra
p) ( ) Nefrologista
q) ( ) Ortopedista
r) ( ) Neurocirurgião
15) Atendimento de urgência 24 horas por dia, todos os dias da semana, inclusive finais de semana e feriados:
a) ( ) Sim ( ) Não
16) Raio X 24 horas por dia:
a) ( ) Sim ( ) Não
17) Ultrassonografia 24 horas por dia:
a) ( ) Sim ( ) Não
18) Tomografia computadorizada 24 horas por dia:
a) ( ) Sim ( ) Não
19) Radiologia vascular intervencionista (própria ou disponível) 24 horas por dia:
a) ( ) Sim ( ) Não
20) Ressonância magnética (própria ou disponível) 24 horas por dia:
a) ( ) Sim ( ) Não
21) Equipe multiprofissional:
a) ( ) Fisioterapeuta Próprio ( ) Sim ( ) Não
b) ( ) Assistente social Próprio ( ) Sim ( ) Não
c) ( ) Nutricionista Próprio ( ) Sim ( ) Não
d) ( ) Farmacêutico Próprio ( ) Sim ( ) Não
e) ( ) Psicólogo Próprio ( ) Sim ( ) Não
22) Protocolos clínicos e assistenciais escritos e disponibilizados;
a) ( ) Sim ( ) Não
23) Serviço de laboratório clínico em tempo integral (próprio ou disponível);
a) ( ) Sim ( ) Não
24) Serviço hemoterapia em tempo integral (próprio ou disponível);
a) ( ) Sim ( ) Não
25) Serviço de reabilitação (próprio ou disponível);
a) ( ) Sim ( ) Não
26) Garante acompanhamento ambulatorial aos pacientes atendidos:
a) ( ) Sim ( ) Não
27) Tem acesso às Centrais de Regulação para encaminha-mento dos caso de maior complexidade:
a) ( ) Sim ( ) Não
28) Os serviços disponíveis (não próprios) estão cadastrados no SCNES:
a) ( ) Sim ( ) Não
29) Possui Alvará de Funcionamento:
a) ( ) Sim ( ) Não
Data de Emissão: ____/_____/_________
INTERESSE DO GESTOR ESTADUAL NO CREDENCIAMENTO:________________________________________
De acordo com vistoria realizada "in loco", a Instituição cumpre com os requisitos da Portaria nº 1.365/GM/MS, de 8 de julho de 2013, para o(s) credenciamento(s) solicitado(s).
( )Sim ( )Não
DATA:_____/__________/__________
CARIMBO E ASSINATURA DO GESTOR:
Gestor Municipal __________________________________
Gestor Estadual__________________________
ANEXO 16 DO ANEXO III
MODELO TERMO DE COMPROMISSO (Origem: PRT MS/GM 1366/2013, Anexo 4)
MODELO
TERMO DE COMPROMISSO
Conforme disposto no art. 20 da Portaria nº XX/GM/MS, de XX de junho de 2013, a Secretaria de Saúde do Município de ___________ ou a Secretaria de Saúde do Estado de ______________ do Distrito Federal assume a responsabilidade de garantir, seja por meio de serviços próprios ou contratados, o acesso aos seguintes procedimentos:
a. Tomografia computadorizada;
b. Radiologia vascular intervencionista;
c. Ressonância magnética;
d. Laboratório clínico;
e. Serviço de hemoterapia; e
f. Serviço de reabilitação.
Por ser verdade, firmo o presente.
____________________________________________
(Nome Completo)
____________________________________________
(Assinatura do Gestor Municipal e/ou Estadual e do Distrito Federal c/carimbo)
CIDADE - UF, ______ de __________ de _____
ANEXO 17 DO ANEXO III
LISTA DE CENTROS DE INFORMAÇÃO E ASSISTÊNCIA TOXICOLÓGICA (CIATOX) (Origem: PRT MS/GM 1678/2015, Anexo 1)
Lista de Centros de Informação e Assistência Toxicológica (CIATox)
| Nº | UF | Cidade | Nome | CNES | Localização |
|---|---|---|---|---|---|
1 |
AM |
Manaus |
Centro de Informações Toxicológicas do Amazonas - CIT/AM |
2017644 |
HOSPITAL UNIVERSITARIO GETULIO VARGAS |
2 |
BA |
Salvador |
Centro Antiveneno da Bahia - CIAVE - BA |
2470845 |
CIAVE CENTRO DE INFORMACOES ANTIVENENO |
3 |
CE |
Fortaleza |
Centro de Assistência Toxicológica - CEATOX Fortaleza |
2529149 |
Instituto Dr. José Frota |
4 |
DF |
Brasília |
Centro de Informações Toxicológicas - CIT de Brasília |
6963447 |
Secretaria de Saúde do Distrito Federal |
5 |
ES |
Vitória |
Centro de Atendimento Toxicológico - TOXCEN |
11800 |
HOSPITAL INFANTIL NOSSA SENHORA DA GLORIA |
6 |
GO |
Goiânia |
HOSPITAL INFANTIL NOSSA SENHORA DA GLORIA |
6450091 |
SECRETARIA DE ESTADO DA SAUDE DE GOIAS |
7 |
MG |
Belo Horizonte |
Serviço de Toxicologia de Minas Gerais |
26921 |
HOSPITAL JOAO XXIII |
8 |
MS |
Campo Grande |
Centro Integrado de Vigilância Toxicológica - CIVITOX de Campo Grande |
6590047 |
SECRETARIA DE ESTADO DE SAUDE |
9 |
MT |
Cuiabá |
Centro de Informação Antiveneno |
2495015 |
Hospital Municipal de Cuiabá |
9 |
PB |
João Pessoa |
Centro de Assistência Toxicológica - CEATOX de João Pessoa |
2400243 |
Hospital Universitário Lauro Wanderley, Campus I |
10 |
PB |
Campina Grande |
Centro de Informação e Assistência Toxicológica - CIAT |
2362856 |
HOSPITAL REGIONAL DE EMERG TRAUMA DOM LUIZ GONZAGA FERNANDES |
11 |
PA |
Belém |
Centro de Informações Toxicológicas - CIT de Belém |
2332981 |
HOSPITAL UNIVERSITARIO JOAO DE BARROS BARRETO |
12 |
PE |
Recife |
Centro de Assistência Toxicológica de Pernambuco - CEATOX - PE |
6916279 |
CEATOX CENTRO DE ASSISTENCIA TOXICOLOGICA |
13 |
PE |
Teresina |
Centro de Informações Toxicológicas - CITOX de Teresina |
6300049 |
SECRETARIA ESTADUAL DA SAUDE DO PIAUI SEDE |
14 |
PR |
Curitiba |
Centro de Controle de Envenenamentos - CCE de Curitiba |
2384299 |
Hospital de Clínicas |
15 |
PR |
Londrina |
Centro de Informações Toxicológicas - CIT de Londrina |
2781859 |
HOSPITAL UNIVERSITARIO REGIONAL DO NORTE DO PARANA |
16 |
PR |
Maringá |
Centro de Controle de Intoxicações - CCI de Maringá |
2587335 |
HOSPITAL UNIVERSITARIO REGIONAL DE MARINGA |
17 |
RJ |
Niterói |
Centro de Controle de Intoxicações - CCI de Niterói |
12505 |
HOSPITAL UNIVERSITARIO ANTONIO PEDRO |
18 |
RN |
Natal |
Centro de Assistência Toxicológica - CEATOX Natal |
5672465 |
SECRETARIA ESTADUAL DE SAUDE PUBLICA DO RN |
19 |
RS |
Porto Alegre |
Centro de Informação Toxicológica - CIT do Rio Grande do Sul |
2792907 |
Secretaria Estadual de Saúde |
20 |
SC |
Florianópolis |
Centro de Informações Toxicológicas - CIT de Santa Catarina |
7276702 |
CIT CENTRO DE INFORMACOES TOXICOLOGICAS DE SANTA CATARINA |
21 |
SP |
São Paulo |
Centro de Controle de Intoxicações - CCI de São Paulo |
2081970 |
Hospital Municipal Dr. Artur Ribeiro de Saboya |
22 |
SP |
São Paulo |
Centro de Assistência Toxicológica - CEATOX do Instituto da Criança do HCFMUSP |
2078015 |
HC DA FMUSP HOSPITAL DAS CLINICAS SAO PAULO |
23 |
SP |
Campinas |
Centro de Controle de Intoxicações - CCI de Campinas |
2079798 |
HOSPITAL DAS CLINICAS DA UNICAMP DE CAMPINAS |
24 |
SP |
Botucatu |
Centro de Assistência Toxicológica - CEATOX de Botucatu |
2748223 |
HOSPITAL DAS CLINICAS DE BOTUCATU |
25 |
SP |
Ribeirão Preto |
Centro de Controle de Intoxicações - CCI de Ribeirão Preto |
2082187 |
HOSPITAL DAS CLINICAS FAEPA RIBEIRAO PRETO |
26 |
SP |
São José do Rio Preto |
Centro de Assistência Toxicológica - CEATOX de São José do Rio Preto |
2077396 |
HOSPITAL DE BASE DE SAO JOSE DO RIO PRETO |
27 |
SP |
São José dos Campos |
Centro de Controle de Intoxicação - CCI de São José dos Campos |
9628 |
HOSPITAL MUNICIPAL DR JOSE DE CARVALHO FLORENCE |
28 |
SP |
Santos |
Centro de Controle de Intoxicações - CCI de Santos |
2079720 |
Hospital Guilherme Álvaro |
29 |
SP |
Taubaté |
Centro de Controle de Intoxicações - CCI de Taubaté |
2033240 |
DEPARTAMENTO DE SAUDE |
30 |
SE |
Aracajú |
Centro de Informação Toxicológica - CIATOX de Sergipe |
2816210 |
HOSPITAL GOVERNADOR JOAO ALVES FILHO |
ANEXO 18 DO ANEXO III
FORMULÁRIO PARA VISTORIA DO GESTOR - NORMAS DE CLASSIFICAÇÃO E HABILITAÇÃO DE CENTRO DE ATENDIMENTO DE URGÊNCIA TIPO I AOS PACIENTES COM AVC (Origem: PRT MS/GM 665/2012, Anexo 1)
FORMULÁRIO PARA VISTORIA DO GESTOR
NORMAS DE CLASSIFICAÇÃO E HABILITAÇÃO DE CENTRO DE ATENDIMENTO DE URGÊNCIA TIPO I AOS PACIENTES COM AVC
(deve ser preenchido e assinado pelo Gestor)
(esse formulário não deve ser modificado e/ou substituído)
NOME DA INSTITUIÇÃO: ________________________________
CNES: _________________________________________________
TIPO DE PRESTADOR (NATUREZA):
( ) Federal
( ) Estadual
( ) Municipal
( ) Filantrópico
( ) Privado
ENDEREÇO: ___________________________________________
MUNICÍPIO:____________________________________________
ESTADO: _________ CEP: ________________________________
TELEFONE: ________ FAX: _______________________________
E-MAIL: _______________________________________________
DIRETOR TÉCNICO: ____________________________________
Tipos de Assistência:
( ) Ambulatorial
( ) Internação
( ) Urgência/Emergência de porta aberta
1. Registro das Informações do Paciente:
a) possui um prontuário único para cada paciente que inclua todos os tipos de atendimento a ele referente (ambulatorial, internação, pronto-atendimento, emergência), contendo as informações completas do quadro clínico e sua evolução, todas devidamente escritas, de forma clara e precisa, datadas e assinadas pelo profissional responsável pelo atendimento.
( ) Sim ( ) Não
2. O Centro de Atendimento de Urgência Tipo I aos Pacientes com AVC dispõe dos seguintes critérios:
a) realiza atendimento de urgência vinte e quatro horas por dia, todos os dias da semana, inclusive finais de semana;
( ) Sim ( ) Não
b) realiza exame de tomografia computadorizada de crânio nas vinte e quatro horas do dia;
( ) Sim ( ) Não
c) dispõe de equipe treinada em urgência para atendimento aos pacientes com AVC, composta por médico, enfermeiro, técnicos de enfermagem e coordenada por neurologista com título de especialista em neurologia reconhecido pelo Conselho Federal de Medicina (CFM) ou Conselho Regional de Medicina (CRM) ou residência médica em Neurologia reconhecida pelo Ministério da Educação (MEC);
( ) Sim ( ) Não
d) disponibiliza protocolos clínicos e assistenciais escritos;
( ) Sim ( ) Não
e) fornece cobertura de atendimento neurológico, disponível em até trinta minutos da admissão do paciente (plantão presencial ou sobreaviso à distância ou suporte neurológico especializado por meio da telemedicina/telessaúde);
( ) Sim ( ) Não
f) possui leitos monitorados para o atendimento ao AVC agudo, com médico vinte e quatro horas por dia e equipe treinada para o atendimento, podendo ser no serviço de urgência ou Unidade de Terapia Intensiva (UTI);
( ) Sim ( ) Não
g) possui UTI;
( ) Sim ( ) Não
h) realiza serviço de laboratório clínico em tempo integral;
( ) Sim ( ) Não
i) dispõe de equipe neurocirúrgica própria vinte e quatro horas (presencial ou disponível em até duas horas) ou referenciada (disponível em até duas horas); e
( ) Sim ( ) Não
j) realiza tratamento hemoterápico para possíveis complicações hemorrágicas.
( ) Sim ( ) Não
3. Possui Alvará de Funcionamento.
( ) Sim ( ) Não
Data de Emissão: _____ /___________ / _________
4. O Centro de Atendimento de Urgência Tipo I aos Pacientes com AVC participa da Linha de Cuidados em AVC constante do Plano de Ação Regional da RUE, por indicação do grupo condutor da RUE, realizando ações que permitam sua plena integração com os outros pontos de atenção, nos termos do documento base da referida linha de cuidados, de modo a garantir o cuidado integral e de qualidade aos pacientes com acidente vascular cerebral.
( ) Sim ( ) Não
5. Adoção de protocolos clínicos, assistenciais e de procedimentos administrativos de acordo com a Linha de Cuidados em AVC.
( ) Sim ( ) Não
INTERESSE DO GESTOR ESTADUAL NO CREDENCIAMENTO:
De acordo com vistoria realizada in loco, a Instituição cumpre com os requisitos da Portaria nº 665/GM/MS, de 12 de abril, de 2012, para o(s) credenciamento(s) solicitado(s).
( ) Sim ( ) Não
DATA:_____ /_____________/__________
CARIMBO E ASSINATURA DO GESTOR:
___________________________________
Gestor Municipal
__________________________________
Gestor Estadual
ANEXO 19 DO ANEXO III
FORMULÁRIO PARA VISTORIA DO GESTOR - NORMAS DE CLASSIFICAÇÃO E HABILITAÇÃO DE CENTRO DE ATENDIMENTO DE URGÊNCIA TIPO II AOS PACIENTES COM AVC (Origem: PRT MS/GM 665/2012, Anexo 2)
FORMULÁRIO PARA VISTORIA DO GESTOR
NORMAS DE CLASSIFICAÇÃO E HABILITAÇÃO DE CENTRO DE ATENDIMENTO DE URGÊNCIA TIPO II AOS PACIENTES COM AVC
(deve ser preenchido e assinado pelo Gestor)
(esse formulário não deve ser modificado e/ou substituído)
NOME DA INSTITUIÇÃO: _______________________________
CNES:________________________________________________
TIPO DE PRESTADOR (NATUREZA):
( ) Federal
( ) Estadual
( ) Municipal
( ) Filantrópico
( ) Privado
ENDEREÇO: ___________________________________________
MUNICÍPIO:_____________________________________________
ESTADO: ______ CEP: __________TELEFONE: ______________ FAX: _____________________
E-MAIL: _______________________________________________
DIRETOR TÉCNICO: ____________________________________
Tipos de Assistência:
( ) Ambulatorial
( ) Internação
( ) Urgência/Emergência de porta aberta
1. Registro das Informações do Paciente:
a) possui um prontuário único para cada paciente que inclua todos os tipos de atendimento a ele referente (ambulatorial, internação, pronto-atendimento, emergência), contendo as informações completas do quadro clínico e sua evolução, todas devidamente escritas, de forma clara e precisa, datadas e assinadas pelo profissional responsável pelo atendimento.
( ) Sim ( ) Não
2. O Centro de Atendimento de Urgência Tipo II aos Pacientes com AVC dispõe dos seguintes critérios:
a) realiza atendimento de urgência vinte e quatro horas por dia, todos os dias da semana, inclusive finais de semana;
( ) Sim ( ) Não
b) realiza exame de tomografia computadorizada de crânio nas vinte e quatro horas do dia;
( ) Sim ( ) Não
c) disponibiliza protocolos clínicos e assistenciais escritos;
( ) Sim ( ) Não
d) possui UTI;
( ) Sim ( ) Não
e) realiza serviço de laboratório clínico em tempo integral;
( ) Sim ( ) Não
f) dispõe de equipe neurocirúrgica própria vinte e quatro horas (presencial ou disponível em até duas horas) ou referenciada (disponível em até duas horas); e
( ) Sim ( ) Não
g) disponibilidade de trombolítico conforme PCDT específico;
( ) Sim ( ) Não
h) realiza tratamento hemoterápico para possíveis complicações hemorrágicas;
( ) Sim ( ) Não
i) unidade de Cuidado Agudo ao AVC;
( ) Sim ( ) Não
j) garantir que o tratamento de fase aguda seja coordenado por neurologista;
( ) Sim ( ) Não
k) oferta os seguintes procedimentos:
I - Eletrocardiograma (ECG);
( ) Sim ( ) Não
II - Serviço de laboratório clínico em tempo integral; e
( ) Sim ( ) Não
III - Serviço de radiologia.
( ) Sim ( ) Não
l) garantia do acesso, por intermédio de termo de compromisso, nos termos do anexo IV a esta Portaria, aos seguintes procedimentos:
I - Ultrassonografia doppler colorido de vasos (exame de doppler de artérias cervicais);
( ) Sim ( ) Não
II - Ecocardiografia (ecocardiograma) transtorácico e transesofágico;
( ) Sim ( ) Não
III - Angiografia;
( ) Sim ( ) Não
IV - Ressonância magnética;
( ) Sim ( ) Não
V - Angioressonância;
( ) Sim ( ) Não
VI - Ecodoppler transcraniano; e
( ) Sim ( ) Não
VII - Neuroradiologia intervencionista.
( ) Sim ( ) Não
3. A Unidade de Cuidado Agudo ao AVC, dos Centros de Atendimento de Urgência Tipo II aos Pacientes com AVC, dispõe dos seguintes critérios:
a) Mínimo de 5 (cinco) leitos.
( ) Sim ( ) Não
Número de leitos:_______
3.1. Recursos Humanos
a) a unidade conta com um responsável técnico neurologista, com título de especialista em neurologia reconhecido pelo CFM ou CRM ou residência médica em Neurologia reconhecida pelo MEC;
( ) Sim ( ) Não
Médico: __________________________________________
Especialidade: _____________CFM/CRM: _________________
b) a unidade conta com um médico vinte e quatro horas por dia;
( ) Sim ( ) Não
c) a unidade conta com um enfermeiro vinte e quatro horas por dia;
( ) Sim ( ) Não
d) a unidade conta com um técnico de enfermagem exclusivo para cada quatro leitos, vinte e quatro horas por dia;
( ) Sim ( ) Não
e) a unidade conta com suporte diário de fisioterapeuta;
( ) Sim ( ) Não
f)_ a unidade conta com suporte diário de fonoaudiólogo; e
( ) Sim ( ) Não
g) a unidade conta com suporte de neurologista, vinte e quatro horas por dia, sete dias por semana, inclusive feriados.
( ) Sim ( ) Não
3.2 Recursos Materiais
a) camas Hospitalares com grades laterais, correspondente ao número de leitos habilitados;
( ) Sim ( ) Não
b) 1 estetoscópio/leito;
( ) Sim ( ) Não
c) pelo menos dois equipamentos para infusão contínua e controlada de fluidos ("bomba de infusão") para cada leito, com reserva operacional de um equipamento para cada três leitos;
( ) Sim ( ) Não
d) pontos de oxigênio e ar comprimido medicinal com válvulas reguladoras de pressão e pontos de vácuo para cada leito;
( ) Sim ( ) Não
e) materiais para aspiração;
( ) Sim ( ) Não
f) kit, por unidade, para atendimento às emergências contendo medicamentos e os seguintes materiais: equipamentos para ressuscitação respiratória manual do tipo balão autoinflável, com reservatório e máscara facial (ambu); cabos e lâminas de laringoscópio; tubos/cânulas endotraqueais; tubos/cânulas endotraqueais; fixadores de tubo endotraqueal; cânulas de Guedel e fio guia estéril;
( ) Sim ( ) Não
g) um equipamento desfibrilador/cardioversor por unidade;
( ) Sim ( ) Não
h) um eletrocardiógrafo portátil por unidade;
( ) Sim ( ) Não
i) um equipamento para aferição de glicemia capilar, específico para uso hospitalar por unidade;
( ) Sim ( ) Não
j) uma maca para transporte, com grades laterais, suporte para soluções parenterais e suporte para cilindro de oxigênio para cada 5 (cinco) leitos;
( ) Sim ( ) Não
k) cilindro transportável de oxigênio;
( ) Sim ( ) Não
l) uma máscara facial com diferentes concentrações de oxigênio para cada três leitos; e
( ) Sim ( ) Não
m) um monitor de beira de leito para monitorização contínua de frequência cardíaca, cardioscopia, oximetria de pulso e pressão não invasiva, frequência respiratória e temperatura, para cada leito.
( ) Sim ( ) Não
4. Possui Alvará de Funcionamento.
( ) Sim ( ) Não
Data de Emissão: _____ /___________ / _________
5. Adoção de protocolos clínicos, assistenciais e de procedimentos administrativos de acordo com a Linha de Cuidados em AVC.
( ) Sim ( ) Não
INTERESSE DO GESTOR ESTADUAL NO CREDENCIAMENTO:
De acordo com vistoria realizada in loco, a Instituição cumpre com os requisitos da Portaria nº 665/GM/MS, de 12 de abril, de 2012, para o(s) credenciamento(s) solicitado(s).
( ) Sim ( ) Não
DATA : ____ /___________/___________
CARIMBO E ASSINATURA DO GESTOR
___________________________________
Gestor Municipal
___________________________________
Gestor Estadual
ANEXO 20 DO ANEXO III
FORMULÁRIO PARA VISTORIA DO GESTOR - NORMAS DE CLASSIFICAÇÃO E HABILITAÇÃO DE CENTRO DE ATENDIMENTO DE URGÊNCIA TIPO III AOS PACIENTES COM AVC (Origem: PRT MS/GM 665/2012, Anexo 3)
FORMULÁRIO PARA VISTORIA DO GESTOR
NORMAS DE CLASSIFICAÇÃO E HABILITAÇÃO DE CENTRO DE ATENDIMENTO DE URGÊNCIA TIPO III AOS PACIENTES COM AVC
(deve ser preenchido e assinado pelo Gestor)
(esse formulário não deve ser modificado e/ou substituído)
NOME DA INSTITUIÇÃO: _______________________________
CNES: _________________________________________________
TIPO DE PRESTADOR (NATUREZA):
( ) Federal
( ) Estadual
( ) Municipal
( ) Filantrópico
( ) Privado
ENDEREÇO: ___________________________________________
MUNICÍPIO:____________________________________________
ESTADO: ______CEP: __________________________________
TELEFONE: ______________ FAX: _________________________
E-MAIL: ______________________________________________
DIRETOR TÉCNICO: ____________________________________
Tipos de Assistência:
( ) Ambulatorial
( ) Internação
( ) Urgência/Emergência de porta aberta
1. Registro das Informações do Paciente:
a) possui um prontuário único para cada paciente que inclua todos os tipos de atendimento a ele referente (ambulatorial, internação, pronto-atendimento, emergência), contendo as informações completas do quadro clínico e sua evolução, todas devidamente escritas, de forma clara e precisa, datadas e assinadas pelo profissional responsável pelo atendimento.
( ) Sim ( ) Não
2. O Centro de Atendimento de Urgência Tipo III aos Pacientes com AVC dispõe dos seguintes critérios:
a) realiza atendimento de urgência vinte e quatro horas por dia, todos os dias da semana, inclusive finais de semana;
( ) Sim ( ) Não
b) realiza exame de tomografia computadorizada de crânio nas vinte e quatro horas do dia;
( ) Sim ( ) Não
c) disponibiliza protocolos clínicos e assistenciais escritos;
( ) Sim ( ) Não
d) possui UTI;
( ) Sim ( ) Não
e) realiza serviço de laboratório clínico em tempo integral;
( ) Sim ( ) Não
f) dispõe de equipe neurocirúrgica própria vinte e quatro horas (presencial ou disponível em até duas horas) ou referenciada (disponível em até duas horas); e
( ) Sim ( ) Não
g) disponibilidade de trombolítico conforme PCDT específico;
( ) Sim ( ) Não
h) realiza tratamento hemoterápico para possíveis complicações hemorrágicas;
( ) Sim ( ) Não
i) unidade de Cuidado Integral ao AVC;
( ) Sim ( ) Não
j) ambulatório especializado próprio ou referenciado;
( ) Sim ( ) Não
k) garantir que o tratamento de fase aguda seja coordenado por neurologista;
( ) Sim ( ) Não
l) dispõe de equipe neurocirúrgica própria vinte e quatro horas (presencial ou disponível em até duas horas) ou referenciada (disponível em até duas horas); e
( ) Sim ( ) Não
m) oferta os seguintes procedimentos:
I - Eletrocardiograma (ECG);
( ) Sim ( ) Não
II - Serviço de laboratório clínico em tempo integral; e
( ) Sim ( ) Não
III - Serviço de radiologia.
( ) Sim ( ) Não
n) Garantia do acesso, por intermédio de termo de compromisso, nos termos do anexo IV a esta Portaria, aos seguintes procedimentos:
I - Ultrassonografia doppler colorido de vasos (exame de doppler de artérias cervicais);
( ) Sim ( ) Não
II - Ecocardiografia (ecocardiograma) transtorácico e transesofágico;
( ) Sim ( ) Não
III - Angiografia;
( ) Sim ( ) Não
IV - Ressonância magnética;
( ) Sim ( ) Não
V - Angioressonância;
( ) Sim ( ) Não
VI - Ecodoppler transcraniano; e
( ) Sim ( ) Não
VII - Neuroradiologia intervencionista.
( ) Sim ( ) Não
3. A Unidade de Cuidado Integral ao AVC, dos Centros de Atendimento de Urgência Tipo III aos Pacientes com AVC, dispõe dos seguintes critérios:
a) Mínimo de 10 (dez) leitos.
( ) Sim ( ) Não
Número de leitos:_______
3.1 Recursos humanos:
a) 1 (um) responsável técnico neurologista com título de especialista em neurologia reconhecido pelo CFM ou CRM ou residência médica em Neurologia reconhecida pelo MEC;
Médico: _______________________________________________
Especialidade: ____________CFM/CRM: ____________________
b) um médico, vinte e quatro horas por dia;
c) suporte de neurologista, vinte e quatro horas por dia, sete dias por semana, inclusive feriados;
d) um enfermeiro exclusivo na unidade;
e) um técnico de enfermagem para cada quatro leitos;
f) um fisioterapeuta para cada dez leitos, seis horas por dia;
g) um fonoaudiólogo para cada dez leitos, seis horas por dia;
h) um terapeuta ocupacional para cada dez leitos, seis horas por dia;
i) um assistente social, seis horas por dia, de segunda a sexta-feira;
j) suporte de psicólogo, nutricionista e farmacêutico na instituição;
3.2 Recursos Materiais:
a) camas hospitalares com grades laterais, correspondente ao número de leitos habilitados;
( ) Sim ( ) Não
b) um estetoscópio por leito;
( ) Sim ( ) Não
c) dois equipamentos para infusão contínua e controlada de fluidos ("bomba de infusão") para cada leito, com reserva operacional de um equipamento para cada três leitos;
( ) Sim ( ) Não
d) cinquenta por cento dos leitos com capacidade para monitoração contínua de frequência respiratória, oximetria de pulso, frequência cardíaca, eletrocardiografia, temperatura, pressão arterial nãoinvasiva;
( ) Sim ( ) Não
e) pontos de oxigênio e ar comprimido medicinal com válvulas reguladoras de pressão e pontos de vácuo para cada leito;
( ) Sim ( ) Não
f) uma máscara facial que permite diferentes concentrações de oxigênio para cada cinco leitos;
( ) Sim ( ) Não
g) materiais para aspiração;
( ) Sim ( ) Não
h) um eletrocardiógrafo portátil por unidade;
( ) Sim ( ) Não
i) kit, por unidade, para atendimento às emergências contendo medicamentos e os seguintes materiais:
i. equipamentos para ressuscitação respiratória manual do tipo balão autoinflável, com reservatório e máscara facial (ambu);
( ) Sim ( ) Não
ii. cabos e lâminas de laringoscópio;
( ) Sim ( ) Não
iii. tubos/cânulas endotraqueais;
( ) Sim ( ) Não
iv. fixadores de tubo endotraqueal;
( ) Sim ( ) Não
v. cânulas de Guedel; e
( ) Sim ( ) Não
vi. fio guia estéril;
( ) Sim ( ) Não
j) um equipamento desfibrilador/cardioversor por unidade;
( ) Sim ( ) Não
l) um equipamento para aferição de glicemia capilar, específico por unidade;
( ) Sim ( ) Não
m) uma maca para transporte, com grades laterais, suporte para soluções parenterais e suporte para cilindro de oxigênio para cada dez leitos; e
( ) Sim ( ) Não
n) cilindro transportável de oxigênio.
( ) Sim ( ) Não
3.3 A Unidade de Cuidado Integral ao AVC monitora e registra os indicadores de segurança e qualidade (assistenciais e de processo):
I - profilaxia para trombose venosa profunda iniciada até o segundo dia;
( ) Sim ( ) Não
II - alta hospitalar em uso de antiagregante plaquetário em pacientes com AVC não cardioembólico, salvo situações específicas que dependam da análise do quadro clínico do paciente;
( ) Sim ( ) Não
III - alta hospitalar em uso de anticoagulação oral para pacientes com Fibrilação Atrial (FA) ou "Flutter", salvo contraindicações;
( ) Sim ( ) Não
IV - uso de antiagregantes plaquetários, quando indicado, iniciado até o segundo dia de internação;
( ) Sim ( ) Não
V - alta hospitalar em uso de estatina para pacientes com AVC aterotrombótico, salvo contraindicações;
( ) Sim ( ) Não
VI - alta hospitalar com plano de terapia profilática e de reabilitação;
( ) Sim ( ) Não
VII - porcentagem de pacientes com doença cerebrovascular aguda atendidos na Unidade de AVC;
( ) Sim ( ) Não
VIII - o tempo de permanência hospitalar do paciente acometido por AVC visando redução do mesmo;
( ) Sim ( ) Não
IX - as seguintes complicações: trombose venosa profunda, úlcera de pressão, pneumonia, infecção do trato urinário;
( ) Sim ( ) Não
X - CID-10 específico do tipo de AVC à alta hospitalar;
( ) Sim ( ) Não
XI - mortalidade hospitalar por AVC, visando redução da mesma;
( ) Sim ( ) Não
XII - tempo porta-tomografia < 25 minutos; e
( ) Sim ( ) Não
XIII - tempo porta-agulha < 60 minutos.
( ) Sim ( ) Não
4. Possui Alvará de Funcionamento.
( ) Sim ( ) Não
Data de Emissão: ____/___________ / _________
5. Adoção de protocolos clínicos, assistenciais e de procedimentos administrativos de acordo com a Linha de Cuidados em AVC.
( ) Sim ( ) Não
INTERESSE DO GESTOR ESTADUAL NO CREDENCIAMENTO:
___________________________________________________________________________________
De acordo com vistoria realizada in loco, a Instituição cumpre com os requisitos da Portaria nº 665/GM/MS, de 12 de abril, de 2012, para o(s) credenciamento(s) solicitado(s).
( ) Sim ( ) Não
DATA : _____/___________/___________
CARIMBO E ASSINATURA DO GESTOR:
___________________________________
Gestor Municipal
___________________________________
Gestor Estadual
ANEXO 21 DO ANEXO III
MODELO TERMO DE COMPROMISSO (Origem: PRT MS/GM 665/2012, Anexo 4)
MODELO
TERMO DE COMPROMISSO
Conforme disposto no art. 6º, inciso III, da Portaria nº 665/GM/MS, de 12 de abril de 2012 e da Portaria nº___/GM/MS de ___ de _______ de 2014, a Secretaria de Saúde do Município de _______________________ e/ou a Secretaria de Saúde do Estado de _________________ e do Distrito Federal assume a responsabilidade de garantir, seja por meio de serviços próprios ou contratados, o acesso aos seguintes procedimentos:
a) ultrassonografia doppler colorido de vasos (exame de doppler de artérias cervicais);
b) ressonância magnética;
c) angioressonância;
d) ecodoppler transcraniano;
e) neuroradiologia intervencionista;
f) ecocardiografia (ecocardiograma) transtorácico e transesofágico; e
g) angiografia;
Por ser verdade, firmo o presente.
CIDADE - UF, ____ de (mês) de (ano).
Nome Completo___________________
(Assinatura do Gestor Municipal e/ou Estadual e do Distrito Federal c/ carimbo)
ANEXO 22 DO ANEXO III
SALA MULTIUSO PARA REABILITAÇÃO (Origem: PRT MS/GM 2809/2012, Anexo 1)
Sala Multiuso para Reabilitação
As Salas Multiuso de Reabilitação poderão ser de dois tipos:
Tipo I - sala alocada em Hospitais Gerais ou Especializados que tiver na sua Unidade de Cuidados Prolongados módulos de 15 a 25 leitos, com dimensão mínima de 35m².
Tipo II - sala alocada em Hospitais Especializados em Cuidados Prolongados (HCP) que contarem com a quantidade mínima de 40 leitos, com dimensão mínima de 75m².
De acordo com a ABNT e RDC50 (2002), ficam definidas as seguintes especificações para a ambiência da Sala Multiuso para Reabilitação:
Sala Multiuso para Reabilitação Tipo I Área mínima: 35m²
As portas deverão ter altura mínima de 1,80m e vão mínimo de 1,50 revestidas de material lavável
A maçaneta deverá estar localizada entre 0,80 e 1,0m do solo.
Os interruptores devem se situar entre 0,60 e 1,0m do solo.
As tomadas devem se situar entre 0,40 e 1,0m do solo.
Piso: Liso (sem frestas), de fácil higienização e resistente aos processos de limpeza, descontaminação e desinfecção.
Parede: Lisa (sem frestas), de fácil higienização e resistente aos processos de limpeza, descontaminação e desinfecção.
Teto: deve ser resistente à lavagem e ao uso de desinfetantes.
Sala Multiuso para Reabilitação Tipo II
Área mínima: 75m²
As portas deverão ter altura mínima de 1,80m e vão mínimo de 1,50 revestidas de material lavável
A maçaneta deverá estar localizada entre 0,80 e 1,0m do solo.
Os interruptores devem se situar entre 0,60 e 1,0m do solo.
As tomadas devem se situar entre 0,40 e 1,0m do solo.
Piso: Liso (sem frestas), de fácil higienização e resistente aos processos de limpeza, descontaminação e desinfecção.
Parede: Lisa (sem frestas), de fácil higienização e resistente aos processos de limpeza, descontaminação e desinfecção.
Teto: deve ser resistente à lavagem e ao uso de desinfetantes.
Especificações dos Equipamentos
| EQUIPAMENTOS SALA MULTIUSO DE REABILITAÇÃO | |||
|---|---|---|---|
| SALA TIPO II - 75m² | SALA TIPO I - 35m² | ||
| EQUIPAMENTOS E MATERIAIS | QTDE. | EQUIPAMENTO E MATERIAIS | QTDE. |
| AMBU | 2 | AMBU | 1 |
| Andador (Adulto e Infantil) | 2 | Andador (Adulto e Infantil) | 1 |
| Armários | 2 | Armários | 1 |
| Aspirador de Secreção portátil | 2 | Aspirador de Secreção portátil | 1 |
| Barras Paralelas | 1 | Barras Paralelas | 1 |
| Bengala | 2 | Bengala | 1 |
| Cadeiras | 10 | Cadeiras | 5 |
| Cilindro de Oxigênio | 1 | Cilindro de Oxigênio | 1 |
| Escada Linear para Marcha (sem rampa) | 1 | Escada Linear para marcha (sem rampa) | 1 |
| Esfigmomanômetro | 1 | Esfigmomanômetro | 1 |
| Estetoscópio | 1 | Estetoscópio | 1 |
| FES | 1 | FES | 1 |
| Goniômetro | 1 | Goniômetro | 1 |
| Lanterna clínica | 1 | Lanterna clínica | 1 |
| Mesa Ortostática | 1 | Mesa ortostática | 1 |
| Par de Muletas | 2 | Par de Muletas | 1 |
| Mesa de reunião | 1 | Mesa de reunião | 1 |
| Mesas auxiliares | 4 | Mesas auxiliares | 4 |
| Mocho | 2 | Mocho | 1 |
| Nebulizador Portátil | 1 | Nebulizador Portátil | 1 |
| Oxímetro | 1 | Oxímetro | 1 |
| Prono-supinador | 1 | Prono-supinador | 1 |
| TENS estimulador Transcutâneo | 1 | TENS estimulador transcutâneo | 1 |
| Ultrasom para fisioterapia | 1 | Ultrasom para fisioterapia | 1 |
| Computador | 2 | Computador | 1 |
ANEXO 23 DO ANEXO III
CRITÉRIOS PARA A ADEQUAÇÃO DE UMA UNIDADE DE SAÚDE EM HOSPITAL ESPECIALIZADO EM CUIDADOS PROLONGADOS - HCP (Origem: PRT MS/GM 2809/2012, Anexo 2)
CRITÉRIOS PARA A ADEQUAÇÃO DE UMA UNIDADE DE SAÚDE EM HOSPITAL ESPECIALIZADO EM CUIDADOS PROLONGADOS - HCP
A Adequação de uma Unidade de Saúde em Hospital Especializado em Cuidados Prolongados - HCP deverá cumprir os seguintes critérios:
Toda reforma ou ampliação na estrutura física da HCP deverá ser precedida de aprovação de projeto arquitetônico junto à autoridade sanitária local bem como do órgão municipal ou estadual competente. O HCP deverá atender aos requisitos de infraestrutura, previstas em normas pertinentes, normas específicas da ABNT - Associação Brasileira de Normas Técnicas e normas da Agência Nacional de Vigilância Sanitária - ANVISA.
O HCP deverá garantir a acessibilidade a todas as pessoas com dificuldade de locomoção segundo o estabelecido em legislação específica e atender minimamente às seguintes exigências específicas: Os corredores devem possuir no mínimo 1,50 m de largura para permitir o trânsito de duas cadeiras de rodas.
Os balcões de atendimento devem ser acessíveis a cadeirantes. Uma parte da superfície do balcão, com extensão de no mínimo 0,90 m, deve ter altura de no máximo 0,90 m. Deve possuir também altura livre inferior de no mínimo 0,73 m do piso e profundidade livre inferior de no mínimo 0,30 m.
As portas que dão acesso aos leitos devem ter vão livre mínimo de 0,80 m e altura mínima de 2,10 m. A maçaneta deverá estar localizada entre 0,80 m e 1 m do solo.
Os leitos devem contar com uma faixa livre de circulação com no mínimo 0,90 m de largura, prevendo área de manobras para o acesso ao sanitário, camas e armários. Deve haver pelo menos uma área com diâmetro de no mínimo 1,50 m que possibilite um giro de 360° com cadeira de rodas.
Pelo menos 5% dos leitos devem ser acessíveis a cadeirantes, com altura de 0,46m. Recomenda-se que outros 10% sejam adaptáveis. Os interruptores devem se situar entre 0,60 m e 1 m do solo. Já as tomadas, devem se situar entre 0,40 m e 1 m do solo.
Nos sanitários é necessária a instalação de dispositivo de sinalização de emergência ao lado da bacia e do boxe do chuveiro, a uma altura de 0,40 m do piso acabado, para acionamento em caso de queda.
Os boxes para bacia sanitária devem possuir dimensão mínima de 1,50 m (largura) X 1,70 m e devem garantir as áreas para transferência diagonal, lateral e perpendicular, bem como área de manobra para rotação de 180°. Deve ser instalado um lavatório dentro do boxe, em local que não interfira na área de transferência. Quando a porta instalada for do tipo de eixo vertical, ela deve abrir para o lado externo do boxe. Recomenda-se a instalação de ducha higiênica ao lado da bacia, dotada de registro de pressão para regulagem da vazão.
As bacias sanitárias devem estar a uma altura, com o assento, entre 0,43 m e 0,46 m do piso acabado. O acionamento da descarga deve estar a uma altura de 1,00 m, do seu eixo ao piso acabado, e ser preferencialmente do tipo alavanca ou com mecanismos automáticos.
Os lavatórios devem ser suspensos, sendo que sua borda superior deve estar a uma altura de 0,78 m a 0,80 m do piso acabado e respeitando uma altura livre mínima de 0,73 m na sua parte inferior frontal. O sifão e a tubulação devem estar situados a no mínimo 0,25 m da face externa frontal e ter dispositivo de proteção do tipo coluna suspensa ou similar. Não é permitida a utilização de colunas até o piso ou gabinetes. As torneiras de lavatórios devem ser acionadas por alavanca, sensor eletrônico ou dispositivos equivalentes. Quando forem utilizados misturadores, estes devem ser preferencialmente de monocomando. O comando da torneira deve estar no máximo a 0,50 m da face externa frontal do lavatório. Devem ser instaladas barras de apoio junto ao lavatório, na altura do mesmo.
(*) Republicada por ter saído no DOU n- 237, de 10-12-2012, Seção 1, pág. 36, com incorreção no original.
ANEXO 24 DO ANEXO III
CÂMARA TÉCNICA DE ASSESSORAMENTO DA POLÍTICA NACIONAL DE ATENÇÃO ÀS URGÊNCIAS - CTA-PNAU
(Redação dada pela PRT GM/MS n° 5.348 de 12.09.2024)
Art. 1º Fica instituída a Câmara Técnica de Assessoramento da Política Nacional de Atenção às Urgências - CTA-PNAU, de caráter permanente, natureza consultiva e propositiva. (Redação dada pela PRT GM/MS n° 5.348 de 12.09.2024)
Art. 2º Compete à CTA-PNAU: (Redação dada pela PRT GM/MS n° 5.348 de 12.09.2024)
I - assessorar a Coordenação-Geral de Urgência do Departamento de Atenção Hospitalar, Domiciliar e de Urgência da Secretaria de Atenção Especializada à Saúde nas propostas de aprimoramento e qualificação das ações, fluxos e processos gerenciais e assistenciais na Política Nacional de Atenção às Urgências - PNAU, a fim de melhorar o processo decisório; (Redação dada pela PRT GM/MS n° 5.348 de 12.09.2024)
II - apoiar a atualização dos protocolos assistenciais dos componentes da Rede de Atenção às Urgências; (Redação dada pela PRT GM/MS n° 5.348 de 12.09.2024)
III - orientar sobre a implementação de atualizações e inovações tecnológicas nos estabelecimentos e unidades móveis da rede de atenção às urgências; e (Redação dada pela PRT GM/MS n° 5.348 de 12.09.2024)
IV - apoiar na atualização e adequação às necessidades e diretrizes da PNAU dos modelos de infraestrutura de estabelecimentos e de unidades móveis. (Redação dada pela PRT GM/MS n° 5.348 de 12.09.2024)
Parágrafo único. Eventuais direitos autorais resultantes da criação e elaboração do conteúdo técnico-científico serão do Ministério da Saúde. (Redação dada pela PRT GM/MS n° 5.348 de 12.09.2024)
Art. 3º A CTA-PNAU será composta da seguinte forma: (Redação dada pela PRT GM/MS n° 5.348 de 12.09.2024)
I - três representantes da Coordenação-Geral de Urgência, sendo um deles o Coordenador-Geral, que a coordenará; (Redação dada pela PRT GM/MS n° 5.348 de 12.09.2024)
II - um representante do Departamento de Atenção Hospitalar, Domiciliar e de Urgência; (Redação dada pela PRT GM/MS n° 5.348 de 12.09.2024)
III - dois profissionais de saúde ou gestores que atuem em serviços da Rede de Atenção às Urgências; (Redação dada pela PRT GM/MS n° 5.348 de 12.09.2024)
IV - dois representantes de entidades de referência no âmbito das Urgências e Emergências em saúde; e (Redação dada pela PRT GM/MS n° 5.348 de 12.09.2024)
V - dois integrantes com experiência em temas relacionados às Urgências e Emergências em saúde. (Redação dada pela PRT GM/MS n° 5.348 de 12.09.2024)
§ 1º Cada membro da CTA-PNAU terá um suplente, que o substituirá em suas ausências e impedimentos. (Redação dada pela PRT GM/MS n° 5.348 de 12.09.2024)
§ 2º Os membros titulares e suplentes da CTA-PNAU serão indicados pelo Coordenador-Geral de Urgência e nomeados em ato específico da Ministra de Estado da Saúde. (Redação dada pela PRT GM/MS n° 5.348 de 12.09.2024)
§ 3º Os membros do CTA-PNAU deverão possuir qualificação técnica e acadêmica necessária à atividade solicitada. (Redação dada pela PRT GM/MS n° 5.348 de 12.09.2024)
§ 4º Os membros do CTA-PNAU deverão declarar a inexistência de conflito de interesses com suas atividades públicas ou privadas no debate dos temas pertinentes à Câmara Técnica e, caso apareça um conflito, deverão abster-se de participar da discussão e deliberação sobre o tema. (Redação dada pela PRT GM/MS n° 5.348 de 12.09.2024)
Art. 4º O Coordenador da CTA-PNAU poderá convidar especialistas e representantes de outros órgãos e entidades, públicos e privados, para participar das reuniões da Câmara Técnica, sem direito a voto. (Redação dada pela PRT GM/MS n° 5.348 de 12.09.2024)
Art. 5º A CTA-PNAU se reunirá em caráter ordinário bimestralmente e, extraordinariamente, sempre que necessário ou mediante convocação de seu Coordenador. (Redação dada pela PRT GM/MS n° 5.348 de 12.09.2024)
§ 1º O quórum de reunião da Câmara Técnica é de 10 (dez) membros, e as decisões serão tomadas por maioria simples. (Redação dada pela PRT GM/MS n° 5.348 de 12.09.2024)
§ 2º As reuniões serão registradas em atas e o primeiro relatório global será entregue ao Secretário de Atenção Especializada à Saúde do Ministério da Saúde. (Redação dada pela PRT GM/MS n° 5.348 de 12.09.2024)
§ 3º As reuniões ocorrerão de forma híbrida, podendo acontecer virtual ou presencialmente. (Redação dada pela PRT GM/MS n° 5.348 de 12.09.2024)
§ 4º Na primeira reunião, a CTA-PNAU deverá aprovar o Regimento Interno da Câmara Técnica, estabelecendo seu funcionamento e as atribuições dos integrantes. (Redação dada pela PRT GM/MS n° 5.348 de 12.09.2024)
Art. 6º A Câmara Técnica poderá instituir grupos de trabalho com o objetivo de estudar, avaliar e recomendar a adoção de medidas específicas relacionadas a temas deliberados pelos membros. (Redação dada pela PRT GM/MS n° 5.348 de 12.09.2024)
§ 1º Os grupos de trabalho: (Redação dada pela PRT GM/MS n° 5.348 de 12.09.2024)
I - serão instituídos em reuniões ordinárias ou extraordinárias da Câmara Técnica; (Redação dada pela PRT GM/MS n° 5.348 de 12.09.2024)
II - serão compostos por até 02 (dois) membros da própria Câmara Técnica e convidados sem direito a voto; (Redação dada pela PRT GM/MS n° 5.348 de 12.09.2024)
III - funcionarão no número máximo de 10 (dez) concomitantemente; e (Redação dada pela PRT GM/MS n° 5.348 de 12.09.2024)
IV - terão caráter temporário com duração até um ano, que poderá ser ampliada por igual período. (Redação dada pela PRT GM/MS n° 5.348 de 12.09.2024)
§ 2º Ao final de suas atividades, os grupos de trabalho submeterão relatórios à Câmara Técnica para aprovação e posterior encaminhamento ao Coordenador-Geral de Urgência. (Redação dada pela PRT GM/MS n° 5.348 de 12.09.2024)
Art. 7º A secretaria executiva da CTA-PNAU será exercida pela Coordenação-Geral de Urgência, que prestará o apoio técnico-administrativo necessário ao funcionamento das atividades da Câmara. (Redação dada pela PRT GM/MS n° 5.348 de 12.09.2024)
Art. 8º A participação na CTA-PNAU e nos grupos de trabalho será considerada prestação de serviço público relevante, não remunerada, não configurando qualquer vínculo empregatício com a Administração Pública, cabendo apenas o reconhecimento pela notória participação na construção da decisão técnica para a qual contribuir. (Redação dada pela PRT GM/MS n° 5.348 de 12.09.2024)
ANEXO IV
Rede de Atenção à Saúde das Pessoas com Doenças Crônicas (Origem: PRT MS/GM 483/2014)
Art. 1º Este Anexo define a Rede de Atenção à Saúde das Pessoas com Doenças Crônicas no âmbito do Sistema Único de Saúde (SUS) e estabelece diretrizes para a organização de suas linhas de cuidado. (Origem: PRT MS/GM 483/2014, Art. 1º)
CAPÍTULO I
DAS DIRETRIZES DA REDE DE ATENÇÃO À SAÚDE DAS PESSOAS COM DOENÇAS CRÔNICAS
Seção I
Das Disposições Gerais
(Origem: PRT MS/GM 483/2014, CAPÍTULO I)
Art. 2º Para efeito deste Anexo, consideram-se doenças crônicas as doenças que apresentam início gradual, com duração longa ou incerta, que, em geral, apresentam múltiplas causas e cujo tratamento envolva mudanças de estilo de vida, em um processo de cuidado contínuo que, usualmente, não leva à cura. (Origem: PRT MS/GM 483/2014, Art. 2º)
Art. 3º São princípios da Rede de Atenção à Saúde das Pessoas com Doenças Crônicas: (Origem: PRT MS/GM 483/2014, Art. 3º)
I - acesso e acolhimento aos usuários com doenças crônicas em todos os pontos de atenção; (Origem: PRT MS/GM 483/2014, Art. 3º, I)
II - humanização da atenção, buscando-se a efetivação de um modelo centrado no usuário, baseado nas suas necessidades de saúde; (Origem: PRT MS/GM 483/2014, Art. 3º, II)
III - respeito às diversidades étnico-raciais, culturais, sociais e religiosas e aos hábitos e cultura locais; (Origem: PRT MS/GM 483/2014, Art. 3º, III)
IV - modelo de atenção centrado no usuário e realizado por equipes multiprofissionais; (Origem: PRT MS/GM 483/2014, Art. 3º, IV)
V - articulação entre os diversos serviços e ações de saúde, constituindo redes de saúde com integração e conectividade entre os diferentes pontos de atenção; (Origem: PRT MS/GM 483/2014, Art. 3º, V)
VI - atuação territorial, com definição e organização da Rede de Atenção à Saúde das Pessoas com Doenças Crônicas nas regiões de saúde, a partir das necessidades de saúde das respectivas populações, seus riscos e vulnerabilidades específicas; (Origem: PRT MS/GM 483/2014, Art. 3º, VI)
VII - monitoramento e avaliação da qualidade dos serviços por meio de indicadores de estrutura, processo e desempenho que investiguem a efetividade e a resolutividade da atenção; (Origem: PRT MS/GM 483/2014, Art. 3º, VII)
VIII - articulação interfederativa entre os diversos gestores de saúde, mediante atuação solidária, responsável e compartilhada; (Origem: PRT MS/GM 483/2014, Art. 3º, VIII)
IX - participação e controle social dos usuários sobre os serviços; (Origem: PRT MS/GM 483/2014, Art. 3º, IX)
X - autonomia dos usuários, com constituição de estratégias de apoio ao autocuidado; (Origem: PRT MS/GM 483/2014, Art. 3º, X)
XI - equidade, a partir do reconhecimento dos determinantes sociais da saúde; (Origem: PRT MS/GM 483/2014, Art. 3º, XI)
XII - formação profissional e educação permanente, por meio de atividades que visem à aquisição de conhecimentos, habilidades e atitudes dos profissionais de saúde para qualificação do cuidado, de acordo com as diretrizes da Política Nacional de Educação Permanente em Saúde; e (Origem: PRT MS/GM 483/2014, Art. 3º, XII)
XIII - regulação articulada entre todos os componentes da Rede de Atenção à Saúde das Pessoas com Doenças Crônicas. (Origem: PRT MS/GM 483/2014, Art. 3º, XIII)
Art. 4º São objetivos da Rede de Atenção à Saúde das Pessoas com Doenças Crônicas: (Origem: PRT MS/GM 483/2014, Art. 4º)
I - realizar a atenção integral à saúde das pessoas com doenças crônicas, em todos os pontos de atenção, através da realização de ações e serviços de promoção e proteção da saúde, prevenção de agravos, diagnóstico, tratamento, reabilitação, redução de danos e manutenção da saúde; e (Origem: PRT MS/GM 483/2014, Art. 4º, I)
II - fomentar a mudança no modelo de atenção à saúde, por meio da qualificação da atenção integral às pessoas com doenças crônicas e da ampliação das estratégias para promoção da saúde da população e para prevenção do desenvolvimento das doenças crônicas e suas complicações. (Origem: PRT MS/GM 483/2014, Art. 4º, II)
Art. 5º São objetivos específicos da Rede de Atenção à Saúde das Pessoas com Doenças Crônicas: (Origem: PRT MS/GM 483/2014, Art. 5º)
I - ampliar o acesso dos usuários com doenças crônicas aos serviços de saúde; (Origem: PRT MS/GM 483/2014, Art. 5º, I)
II - promover o aprimoramento da qualidade da atenção à saúde dos usuários com doenças crônicas, por meio do desenvolvimento de ações coordenadas pela atenção básica, contínuas e que busquem a integralidade e longitudinalidade do cuidado em saúde; (Origem: PRT MS/GM 483/2014, Art. 5º, II)
III - propiciar o acesso aos recursos diagnósticos e terapêuticos adequados em tempo oportuno, garantindo-se a integralidade do cuidado, conforme a necessidade de saúde do usuário; (Origem: PRT MS/GM 483/2014, Art. 5º, III)
IV - promover hábitos de vida saudáveis com relação à alimentação e à atividade física, como ações de prevenção às doenças crônicas; (Origem: PRT MS/GM 483/2014, Art. 5º, IV)
V - ampliar as ações para enfrentamento dos fatores de risco às doenças crônicas, tais como o tabagismo e o consumo excessivo de álcool; (Origem: PRT MS/GM 483/2014, Art. 5º, V)
VI - atuar no fortalecimento do conhecimento do usuário sobre suas doenças e ampliação da sua capacidade de autocuidado e autonomia; e (Origem: PRT MS/GM 483/2014, Art. 5º, VI)
VII - impactar positivamente nos indicadores relacionados às doenças crônicas. (Origem: PRT MS/GM 483/2014, Art. 5º, VII)
Seção II
Das Competências das Esferas de Gestão
(Origem: PRT MS/GM 483/2014, CAPÍTULO II)
Art. 6º Compete ao Ministério da Saúde e às Secretarias de Saúde dos Estados, do Distrito Federal e dos Municípios, em seus respectivos âmbitos de atuação: (Origem: PRT MS/GM 483/2014, Art. 6º)
I - garantir que todos os estabelecimentos de saúde que prestam atendimento às pessoas com doenças crônicas possuam infraestrutura e tecnologias adequadas, recursos humanos capacitados e qualificados, recursos materiais, equipamentos e insumos suficientes, de maneira a garantir o cuidado necessário; (Origem: PRT MS/GM 483/2014, Art. 6º, I)
II - garantir o financiamento tripartite para o cuidado integral das pessoas com doenças crônicas, de acordo com suas responsabilidades; (Origem: PRT MS/GM 483/2014, Art. 6º, II)
III - promover a formação e a qualificação dos profissionais e dos trabalhadores de saúde de acordo com as diretrizes da Política Nacional de Educação Permanente em Saúde; (Origem: PRT MS/GM 483/2014, Art. 6º, III)
IV - utilizar os sistemas de informação vigentes para os cuidados prestados às pessoas com doenças crônicas, com a finalidade de obter informações que possibilitem o planejamento, o monitoramento, a avaliação, o controle e a regulação das ações realizadas, garantindo-se a interoperabilidade entre os sistemas; (Origem: PRT MS/GM 483/2014, Art. 6º, IV)
V - adotar mecanismos de monitoramento, avaliação e auditoria com vistas à melhoria da qualidade das ações e dos serviços ofertados, considerando-se as especificidades dos estabelecimentos de saúde e suas responsabilidades; (Origem: PRT MS/GM 483/2014, Art. 6º, V)
VI - elaborar e divulgar protocolos clínicos e diretrizes terapêuticas para qualificar o cuidado das pessoas com doenças crônicas; (Origem: PRT MS/GM 483/2014, Art. 6º, VI)
VII - elaborar, desenvolver estratégias de comunicação e disponibilizar publicações, materiais didáticos, informativos ou outros materiais de interesse da população e dos profissionais de saúde relacionados às doenças crônicas e seus fatores de risco; (Origem: PRT MS/GM 483/2014, Art. 6º, VII)
VIII - estimular a participação popular e o controle social visando à contribuição na elaboração de estratégias para implantação das linhas de cuidado das doenças crônicas; e (Origem: PRT MS/GM 483/2014, Art. 6º, VIII)
IX - manter atualizado os dados dos profissionais e de serviços de saúde, de acordo com o respectivo nível de gestão, públicos e privados, que prestam serviço ao SUS, no Sistema de Cadastro Nacional de Estabelecimentos de Saúde (SCNES). (Origem: PRT MS/GM 483/2014, Art. 6º, IX)
Art. 7º Compete ao Ministério da Saúde: (Origem: PRT MS/GM 483/2014, Art. 7º)
I - definir diretrizes gerais para estruturação das linhas de cuidado e organização da Rede de Atenção à Saúde das Pessoas com Doenças Crônicas; (Origem: PRT MS/GM 483/2014, Art. 7º, I)
II - prestar apoio institucional às Secretarias de Saúde dos Estados, do Distrito Federal e dos Municípios no processo de consolidação e qualificação das ações voltadas à atenção às pessoas com doenças crônicas; (Origem: PRT MS/GM 483/2014, Art. 7º, II)
III - realizar estudos no intuito de subsidiar e justificar a incorporação de novas tecnologias ou novos usos de tecnologias já existentes no SUS que possam ser utilizadas para qualificar o cuidado das pessoas com doenças crônicas; (Origem: PRT MS/GM 483/2014, Art. 7º, III)
IV - efetuar a habilitação dos estabelecimentos de saúde que realizam ações de atenção às pessoas com doenças crônicas, quando couber, de acordo com critérios técnicos estabelecidos em Portarias específicas; (Origem: PRT MS/GM 483/2014, Art. 7º, IV)
V - desenvolver e disponibilizar sistemas de informação para os cuidados prestados às pessoas com doenças crônicas, com a finalidade de obter informações que possibilitem o planejamento, o monitoramento, a avaliação, o controle e a regulação das ações realizadas, garantindo-se a interoperabilidade entre os sistemas; (Origem: PRT MS/GM 483/2014, Art. 7º, V)
VI - garantir o acesso aos insumos e medicamentos de compra centralizada, necessários para o tratamento das doenças crônicas de acordo com a Relação Nacional de Medicamentos Essenciais (RENAME) e de acordo com o disposto em legislações específicas, no que couber; e (Origem: PRT MS/GM 483/2014, Art. 7º, VI)
VII - publicar documentos de apoio para a organização local das linhas de cuidado e para a elaboração de diretrizes clínicas regionais. (Origem: PRT MS/GM 483/2014, Art. 7º, VII)
Art. 8º Compete às Secretarias de Saúde dos Estados: (Origem: PRT MS/GM 483/2014, Art. 8º)
I - prestar apoio institucional às Secretarias de Saúde dos Municípios no processo de qualificação e de consolidação das ações voltadas à atenção às pessoas com doenças crônicas; (Origem: PRT MS/GM 483/2014, Art. 8º, I)
II - realizar a articulação interfederativa para pactuação de ações e de serviços em âmbito regional ou inter-regional para garantia da equidade e da integralidade do cuidado; (Origem: PRT MS/GM 483/2014, Art. 8º, II)
III - definir estratégias de articulação com as Secretarias Municipais de Saúde do seu Estado com vistas ao desenvolvimento de planos de ação regionais para elaboração das linhas de cuidado; (Origem: PRT MS/GM 483/2014, Art. 8º, III)
IV - acompanhar e apoiar a organização e a implementação regional das linhas de cuidado que irão compor a Rede de Atenção à Saúde das Pessoas com Doenças Crônicas no âmbito do SUS, considerando todos os pontos de atenção, bem como os sistemas logísticos e de apoio necessários para garantir o acesso às ações de promoção, prevenção, diagnóstico, tratamento e cuidados paliativos para o cuidado das pessoas com doenças crônicas; (Origem: PRT MS/GM 483/2014, Art. 8º, IV)
V - organizar a referência e a contrarreferência estaduais e regionais por meio da regulação com definição de critérios e do fluxo dos usuários entre os pontos de atenção da rede, de acordo com as necessidades de saúde dos usuários; (Origem: PRT MS/GM 483/2014, Art. 8º, V)
VI - garantir o acesso aos insumos e medicamentos necessários para o tratamento das doenças crônicas de acordo com a RENAME e de acordo com o disposto em legislações específicas, no que couber; e (Origem: PRT MS/GM 483/2014, Art. 8º, VI)
VII - apoiar e organizar a implantação de sistemas de informação vigentes, disponibilizados pelo Ministério da Saúde, nos Municípios, e apoiar a utilização dos sistemas. (Origem: PRT MS/GM 483/2014, Art. 8º, VII)
Art. 9º Compete às Secretarias de Saúde dos Municípios: (Origem: PRT MS/GM 483/2014, Art. 9º)
I - planejar e programar as ações e os serviços necessários para o cuidado das pessoas com doenças crônicas, considerando-se os serviços disponíveis, a base territorial, o perfil e as necessidades de saúde locais; (Origem: PRT MS/GM 483/2014, Art. 9º, I)
II - organizar as linhas de cuidado que irão compor a Rede de Atenção à Saúde das Pessoas com Doenças Crônicas no âmbito do SUS, considerando todos os pontos de atenção, bem como os sistemas logísticos e de apoio necessários para garantir o acesso às ações de promoção, prevenção, diagnóstico, tratamento e cuidados paliativos para o cuidado das pessoas com doenças crônicas; (Origem: PRT MS/GM 483/2014, Art. 9º, II)
III - pactuar as linhas de cuidado com os Municípios da respectiva região de saúde, garantindo a oferta de cuidado integral às pessoas com doenças crônicas; (Origem: PRT MS/GM 483/2014, Art. 9º, III)
IV - organizar e pactuar as diretrizes, o fluxo e a regulação intra e intermunicipal das ações e dos serviços da rede de atenção à saúde, visando à garantia do acesso dos usuários, de acordo com suas necessidades; (Origem: PRT MS/GM 483/2014, Art. 9º, IV)
V - implantar sistemas de informação, disponibilizados pelo Ministério da Saúde ou desenvolvidos localmente, quando couber, e contribuir para sua utilização de forma a obter registros dos dados relativos ao cuidado das pessoas com doenças crônicas atendidas nos serviços de saúde que estão sob responsabilidade do Município; e (Origem: PRT MS/GM 483/2014, Art. 9º, V)
VI - garantir o acesso aos insumos e medicamentos necessários para o tratamento das doenças crônicas de acordo com a RENAME e de acordo com o disposto em legislações específicas, no que couber. (Origem: PRT MS/GM 483/2014, Art. 9º, VI)
Art. 10. Aplica-se à Secretaria de Estado de Saúde do Distrito Federal o disposto nos arts. 8º e 9º do Anexo IV . (Origem: PRT MS/GM 483/2014, Art. 10)
Seção III
Dos Componentes
(Origem: PRT MS/GM 483/2014, CAPÍTULO III)
Art. 11. A Rede de Atenção à Saúde das Pessoas com Doenças Crônicas é estruturada pelos seguintes componentes: (Origem: PRT MS/GM 483/2014, Art. 11)
I - Atenção Básica; (Origem: PRT MS/GM 483/2014, Art. 11, I)
II - Atenção Especializada, que se divide em: (Origem: PRT MS/GM 483/2014, Art. 11, II)
a) ambulatorial especializado; (Origem: PRT MS/GM 483/2014, Art. 11, II, a)
b) hospitalar; e (Origem: PRT MS/GM 483/2014, Art. 11, II, b)
c) urgência e emergência; (Origem: PRT MS/GM 483/2014, Art. 11, II, c)
III - Sistemas de Apoio; (Origem: PRT MS/GM 483/2014, Art. 11, III)
IV - Sistemas Logísticos; (Origem: PRT MS/GM 483/2014, Art. 11, IV)
V - Regulação; e (Origem: PRT MS/GM 483/2014, Art. 11, V)
VI - Governança. (Origem: PRT MS/GM 483/2014, Art. 11, VI)
Art. 12. A Atenção Básica constitui-se como o centro de comunicação da Rede de Atenção à Saúde, com papel chave na sua estruturação como ordenadora e coordenadora do cuidado, com a responsabilidade de realizar o cuidado integral e contínuo da população que está sob sua responsabilidade e de ser a porta de entrada prioritária para organização do cuidado. (Origem: PRT MS/GM 483/2014, Art. 12)
Parágrafo Único. Além do disposto no art. 21, compete à Atenção Básica: (Origem: PRT MS/GM 483/2014, Art. 12, Parágrafo Único)
I - realizar o diagnóstico, o rastreamento e o tratamento da sua população adstrita de acordo com os protocolos e as diretrizes clínicas estabelecidas pelo Ministério da Saúde ou elaboradas pelo nível local; (Origem: PRT MS/GM 483/2014, Art. 12, Parágrafo Único, I)
II - prevenir, diagnosticar e tratar precocemente as possíveis complicações decorrentes das doenças crônicas; (Origem: PRT MS/GM 483/2014, Art. 12, Parágrafo Único, II)
III - encaminhar para a Atenção Especializada os casos diagnosticados para procedimentos clínicos ou cirúrgicos em função de complicações decorrentes das doenças crônicas, ou quando esgotadas as possibilidades terapêuticas na Atenção Básica, com base no controle dos fatores de risco e no acometimento de órgãos alvo, ou de acordo com diretrizes clínicas, regulação e pactuação locais, considerando-se as necessidades individuais; (Origem: PRT MS/GM 483/2014, Art. 12, Parágrafo Único, III)
IV - coordenar o cuidado das pessoas com doenças crônicas, mesmo quando referenciadas para outros pontos da Rede de Atenção à Saúde; (Origem: PRT MS/GM 483/2014, Art. 12, Parágrafo Único, IV)
V - acionar a Academia da Saúde e/ou outros equipamentos disponíveis no território como forma de contribuir para o cuidado das pessoas com doenças crônicas, de acordo com as necessidades identificadas; (Origem: PRT MS/GM 483/2014, Art. 12, Parágrafo Único, V)
VI - acionar as ferramentas de teleassistência, de teleducação e regulação vigentes ou outra estratégia local, sempre que necessário, para qualificar a atenção prestada e o eventual direcionamento da demanda dos usuários com doenças crônicas aos demais componentes da Rede de Atenção à Saúde; e (Origem: PRT MS/GM 483/2014, Art. 12, Parágrafo Único, VI)
VII - realizar ações de promoção da saúde e de prevenção das doenças crônicas de forma intersetorial e com participação popular, considerando os fatores de risco mais prevalentes na população. (Origem: PRT MS/GM 483/2014, Art. 12, Parágrafo Único, VII)
Art. 13. A Atenção Especializada constitui um conjunto de pontos de atenção com diferentes densidades tecnológicas para a realização de ações e serviços de urgência e emergência e ambulatoriais especializados e hospitalares, apoiando e complementando os serviços da Atenção Básica de forma resolutiva e em tempo oportuno. (Origem: PRT MS/GM 483/2014, Art. 13)
Art. 14. O subcomponente ambulatorial especializado da Atenção Especializada constitui um conjunto de ações e serviços eletivos de média e alta densidade tecnológica, com a finalidade de propiciar a continuidade do cuidado. (Origem: PRT MS/GM 483/2014, Art. 14)
Parágrafo Único. Além do disposto no art. 21, compete ao subcomponente ambulatorial especializado da Atenção Especializada: (Origem: PRT MS/GM 483/2014, Art. 14, Parágrafo Único)
I - atuar de forma territorial, sendo referência para uma população definida, a partir do perfil epidemiológico das doenças crônicas e das necessidades de saúde da população de cada região, considerando-se os conceitos de escala, no que se refere à economia e à qualidade do cuidado; (Origem: PRT MS/GM 483/2014, Art. 14, Parágrafo Único, I)
II - prestar assistência ambulatorial eletiva de média e alta densidade tecnológica, de forma multiprofissional, a sua população adstrita que se enquadra nos critérios de encaminhamento para esse ponto de atenção, de acordo com os protocolos e as diretrizes clínicas estabelecidas pelo Ministério da Saúde ou elaboradas pelo nível local ou regional; (Origem: PRT MS/GM 483/2014, Art. 14, Parágrafo Único, II)
III - prestar apoio matricial às equipes da Atenção Básica, presencialmente ou por meio das ferramentas de teleassistência e de teleducação vigentes ou de outras estratégias locais, dedicando parte da carga horária dos profissionais especificamente para essas ações; (Origem: PRT MS/GM 483/2014, Art. 14, Parágrafo Único, III)
IV - realizar contrarreferência em casos de alta para os serviços de Atenção Básica, bem como comunicar periodicamente os Municípios e as equipes de saúde acerca dos usuários que estão em acompanhamento; (Origem: PRT MS/GM 483/2014, Art. 14, Parágrafo Único, IV)
V - orientar o usuário com relação ao retorno à Atenção Básica e/ ou ao acompanhamento neste ponto de atenção, quando necessário; e (Origem: PRT MS/GM 483/2014, Art. 14, Parágrafo Único, V)
VI - encaminhar para o subcomponente hospitalar da Atenção Especializada os casos diagnosticados para procedimentos clínicos ou cirúrgicos de diagnósticos ou internação, em função de complicações decorrentes das doenças crônicas, quando esgotadas as possibilidades terapêuticas no subcomponente ambulatorial especializado da Atenção Especializada. (Origem: PRT MS/GM 483/2014, Art. 14, Parágrafo Único, VI)
Art. 15. O subcomponente hospitalar da Atenção Especializada constitui o ponto de atenção estratégico voltado para as internações eletivas e/ou de urgência de pacientes agudos ou crônicos agudizados. (Origem: PRT MS/GM 483/2014, Art. 15)
Parágrafo Único. Além do disposto no art. 21, compete ao subcomponente hospitalar da Atenção Especializada: (Origem: PRT MS/GM 483/2014, Art. 15, Parágrafo Único)
I - realizar avaliação e tratamento dos casos referenciados pela Atenção Básica ou pelo subcomponente ambulatorial especializado da Atenção Especializada para procedimentos clínicos ou cirúrgicos de diagnósticos ou internação e tratamento das complicações decorrentes das doenças crônicas; (Origem: PRT MS/GM 483/2014, Art. 15, Parágrafo Único, I)
II - prestar cuidado integral e multiprofissional às internações eletivas ou de urgência de pessoas com doenças crônicas, encaminhadas ou não de outro ponto de atenção, conforme os protocolos e as diretrizes clínicas estabelecidas pelo Ministério da Saúde ou elaboradas pelo nível local ou regional; (Origem: PRT MS/GM 483/2014, Art. 15, Parágrafo Único, II)
III - programar alta hospitalar com a participação da equipe multiprofissional, realizando orientações com foco no autocuidado; (Origem: PRT MS/GM 483/2014, Art. 15, Parágrafo Único, III)
IV - realizar contrarreferência e orientar o retorno dos usuários, em casos de alta, para os serviços da Atenção Básica e/ou do subcomponente ambulatorial especializado da Atenção Especializada, bem como comunicar periodicamente os Municípios e as equipes de saúde acerca dos usuários que estão em acompanhamento; e (Origem: PRT MS/GM 483/2014, Art. 15, Parágrafo Único, IV)
V - prestar apoio matricial às equipes de Atenção Básica, presencialmente ou por meio das ferramentas de teleassistência e de teleducação vigentes ou de outras estratégias locais, dedicando parte da carga horária dos profissionais especificamente para essas ações. (Origem: PRT MS/GM 483/2014, Art. 15, Parágrafo Único, V)
Art. 16. O subcomponente de urgência e emergência da Atenção Especializada constitui o conjunto de ações e serviços voltados aos usuários que necessitam de cuidados imediatos nos diferentes pontos de atenção, inclusive de acolhimento aos pacientes que apresentam agudização das condições crônicas. (Origem: PRT MS/GM 483/2014, Art. 16)
Parágrafo Único. Compete ao subcomponente urgência e emergência da Atenção Especializada: (Origem: PRT MS/GM 483/2014, Art. 16, Parágrafo Único)
I - prestar assistência e o primeiro cuidado às urgências e emergências, em ambiente adequado, até o encaminhamento dos indivíduos com complicações agudas decorrentes das doenças crônicas a outros pontos de atenção, quando necessário, com a implantação de acolhimento e classificação de riscos e vulnerabilidades; e (Origem: PRT MS/GM 483/2014, Art. 16, Parágrafo Único, I)
II - realizar referência ou contrarreferência para os demais pontos de atenção à saúde, de acordo com cada caso. (Origem: PRT MS/GM 483/2014, Art. 16, Parágrafo Único, II)
Art. 17. Os Sistemas de Apoio constituem sistemas de apoio diagnóstico e terapêutico, tais como patologia clínica e imagens e de assistência farmacêutica. (Origem: PRT MS/GM 483/2014, Art. 17)
Parágrafo Único. Compete aos Sistemas de Apoio: (Origem: PRT MS/GM 483/2014, Art. 17, Parágrafo Único)
I - realizar apoio diagnóstico e terapêutico das solicitações provenientes de todos os pontos de atenção, de acordo com as pactuações locais ou regionais definidas com base nos protocolos e nas diretrizes clínicas estabelecidas pelo Ministério da Saúde ou elaboradas pelo nível local ou regional; e (Origem: PRT MS/GM 483/2014, Art. 17, Parágrafo Único, I)
II - prestar assistência farmacêutica necessária ao tratamento clínico das pessoas com doenças crônicas, considerando-se a forma de organização da gestão local e regional, as necessidades de saúde locais e a RENAME. (Origem: PRT MS/GM 483/2014, Art. 17, Parágrafo Único, II)
Art. 18. Os Sistemas Logísticos constituem soluções em saúde, em geral relacionadas às tecnologias de informação, integradas pelos sistemas de identificação e de acompanhamento dos usuários, o registro eletrônico em saúde, os sistemas de transporte sanitários e os sistemas de informação em saúde. (Origem: PRT MS/GM 483/2014, Art. 18)
Parágrafo Único. Compete aos Sistemas Logísticos: (Origem: PRT MS/GM 483/2014, Art. 18, Parágrafo Único)
I - operacionalizar a implementação de sistemas de informação que permitam o acompanhamento do cuidado, a gestão de casos, o apoio às decisões clínicas e a regulação do acesso aos serviços da Atenção Especializada, assim como o monitoramento e a avaliação das ações e serviços; e (Origem: PRT MS/GM 483/2014, Art. 18, Parágrafo Único, I)
II - organizar sistema de transporte sanitário, por meio de pactuações nas Comissões Intergestores Regionais (CIR) e/ou nas Comissões Intergestores Bipartite (CIB) e no Colegiado de Gestão da Secretaria de Estado de Saúde do Distrito Federal (CGSES/DF), que permita o fluxo adequado dos usuários com doenças crônicas entre os pontos de atenção, tanto na urgência quanto nas ações eletivas, por meio de veículos adaptados, quando necessário. (Origem: PRT MS/GM 483/2014, Art. 18, Parágrafo Único, II)
Art. 19. A Regulação constitui o componente de gestão para qualificar a demanda e a assistência prestada, otimizar a organização da oferta e promover a equidade no acesso às ações e serviços de saúde, especialmente os de maior densidade tecnológica, e auxiliar no monitoramento e avaliação dos pactos intergestores. (Origem: PRT MS/GM 483/2014, Art. 19)
Parágrafo Único. Compete à Regulação garantir o acesso às ações e aos serviços de saúde de média e de alta densidade tecnológica, necessários ao cuidado integral dos usuários com doenças crônicas, por meio das Centrais de Regulação ou Complexos Reguladores ou de acordo com a pactuação local, garantindo a equidade no acesso, em tempo oportuno, independentemente da natureza jurídica dos estabelecimentos de saúde, levando em consideração a estratificação de risco e as diretrizes clínicas definidas pela gestão federal, regional ou local. (Origem: PRT MS/GM 483/2014, Art. 19, Parágrafo Único)
Art. 20. A Governança constitui a capacidade de intervenção que envolve diferentes atores, mecanismos e procedimentos para a gestão regional compartilhada da Rede de Atenção à Saúde das Pessoas com Doenças Crônicas. (Origem: PRT MS/GM 483/2014, Art. 20)
Art. 21. São competências comuns do componente da Atenção Básica e dos subcomponentes ambulatorial especializado e hospitalar da Atenção Especializada: (Origem: PRT MS/GM 483/2014, Art. 21)
I - planejar o cuidado considerando a avaliação da vulnerabilidade e da capacidade de autocuidado das pessoas com doenças crônicas; (Origem: PRT MS/GM 483/2014, Art. 21, I)
II - organizar as ações que promovam os cuidados paliativos, quando couber, nas linhas de cuidado definidas para cada doença crônica, apoiando o cuidado e articulando com os demais pontos de atenção; (Origem: PRT MS/GM 483/2014, Art. 21, II)
III - garantir o acesso aos medicamentos e insumos para o tratamento das doenças crônicas, de acordo com as atribuições do ponto de atenção e de acordo com a RENAME; (Origem: PRT MS/GM 483/2014, Art. 21, III)
IV - registrar as informações referentes às pessoas e às ações relacionadas às doenças crônicas nos sistemas de informação vigentes, quando couber; (Origem: PRT MS/GM 483/2014, Art. 21, IV)
V - manter comunicação com as equipes multiprofissionais dos demais pontos de atenção que compõem a linha de cuidado; (Origem: PRT MS/GM 483/2014, Art. 21, V)
VI - realizar o primeiro atendimento de urgência e emergência e encaminhar os indivíduos com complicações agudas a outros serviços e/ou pontos de atenção, conforme necessidade individual; e (Origem: PRT MS/GM 483/2014, Art. 21, VI)
VII - oferecer acompanhamento multiprofissional e programar a realização de consultas e de exames de acordo com a necessidade individual, os protocolos e as diretrizes clínicas estabelecidas pelo Ministério da Saúde ou elaboradas pelo nível local, no âmbito da sua atuação. (Origem: PRT MS/GM 483/2014, Art. 21, VII)
Art. 22. Todos os pontos de atenção à saúde, em especial os que integram os componentes da Rede de Atenção às Urgências e Emergências, prestarão o cuidado aos usuários com doenças crônicas agudizadas em ambiente adequado até a transferência ou encaminhamento dos usuários a outros pontos de atenção, quando necessário. (Origem: PRT MS/GM 483/2014, Art. 22)
Seção IV
Das Linhas de Cuidado
(Origem: PRT MS/GM 483/2014, CAPÍTULO IV)
Art. 23. A implantação da Rede de Atenção à Saúde das Pessoas com Doenças Crônicas se dará por meio da organização e operacionalização de linhas de cuidado específicas, considerando os agravos de maior magnitude. (Origem: PRT MS/GM 483/2014, Art. 23)
Art. 24. No âmbito da Rede de Atenção à Saúde das Pessoas com Doenças Crônicas, as linhas de cuidado deverão: (Origem: PRT MS/GM 483/2014, Art. 24)
I - expressar os fluxos assistenciais que precisam ser garantidos ao usuário a fim de atender às necessidades de saúde relacionadas a uma condição crônica; e (Origem: PRT MS/GM 483/2014, Art. 24, I)
II - definir as ações e os serviços que serão ofertados por cada componente da Rede de Atenção à Saúde das Pessoas com Doenças Crônicas, baseadas em diretrizes clínicas e de acordo com a realidade de cada região de saúde, sempre considerando as evidências científicas sobre o tema de que trata. (Origem: PRT MS/GM 483/2014, Art. 24, II)
Art. 25. As linhas de cuidado no âmbito da Rede de Atenção à Saúde das Pessoas com Doenças Crônicas observarão às seguintes diretrizes: (Origem: PRT MS/GM 483/2014, Art. 25)
I - definição no âmbito de 1 (uma) ou mais regiões de saúde, de acordo com a pactuação realizada nas CIR e/ou CIB e no CGSES/DF, considerando-se as necessidades de saúde das respectivas populações; (Origem: PRT MS/GM 483/2014, Art. 25, I)
II - garantia da regionalização da atenção especializada de forma que esta trabalhe com abrangência territorial e populacional, conforme pactuações loco-regionais; (Origem: PRT MS/GM 483/2014, Art. 25, II)
III - caracterização dos pontos de atenção que conformam a linha de cuidado por meio da definição mínima de competências e de responsabilidades de cada um deles e do estabelecimento de mecanismos de comunicação entre eles, dentre outros dispositivos; (Origem: PRT MS/GM 483/2014, Art. 25, III)
IV - garantia e articulação dos recursos existentes para operacionalização das linhas de cuidado, segundo o planejamento de cada unidade federada; (Origem: PRT MS/GM 483/2014, Art. 25, IV)
V - garantia de acesso regulado à atenção especializada, ambulatorial e hospitalar; (Origem: PRT MS/GM 483/2014, Art. 25, V)
VI - implementação de sistemas de informação que permitam o acompanhamento do cuidado, a gestão de casos, o apoio às decisões clínicas e a regulação do acesso aos serviços de atenção especializada, assim como o planejamento, o monitoramento e a avaliação das ações e serviços; (Origem: PRT MS/GM 483/2014, Art. 25, VI)
VII - oferta de apoio diagnóstico e terapêutico adequado para prevenção e tratamento das doenças crônicas, com efetivação de um modelo centrado no usuário, baseado nas suas necessidades de saúde, respeitando-se as diversidades étnico-raciais, culturais, sociais e religiosas; (Origem: PRT MS/GM 483/2014, Art. 25, VII)
VIII - garantia da avaliação e do acompanhamento periódicos das pessoas que apresentam doenças crônicas de forma integral e criteriosa, considerando-se a totalidade dos fatores de risco a que estão sujeitas e não apenas o potencial isolado de cada diagnóstico clínico ou laboratorial; (Origem: PRT MS/GM 483/2014, Art. 25, VIII)
IX - estabelecimento de estratégias para apoio ao autocuidado de maneira a garantir a autonomia do usuário, o conhecimento sobre sua saúde e a corresponsabilização dos atores envolvidos; (Origem: PRT MS/GM 483/2014, Art. 25, IX)
X - articulação de ações intersetoriais para promoção da saúde, incluindo incentivo à alimentação adequada e saudável e às práticas corporais e atividade física, de forma a apoiar os indivíduos, as famílias e a comunidade na adoção de modos de vida saudáveis, respeitando-se hábitos e culturas locais; e (Origem: PRT MS/GM 483/2014, Art. 25, X)
XI - definição de indicadores e metas de acompanhamento e avaliação para as linhas de cuidado das doenças crônicas. (Origem: PRT MS/GM 483/2014, Art. 25, XI)
Parágrafo Único. A programação de cuidado, no que se refere à definição da frequência de realização de consultas, de grupos e de solicitação de exames, não se limitará ao critério de estratificação de risco, devendo considerar: (Origem: PRT MS/GM 483/2014, Art. 25, Parágrafo Único)
I - os princípios da Atenção Básica descritos na Política Nacional de Atenção Básica (PNAB); (Origem: PRT MS/GM 483/2014, Art. 25, Parágrafo Único, I)
II - as necessidades individuais; (Origem: PRT MS/GM 483/2014, Art. 25, Parágrafo Único, II)
III - as diretrizes clínicas de cada doença crônica; e (Origem: PRT MS/GM 483/2014, Art. 25, Parágrafo Único, III)
IV - os determinantes sociais da saúde. (Origem: PRT MS/GM 483/2014, Art. 25, Parágrafo Único, IV)
Seção V
Das Disposições Finais
(Origem: PRT MS/GM 483/2014, CAPÍTULO V)
Art. 26. A Rede de Atenção à Saúde das Pessoas com Doenças Crônicas será integrada ao Contrato Organizativo da Ação Pública em Saúde (COAP). (Origem: PRT MS/GM 483/2014, Art. 26)
CAPÍTULO II
DAS DIRETRIZES PARA A ORGANIZAÇÃO DA PREVENÇÃO E DO TRATAMENTO DO SOBREPESO E OBESIDADE NO ÂMBITO DA REDE DE ATENÇÃO À SAÚDE DAS PESSOAS COM DOENÇAS CRÔNICAS
Art. 27. Este Capítulo redefine as diretrizes para organização da prevenção e do tratamento do sobrepeso e obesidade como linha de cuidado prioritária na Rede de Atenção à Saúde das Pessoas com Doenças Crônicas. (Origem: PRT MS/GM 424/2013, Art. 1º)
Art. 28. A organização das ações e serviços de prevenção e tratamento do sobrepeso e obesidade na Rede de Atenção à Saúde das Pessoas com Doenças Crônicas observará as seguintes diretrizes: (Origem: PRT MS/GM 424/2013, Art. 2º)
I - diagnóstico da população assistida no SUS, de modo a identificar os indivíduos com sobrepeso e obesidade a partir da classificação de seu estado nutricional de acordo com a fase do curso da vida, ou seja, enquanto crianças, adolescentes, adultos, gestantes e idosos; (Origem: PRT MS/GM 424/2013, Art. 2º, I)
II - estratificação de risco da população de acordo com a classificação do seu estado nutricional e a presença de outros fatores de risco e comorbidades; (Origem: PRT MS/GM 424/2013, Art. 2º, II)
III - organização da oferta integral de cuidados na Rede de Atenção à Saúde (RAS) por meio da definição de competências de cada ponto de atenção, do estabelecimento de mecanismos de comunicação entre eles, bem como da garantia dos recursos necessários ao seu funcionamento segundo o planejamento de cada ente federativo e os princípios e diretrizes de universalidade, equidade, regionalização, hierarquização e integralidade da atenção à saúde; (Origem: PRT MS/GM 424/2013, Art. 2º, III)
IV - utilização de sistemas de informação que permitam o acompanhamento do cuidado, gestão de casos e regulação do acesso aos serviços de atenção especializada, assim como o monitoramento e a avaliação das ações e serviços; (Origem: PRT MS/GM 424/2013, Art. 2º, IV)
V - investigação e monitoramento dos principais determinantes do sobrepeso e obesidade; (Origem: PRT MS/GM 424/2013, Art. 2º, V)
VI - articulação de ações intersetoriais para promoção da saúde, de forma a apoiar os indivíduos, famílias e comunidades na adoção de modos de vida saudáveis que permitam a manutenção ou recuperação do peso saudável; (Origem: PRT MS/GM 424/2013, Art. 2º, VI)
VII - garantia de financiamento adequado para prevenção e tratamento do sobrepeso e obesidade na Rede de Atenção à Saúde das Pessoas com Doenças Crônicas; (Origem: PRT MS/GM 424/2013, Art. 2º, VII)
VIII - formação de profissionais da saúde para a prevenção, diagnóstico e tratamento do sobrepeso e obesidade, de acordo com as diretrizes da Política Nacional de Educação Permanente em Saúde; (Origem: PRT MS/GM 424/2013, Art. 2º, VIII)
IX - garantia da oferta de apoio diagnóstico e terapêutico adequado para tratamento do sobrepeso e da obesidade, com efetivação de um modelo centrado no usuário, baseado nas suas necessidades de saúde, respeitando as diversidades étnico-raciais, culturais, sociais e religiosas; e (Origem: PRT MS/GM 424/2013, Art. 2º, IX)
X - garantia da oferta de práticas integrativas e complementares para promoção da saúde, prevenção de agravos e tratamento das pessoas com sobrepeso e obesidade. (Origem: PRT MS/GM 424/2013, Art. 2º, X)
Art. 29. Para os fins deste Capítulo, as atribuições gerais dos pontos de atenção à saúde do SUS para prevenção e tratamento do sobrepeso e obesidade serão definidos a partir da classificação do estado nutricional do indivíduo segundo o Índice de Massa Corporal (IMC) para adultos. (Origem: PRT MS/GM 424/2013, Art. 3º)
§ 1º Para organização do cuidado aos indivíduos nas demais fases do curso da vida que apresentem sobrepeso e obesidade, deverá ser observada a equivalência dos critérios de classificação por IMC e as especificidades do tratamento. (Origem: PRT MS/GM 424/2013, Art. 3º, § 1º)
§ 2º Os critérios de classificação para o sobrepeso e a obesidade nas diferentes fases do curso da vida devem seguir as referências do Sistema Nacional de Vigilância Alimentar e Nutricional (SISVAN). (Origem: PRT MS/GM 424/2013, Art. 3º, § 2º)
§ 3º No caso de indivíduos adultos, considera-se com sobrepeso aqueles que apresentem IMC maior ou igual a 25 kg/m2 e menor que 30 kg/m2 e com obesidade aqueles com IMC maior ou igual a 30 kg/m2, sendo a obesidade classificada em: (Origem: PRT MS/GM 424/2013, Art. 3º, § 3º)
I - Grau I: indivíduos que apresentem IMC maior ou igual a 30 kg/m2 e menor que 35 kg/m2; (Origem: PRT MS/GM 424/2013, Art. 3º, § 3º, I)
II - Grau II: indivíduos que apresentem IMC maior ou igual a 35 kg/m2 e menor que 40 kg/m2; e (Origem: PRT MS/GM 424/2013, Art. 3º, § 3º, II)
III - Grau III: indivíduos que apresentem IMC maior ou igual a 40 kg/m2. (Origem: PRT MS/GM 424/2013, Art. 3º, § 3º, III)
Art. 30. Para a prevenção e o tratamento do sobrepeso e da obesidade, os Componentes da Rede de Atenção à Saúde das Pessoas com Doenças Crônicas exercerão especialmente as seguintes atribuições: (Origem: PRT MS/GM 424/2013, Art. 4º)
I - Componente Atenção Básica: (Origem: PRT MS/GM 424/2013, Art. 4º, I)
a) realizar a vigilância alimentar e nutricional da população adstrita com vistas à estratificação de risco para o cuidado do sobrepeso e da obesidade; (Origem: PRT MS/GM 424/2013, Art. 4º, I, a)
b) realizar ações de promoção da saúde e prevenção do sobrepeso e da obesidade de forma intersetorial e com participação popular, respeitando hábitos e cultura locais, com ênfase nas ações de promoção da alimentação adequada e saudável e da atividade física; (Origem: PRT MS/GM 424/2013, Art. 4º, I, b)
c) apoiar o autocuidado para manutenção e recuperação do peso saudável; (Origem: PRT MS/GM 424/2013, Art. 4º, I, c)
d) prestar assistência terapêutica multiprofissional aos indivíduos adultos com sobrepeso e obesidade que apresentem IMC entre 25 e 40 kg/m², de acordo com as estratificações de risco e as diretrizes clínicas estabelecidas; (Origem: PRT MS/GM 424/2013, Art. 4º, I, d)
e) coordenar o cuidado dos indivíduos adultos que, esgotadas as possibilidades terapêuticas na Atenção Básica, necessitarem de outros pontos de atenção, quando apresentarem IMC maior ou igual a 30 kg/m² com comorbidades ou IMC maior ou igual a 40 kg/m²; (Origem: PRT MS/GM 424/2013, Art. 4º, I, e)
f) prestar assistência terapêutica multiprofissional aos usuários que realizaram procedimento cirúrgico para tratamento da obesidade após o período de acompanhamento pós-operatório realizado na Atenção Especializada Ambulatorial e/ou Hospitalar; e (Origem: PRT MS/GM 424/2013, Art. 4º, I, f)
g) garantir o acolhimento adequado das pessoas com sobrepeso e obesidade em todos os equipamentos da atenção básica, incluindo os Pólos de Academia da Saúde; (Origem: PRT MS/GM 424/2013, Art. 4º, I, g)
II - Componente Atenção Especializada: (Origem: PRT MS/GM 424/2013, Art. 4º, II)
a) Subcomponente Ambulatorial Especializado: (Origem: PRT MS/GM 424/2013, Art. 4º, II, a)
1. prestar apoio matricial às equipes de Atenção Básica, presencialmente ou por meio dos Núcleos do Telessaúde; (Origem: PRT MS/GM 424/2013, Art. 4º, II, a, 1)
2. prestar assistência ambulatorial especializada multiprofissional aos indivíduos adultos com IMC maior ou igual a 30 kg/m² com comorbidades, e aos indivíduos com IMC maior ou igual a 40 kg/m², quando esgotadas as possibilidades terapêuticas na Atenção Básica, de acordo com as demandas encaminhadas através da regulação; (Origem: PRT MS/GM 424/2013, Art. 4º, II, a, 2)
3. diagnosticar os casos com indicação para procedimento cirúrgico para tratamento da obesidade e encaminhar a demanda através da regulação; (Origem: PRT MS/GM 424/2013, Art. 4º, II, a, 3)
4. prestar assistência terapêutica multiprofissional pré-operatória aos usuários com indicação de realização de procedimento cirúrgico para tratamento da obesidade; (Origem: PRT MS/GM 424/2013, Art. 4º, II, a, 4)
5. prestar assistência terapêutica multiprofissional aos usuários que realizaram procedimento cirúrgico para tratamento da obesidade após o período de acompanhamento pós-operatório realizado na Atenção Especializada Hospitalar; (Origem: PRT MS/GM 424/2013, Art. 4º, II, a, 5)
6. organizar o retorno dos usuários à assistência na Atenção Básica de acordo com as diretrizes estabelecidas localmente; e (Origem: PRT MS/GM 424/2013, Art. 4º, II, a, 6)
7. realizar contra-referência em casos de alta para os serviços de atenção básica, bem como comunicar periodicamente os municípios e as equipes de saúde acerca dos usuários que estão em acompanhamento. (Origem: PRT MS/GM 424/2013, Art. 4º, II, a, 7)
b) Subcomponente Hospitalar: (Origem: PRT MS/GM 424/2013, Art. 4º, II, b)
1. realizar avaliação dos casos indicados pela Atenção Especializada Ambulatorial e/ ou Regulação para procedimento cirúrgico para tratamento da obesidade, de acordo com o estabelecido nas diretrizes clínicas gerais, dispostas no Anexo 1 do Anexo IV e protocolos locais de encaminhamentos e regulação; (Origem: PRT MS/GM 424/2013, Art. 4º, II, b, 1)
2. organizar o acesso à cirurgia, considerando e priorizando os indivíduos que apresentam outras comorbidades associadas à obesidade e/ou maior risco à saúde; (Origem: PRT MS/GM 424/2013, Art. 4º, II, b, 2)
3. realizar tratamento cirúrgico da obesidade de acordo com o estabelecido nas diretrizes clínicas gerais dispostas no Anexo 1 do Anexo IV e normas de credenciamento e habilitação definidas pelo Ministério da Saúde em atos normativos específicos; (Origem: PRT MS/GM 424/2013, Art. 4º, II, b, 3)
4. realizar cirurgia plástica reparadora para indivíduos submetidos ao tratamento cirúrgico da obesidade, conforme critérios dispostos em atos normativos específicos do Ministério da Saúde; (Origem: PRT MS/GM 424/2013, Art. 4º, II, b, 4)
5. garantir assistência terapêutica multiprofissional pós-operatória aos usuários que realizaram procedimento cirúrgico para tratamento da obesidade; (Origem: PRT MS/GM 424/2013, Art. 4º, II, b, 5)
6. organizar o retorno dos usuários que realizaram procedimento cirúrgico para tratamento da obesidade à assistência terapêutica multiprofissional na Atenção Especializada Ambulatorial e/ ou na Atenção Básica, de acordo com as diretrizes clínicas gerais estabelecidas no Anexo 1 do Anexo IV ; e (Origem: PRT MS/GM 424/2013, Art. 4º, II, b, 6)
7. realizar contra-referência em casos de alta para os serviços de atenção básica e/ ou atenção ambulatorial especializada, bem como comunicar periodicamente aos Municípios e às equipes de saúde acerca dos usuários que estão em acompanhamento. (Origem: PRT MS/GM 424/2013, Art. 4º, II, b, 7)
c) Subcomponente Urgência e Emergência: prestar assistência e o primeiro cuidado às urgências e emergências, em ambiente adequado, até o encaminhamento, se necessário, dos indivíduos com complicações agudas decorrentes do sobrepeso e obesidade, bem como do pós-operatório da cirurgia bariátrica, com a implantação de acolhimento com avaliação de riscos e vulnerabilidades. (Origem: PRT MS/GM 424/2013, Art. 4º, II, c)
III - Componentes Sistemas de Apoio e Sistemas Logísticos: (Origem: PRT MS/GM 424/2013, Art. 4º, III)
a) realizar exames complementares ao diagnóstico e tratamento da obesidade, de acordo com plano regional de organização da linha de cuidado da obesidade; (Origem: PRT MS/GM 424/2013, Art. 4º, III, a)
b) prestar assistência farmacêutica necessária ao tratamento clínico da obesidade e pós-tratamento cirúrgico da obesidade, de acordo com plano regional de organização da linha de cuidado da obesidade; e (Origem: PRT MS/GM 424/2013, Art. 4º, III, b)
c) realizar o transporte sanitário eletivo e de urgência para os usuários com obesidade, por meio de veículos adaptados, quando necessário. (Origem: PRT MS/GM 424/2013, Art. 4º, III, c)
Parágrafo Único. A organização do acesso às ações e aos serviços especializados referentes ao cuidado das pessoas com sobrepeso ou obesidade será executado pelo Componente Regulação, que atuará de forma integrada, com garantia da transparência e da equidade no acesso, independente da natureza jurídica dos estabelecimentos de saúde. (Origem: PRT MS/GM 424/2013, Art. 4º, Parágrafo Único)
Art. 31. As Comissões Intergestores Bipartite (CIB), Comissões Intergestores Regionais (CIR) e o Colegiado de Gestão da Secretaria de Estado de Saúde do Distrito Federal (CGSES/DF) pactuarão planos regionais para organização da linha de cuidado do sobrepeso e obesidade a partir do estabelecido neste Capítulo e da estratificação de risco da população adstrita, nos quais deve constar a oferta de cuidado nos diferentes pontos de atenção, bem como a regulação do acesso às ações e serviços dos Componentes Atenção Especializada, subdivisões Ambulatorial Especializado e Hospitalar e Sistemas de Apoio, conforme os Anexos 1 e 2 do Anexo IV . (Origem: PRT MS/GM 424/2013, Art. 5º)
§ 1º Caso a região de saúde tenha Contrato Organizativo de Ação Pública em Saúde (COAP), a pactuação da linha de cuidado de obesidade será a ele integrado. (Origem: PRT MS/GM 424/2013, Art. 5º, § 1º)
§ 2º A elaboração dos planos regionais para organização da linha de cuidado do sobrepeso e obesidade observará as diretrizes clínicas dispostas no Anexo 1 do Anexo IV . (Origem: PRT MS/GM 424/2013, Art. 5º, § 2º)
§ 3º O Serviço de Assistência de Alta Complexidade ao Indivíduo Portador de Obesidade será regulamentado em ato normativo específico do Ministério da Saúde. (Origem: PRT MS/GM 424/2013, Art. 5º, § 4º)
Art. 32. Aos indivíduos submetidos ao tratamento cirúrgico da obesidade será garantida a realização de cirurgia plástica reparadora, cujos critérios constarão em atos normativos específicos do Ministério da Saúde. (Origem: PRT MS/GM 424/2013, Art. 6º)
Art. 33. O financiamento da organização das ações e serviços de promoção da saúde, prevenção e tratamento do sobrepeso e obesidade no âmbito da Atenção Básica será realizado por meio do Piso de Atenção Básica, do Piso de Vigilância e Promoção da Saúde, do Programa Nacional de Melhoria do Acesso e da Qualidade da Atenção Básica, do Programa Academia da Saúde, do Programa Saúde na Escola, dos Núcleos de Apoio à Saúde da Família e do apoio para a estruturação da Vigilância Alimentar e Nutricional. (Origem: PRT MS/GM 424/2013, Art. 7º)
Art. 34. O financiamento da organização das ações e serviços no âmbito do Componente Atenção Especializada será realizado conforme ato normativo específico do Ministério da Saúde, mediante pactuação prévia na Comissão Intergestores Tripartite (CIT), e estará condicionado à construção regional da linha de cuidado do sobrepeso e obesidade. (Origem: PRT MS/GM 424/2013, Art. 8º)
Art. 35. O Ministério da Saúde disponibilizará manuais instrutivos e cadernos temáticos para orientar a organização local de linhas de cuidado do sobrepeso e obesidade e a construção de diretrizes clínicas regionais. (Origem: PRT MS/GM 424/2013, Art. 9º)
Art. 36. Fica a cargo das Secretarias municipais, estaduais e distrital de Saúde organizar a Linha de Cuidado do Sobrepeso e Obesidade para garantir o cuidado integral ao indivíduo com obesidade. (Origem: PRT MS/GM 62/2017, Art. 4º)
Seção I
Do Regulamento Técnico, Normas e Critérios para o Serviço de Assistência de Alta Complexidade ao Indivíduo com Obesidade
Art. 37. Fica definido que os estabelecimentos com Assistência de Alta Complexidade ao Indivíduo com Obesidade são os hospitais que oferecem apoio diagnóstico e terapêutico especializado, condições técnicas, instalações físicas, equipamentos e recursos humanos adequados ao atendimento aos indivíduos com obesidade. (Origem: PRT MS/GM 425/2013, Art. 1º)
Parágrafo Único. Os indivíduos com indicação para o tratamento cirúrgico da obesidade são aqueles com obesidade grau III e obesidade grau II com comorbidades, conforme os critérios estabelecidos no Capítulo II, da linha de cuidado do sobrepeso e obesidade na Rede de Atenção às Pessoas com Doenças Crônicas. (Origem: PRT MS/GM 425/2013, Art. 1º, Parágrafo Único)
Art. 38. Para cumprir as suas finalidades os estabelecimentos de saúde habilitados como Assistência de Alta Complexidade ao Indivíduo com Obesidade devem estar inseridos na organização da linha de cuidado do sobrepeso e obesidade na Rede de Atenção às Pessoas com Doenças Crônicas. (Origem: PRT MS/GM 425/2013, Art. 2º)
Parágrafo Único. As Secretarias de Saúde dos Estados, ao indicarem o estabelecimento que prestará a Assistência de Alta Complexidade ao Indivíduo com Obesidade, devem estabelecer em conjunto com seus respectivos municípios, os fluxos e mecanismos de referência e contrarreferência dos indivíduos obesos grau III e grau II com comorbidades, de acordo com o estabelecido na linha de cuidado do sobrepeso e obesidade na Rede de Atenção às Pessoas com Doenças Crônicas. (Origem: PRT MS/GM 425/2013, Art. 2º, Parágrafo Único)
Art. 39. Fica estabelecido que a Assistência de Alta Complexidade ao Indivíduo com Obesidade deverá: (Origem: PRT MS/GM 425/2013, Art. 3º)
I - participar de forma articulada e integrada com a Rede de Atenção à Saúde das Pessoas com Doenças Crônicas no âmbito do SUS e com a linha de cuidado definida localmente para o tratamento do sobrepeso e da obesidade; e (Origem: PRT MS/GM 425/2013, Art. 3º, I)
II - participar no desenvolvimento profissional, em parceria com o gestor local do SUS, induzindo à formação e qualificação para atenção ao obeso, incorporando os referenciais conceituais e organizacionais do SUS. (Origem: PRT MS/GM 425/2013, Art. 3º, II)
Art. 40. Fica aprovado, na forma de Anexos 3, 4 e 5 do Anexo IV , o que segue: (Origem: PRT MS/GM 425/2013, Art. 4º)
I - Anexo 3 do Anexo IV - Diretrizes gerais para o tratamento cirúrgico da obesidade e acompanhamento pré e pós-cirurgia bariátrica; (Origem: PRT MS/GM 425/2013, Art. 4º, I)
II - Anexo 4 do Anexo IV - Normas de Credenciamento/Habilitação para a Assistência de Alta Complexidade ao Indivíduo com Obesidade; e (Origem: PRT MS/GM 425/2013, Art. 4º, II)
III - Anexo 5 do Anexo IV - Relação dos procedimentos para o tratamento cirúrgico da obesidade na Tabela de Procedimentos, Medicamentos e OPM do SUS. (Origem: PRT MS/GM 425/2013, Art. 4º, III)
Art. 41. Ficam definidos que os critérios de credenciamento/habilitação para a Assistência de Alta Complexidade ao Indivíduo com Obesidade com adesão à linha de cuidado do sobrepeso e obesidade estão estabelecidos no Anexo 4 do Anexo IV . (Origem: PRT MS/GM 425/2013, Art. 5º)
Parágrafo Único. A Secretaria de Estado de Saúde deverá encaminhar resolução da Comissão Intergestores Bipartite (CIB) ao Ministério da Saúde, Secretaria de Atenção à Saúde, Departamento de Atenção Especializada e Temática, Coordenação-Geral de Atenção Especializada (CGAE/DAET/SAS/MS) aprovando a indicação do estabelecimento para o credenciamento/habilitação na Assistência de Alta Complexidade ao Indivíduo com Obesidade (Origem: PRT MS/GM 425/2013, Art. 5º, § 2º) (com redação dada pela PRT MS/GM 1389/2014) (com redação dada pela PRT MS/GM 62/2017)
Art. 42. Ficam alteradas na Tabela de Procedimentos, Medicamentos e OPM do SUS as idades mínima e máxima para o tratamento cirúrgico da obesidade, respeitando-se os limites clínicos de acordo a idade. (Origem: PRT MS/GM 425/2013, Art. 8º)
§ 1º Nos jovens entre 16 e 18 anos, poderá ser indicado o tratamento cirúrgico naqueles que apresentarem o escore -Z maior que +4 na análise do IMC por idade, porém o tratamento cirúrgico não deve ser realizado antes da consolidação das epífises de crescimento. Portanto, a avaliação clínica do jovem necessita constar em prontuário e deve incluir: a análise da idade óssea e avaliação criteriosa do risco-benefício, realizada por equipe multiprofissional com participação de dois profissionais médicos especialistas da área clínica e cirúrgica. (Origem: PRT MS/GM 425/2013, Art. 8º, § 1º)
§ 2º Nos adultos com idade acima de 65 anos, deve ser realizada avaliação individual por equipe multiprofissional, considerando a avaliação criteriosa do risco-benefício, risco cirúrgico, presença de comorbidades, expectativa de vida e benefícios do emagrecimento. (Origem: PRT MS/GM 425/2013, Art. 8º, § 2º)
Art. 43. Fica incluído, na Tabela de Procedimentos, Medicamentos e OPM do SUS, o procedimento 03.01.12.008-0 - Acompanhamento de paciente pré-cirurgia bariátrica por equipe multiprofissional, que tem como instrumento de registro a Autorização de Procedimentos Ambulatoriais - APAC, cujo Laudo para Solicitação/Autorização de Procedimento Ambulatorial deverá conter os dados complementares. (Origem: PRT MS/GM 425/2013, Art. 9º)
§ 1º O procedimento referido no "caput" deste artigo deve ser apresentado na quantidade máxima de 01 (um) em APAC tipo única, que terá validade de 03 (três) competências. (Origem: PRT MS/GM 425/2013, Art. 9º, § 1º)
§ 2º Para realização do procedimento descrito no "caput" os estabelecimentos devem ser habilitados em Assistência de Alta Complexidade ao Indivíduo com Obesidade (código 02.03). (Origem: PRT MS/GM 425/2013, Art. 9º, § 2º)
Art. 44. O procedimento 03.01.12.005-6 - Acompanhamento de paciente pós-cirurgia bariátrica por equipe multiprofissional tem como instrumento de registro a Autorização de Procedimentos Ambulatoriais - APAC, cujo Laudo para Solicitação/Autorização de Procedimento Ambulatorial deverá conter os dados complementares. (Origem: PRT MS/GM 425/2013, Art. 10)
Parágrafo Único. Os modelos de laudos e demais orientações técnicas estão disponíveis no endereço eletrônico http://sia.datasus.gov.br. (Origem: PRT MS/GM 425/2013, Art. 10, Parágrafo Único)
Art. 45. Fica incluído o procedimento 04.07.01.036-0 - Gastrectomia Vertical em Manga (Sleeve) - na Tabela de Procedimentos, Medicamentos e OPM do SUS, conforme Anexo 5 do Anexo IV . (Origem: PRT MS/GM 425/2013, Art. 11)
Art. 46. Ficam incluídos os procedimentos para possíveis complicações pós-cirúrgica: 03.03.07.013-7 - Tratamento de intercorrência clínica pós-cirurgia bariátrica e 04.07.01.037-8 - Tratamento de intercorrência cirúrgica pós-cirurgia bariátrica na Tabela de Procedimentos, Medicamentos e OPM do SUS, conforme Anexo 5 do Anexo IV . (Origem: PRT MS/GM 425/2013, Art. 12)
§ 1º Fica definido que os procedimentos descritos no "caput" estão restritos aos primeiros 30 (trinta) dias pós-cirurgia bariátrica. (Origem: PRT MS/GM 425/2013, Art. 12, § 1º)
§ 2º Nas intercorrências clínicas e/ou cirúrgicas pós-cirurgia bariátrica com internação do paciente deverá ser registrado o número da AIH da cirurgia bariátrica no campo AIH anterior no SISAIH01. (Origem: PRT MS/GM 425/2013, Art. 12, § 2º)
Art. 47. Fica incluído o procedimento 04.13.04.025-9 - Dermolipectomia abdominal circunferencial pós-cirurgia bariátrica na Tabela de Procedimentos, Medicamentos e OPM do SUS conforme Anexo 5 do Anexo IV . (Origem: PRT MS/GM 425/2013, Art. 13)
Art. 48. O registro do procedimento 04.15.02.001-8 - Procedimentos Sequenciais de Cirurgia Plástica Reparadora pós-cirurgia bariátrica da Tabela de Procedimentos, Medicamentos e OPM do SUS será efetuado da seguinte forma: (Origem: PRT MS/GM 425/2013, Art. 14)
I - na AIH dever-se-á informar como procedimento solicitado e realizado o 04.15.02.001-8 - Procedimentos Sequenciais de Cirurgia Plástica Reparadora pós-cirurgia bariátrica; (Origem: PRT MS/GM 425/2013, Art. 14, I)
II - na mesma AIH do procedimento 04.15.02.001-8 será permitido o registro simultâneo de, no máximo, 02 (dois) procedimentos de cirurgias plásticas reparadoras definidas no Anexo 5 do Anexo IV ; e (Origem: PRT MS/GM 425/2013, Art. 14, II)
III - os procedimentos definidos no Anexo 5 do Anexo IV deverão ser registrados no Campo Procedimentos Realizados da AIH, sendo pago 100% do valor total de cada procedimento. (Origem: PRT MS/GM 425/2013, Art. 14, III)
Art. 49. Ficam alterados os atributos dos procedimentos 04.07.01.012-2 - Gastrectomia com ou sem derivação duodenal, 04.07.01.018-1 - Gastroplastia vertical com banda e 04.07.01.017-3 - Gastroplastia com derivação intestinal, conforme Anexo 5 do Anexo IV . (Origem: PRT MS/GM 425/2013, Art. 15)
Art. 50. O valor do procedimento para o tratamento cirúrgico da obesidade não inclui os valores das Órteses, Próteses e Materiais Especiais (OPME) compatíveis, das diárias de Unidade de Terapia Intensiva (UTI) e dos procedimentos especiais realizados no paciente durante a internação. (Origem: PRT MS/GM 425/2013, Art. 16) (com redação dada pela )
Art. 51. Ficam incluídas as compatibilidades de OPM com os procedimentos para tratamento cirúrgico da obesidade conforme a tabela a seguir: (Origem: PRT MS/GM 425/2013, Art. 17)
I - Procedimentos: 04.07.01.012-2 - Compatibilidades: Gastrectomia com ou sem derivação duodenal - Compatibilidades: 07.02.05.028-8 - Grampeador linear cortante, Quantidade: 01; 07.02.05.004-0 - Carga para grampeador linear cortante, Quantidade: 03; (Origem: PRT MS/GM 425/2013, Art. 17, I)
II - Procedimentos: 04.07.01.036-0 - Gastrectomia Vertical em Manga (Sleeve); Compatibilidades: 07.02.05.028-8 - Grampeador linear cortante, Quantidade: 01; 07.02.05.004-0 - Carga para grampeador linear cortante, Quantidade: 03; (Origem: PRT MS/GM 425/2013, Art. 17, II)
III - Procedimentos: 04.07.01.017-3 - Gastroplastia com derivação intestinal; Compatibilidades: 07.02.05.028-8 - Grampeador linear cortante, Quantidade: 01; 07.02.05.004-0 - Carga para grampeador linear cortante, Quantidade: 03; e (Origem: PRT MS/GM 425/2013, Art. 17, III)
IV - Procedimentos: 04.07.01.018-1 - Gastroplastia vertical com banda; Compatibilidades: 07.02.05.027-0 - Grampeador linear, Quantidade: 01; 07.02.05.026-1 - Grampeador circular intraluminal, Quantidade: 01. (Origem: PRT MS/GM 425/2013, Art. 17, IV)
Art. 52. Fica determinado que a Assistência de Alta Complexidade ao Indivíduo com Obesidade realize as avaliações, as indicações e o acompanhamento dos indivíduos com obesidade, conforme estabelecido na linha de cuidado do sobrepeso e obesidade na Rede de Atenção às Pessoas com Doenças Crônicas. (Origem: PRT MS/GM 425/2013, Art. 18)
Art. 53. Fica determinado que a organização da Rede de Atenção às Urgências deve prestar assistência e o primeiro cuidado às urgências e emergências, em ambiente adequado, até a transferência/encaminhamento dos indivíduos com obesidade a outros pontos de atenção, quando necessário, com a implantação de acolhimento com avaliação de riscos e vulnerabilidades. (Origem: PRT MS/GM 425/2013, Art. 19)
Art. 54. As Secretarias de Saúde dos Estados, desde que não haja oferta de serviços ou insuficiência avaliada e comprovada, devem observar o disposto na Portaria n° 258/SAS/MS, de 30 de julho de 2009 que regulamenta a Central Nacional de Regulação da Alta Complexidade (CNRAC). (Origem: PRT MS/GM 425/2013, Art. 20)
Art. 55. Fica determinado que os formulários de vistoria e roteiros que auxiliem no tratamento e encaminhamento do paciente obeso grau III ou grau II, com comorbidades, estarão disponíveis no endereço eletrônico www.saude.gov.br/sas. (Origem: PRT MS/GM 425/2013, Art. 21)
Art. 56. É de responsabilidade dos gestores locais a regulação, o controle e a avaliação dos serviços de saúde, a avaliação da estrutura, a forma e a equipe para atendimento ao indivíduo com obesidade, bem como a garantia da qualidade dos serviços. (Origem: PRT MS/GM 425/2013, Art. 22)
Art. 57. Caberá aos gestores locais estaduais ou municipais realizarem ações de regulação, de controle e de avaliação da atenção à saúde, bem como a conformidade entre os procedimentos realizados e seus ressarcimentos. (Origem: PRT MS/GM 425/2013, Art. 23)
Art. 58. Caberá à Coordenação-Geral dos Sistemas de Informação do Departamento de Regulação, Avaliação e Controle de Sistemas da Secretaria de Atenção à Saúde (CGSI/DRAC/SAS/MS), adotar as providências necessárias junto ao Departamento de Informática do SUS (DATASUS), para o cumprimento do disposto nas regras sobre Assistência de Alta Complexidade ao Indivíduo com Obesidade. (Origem: PRT MS/GM 425/2013, Art. 25)
CAPÍTULO III
CRITÉRIOS PARA A ORGANIZAÇÃO E FUNCIONAMENTO DO CUIDADO DA PESSOA COM DOENÇA RENAL CRÔNICA - DRC NO ÂMBITO DO SISTEMA ÚNICO DE SAÚDE - SUS
(Redação dada pela PRT GM/MS 1675 de 07.06.2018)
Seção I
Das Disposições Gerais
(Redação dada pela PRT GM/MS 1675 de 07.06.2018)
Art. 59. Este capítulo define os critérios para a organização e funcionamento do cuidado da pessoa com Doença Renal Crônica - DRC. (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
Art. 60. Ficam mantidas as Diretrizes Clínicas para o Cuidado ao Paciente com Doença Renal Crônica no Sistema Único de Saúde. (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
Parágrafo único. Para o cumprimento no disposto nesta norma, devem ser observados os seguintes anexos: (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
I - Anexo 12 do Anexo IV - Formulário para habilitação em Atenção Especializada em DRC; e (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
II - Anexo 6 do Anexo IV - Indicadores de qualidade. (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
Seção II
Das Diretrizes e Critérios para a Organização e Funcionamento do Cuidado da Pessoa com DRC
(Redação dada pela PRT GM/MS 1675 de 07.06.2018)
Art. 61. A organização e o funcionamento do cuidado à pessoa com Doença Renal Crônica na Rede de Atenção à Saúde das Pessoas com Doenças Crônicas observará as seguintes diretrizes: (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
I - organização em Rede de Atenção à Saúde - RAS, com a Atenção Básica como coordenadora do cuidado e ordenadora das ações e serviços disponibilizados na rede; (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
II - atenção e o diagnóstico precoce, de modo a identificar as pessoas com DRC de acordo com suas necessidades e demandas do território; (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
III - implementação da estratificação de risco da população com DRC de acordo com a classificação do seu estágio clínico, segundo a alteração de exame laboratorial da Taxa de Filtração Glomerular - TFG; (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
IV - financiamento para prevenção, tratamento dos fatores de risco e tratamento da DRC, com base nas metas físicas e orçamentárias definidas na Programação de Ações e Serviços de Saúde - PGASS - e registradas na Programação Física-Orçamentaria; (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
V - promoção da educação permanente de profissionais da saúde para a prevenção, diagnóstico e tratamento da DRC e dos fatores de risco que levam à DRC, de acordo com as diretrizes da Política Nacional de Educação Permanente em Saúde - PNEPS; (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
VI - implementação das diretrizes expressas no Programa Nacional de Segurança do Paciente; (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
VII - garantia da oferta de apoio diagnóstico e terapêutico adequado para tratamento da DRC e dos fatores de risco que levam à DRC; (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
VIII - articulação intersetorial e garantia de ampla participação e controle social; (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
IX - desenvolvimento de medidas de promoção da saúde e que garantam a difusão das ações de saúde e o cuidado à pessoa com DRC de forma compartilhada entre os entes federados; (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
X - garantia da atenção nutricional às pessoas com Doença Renal Crônica, segundo a diretriz da Política Nacional de Alimentação e Nutrição - PNAN; (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
XI - garantia do transporte sanitário adequado, de acordo com as características territoriais; e (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
XII - garantia do acesso por meio da regulação de todas as modalidades de tratamento dialítico (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
Art. 62. Para efeito deste Capítulo, a classificação do estágio clínico da DRC, segundo a TFG, observará aos seguintes parâmetros: (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
I - DRC estágio 1: TFG ³ 90mL/min/1,73m² na presença de proteinúria e/ou hematúria ou alteração no exame de imagem; (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
II - DRC estágio 2: TFG ³ 60 a 89 mL/min./1,73m²; (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
III - DRC estágio 3a: TFG ³ 45 a 59 mL/min./1,73m²; (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
IV - DRC estágio 3b: TFG ³ 30 a 44 mL/min./1,73m²; (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
V - DRC estágio 4: TFG ³ 15 a 29 mL/min./1,73m²; e (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
VI - DRC estágio 5: TFG < 15 mL/min./1,73m². (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
§ 1º É recomendado que o laboratório de análises clínicas disponibilize o resultado do exame de dosagem de creatinina acompanhado do resultado da TFG. (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
§ 2º As diretrizes clínicas para o cuidado ao paciente com DRC no SUS orientam quanto às classificações do estágio clínico da DRC e as fórmulas para o cálculo da TFG. (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
Art. 63. São atribuições no cuidado da pessoa com Doença Renal Crônica na Rede de Atenção à Saúde das Pessoas com Doenças Crônicas: (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
I - do componente da Atenção Básica: (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
a) realizar ações de promoção da saúde, prevenção de doenças e agravos e controle das principais patologias relacionadas à DRC, como Hipertensão Arterial Sistêmica e Diabetes Mellitus, considerados os fatores de risco mais prevalentes na população; (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
b) atualizar o calendário vacinal das pessoas com DRC, conforme Programa Nacional de Imunização do Ministério da Saúde - PNI/MS; (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
c) identificar determinantes e condicionantes das principais patologias que podem levar a DRC; (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
d) realizar acolhimento com classificação e estratificação de risco e vulnerabilidade, diagnóstico precoce e tratamento oportuno da DRC de acordo com as Diretrizes Clínicas para o Cuidado ao paciente com DRC no SUS; (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
e) coordenar o cuidado atuando como o centro de comunicação entre os diversos componentes da RAS e ordenar os fluxos e contrafluxos de pessoas; (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
f) realizar atividades educativas e apoiar o autocuidado, ampliando a autonomia da pessoa com DRC; (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
g) realizar abordagem multiprofissional e intersetorial, incluindo o Núcleo Ampliado de Saúde da Família e Atenção Básica - Nasf-AB - e outros programas e ações da Atenção Básica no acompanhamento aos pacientes com DRC; (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
h) manter o Sistema de Informação da Atenção Básica - SISAB - vigente atualizado e com registro qualificado das informações pelos profissionais; (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
i) responsabilizar-se no território adscrito pelo cuidado à pessoa em tratamento dialítico e seus familiares; e (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
j) utilizar tecnologias como Telessaúde ou outras estratégias locais para qualificar o processo de trabalho, através do uso de protocolos de encaminhamento de maneira integrada com a Regulação; (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
II - do componente da Atenção Especializada: (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
a) realizar a atenção ambulatorial e hospitalar de forma multiprofissional e intersetorial, de acordo com o documento das Diretrizes Clínicas para o Cuidado ao paciente com DRC no SUS, incluindo a necessidade da Terapia Renal Substitutiva - TRS, nas modalidades de hemodiálise e diálise peritoneal; (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
b) realizar o matriciamento pela equipe multiprofissional especializada em DRC a partir da integração com as equipes da Atenção Básica; (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
c) disponibilizar carga horária adequada à realidade local para realizar o matriciamento, mediante realização presencial ou à distância, ou por meio dos Núcleos do Telessaúde, conforme definição e pactuação do gestor público de saúde; (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
d) diagnosticar, quando da necessidade de TRS-diálise, os casos com indicação para procedimento cirúrgico da confecção de fístula arteriovenosa ou implante de cateter para diálise peritoneal, conforme o documento das Diretrizes Clínicas para o Cuidado à Pessoa com DRC no âmbito do SUS; (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
e) realizar a confecção da fístula artério venosa de acesso à hemodiálise ou o implante de cateter para diálise peritoneal, conforme definição e pactuação do gestor público de saúde; (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
f) garantir o encaminhamento ou transferência por meio da regulação de acesso de urgência e emergência para hospital vinculado ao SUS de retaguarda para os casos que necessitem de internação decorrente do tratamento dialítico; (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
g) manter comunicação com as equipes multiprofissionais dos demais componentes da RAS; (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
h) manter o Sistema de Informação Ambulatorial - SIA/SUS - vigente atualizado e com registro qualificado das informações pelos profissionais; e (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
i) prestar os primeiros atendimentos ao paciente nos casos de intercorrências quando ocorrerem durante o processo dialítico, garantindo a estabilização do paciente. (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
Art. 64. Compete ao componente da Atenção Básica a gestão do cuidado à pessoa com DRC e a atenção dos estágios clínicos 1 ao 3, conforme disposto nas Diretrizes Clínicas para o Cuidado ao paciente com DRC no SUS. (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
Art. 65. Compete ao componente da Atenção Especializada o cuidado à pessoa com DRC dos estágios clínicos 4 e 5 - pré-dialítico e dialítico -, bem como o matriciamento às equipes da Atenção Básica para o estágio clínico 3, conforme disposto nas Diretrizes Clínicas para o Cuidado ao paciente com DRC no SUS. (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
Seção III
Das Tipologias e Atribuições das Unidades de Atenção Especializada em DRC
(Redação dada pela PRT GM/MS 1675 de 07.06.2018)
Art. 66. A Atenção Especializada em DRC será estruturada para fins de habilitação pelo Ministério da Saúde conforme as seguintes tipologias: (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
I - Atenção Especializada em DRC nos estágios 4 e 5 - PréDialítico - código 15.06; (Redação dada pela PRT GM/MS 3415 de 22.10.2018)
II - Atenção Especializada em DRC com hemodiálise - código 15.04; e (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
III - Atenção Especializada em DRC com diálise peritoneal - código 15.05. (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
§ 1º Para os estabelecimentos de saúde habilitados em Atenção Ambulatorial Especializada em DRC nos estágios 3, 4 e 5 - Pré-Dialítico - código 15.06, fica instituída a Equipe Multiprofissional de Atenção Especializada em DRC. (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
§ 2° Os estabelecimentos de saúde a serem habilitados no código 15.06 deverão ser, preferencialmente, de natureza pública ou filantrópica. (Redação dada pela PRT GM/MS 3415 de 22.10.2018)
§ 3º Os estabelecimentos de saúde de Atenção Especializada em DRC poderão ser habilitados de forma concomitante nos códigos 15.04, 15.05 e 15.06. (Redação dada pela PRT GM/MS 3415 de 22.10.2018)
Art. 67. Os estabelecimentos de saúde habilitados como Atenção Especializada em DRC deverão: (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
I - ofertar atendimento ambulatorial aos pacientes que estão em processo de diálise, sob sua responsabilidade; (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
II - ofertar uma ou mais das modalidades de diálise; (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
III - fornecer ao paciente, mediante avaliação do nutricionista, o aporte nutricional, durante a permanência na clínica; (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
IV - prover os exames laboratoriais, conforme disposto nas diretrizes clínicas para o cuidado ao paciente com DRC, podendo ser realizados em serviço de referência devidamente formalizado; (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
V - prover os exames de imagem, conforme disposto nas diretrizes clínicas para o cuidado ao paciente com DRC, de acordo com o contrato estabelecido com o gestor público de saúde; (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
VI - observar a legislação sanitária, inclusive a Resolução da Diretoria Colegiada - RDC nº 11, de 13 de março de 2014, da Agência Nacional de Vigilância Sanitária - Anvisa, ou a que vier substituir; (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
VII - indicar a realização da confecção da fístula artério venosa de acesso à hemodiálise ou do implante de cateter para diálise peritoneal, de acordo com o contrato estabelecido com o gestor público de saúde; (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
VIII - prestar os primeiros atendimentos ao paciente nos casos de intercorrências durante o processo de diálise, garantindo sua estabilização; (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
IX - acionar a central de regulação de urgência e emergência para o transporte do paciente, quando necessário; (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
X - manter comunicação com as equipes multiprofissionais dos demais componentes da RAS; (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
XI - registrar os atendimentos, os resultados dos exames realizados e os indicadores da efetividade dialítica nos prontuários dos pacientes, mantendo-os atualizados; e (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
XII - informar ao paciente a necessidade de inscrição em lista de espera para o transplante renal, bem como encaminhá-lo para a avaliação por uma equipe de transplante, quando couber. (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
Art. 68. A sala para atendimento ao paciente "HbsAg+" será opcional, caso o estabelecimento de diálise celebre convênio ou contrato formal com outro serviço para o atendimento destes pacientes. (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
Art. 69. Os pacientes devem ser submetidos à confecção da fístula artério venosa de acesso à hemodiálise, de acordo com a condição vascular e indicação médica. (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
Art. 70. Os pacientes que optarem por diálise peritoneal deverão ser encaminhados juntamente com os seus familiares ou responsáveis para treinamento específico. (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
Seção IV
Do Tratamento Dialítico em Trânsito
(Redação dada pela PRT GM/MS 1675 de 07.06.2018)
Art. 71. Considera-se como tratamento dialítico em trânsito aquele em que o paciente necessita, por no máximo 30 (trinta) dias, da Terapia Renal Substitutiva - TRS em estabelecimento de saúde situado em localidade diversa de onde originalmente realiza o procedimento dialítico. (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
Art. 72. A assistência ao paciente dialítico em trânsito deve estar em conformidade com as normas de regulação do acesso instituídas pelas secretarias de saúde envolvidas e seguir o seguinte fluxo: (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
I - deve haver solicitação do paciente ao estabelecimento de saúde de origem acerca da necessidade do tratamento dialítico em trânsito, informando o período, o município e o Estado (UF) de destino; (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
II - o estabelecimento de saúde de origem deve solicitar ao gestor de saúde do município de origem a verificação de disponibilidade de vaga para o tratamento no município e Estado (UF) de destino; (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
III - havendo a disponibilidade de vaga, o gestor de saúde do município de destino deve informar ao gestor de saúde do município de origem qual será o estabelecimento de saúde de destino que acolherá o paciente em trânsito; (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
IV - o gestor de saúde do município de origem deve informar ao estabelecimento de saúde de origem e ao paciente qual o estabelecimento de saúde de destino em que se dará o tratamento dialítico em trânsito; e (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
V - o estabelecimento de saúde de origem deve comunicar ao estabelecimento de saúde de destino, mediante relatório, as seguintes informações, que deverão ficar arquivadas no estabelecimento de saúde de destino para fins de controle e auditoria: (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
a) características do tratamento; (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
b) tipo de acesso vascular; (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
c) resultados dos exames realizados no mês; (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
d) situação vacinal; e (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
e) uso de medicamentos. (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
Art. 73. O procedimento dialítico em trânsito deverá ser informado no Sistema de Informação Ambulatorial do SUS - SIA-SUS, sob o código "03.05.01.021-2 - IDENTIFICAÇÃO DE PACIENTE SOB TRATAMENTO DIALÍTICO EM TRÂNSITO (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
Art. 74. Haverá a compensação do pagamento dos procedimentos dialíticos em trânsito, conforme a produção informada pelo estabelecimento de saúde de destino, nos termos do art. 299 da Portaria de Consolidação nº 6/GM/MS, de 28 de setembro de 2017. (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
Seção V
Da Habilitação para a Organização e Funcionamento do Cuidado da Pessoa com DRC
(Redação dada pela PRT GM/MS 1675 de 07.06.2018)
Art. 75. Para a habilitação dos estabelecimentos de saúde como Atenção Especializada em DRC, as Secretarias Estaduais de Saúde deverão encaminhar ao Ministério da Saúde, por meio do Sistema de Apoio à Implementação de Políticas de Saúde - SAIPS, as seguintes informações: (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
I - Resolução da Comissão Intergestores Bipartite - CIB - ou, no caso do Distrito Federal, do Colegiado de Gestão da Secretaria de Saúde - CGSES/DF, ou da Comissão Intergestores Regional - CIR, conforme deliberação em CIB, contendo: (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
a) tipo de habilitação com o respectivo código de habilitação, nome do estabelecimento de saúde e CNES; e (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
b) valor do impacto financeiro mensal e anual segundo os valores dos procedimentos da Tabela de Procedimentos, Medicamentos, Órteses/Próteses e Materiais Especiais do SUS, anexando a memória de cálculo; (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
II - relatório de vistoria realizado pela vigilância sanitária local, onde conste a estrita observância da RDC nº 11, de 13 de março de 2014, e cópia da licença de funcionamento; e (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
III - formulário para habilitação em Atenção Especializada em DRC, disponível via SAIPS. (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
§ 1º O processo de habilitação deverá ser formalizado pela Secretaria Estadual de Saúde. (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
§ 2º O respectivo gestor público de saúde estadual analisará a necessidade e os critérios estratégicos e técnicos dispostos e dará início ao processo de habilitação. (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
§ 3º A ausência da análise de que trata o § 2º impede a sequência do processo de habilitação. (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
§ 4º Após a emissão do parecer favorável à habilitação pelo gestor público de saúde estadual, o processo com a documentação comprobatória ficará na posse do gestor do SUS, disponível ao Ministério da Saúde para fins de supervisão e auditoria. " (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
Art. 76. O Ministério da Saúde avaliará os documentos encaminhados pelas Secretarias de Saúde, podendo proceder a vistoria in loco para conceder a habilitação do serviço de saúde. (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
Parágrafo Único. Caso a avaliação seja favorável, o Ministério da Saúde tomará as providências para a publicação da Portaria específica de habilitação. (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
Seção VI
Das Equipes
(Redação dada pela PRT GM/MS 1675 de 07.06.2018)
Art. 77. O estabelecimento de saúde habilitado como "Atenção Ambulatorial Especializada em DRC - código 15.06" terá a seguinte Equipe Multiprofissional de Atenção Especializada em DRC: (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
I - médico nefrologista; (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
II - enfermeiro; (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
III - nutricionista; (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
IV - psicólogo; e (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
V - assistente social. (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
§ 1º Compete à Equipe Multiprofissional de Atenção Especializada em DRC: (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
I - constituir preferencialmente referência regional para assistência ambulatorial em DRC para os estágios 3, 4 e 5; (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
II - construir o plano de cuidado de maneira integrada com a Atenção Básica; (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
III - realizar o matriciamento para as equipes de Atenção Básica para o estágio 3 e o acompanhamento multiprofissional em DRC para os estágios 4 a 5; e (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
IV - encaminhar os casos com indicação de diálise em período suficiente para o início programado do tratamento renal substitutivo - hemodiálise ou diálise peritoneal. (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
§ 2º O acompanhamento multiprofissional em DRC de que trata o inciso III do § 1º consiste na realização de consultas multiprofissionais e na realização de exames na periodicidade recomendada no documento das Diretrizes Clínicas para o Cuidado à Pessoa com DRC no âmbito do SUS no estágio 4 e 5 pré-dialítico. (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
Art. 78. O estabelecimento de saúde habilitado como "Atenção Especializada em DRC com hemodiálise - código 15.04" terá a seguinte equipe mínima: (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
I - 2 (dois) médicos, sendo 1 (um) o responsável técnico, ambos com especialização em nefrologia, comprovada por título e registrada pelo Conselho Regional Medicina - CRM; (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
II - 2 (dois) enfermeiros, sendo 1 (um) o responsável técnico, ambos com especialização em nefrologia, comprovada por título e registrada pelo Conselho Regional de Enfermagem - COREN; (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
III - assistente social; (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
IV - psicólogo; (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
V - nutricionista; e (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
VI - técnico de enfermagem. (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
Art. 79. O serviço responsável pela operação do Sistema de Tratamento e Distribuição de Água para Hemodiálise - SADTH poderá ser terceirizado. (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
Art. 80. O estabelecimento de saúde habilitado como "Atenção Especializada em DRC com diálise peritoneal - código 15.05" terá a seguinte equipe mínima: (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
I - 1 (um) médico, responsável técnico, com especialização em nefrologia, comprovada por título e registrada pelo Conselho Regional Medicina - CRM; (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
II - 1 (um) enfermeiro, responsável técnico, com especialização em nefrologia, comprovada por título e registrada pelo Conselho Regional de Enfermagem - COREN; (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
III - nutricionista; (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
IV - psicólogo; (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
V - assistente social; e (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
VI - técnico de enfermagem. (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
Art. 81. O médico nefrologista e o enfermeiro nefrologista podem ser os responsáveis técnicos de 1 (um) estabelecimento de saúde habilitado como Atenção Especializada em DRC. (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
Art. 82. Para o estabelecimento de saúde habilitado como "Atenção Especializada em DRC com diálise peritoneal - código 15.05" deverá ser obedecida, no mínimo, a seguinte proporção: (Redação dada pela PRT GM/MS n° 2.062 de 19.08.2021)
I - 1 (um) médico nefrologista para cada 50 (cinquenta) pacientes; e (Redação dada pela PRT GM/MS n° 2.062 de 19.08.2021)
II - 1 (um) enfermeiro para cada 35 (trinta e cinco) pacientes. (Redação dada pela PRT GM/MS n° 2.062 de 19.08.2021)
Art. 83. Para o estabelecimento de saúde habilitado como "Atenção Especializada em DRC com hemodiálise - código 15.04" deverá ser obedecida, no mínimo, a seguinte proporção: (Redação dada pela PRT GM/MS n° 2.062 de 19.08.2021)
I - 1 (um) médico nefrologista para cada 50 (cinquenta) pacientes, em cada turno; (Redação dada pela PRT GM/MS n° 2.062 de 19.08.2021)
II - 1 (um) enfermeiro para cada 35 (trinta e cinco) pacientes, em cada turno; e (Redação dada pela PRT GM/MS n° 2.062 de 19.08.2021)
III - 1 (um) técnico de enfermagem para cada 4 (quatro) pacientes por sessão. (Redação dada pela PRT GM/MS n° 2.062 de 19.08.2021)
Art. 84. Durante o procedimento dialítico, o paciente não poderá ficar sem a disponibilidade dos profissionais médicos, enfermeiros e técnicos de enfermagem. (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
Art. 85. Para o atendimento em diálise pediátrica, que abrange a faixa etária de 0 a 12 anos completos, o profissional médico nefrologista deve ser capacitado. (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
Seção VII
Do Monitoramento e Avaliação
(Redação dada pela PRT GM/MS 1675 de 07.06.2018)
Art. 86. Os estabelecimentos de saúde habilitados em Atenção Especializada em DRC no âmbito do SUS serão submetidos à regulação, controle e avaliação dos seus gestores públicos de saúde. (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
Art. 87. Os gestores públicos de saúde possuem as seguintes atribuições: (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
I - avaliar a estrutura e equipe dos estabelecimentos por eles autorizados para prestar o cuidado; (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
II - avaliar a compatibilidade entre o número de casos esperados para a população atendida, o número de atendimentos realizados e o número de procedimentos faturados, observando também a distribuição numérica esperada dos procedimentos - consultas e acompanhamentos/tratamentos; (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
III - avaliar a qualidade dos serviços prestados pelos estabelecimentos; e (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
IV - controlar a frequência de pacientes em tratamento dialítico, preferencialmente por meio de sistema eletrônico, para fins de cobrança dos procedimentos da Tabela de Procedimentos, Medicamentos, Órteses/Próteses e Materiais Especiais do SUS. (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
Art. 88. As Secretarias de Saúde dos Estados, do Distrito Federal, dos Municípios e os estabelecimentos de saúde, em seus respectivos âmbitos de atuação, deverão produzir as informações para monitorar os indicadores de qualidade definidos no Anexo 6 do Anexo IV desta Portaria. (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
Parágrafo único. As informações produzidas para o monitoramento dos indicadores de qualidade devem estar disponíveis e atualizadas. (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
Art. 89. A manutenção da habilitação dos estabelecimentos de saúde de Atenção Especializada em DRC está condicionada: (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
I - ao cumprimento contínuo das normas estabelecidas nesta Portaria; (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
II - a existência do contrato ou convênio com o estabelecimento de saúde habilitado em Atenção Especializada em DRC, quando este não for da rede própria vinculada à respectiva Secretaria de Saúde; (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
III - aos resultados gerados pelo Sistema Nacional de Auditorias recomendadas pela SAS/MS e executadas pelos órgãos de controle; e (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
IV - ao registro regular no SIA/SUS ou de outros sistemas de informação oficiais definidos pelo Ministério da Saúde, não podendo ultrapassar o período de 3 (três) meses consecutivos sem registro de informação. (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
Art. 90. Na hipótese de descumprimento do disposto artigo 86, a desabilitação dos estabelecimentos de saúde habilitados de acordo com as normas desta Portaria ocorrerá: (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
I - a pedido do gestor público de saúde em seu respectivo âmbito de atuação; ou (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
II - por iniciativa do Ministério da Saúde, que deverá, antes de proceder a desabilitação do serviço, notificar o gestor estadual do SUS, que, por seu turno, terá o prazo de 15 (quinze) dias para regularizar ou apresentar justificativa. (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
Art. 91. O monitoramento de que trata esta Portaria não dispensa o ente federativo beneficiário de comprovação da aplicação dos recursos financeiros percebidos por meio do Relatório Anual de Gestão - RAG. (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
Seção VIII
Das Disposições Finais
(Redação dada pela PRT GM/MS 1675 de 07.06.2018)
Art. 92. O procedimento referente ao acompanhamento multiprofissional em DRC estágio 4 pré-diálise deverá ser realizado trimestralmente com APAC única de validade de 3 (três) competências. (Redação dada pela PRT GM/MS 3415 de 22.10.2018)
Art. 93. O procedimento de acompanhamento multiprofissional em DRC estágio 5 pré-diálise deverá ser realizado mensalmente com APAC de validade fixa de 12 (doze) competências. (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
Art. 94. Para fins de acesso à informação, deve ser garantido aos conselhos de saúde e às associações ou comissões de pacientes com DRC, o acesso aos estabelecimentos de saúde que prestam atendimento às pessoas com DRC. (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
Parágrafo Único. O acesso aos estabelecimentos de saúde de que trata o caput se dará de modo a preservar as condições de sigilo médico, previstas no Código de Ética Médica. (Redação dada pela PRT GM/MS 1675 de 07.06.2018)
Art. 95. (Revogado pela PRT GM/MS 1675 de 07.06.2018)
Art. 96. (Revogado pela PRT GM/MS 1675 de 07.06.2018)
Art. 97. (Revogado pela PRT GM/MS 1675 de 07.06.2018)
Parágrafo Único. (Revogado pela PRT GM/MS 1675 de 07.06.2018)
CAPÍTULO IV
DAS DIRETRIZES PARA A ORGANIZAÇÃO DOS SERVIÇOS E DO CUIDADO À PESSOA TABAGISTA NO ÂMBITO DO SISTEMA ÚNICO DE SAÚDE (SUS)
(Redação dada pela PRT GM/MS nº 908 de 20.04.2022)
Seção I
Das Disposições Gerais
(Redação dada pela PRT GM/MS nº 908 de 20.04.2022)
Art. 98. A organização dos serviços e do cuidado à pessoa tabagista tem como principal objetivo fomentar a cessação do tabagismo, de modo a reduzir a prevalência de fumantes e a morbimortalidade por doenças relacionadas ao tabaco e seus derivados. (Redação dada pela PRT GM/MS nº 908 de 20.04.2022)
Parágrafo único. A organização dos serviços visa ao cuidado da pessoa tabagista em todos os níveis de atenção à saúde do SUS, do acolhimento ao tratamento. (Redação dada pela PRT GM/MS nº 908 de 20.04.2022)
Art. 99. Constituem diretrizes para o cuidado à pessoa tabagista: (Redação dada pela PRT GM/MS nº 908 de 20.04.2022)
I - reconhecimento do tabagismo como uma doença crônica, resultante da dependência à nicotina presente nos produtos à base de tabaco, e como fator de risco para diversas outras doenças; (Redação dada pela PRT GM/MS nº 908 de 20.04.2022)
II - garantia de acesso, de acolhimento, de diagnóstico e de tratamento da pessoa tabagista em todos os níveis de atenção à saúde do SUS; (Redação dada pela PRT GM/MS nº 908 de 20.04.2022)
III - adoção de monitoramento do tratamento em todos os níveis de atenção à saúde do SUS; (Redação dada pela PRT GM/MS nº 908 de 20.04.2022)
IV - articulação de ações intersetoriais para a promoção da saúde, de forma a apoiar os indivíduos, as famílias e a comunidade na adoção de estilos de vida saudáveis; e (Redação dada pela PRT GM/MS nº 908 de 20.04.2022)
V - formação profissional por meio da oferta de educação permanente e de educação continuada para os profissionais da saúde quanto à prevenção, identificação e tratamento do tabagismo, mediante atividades que visem à aquisição de conhecimentos, habilidades e atitudes voltados à qualificação do cuidado. (Redação dada pela PRT GM/MS nº 908 de 20.04.2022)
Seção II
Da Rede de Atenção à Pessoa Tabagista
(Redação dada pela PRT GM/MS nº 908 de 20.04.2022)
Art. 100. A atenção à pessoa tabagista deverá ser ofertada em todos os níveis de atenção à saúde do SUS. (Redação dada pela PRT GM/MS nº 908 de 20.04.2022)
Art. 101. Os estabelecimentos de saúde ambulatoriais ou hospitalares integrantes do SUS, em qualquer nível de atenção, que ofereçam o tratamento do tabagismo, devem: (Redação dada pela PRT GM/MS nº 908 de 20.04.2022)
I - manter, junto ao respectivo gestor do SUS, o seu cadastro atualizado no Sistema do Cadastro Nacional de Estabelecimentos de Saúde (SCNES), código 119; (Redação dada pela PRT GM/MS nº 908 de 20.04.2022)
II - não permitir o fumo em local fechado, total ou parcialmente, no interior do estabelecimento, conforme disposto no art. 2º da Lei nº 9.294, de 15 de julho de 1996, e no Decreto nº 8.262, de 31 de maio de 2014; (Redação dada pela PRT GM/MS nº 908 de 20.04.2022)
III - fomentar a capacitação e a educação continuada de profissionais para ofertar o cuidado adequado à pessoa tabagista; e (Redação dada pela PRT GM/MS nº 908 de 20.04.2022)
IV - contar com profissional de saúde de nível superior capacitado para ofertar o cuidado adequado à pessoa tabagista, conforme preconizado no Protocolo Clínico e Diretrizes Terapêuticas do Tabagismo do Ministério da Saúde. (Redação dada pela PRT GM/MS nº 908 de 20.04.2022)
Art. 102. São atribuições dos estabelecimentos que ofertem cuidado à pessoa tabagista no âmbito da Atenção Primária à Saúde (APS): (Redação dada pela PRT GM/MS nº 908 de 20.04.2022)
I - realizar ações de promoção da saúde e de prevenção do tabagismo, de forma intersetorial e participativa; (Redação dada pela PRT GM/MS nº 908 de 20.04.2022)
II - identificar as pessoas tabagistas que fazem parte da população sob seu cuidado; (Redação dada pela PRT GM/MS nº 908 de 20.04.2022)
III - proceder à avaliação clínica inicial, prestar assistência terapêutica e acompanhamento individual ou em grupo, e, se indicado, instituir tratamento; (Redação dada pela PRT GM/MS nº 908 de 20.04.2022)
IV - prestar assistência farmacêutica necessária ao tratamento da pessoa tabagista, de acordo com as diretrizes estabelecidas pelo Ministério da Saúde; (Redação dada pela PRT GM/MS nº 908 de 20.04.2022)
V - diagnosticar e tratar precocemente as possíveis complicações decorrentes do tabagismo que são do âmbito da APS; (Redação dada pela PRT GM/MS nº 908 de 20.04.2022)
VI - promover, oportunamente, ações de orientação ao usuário quanto aos malefícios do tabagismo e quanto às terapêuticas para sua cessação; e (Redação dada pela PRT GM/MS nº 908 de 20.04.2022)
VII - registrar os atendimentos e tratamentos no Sistema de Informação em Saúde para a Atenção Básica (Sisab). (Redação dada pela PRT GM/MS nº 908 de 20.04.2022)
Art. 103. São atribuições dos estabelecimentos que ofertem atenção à pessoa tabagista no âmbito da Atenção Especializada à Saúde (AES): (Redação dada pela PRT GM/MS nº 908 de 20.04.2022)
I - identificar as pessoas tabagistas que fazem parte da população sob seu cuidado; (Redação dada pela PRT GM/MS nº 908 de 20.04.2022)
II - proceder à avaliação clínica inicial, prestar assistência terapêutica e acompanhamento individual ou em grupo, e, se indicado, instituir tratamento; (Redação dada pela PRT GM/MS nº 908 de 20.04.2022)
III - prestar assistência farmacêutica necessária ao tratamento da pessoa tabagista, de acordo com as diretrizes estabelecidas pelo Ministério da Saúde; (Redação dada pela PRT GM/MS nº 908 de 20.04.2022)
IV - diagnosticar e tratar precocemente as possíveis complicações clínicas decorrentes do tabagismo, incluindo avaliação diagnóstica e terapêutica especializada; (Redação dada pela PRT GM/MS nº 908 de 20.04.2022)
V - identificar pacientes tabagistas em acompanhamento por outras doenças, orientando e encaminhando para o atendimento na atenção primária, ou na própria AES, caso este esteja disponível no estabelecimento; e (Redação dada pela PRT GM/MS nº 908 de 20.04.2022)
VI - promover, oportunamente, ações de orientação ao usuário quanto aos malefícios do tabagismo e quanto às terapêuticas para sua cessação. (Redação dada pela PRT GM/MS nº 908 de 20.04.2022)
Seção III
Das Diretrizes para o Tratamento
(Redação dada pela PRT GM/MS nº 908 de 20.04.2022)
Art. 104. As diretrizes para o tratamento da pessoa tabagista estão dispostas no Protocolo Clínico e Diretrizes Terapêuticas do Ministério da Saúde, de forma a contemplar:
I - avaliação clínica; (Redação dada pela PRT GM/MS nº 908 de 20.04.2022)
II - abordagem mínima ou intensiva/específica; (Redação dada pela PRT GM/MS nº 908 de 20.04.2022)
III - abordagem individual ou em grupo; e (Redação dada pela PRT GM/MS nº 908 de 20.04.2022)
IV - tratamentos não farmacológicos e terapias medicamentosas. (Redação dada pela PRT GM/MS nº 908 de 20.04.2022)
§ 1º Todas as pessoas em tratamento para cessação do tabagismo devem receber aconselhamento terapêutico estruturado, mediante, preferencialmente, abordagem intensiva. (Redação dada pela PRT GM/MS nº 908 de 20.04.2022)
§ 2º A terapia medicamentosa, quando indicada, deve ser acompanhada de sessões estruturadas, com periodicidade definida, mediante profissional de saúde capacitado. (Redação dada pela PRT GM/MS nº 908 de 20.04.2022)
§ 3º Toda pessoa tabagista em tratamento deve ser orientada conforme: (Redação dada pela PRT GM/MS nº 908 de 20.04.2022)
I - material de apoio específico, elaborado e disponibilizado pelo Ministério da Saúde; e (Redação dada pela PRT GM/MS nº 908 de 20.04.2022)
II - documentos decorrentes de iniciativas conjuntas, os quais contenham orientações sobre como deixar de fumar e prevenir recaídas, dentre outras. (Redação dada pela PRT GM/MS nº 908 de 20.04.2022)
Seção IV
Da Assistência Farmacêutica
(Redação dada pela PRT GM/MS nº 908 de 20.04.2022)
Art. 105. Para apoio ao tratamento da pessoa tabagista, devem ser disponibilizados medicamentos constantes no Protocolo Clínico e Diretrizes Terapêuticas do Tabagismo vigente, nos diferentes níveis de atenção à saúde. (Redação dada pela PRT GM/MS nº 908 de 20.04.2022)
§ 1º Os medicamentos de que trata o caput serão: (Redação dada pela PRT GM/MS nº 908 de 20.04.2022)
I - financiados pelo Ministério da Saúde e fornecidos por meio do Componente Estratégico da Assistência Farmacêutica (Cesaf); e (Redação dada pela PRT GM/MS nº 908 de 20.04.2022)
II - distribuídos diretamente às assistências farmacêuticas estaduais e do Distrito Federal, as quais farão a distribuição aos municípios, com serviços de cessação do tabagismo implantado, conforme programação estabelecida. (Redação dada pela PRT GM/MS nº 908 de 20.04.2022)
§ 2º As farmácias do SUS que dispensam os medicamentos para cessação do tabagismo devem dispor de farmacêutico e de estrutura para as ações de assistência farmacêutica, conforme normas aplicáveis. (Redação dada pela PRT GM/MS nº 908 de 20.04.2022)
§ 3º Os medicamentos para cessação do tabagismo serão destinados, única e exclusivamente, a essa finalidade, sendo, vedada a utilização para outros fins, exceto quando autorizado pelo Ministério da Saúde. (Redação dada pela PRT GM/MS nº 908 de 20.04.2022)
Art. 106. A programação para aquisição dos medicamentos deve ser realizada de forma ascendente. (Redação dada pela PRT GM/MS nº 908 de 20.04.2022)
Art. 107. A gestão da assistência farmacêutica dos municípios, dos estados e do Distrito Federal, deve contar com sistema de informação disponibilizado pelo Ministério da Saúde, ou com sistema próprio que permita o envio de informações logísticas ao Ministério da Saúde, conforme as normas que regulamentam a Base Nacional de Dados de Ações e Serviços da Assistência Farmacêutica (BNAFAR) no SUS. (Redação dada pela PRT GM/MS nº 908 de 20.04.2022)
§ 1º As Secretarias municipais, estaduais e distrital de Saúde devem dispor de sistemas informatizados para gerenciamento de estoque de medicamentos. (Redação dada pela PRT GM/MS nº 908 de 20.04.2022)
§ 2º As coordenações ou referências técnicas de controle do tabagismo nos municípios, nos estados e no Distrito Federal devem orientar e estimular os serviços farmacêuticos a enviarem os dados de dispensação e de estoque dos medicamentos utilizados no tratamento da pessoa tabagista. (Redação dada pela PRT GM/MS nº 908 de 20.04.2022)
Seção V
Das Responsabilidades
(Redação dada pela PRT GM/MS nº 908 de 20.04.2022)
Art. 108. São responsabilidades da gestão municipal e do Distrito Federal: (Redação dada pela PRT GM/MS nº 908 de 20.04.2022)
I - capacitar os profissionais envolvidos no cuidado à pessoa tabagista, considerando a necessidade de educação continuada; (Redação dada pela PRT GM/MS nº 908 de 20.04.2022)
II - coletar e monitorar os indicadores e o alcance das metas de cuidado ao tabagista, para avaliação e monitoramento em âmbito municipal, repassando os dados municipais às respectivas Secretarias de Saúde estaduais; (Redação dada pela PRT GM/MS nº 908 de 20.04.2022)
III - receber e armazenar medicamentos em local apropriado; (Redação dada pela PRT GM/MS nº 908 de 20.04.2022)
IV - dispensar os medicamentos nos estabelecimentos municipais e distritais de saúde ou conforme a organização local do SUS, em consonância com a Política Nacional de Medicamentos (PNM), a Política Nacional de Assistência Farmacêutica (PNAF) e a legislação sanitária vigente; (Redação dada pela PRT GM/MS nº 908 de 20.04.2022)
V - estimular atividades educativas relativas ao controle, à prevenção e ao tratamento do tabagismo nos estabelecimentos de saúde e espaços coletivos; e (Redação dada pela PRT GM/MS nº 908 de 20.04.2022)
VI - estimular a abordagem breve e intensiva para o tratamento do tabagismo e disponibilizar o tratamento medicamentoso sempre que indicado. (Redação dada pela PRT GM/MS nº 908 de 20.04.2022)
Art. 109. São responsabilidades da gestão estadual e do Distrito Federal: (Redação dada pela PRT GM/MS nº 908 de 20.04.2022)
I - promover e apoiar os municípios na capacitação dos profissionais, considerando a necessidade da educação continuada para o fortalecimento do cuidado adequado às pessoas tabagistas; (Redação dada pela PRT GM/MS nº 908 de 20.04.2022)
II - monitorar e avaliar os indicadores, bem como as metas do cuidado à pessoa tabagista, nos âmbitos estadual e distrital; (Redação dada pela PRT GM/MS nº 908 de 20.04.2022)
III - receber e armazenar medicamentos em local apropriado e distribuí-los aos respectivos municípios; (Redação dada pela PRT GM/MS nº 908 de 20.04.2022)
IV - estimular a implantação e a implementação do cuidado à pessoa tabagista nos municípios e no Distrito Federal; e (Redação dada pela PRT GM/MS nº 908 de 20.04.2022)
V - verificar e repassar os dados de que trata o inciso II do art. 108, recebidos das Secretarias municipais de Saúde e referentes ao monitoramento de indicadores do cuidado à pessoa tabagista, para o Instituto Nacional de Câncer (INCA). (Redação dada pela PRT GM/MS nº 908 de 20.04.2022)
Art. 110. São responsabilidades da gestão federal: (Redação dada pela PRT GM/MS nº 908 de 20.04.2022)
I - coordenar, estimular e apoiar atividades, campanhas, ações, programas e políticas de controle do tabagismo, em consonância com a Convenção-Quadro da Organização Mundial da Saúde para o Controle do Tabaco (CQCT/OMS), instituída pelo Decreto nº 5.658, de 2 de janeiro de 2006; (Redação dada pela PRT GM/MS nº 908 de 20.04.2022)
II - promover articulação junto às Secretarias municipais, estaduais e distrital de Saúde com relação a ações educativas; (Redação dada pela PRT GM/MS nº 908 de 20.04.2022)
III - articular demais ações de controle do tabaco com outros Ministérios e setores envolvidos; (Redação dada pela PRT GM/MS nº 908 de 20.04.2022)
IV - promover e apoiar tecnicamente a capacitação de gestores e profissionais da saúde no cuidado à pessoa tabagista; (Redação dada pela PRT GM/MS nº 908 de 20.04.2022)
V - monitorar as ações de controle do tabagismo; (Redação dada pela PRT GM/MS nº 908 de 20.04.2022)
VI - prover orientações técnicas e coordenar a atualização do Protocolo Clínico e Diretrizes Terapêuticas do Tabagismo; (Redação dada pela PRT GM/MS nº 908 de 20.04.2022)
VII - elaborar e disponibilizar material de apoio para o tratamento do tabagista; (Redação dada pela PRT GM/MS nº 908 de 20.04.2022)
VIII - financiar e adquirir, de maneira centralizada, os medicamentos e distribuí-los às unidades federativas; e (Redação dada pela PRT GM/MS nº 908 de 20.04.2022)
IX - estimular a implantação e a implementação do cuidado à pessoa tabagista nos municípios, nos estados e no Distrito Federal. (Redação dada pela PRT GM/MS nº 908 de 20.04.2022)
CAPÍTULO V
DAS DIRETRIZES DE CUIDADO E PREVENÇÃO DO CÂNCER DE COLO DE ÚTERO E DO CÂNCER DE MAMA NO ÂMBITO DA REDE DE ATENÇÃO À SAÚDE DAS PESSOAS COM DOENÇAS CRÔNICAS
Seção I
DO SERVIÇO DE REFERÊNCIA PARA DIAGNÓSTICO E TRATAMENTO DE LESÕES PRECURSORAS DO CÂNCER DO COLO DE ÚTERO (SRC), O SERVIÇO DE REFERÊNCIA PARA DIAGNÓSTICO DE CÂNCER DE MAMA (SDM)
Art. 111. Esta Seção institui o Serviço de Referência para Diagnóstico e Tratamento de Lesões Precursoras do Câncer do Colo de Útero (SRC), o Serviço de Referência para Diagnóstico de Câncer de Mama (SDM) e os respectivos incentivos financeiros de custeio e de investimento para a sua implantação. (Origem: PRT MS/GM 189/2014, Art. 1º)
Art. 112. O SRC e o SDM comporão o Componente Atenção Especializada da Rede de Atenção à Saúde das Pessoas com Doenças Crônicas e terão como objetivo fortalecer as ações voltadas ao diagnóstico precoce à confirmação diagnóstica e ao tratamento especializado dos cânceres do colo do útero e da mama. (Origem: PRT MS/GM 189/2014, Art. 2º)
Parágrafo Único. O SRC e o SDM podem, ainda, integrar a Linha de Cuidado do Câncer de Colo do Útero e do Câncer de Mama, cujas diretrizes para organização serão objeto de ato específico do Ministério da Saúde. (Origem: PRT MS/GM 189/2014, Art. 2º, Parágrafo Único)
Art. 113. As Secretarias de Saúde dos Estados, Distrito Federal e Municípios poderão pleitear a habilitação como SRC ou SDM dos estabelecimentos de saúde públicos ou privados que atuam de forma complementar ao Sistema Único de Saúde (SUS) que: (Origem: PRT MS/GM 189/2014, Art. 3º)
I - realizem, por meio de infraestrutura própria, todos os procedimentos constantes do Anexo XXXII da Portaria de Consolidação nº 6 e/ou do Anexo XXXIII da Portaria de Consolidação nº 6; (Origem: PRT MS/GM 189/2014, Art. 3º, I)
II - possuam equipe de profissionais composta, no mínimo, pelos profissionais elencados no art. 114; (Origem: PRT MS/GM 189/2014, Art. 3º, II)
III - ofertem consultas especializadas com os profissionais especialistas de que trata o art. 114; (Origem: PRT MS/GM 189/2014, Art. 3º, III)
IV - possuam referência de serviço laboratorial para análise dos exames citopatológicos e histológicos das coletas que realiza; e (Origem: PRT MS/GM 189/2014, Art. 3º, IV)
V - possuam referência de serviços especializados para o tratamento dos casos com necessidades de cirurgia, inclusive cirurgia oncológica, quimioterapia e/ou radioterapia ou dos casos de intercorrências em consequência da realização dos procedimentos de que tratam os Anexos XXXII e XXXIII da Portaria de Consolidação nº 6. (Origem: PRT MS/GM 189/2014, Art. 3º, V)
Art. 114. Para pleitear-se a habilitação como SRC e SDM os serviços de saúde possuirão, no mínimo, os seguintes profissionais na composição de suas equipes: (Origem: PRT MS/GM 189/2014, Art. 4º)
I - SRC: (Origem: PRT MS/GM 189/2014, Art. 4º, I)
a) médico ginecologista e obstetra (CBO - 225250); (Origem: PRT MS/GM 189/2014, Art. 4º, I, a)
b) enfermeiro (CBO - 223505); e (Origem: PRT MS/GM 189/2014, Art. 4º, I, b)
c) técnico de enfermagem (CBO - 322205) ou auxiliar de enfermagem (CBO - 322230); e (Origem: PRT MS/GM 189/2014, Art. 4º, I, c)
II - SDM: (Origem: PRT MS/GM 189/2014, Art. 4º, II)
a) médico mastologista (CBO - 225255) ou médico ginecologista e obstetra (CBO - 225250); (Origem: PRT MS/GM 189/2014, Art. 4º, II, a)
b) médico radiologista (CBO - 225320) ou médico mastologista (CBO - 225255); (Origem: PRT MS/GM 189/2014, Art. 4º, II, b)
c) enfermeiro (CBO - 223505); (Origem: PRT MS/GM 189/2014, Art. 4º, II, c)
d) técnico em enfermagem (CBO - 322205) ou auxiliar de enfermagem (CBO - 322230); e (Origem: PRT MS/GM 189/2014, Art. 4º, II, d)
e) técnico em radiologia e imagenologia (CBO - 324115) ou tecnólogo em radiologia (CBO - 324120). (Origem: PRT MS/GM 189/2014, Art. 4º, II, e)
Parágrafo Único. O profissional de que tratam a alínea "b" do inciso I do "caput" e a alínea "c" do inciso II do "caput" poderá ser: (Origem: PRT MS/GM 189/2014, Art. 4º, Parágrafo Único)
I - enfermeiro obstétrico (CBO - 223545); (Origem: PRT MS/GM 189/2014, Art. 4º, Parágrafo Único, I)
II - enfermeiro auditor (CBO - 223510); (Origem: PRT MS/GM 189/2014, Art. 4º, Parágrafo Único, II)
III - enfermeiro de bordo (CBO - 223515); (Origem: PRT MS/GM 189/2014, Art. 4º, Parágrafo Único, III)
IV - enfermeiro de centro cirúrgico (CBO - 2235-20); (Origem: PRT MS/GM 189/2014, Art. 4º, Parágrafo Único, IV)
V - instrumentador cirúrgico - enfermeiro (CBO - 223520); (Origem: PRT MS/GM 189/2014, Art. 4º, Parágrafo Único, V)
VI - enfermeiro de terapia intensiva (CBO - 2235-25); (Origem: PRT MS/GM 189/2014, Art. 4º, Parágrafo Único, VI)
VII - enfermeiro intensivista (CBO - 223525); (Origem: PRT MS/GM 189/2014, Art. 4º, Parágrafo Único, VII)
VIII - enfermeiro do trabalho (CBO - 223530); (Origem: PRT MS/GM 189/2014, Art. 4º, Parágrafo Único, VIII)
IX - enfermeiro nefrologista (CBO - 223535); (Origem: PRT MS/GM 189/2014, Art. 4º, Parágrafo Único, IX)
X - enfermeiro neonatologista (CBO - 2235-40); (Origem: PRT MS/GM 189/2014, Art. 4º, Parágrafo Único, X)
XI - enfermeiro de berçário (CBO - 223540); (Origem: PRT MS/GM 189/2014, Art. 4º, Parágrafo Único, XI)
XII - enfermeiro obstétrico (CBO - 2235-45); (Origem: PRT MS/GM 189/2014, Art. 4º, Parágrafo Único, XII)
XIII - enfermeira parteira (CBO - 223545); (Origem: PRT MS/GM 189/2014, Art. 4º, Parágrafo Único, XIII)
XIV - enfermeiro psiquiátrico (CBO - 223550); (Origem: PRT MS/GM 189/2014, Art. 4º, Parágrafo Único, XIV)
XV - enfermeiro puericultor e pediátrico (CBO - 223555); (Origem: PRT MS/GM 189/2014, Art. 4º, Parágrafo Único, XV)
XVI - enfermeiro sanitarista (CBO - 2235-60); (Origem: PRT MS/GM 189/2014, Art. 4º, Parágrafo Único, XVI)
XVII - enfermeiro de saúde pública (CBO - 223560); e (Origem: PRT MS/GM 189/2014, Art. 4º, Parágrafo Único, XVII)
XVIII - enfermeiro da estratégia de saúde da família (CBO - 223565). (Origem: PRT MS/GM 189/2014, Art. 4º, Parágrafo Único, XVIII)
Art. 115. É recomendado ao gestor público de saúde que: (Origem: PRT MS/GM 189/2014, Art. 5º)
I - identifique, no Sistema Cadastro Nacional de Estabelecimentos de Saúde (SCNES) dos SRC e SDM que serão habilitados, as Unidades de Atenção Básica para as quais estes serviços serão referência; e (Origem: PRT MS/GM 189/2014, Art. 5º, I)
II - a programação da necessidade dos estabelecimentos de saúde a serem habilitados como SRC ou SDM seja realizada levando-se em consideração: (Origem: PRT MS/GM 189/2014, Art. 5º, II)
a) o perfil epidemiológico da população de referência; (Origem: PRT MS/GM 189/2014, Art. 5º, II, a)
b) a capacidade instalada; e (Origem: PRT MS/GM 189/2014, Art. 5º, II, b)
c) o conceito de escala, considerando os pressupostos de economia e qualidade; e (Origem: PRT MS/GM 189/2014, Art. 5º, II, c)
III - organize os serviços habilitados como SRC e SDM para que estes ofereçam apoio matricial aos serviços de atenção básica para os quais sejam referência como serviço de atenção ambulatorial especializada. (Origem: PRT MS/GM 189/2014, Art. 5º, III)
Art. 116. Os pedidos dos entes federativos interessados na habilitação de SRC e SDM conterão: (Origem: PRT MS/GM 189/2014, Art. 6º)
I - a demonstração do cumprimento dos requisitos de que trata o art. 113; (Origem: PRT MS/GM 189/2014, Art. 6º, I)
II - os nomes e os registros no SCNES dos serviços de referência de que tratam o art. 113, incisos IV e V V do Anexo IV ; (Origem: PRT MS/GM 189/2014, Art. 6º, II)
III - declaração do gestor de saúde responsável de que os serviços habilitados como SRC e SDM atendem ao disposto no art. 114; e (Origem: PRT MS/GM 189/2014, Art. 6º, III)
IV - declaração da oferta de apoio matricial conforme disposto no art. 115, III, quando cabível. (Origem: PRT MS/GM 189/2014, Art. 6º, IV)
§ 1º As solicitações de que trata o "caput" deverão ser aprovadas em Resolução da Comissão Intergestores Bipartite (CIB) e na Comissão Intergestores Regional (CIR), quando esta existir na região, ou do Colegiado de Gestão da Secretaria de Estado da Saúde do Distrito Federal (CGSES/DF) e encaminhadas à Coordenação-Geral de Atenção à Saúde das Pessoas com Doenças Crônicas (CGAPDC/DAET/SAS/MS). (Origem: PRT MS/GM 189/2014, Art. 6º, § 1º)
§ 2º A Resolução de que trata o § 1º deverá conter declaração de verificação do cumprimento de todos os requisitos para a habilitação de SRC e SDM de que trata o art. 113. (Origem: PRT MS/GM 189/2014, Art. 6º, § 2º)
§ 3º A CGAPDC/DAET/SAS/MS analisará a solicitação original e a Resolução de que trata o § 1º e, em caso de aprovação, o Ministro de Estado da Saúde editará ato específico de habilitação indicando o ente federativo beneficiário, nome e Código SCNES do serviço habilitado e o tipo de habilitação aprovada, nos termos desta Seção. (Origem: PRT MS/GM 189/2014, Art. 6º, § 3º)
Art. 117. O monitoramento de que trata esta Seção não dispensa o ente federativo beneficiário de comprovação da aplicação dos recursos financeiros percebidos por meio do Relatório Anual de Gestão (RAG). (Origem: PRT MS/GM 189/2014, Art. 16)
Art. 118. O SNA, com fundamento nos relatórios de gestão, acompanhará a conformidade da aplicação dos recursos transferidos nos termos do disposto no art. 5º do Decreto nº 1.232, de 1994. (Origem: PRT MS/GM 189/2014, Art. 17)
Art. 119. Para fins do disposto nesta Seção, o ente federativo beneficiário estará sujeito: (Origem: PRT MS/GM 189/2014, Art. 18)
I - à devolução imediata dos recursos financeiros repassados, acrescidos da correção monetária prevista em lei, mas apenas em relação aos recursos que foram repassados pelo Fundo Nacional de Saúde para o respectivo fundo de saúde e não executados nos termos desta Seção; e (Origem: PRT MS/GM 189/2014, Art. 18, I)
II - ao regramento disposto na Lei Complementar nº 141, de 3 de janeiro de 2012, e no Decreto nº 7.827, de 16 de outubro de 2012, em relação aos recursos financeiros que foram repassados pelo Fundo Nacional de Saúde para o respectivo fundo de saúde e executados parcial ou totalmente em objeto diverso ao originalmente pactuado. (Origem: PRT MS/GM 189/2014, Art. 18, II)
Art. 120. Caberá à Coordenação-Geral dos Sistemas de Informação (CGSI/DRAC/SAS/MS) a adoção das providências necessárias junto ao Departamento de Informática do SUS (DATASUS) para adequação do SCNES, do Sistema de Gerenciamento da Tabela de Procedimentos, Medicamentos e OPM do SUS (SIGTAP), do Sistema de Informações Ambulatoriais (SIA/SUS) e do Sistema de Informações Hospitalares (SIH/SUS) em relação às regras estabelecidas por esta Seção. (Origem: PRT MS/GM 189/2014, Art. 19)
Art. 121. O procedimento 02.11.04.002-9 - Colposcopia passará a ter somente o instrumento de registro Boletim de Produção Ambulatorial Individualizado (BPA-I). (Origem: PRT MS/GM 189/2014, Art. 21)
Seção II
Da Qualificação Nacional em Citopatologia na Prevenção do Câncer do Colo do Útero (QualiCito) no âmbito da Rede de Atenção à Saúde das Pessoas com Doenças Crônicas
Subseção I
Das Disposições Gerais
(Origem: PRT MS/GM 3388/2013, CAPÍTULO I)
Art. 122. Esta Seção define a Qualificação Nacional em Citopatologia na prevenção do câncer do colo do útero (QualiCito) no âmbito da Rede de Atenção à Saúde das Pessoas com Doenças Crônicas. (Origem: PRT MS/GM 3388/2013, Art. 1º)
Art. 123. A QualiCito consiste na definição de padrões de qualidade e na avaliação da qualidade do exame citopatológico do colo do útero por meio do acompanhamento, pelos gestores do SUS, do desempenho dos laboratórios públicos e privados prestadores de serviços para o SUS. (Origem: PRT MS/GM 3388/2013, Art. 2º)
Art. 124. São objetivos da Qualicito: (Origem: PRT MS/GM 3388/2013, Art. 3º)
I - promover a melhoria contínua da qualidade dos exames citopatológicos do colo do útero ofertados à população; (Origem: PRT MS/GM 3388/2013, Art. 3º, I)
II - incentivar o aumento da cobertura de realização do exame citopatológico do colo do útero na população feminina de acordo com as Diretrizes Brasileiras para o Rastreamento do Câncer do Colo do Útero vigente; (Origem: PRT MS/GM 3388/2013, Art. 3º, II)
III - promover a melhoria dos padrões de qualidade dos laboratórios públicos e privados prestadores de serviços para o SUS que realizam o exame citopatológico do colo do útero; (Origem: PRT MS/GM 3388/2013, Art. 3º, III)
IV - estabelecer critérios e parâmetros de qualidade para o contrato e o distrato de laboratórios prestadores de serviços para o SUS; (Origem: PRT MS/GM 3388/2013, Art. 3º, IV)
V - promover a educação permanente dos profissionais de saúde; e (Origem: PRT MS/GM 3388/2013, Art. 3º, V)
VI - monitorar, através do Sistema de Informação do Câncer (SISCAN) ou de outro sistema de informação definido pelo Ministério da Saúde, os indicadores de qualidade dos exames citopatológicos do colo do útero. (Origem: PRT MS/GM 3388/2013, Art. 3º, VI)
Art. 125. A QualiCito será executada pelo cumprimento dos critérios estabelecidos para avaliação da qualidade e contratação dos laboratórios, nos termos dos Subseções V e VII da Seção II do Capítulo V do Anexo IV e por meio do Monitoramento Interno da Qualidade (MIQ) e do Monitoramento Externo da Qualidade (MEQ). (Origem: PRT MS/GM 3388/2013, Art. 4º)
Subseção II
Das Atribuições dos Componentes da Rede de Atenção à Saúde das Pessoas com Doenças Crônicas Específicas no Âmbito da QualiCito
(Origem: PRT MS/GM 3388/2013, CAPÍTULO II)
Art. 126. Para a implementação da QualiCito, os Componentes da Rede de Atenção à Saúde das Pessoas com Doenças Crônicas exercerão as seguintes atribuições: (Origem: PRT MS/GM 3388/2013, Art. 5º)
I - Componente Atenção Básica: (Origem: PRT MS/GM 3388/2013, Art. 5º, I)
a) realizar ações de prevenção do câncer de colo do útero respeitando hábitos e culturas locais; (Origem: PRT MS/GM 3388/2013, Art. 5º, I, a)
b) realizar o procedimento de coleta do exame citopatológico de acordo com as recomendações do Caderno de Atenção Básica nº 13 - Controle dos Cânceres do Colo de Útero e da Mama, cujo acesso encontra-se disponível no endereço eletrônico www.saude.gov.br/dab, ou outro que venha a substituí-lo, ou conforme protocolos locais; (Origem: PRT MS/GM 3388/2013, Art. 5º, I, b)
c) garantir o envio do material coletado para o Laboratório conforme periodicidade e fluxo definidos pelo gestor municipal de saúde; (Origem: PRT MS/GM 3388/2013, Art. 5º, I, c)
d) realizar ações de rastreamento do câncer de colo do útero, de acordo com as Diretrizes Brasileiras para o Rastreamento do Câncer do Colo do Útero vigente; (Origem: PRT MS/GM 3388/2013, Art. 5º, I, d)
e) receber os laudos dos Laboratórios e organizar os fluxos de entrega de resultados para a usuária de acordo com a presença ou ausência de alterações; (Origem: PRT MS/GM 3388/2013, Art. 5º, I, e)
f) acompanhar e ofertar cuidado para as usuárias que apresentarem alteração no exame, conforme os protocolos locais e /ou nacionais; e (Origem: PRT MS/GM 3388/2013, Art. 5º, I, f)
g) acompanhar o percentual de lâminas classificadas como coleta insatisfatória em relação ao total de coletas realizadas, a fim de planejar ações de educação permanente para a melhoria da coleta do exame nas unidades básicas de saúde. (Origem: PRT MS/GM 3388/2013, Art. 5º, I, g)
II - Componente de Atenção Especializada - Ambulatorial: (Origem: PRT MS/GM 3388/2013, Art. 5º, II)
a) realizar o procedimento de coleta do exame citopatológico do colo do útero de acordo com as recomendações do Ministério da Saúde ou conforme protocolos locais; (Origem: PRT MS/GM 3388/2013, Art. 5º, II, a)
b) garantir o envio do material coletado para o Laboratório conforme periodicidade e fluxo definidos pelo gestor estadual, distrital ou municipal de saúde responsável; (Origem: PRT MS/GM 3388/2013, Art. 5º, II, b)
c) receber os laudos dos Laboratórios e organizar os fluxos de entrega de resultados para a usuária, de acordo com a presença ou ausência de alterações; (Origem: PRT MS/GM 3388/2013, Art. 5º, II, c)
d) acompanhar e ofertar cuidado para as usuárias que apresentarem alteração no exame, conforme os protocolos locais e /ou nacionais; e (Origem: PRT MS/GM 3388/2013, Art. 5º, II, d)
e) acompanhar o percentual de lâminas classificadas como coleta insatisfatória em relação ao total de coletas realizadas, a fim de planejar ações de educação permanente para a melhoria da coleta do exame nos ambulatórios especializados. (Origem: PRT MS/GM 3388/2013, Art. 5º, II, e)
III - Componentes do Sistema de Apoio: os laboratórios públicos e privados prestadores de serviços para o SUS são o componente de apoio da QualiCito, cuja classificação está descrita na Subseção III da Seção II do Capítulo V e cujas competências estão descritas nas Subseções V e VI da Seção II do Capítulo V do Anexo IV ; (Origem: PRT MS/GM 3388/2013, Art. 5º, III)
IV - Componentes Sistemas Logísticos: (Origem: PRT MS/GM 3388/2013, Art. 5º, IV)
a) o Sistema de Informação deve garantir que todos os componentes da Rede de Atenção à Saúde das Pessoas com Doenças Crônicas específicos da QualiCito tenham acesso aos sistemas de identificação (Cartão Nacional de Saúde) e de informação (SISCAN) ou outros sistemas de informações necessários à estratégia de que trata esta Seção e definidos pelo Ministério da Saúde; e (Origem: PRT MS/GM 3388/2013, Art. 5º, IV, a)
b) o Sistema de Transporte/Logístico deve: (Origem: PRT MS/GM 3388/2013, Art. 5º, IV, b)
1. realizar o transporte das lâminas coletadas nas unidades de saúde para os Laboratórios; (Origem: PRT MS/GM 3388/2013, Art. 5º, IV, b, 1)
2. realizar o transporte das lâminas entre os Laboratórios; e (Origem: PRT MS/GM 3388/2013, Art. 5º, IV, b, 2)
3. garantir a entrega dos laudos emitidos dos Laboratórios para a unidade de saúde de origem. (Origem: PRT MS/GM 3388/2013, Art. 5º, IV, b, 3)
V - Componente Regulação: definir os fluxos e os protocolos necessários para prestar a assistência no âmbito da QualiCito e apoiar as Secretarias de Saúde no monitoramento e na avaliação da estratégia de que trata esta Seção; e (Origem: PRT MS/GM 3388/2013, Art. 5º, V)
VI - Componente Governança: as atribuições deste componente estão descritas na Subseção IV da Seção II do Capítulo V. (Origem: PRT MS/GM 3388/2013, Art. 5º, VI)
Art. 127. Para implementação da QualiCito, aplicam-se, ainda, no que couber, as demais atribuições previstas na Portaria nº 252/GM/MS, de 19 de fevereiro de 2013, que institui a Rede de Atenção às Pessoas com Doenças Crônicas no âmbito do SUS. (Origem: PRT MS/GM 3388/2013, Art. 6º)
Subseção III
Da Classificação dos Laboratórios no Âmbito da QualiCito
(Origem: PRT MS/GM 3388/2013, CAPÍTULO III)
Art. 128. Participam da QualiCito os laboratórios públicos e privados que prestam serviço ao SUS, classificados em Tipo I e Tipo II. (Origem: PRT MS/GM 3388/2013, Art. 7º)
§ 1º São considerados Laboratórios Tipo I os laboratórios públicos e privados que prestam serviço ao SUS, e que realizam exames citopatológicos do colo do útero. (Origem: PRT MS/GM 3388/2013, Art. 7º, § 1º)
§ 2º São considerados Laboratórios Tipo II os laboratórios públicos responsáveis por realizar os exames citopatológicos do colo do útero no âmbito do MEQ, além de poderem realizar as ações dos Laboratórios Tipo I. (Origem: PRT MS/GM 3388/2013, Art. 7º, § 2º)
Art. 129. Os Laboratórios Tipo I e Tipo II serão obrigatoriamente cadastrados no Sistema de Cadastro Nacional de Estabelecimentos de Saúde (SCNES). (Origem: PRT MS/GM 3388/2013, Art. 8º)
Subseção IV
Das Competências dos Entes Federados
(Origem: PRT MS/GM 3388/2013, CAPÍTULO IV)
Art. 130. Compete ao Ministério da Saúde: (Origem: PRT MS/GM 3388/2013, Art. 9º)
I - coordenar a QualiCito em âmbito nacional; (Origem: PRT MS/GM 3388/2013, Art. 9º, I)
II - monitorar e avaliar os indicadores de qualidade dos laboratórios que realizam exames citopatológicos do colo do útero, disponíveis no SISCAN ou no sistema de informação definido pelo Ministério da Saúde; e (Origem: PRT MS/GM 3388/2013, Art. 9º, II)
III - apoiar tecnicamente as Secretarias de Saúde dos Estados, do Distrito Federal e dos Municípios na organização das ações e serviços dos laboratórios que realizam exames citopatológicos do colo do útero. (Origem: PRT MS/GM 3388/2013, Art. 9º, III)
Art. 131. São atribuições comuns das Secretarias de Saúde dos Estados e dos Municípios: (Origem: PRT MS/GM 3388/2013, Art. 10)
I - pactuar, no âmbito das Comissões Intergestores Bipartite (CIB) e, se houver, das Comissões Intergestores Regionais (CIR), os laboratórios que serão constituídos como Laboratórios Tipo II e responsáveis pelo MEQ nas respectivas regiões de saúde, considerando-se os critérios estabelecidos nesta Seção e as necessidades locais; (Origem: PRT MS/GM 3388/2013, Art. 10, I)
II - contratar e distratar os Laboratórios Tipo I e Tipo II sob sua gestão, de acordo com os critérios de qualidade estabelecidos nesta Seção; (Origem: PRT MS/GM 3388/2013, Art. 10, II)
III - acompanhar o cumprimento da realização do MIQ e seu respectivo registro por todos os laboratórios prestadores de serviços; (Origem: PRT MS/GM 3388/2013, Art. 10, III)
IV - garantir a participação dos laboratórios prestadores de serviços no MEQ; (Origem: PRT MS/GM 3388/2013, Art. 10, IV)
V - definir, no âmbito das Comissões Intergestores, o fluxo e a periodicidade do envio dos exames dos Laboratórios Tipo I para os Laboratórios Tipo II; (Origem: PRT MS/GM 3388/2013, Art. 10, V)
VI - monitorar os Laboratórios Tipo I e Tipo II no cumprimento dos critérios de avaliação da qualidade definidos na Subseção VII da Seção II do Capítulo V; (Origem: PRT MS/GM 3388/2013, Art. 10, VI)
VII - informar anualmente aos Laboratórios Tipo II sob sua responsabilidade os Laboratórios Tipo I que serão por estes monitorados; (Origem: PRT MS/GM 3388/2013, Art. 10, VII)
VIII - avaliar anualmente os Laboratórios Tipo I e Tipo II sob sua responsabilidade, de acordo com os critérios de qualidade estabelecidos nesta Seção, com o intuito de renovar sua contratação; (Origem: PRT MS/GM 3388/2013, Art. 10, VIII)
IX - apoiar a implantação do MEQ nos laboratórios públicos que atendam aos critérios estabelecidos nesta Seção e que estejam sob sua responsabilidade; (Origem: PRT MS/GM 3388/2013, Art. 10, IX)
X - promover ações de educação permanente visando a adoção de medidas corretivas e preventivas a partir das necessidades identificadas na QualiCito; e (Origem: PRT MS/GM 3388/2013, Art. 10, X)
XI - vincular no SISCAN ou em outro sistema de informação definido pelo Ministério da Saúde, os Laboratórios Tipo I aos Laboratórios Tipo II responsáveis pela execução dos respectivos MEQ. (Origem: PRT MS/GM 3388/2013, Art. 10, XI)
Art. 132. São atribuições específicas das Secretarias de Saúde dos Estados: (Origem: PRT MS/GM 3388/2013, Art. 11)
I - apoiar os Municípios na organização das ações e serviços dos laboratórios que realizam leitura de exames citopatológicos; e (Origem: PRT MS/GM 3388/2013, Art. 11, I)
II - fornecer anualmente os resultados consolidados, por Município e por laboratório, do MEQ, para o Ministério da Saúde. (Origem: PRT MS/GM 3388/2013, Art. 11, II)
Parágrafo Único. Nos casos em que o Estado possuir apenas 1 (um) Laboratório Tipo I contratado, será obrigatória a realização do MEQ por Laboratório Tipo II de outra unidade federativa, conforme pactuação pelas respectivas Comissões Intergestores. (Origem: PRT MS/GM 3388/2013, Art. 11, Parágrafo Único)
Art. 133. São atribuições específicas das Secretarias de Saúde dos Municípios: (Origem: PRT MS/GM 3388/2013, Art. 12)
I - garantir a qualidade da coleta do material citopatológico, bem como do seu armazenamento e transporte aos Laboratórios Tipo I e Tipo II de forma adequada e segura; e (Origem: PRT MS/GM 3388/2013, Art. 12, I)
II - fornecer anualmente os resultados , por laboratório, do MEQ para a Secretaria Estadual de Saúde a partir dos dados do SISCAN ou do sistema de informação definido pelo Ministério da Saúde. (Origem: PRT MS/GM 3388/2013, Art. 12, II)
Parágrafo Único. Nos casos em que o Município possuir apenas um Laboratório Tipo I contratado, será obrigatória a realização do MEQ por Laboratório Tipo II em outro Município, conforme pactuação em CIB ou, se houver, CIR. (Origem: PRT MS/GM 3388/2013, Art. 12, Parágrafo Único)
Art. 134. Competem à Secretaria de Saúde do Distrito Federal as atribuições reservadas às Secretarias de Saúde estaduais e municipais estabelecidas nesta Seção. (Origem: PRT MS/GM 3388/2013, Art. 13)
Subseção V
Dos Critérios para Contratação de Laboratórios Tipo I e II
(Origem: PRT MS/GM 3388/2013, CAPÍTULO V)
Art. 135. Os gestores de saúde interessados em aderir à QualiCito por meio de nova contratação ou renovação do contrato atualmente vigente com laboratórios próprios ou prestadores de serviço do SUS deverão observar nestes estabelecimentos o atendimento mínimo dos seguintes critérios: (Origem: PRT MS/GM 3388/2013, Art. 14)
I - comprovação da habilitação do responsável técnico, que deve estar devidamente registrado no SCNES; (Origem: PRT MS/GM 3388/2013, Art. 14, I)
II - demonstração de quadro de funcionários compatível com sua produção de exames citopatológicos do colo do útero, baseada nos parâmetros técnicos descritos no Manual de Gestão da Qualidade para Laboratório de Citopatologia publicado pelo Ministério da Saúde, cujo acesso encontra-se disponível no endereço eletrônico www.saude.gov.br/sas ou outro que venha substituí-lo; (Origem: PRT MS/GM 3388/2013, Art. 14, II)
III - apresentação pelo laboratório de relatório de MIQ do último ano; (Origem: PRT MS/GM 3388/2013, Art. 14, III)
IV - apresentação da área de citotecnologia (área técnica e microscopia), com comprovação através de sua planta arquitetônica ou outro documento equivalente; (Origem: PRT MS/GM 3388/2013, Art. 14, IV)
V - cumprimento do tempo de guarda do material (laudo e lâmina), conforme art. 143, IV; (Origem: PRT MS/GM 3388/2013, Art. 14, V)
VI - comprovação do treinamento dos profissionais envolvidos na linha de produção do laboratório; (Origem: PRT MS/GM 3388/2013, Art. 14, VI)
VII - cumprimento dos parâmetros de qualidade contidos no Manual de Gestão da Qualidade para Laboratório de Citopatologia, cujo acesso encontra-se disponível no Portal do Ministério da Saúde, por meio do endereço eletrônico www.saude.gov.br/sas ou outro que venha a substituí-lo; (Origem: PRT MS/GM 3388/2013, Art. 14, VII)
VIII - comprovação, nos resultados dos exames citopatológicos do colo do útero, de índice de positividade igual ou superior a 3% (três por cento) dos exames satisfatórios; e (Origem: PRT MS/GM 3388/2013, Art. 14, VIII)
IX - comprovação de alvará sanitário vigente, expedido pelo órgão de vigilância sanitária local. (Origem: PRT MS/GM 3388/2013, Art. 14, IX)
Parágrafo Único. Os Laboratórios Tipo I e Tipo II já contratados pelos gestores do SUS terão prazo de 12 (doze) meses, a partir da data de publicação da Portaria nº 3388/GM/MS, de 30 de dezembro de 2013, para adequação de suas unidades aos critérios estabelecidos nos termos deste artigo. (Origem: PRT MS/GM 3388/2013, Art. 14, Parágrafo Único)
Art. 136. Os Laboratórios Tipo I e Tipo II serão avaliados anualmente pela respectiva Secretaria de Saúde que os contratou para definir se houve ou não o cumprimento dos critérios dispostos no art. 135 e, em caso afirmativo, a Secretaria poderá realizar a renovação do contrato de prestação de serviços e poderá sustentar a habilitação do laboratório na QualiCito. (Origem: PRT MS/GM 3388/2013, Art. 15)
Subseção VI
Da Habilitação dos Laboratórios Tipo I e II
(Origem: PRT MS/GM 3388/2013, CAPÍTULO VI)
Art. 137. Para habilitação de um Laboratório como Tipo I ou Tipo II, as Secretarias de Saúde dos Estados, do Distrito Federal e dos Municípios encaminharão requerimento, por meio físico, à Coordenação-Geral de Atenção às Pessoas com Doenças Crônicas (CGAPDC/DAET/SAS/MS), com os seguintes documentos: (Origem: PRT MS/GM 3388/2013, Art. 16)
I - resolução da CIB ou do Colegiado de Gestão da Secretaria de Estado da Saúde do Distrito Federal (CGSES/DF) ou, se houver, da CIR; (Origem: PRT MS/GM 3388/2013, Art. 16, I)
II - declaração da Secretaria de Saúde em que assume o compromisso de realizar a avaliação anual do cumprimento, pelo laboratório público ou privado que presta serviço ao SUS realizando exames citopatológicos do colo do útero, dos critérios definidos no art. 135 para atuar como Laboratório Tipo I ou Tipo II; e (Origem: PRT MS/GM 3388/2013, Art. 16, II)
III - atualização, pelo gestor estadual, distrital ou municipal de saúde, das informações referentes ao laboratório no SCNES. (Origem: PRT MS/GM 3388/2013, Art. 16, III)
§ 1º O modelo de requerimento de que trata o "caput" será disponibilizado no portal do Ministério da Saúde, cujo acesso poderá ser realizado por meio do endereço eletrônico www.saude.gov.br/sas. (Origem: PRT MS/GM 3388/2013, Art. 16, § 1º)
§ 2º Para as habilitações no âmbito da Qualicito, durante o segundo semestre de 2013 e o primeiro semestre de 2014, recomenda-se que os respectivos gestores avaliem quais são os seus atuais laboratórios que têm condições de, no prazo de 12 (doze) meses, alcançarem os padrões de qualidade e outras exigências dispostas nesta Seção e encaminhem a documentação para o Ministério da Saúde até 120 (cento e vinte) dias a partir da data de publicação da Portaria nº 3388/GM/MS, de 30 de dezembro de 2013. (Origem: PRT MS/GM 3388/2013, Art. 16, § 2º)
Art. 138. O requerimento de habilitação de que trata o art. 137 será avaliado pelo Ministério da Saúde, por meio da Secretaria de Atenção à Saúde (SAS/MS). (Origem: PRT MS/GM 3388/2013, Art. 17)
Parágrafo Único. As solicitações de habilitações dos Laboratórios devem ser especificadas de acordo com o Grupo 32.00 - Atenção a Saúde da Mulher da tabela de habilitações do SCNES como: (Origem: PRT MS/GM 3388/2013, Art. 17, Parágrafo Único)
I - 32.02 - Laboratório de exames citopatológicos do colo de útero - Tipo I; ou (Origem: PRT MS/GM 3388/2013, Art. 17, Parágrafo Único, I)
II - 32.03 - Laboratório de monitoramento externo de qualidade de exames citopatológicos do colo de útero - Tipo II. (Origem: PRT MS/GM 3388/2013, Art. 17, Parágrafo Único, II)
Art. 139. Em caso de aprovação do requerimento de que trata o art. 137, a SAS/MS providenciará a publicação de Portaria específica de habilitação do laboratório como Laboratório Tipo I ou Tipo II. (Origem: PRT MS/GM 3388/2013, Art. 18)
Subseção VII
Dos Critérios de Avaliação da Qualidade
(Origem: PRT MS/GM 3388/2013, CAPÍTULO VII)
Art. 140. O MIQ constitui-se ação obrigatória para todos os Laboratórios Tipo I e Tipo II, realizada por meio de processos de controle da qualidade dos exames realizados, e compreende os seguintes elementos: (Origem: PRT MS/GM 3388/2013, Art. 19)
I - implantação de parâmetros válidos de qualidade que permitam a mensuração da situação atual do laboratório e seu acompanhamento ao longo do tempo; (Origem: PRT MS/GM 3388/2013, Art. 19, I)
II - registro dos resultados encontrados, permitindo a identificação de não conformidades; (Origem: PRT MS/GM 3388/2013, Art. 19, II)
III - elaboração e atualização de instrução escrita da rotina do laboratório (Procedimento Operacional Padrão - POP); (Origem: PRT MS/GM 3388/2013, Art. 19, III)
IV - análise dos diagnósticos discrepantes; (Origem: PRT MS/GM 3388/2013, Art. 19, IV)
V - realização de auditoria interna; (Origem: PRT MS/GM 3388/2013, Art. 19, V)
VI - implementação de ações corretivas e preventivas realizadas pelo próprio laboratório; e (Origem: PRT MS/GM 3388/2013, Art. 19, VI)
VII - promoção de educação permanente para todo o quadro de funcionários. (Origem: PRT MS/GM 3388/2013, Art. 19, VII)
§ 1º Para fins do disposto no inciso I do "caput", são parâmetros válidos de qualidade: (Origem: PRT MS/GM 3388/2013, Art. 19, § 1º)
I - critérios de rejeição da amostra; (Origem: PRT MS/GM 3388/2013, Art. 19, § 1º, I)
II - processamento técnico das amostras; (Origem: PRT MS/GM 3388/2013, Art. 19, § 1º, II)
III - tabulação de dados aferidos durante o monitoramento; (Origem: PRT MS/GM 3388/2013, Art. 19, § 1º, III)
IV - monitoramento do volume total de trabalho do Laboratório, quantificando o número de lâminas avaliadas por profissional; e (Origem: PRT MS/GM 3388/2013, Art. 19, § 1º, IV)
V - controle de qualidade através da revisão, por outro profissional habilitado, de todos os exames positivos e insatisfatórios antes da liberação do laudo. (Origem: PRT MS/GM 3388/2013, Art. 19, § 1º, V)
§ 2º Para fins do disposto no inciso I do § 1º, são critérios de rejeição da amostra: (Origem: PRT MS/GM 3388/2013, Art. 19, § 2º)
I - dados ilegíveis na identificação da amostra; (Origem: PRT MS/GM 3388/2013, Art. 19, § 2º, I)
II - falta de identificação ou identificação incorreta da amostra; (Origem: PRT MS/GM 3388/2013, Art. 19, § 2º, II)
III - requisições não padronizadas de acordo com as recomendações do Ministério da Saúde; (Origem: PRT MS/GM 3388/2013, Art. 19, § 2º, III)
IV - ausência de dados referente à anamnese e ao exame clínico; (Origem: PRT MS/GM 3388/2013, Art. 19, § 2º, IV)
V - ausência de identificação, registro no respectivo conselho de classe e assinatura do profissional responsável pela coleta; (Origem: PRT MS/GM 3388/2013, Art. 19, § 2º, V)
VI - ausência do nome do Serviço de Saúde responsável pela coleta; (Origem: PRT MS/GM 3388/2013, Art. 19, § 2º, VI)
VII - divergência entre as informações da requisição e da lâmina; (Origem: PRT MS/GM 3388/2013, Art. 19, § 2º, VII)
VIII - lâminas quebradas; (Origem: PRT MS/GM 3388/2013, Art. 19, § 2º, VIII)
IX - material sem fixação prévia; (Origem: PRT MS/GM 3388/2013, Art. 19, § 2º, IX)
X - uso de fixador inadequado; e (Origem: PRT MS/GM 3388/2013, Art. 19, § 2º, X)
XI - quantidade ineficiente de fixador. (Origem: PRT MS/GM 3388/2013, Art. 19, § 2º, XI)
§ 3º Para fins do disposto no inciso II do § 1º, o processamento técnico das amostras consiste no controle das etapas e insumos da técnica para a coloração de Papanicolau e montagem das lâminas com lamínulas. (Origem: PRT MS/GM 3388/2013, Art. 19, § 3º)
§ 4º Para fins do disposto no inciso III do § 1º, são dados aferidos durante o monitoramento a serem tabulados: (Origem: PRT MS/GM 3388/2013, Art. 19, § 4º)
I - Índice de Positividade, que deve ser calculado pela formula (número de exames alterados por ano/número de exames satisfatórios) x 100; (Origem: PRT MS/GM 3388/2013, Art. 19, § 4º, I)
II - percentual de células escamosas atípicas de significado indeterminado entre os exames satisfatórios (ASC/Satisfatórios), calculado pela formula (número de ASC/número de exames satisfatórios) x 100; (Origem: PRT MS/GM 3388/2013, Art. 19, § 4º, II)
III - percentual de células escamosas atípicas de significado indeterminado entre os exames alterados (ASC/Alterados), calculado pela formula (número de ASC/número de exames alterados) x 100; (Origem: PRT MS/GM 3388/2013, Art. 19, § 4º, III)
IV - razão entre células escamosas atípicas de significado indeterminado e lesão intra-epitelial escamosa (ASC/SIL), calculado pela formula número de ASC/número de exames SIL; (Origem: PRT MS/GM 3388/2013, Art. 19, § 4º, IV)
V - percentual de lesão intra-epitelial de alto grau (HSIL), calculado pela formula (número de HSIL/número de exames satisfatórios) x 100; (Origem: PRT MS/GM 3388/2013, Art. 19, § 4º, V)
VI - percentual de insatisfatórios, calculado pela fórmula (número de amostras insatisfatórias no mês/total de exames no mês) x100; e (Origem: PRT MS/GM 3388/2013, Art. 19, § 4º, VI)
VII - tempo médio de liberação dos exames, calculado pela soma dos dias transcorridos entre a entrada dos materiais e a liberação dos laudos, dividido pelo total de exames liberados no período, o qual não deve ultrapassar o limite de 30 (trinta) dias a partir da entrada do material no laboratório. (Origem: PRT MS/GM 3388/2013, Art. 19, § 4º, VII)
§ 5º A revisão de que trata o inciso V do § 1º será, obrigatoriamente, associada também a um ou mais dos seguintes métodos: (Origem: PRT MS/GM 3388/2013, Art. 19, § 5º)
I - revisão aleatória de 10% (dez por cento) dos esfregaços negativos; (Origem: PRT MS/GM 3388/2013, Art. 19, § 5º, I)
II - revisão rápida de 100% (cem por cento) dos esfregaços negativos e insatisfatórios; (Origem: PRT MS/GM 3388/2013, Art. 19, § 5º, II)
III - pré-escrutínio rápido de todos os esfregaços; e (Origem: PRT MS/GM 3388/2013, Art. 19, § 5º, III)
IV - revisão dos esfregaços selecionados com base em critérios clínicos de risco, contidos no Manual de Gestão da Qualidade para Laboratório de Citopatologia, cujo acesso encontra-se disponível no Portal do Ministério da Saúde, por meio do endereço eletrônico www.saude.gov.br/sas, ou outro que venha substituí-lo. (Origem: PRT MS/GM 3388/2013, Art. 19, § 5º, IV)
Art. 141. O MEQ consiste em conjunto de ações realizadas pelo Laboratório Tipo II que visa à avaliação da qualidade dos exames citopatológicos do colo do útero dos Laboratórios Tipo I, desde a fase pré-analítica até a liberação dos laudos diagnósticos. (Origem: PRT MS/GM 3388/2013, Art. 20)
Parágrafo Único. O MEQ tem por finalidades: (Origem: PRT MS/GM 3388/2013, Art. 20, Parágrafo Único)
I - avaliar o desempenho dos laboratórios Tipo I e a qualidade dos exames citopatológicos do colo do útero por eles realizados; (Origem: PRT MS/GM 3388/2013, Art. 20, Parágrafo Único, I)
II - detectar as diferenças de interpretação dos critérios citomorfológicos; (Origem: PRT MS/GM 3388/2013, Art. 20, Parágrafo Único, II)
III - aumentar a eficiência do processo de realização dos exames citopatológicos do colo do útero; e (Origem: PRT MS/GM 3388/2013, Art. 20, Parágrafo Único, III)
IV - reduzir o percentual de exames falso-negativos, falso-positivos e insatisfatórios por meio da seleção e avaliação dos exames negativos, positivos e insatisfatórios informados pelos laboratórios Tipo I no SISCAN ou em outro sistema de informação definido pelo Ministério da Saúde. (Origem: PRT MS/GM 3388/2013, Art. 20, Parágrafo Único, IV)
Art. 142. É recomendado, como critério de qualidade, que os Laboratórios Tipo I tenham a produção mínima de 15.000 (quinze mil) exames/ano, exceto laboratórios vinculados aos hospitais habilitados como Unidades de Assistência de Alta Complexidade (UNACON) ou Centro de Alta Complexidade em Oncologia (CACON), Hospitais Universitários e Laboratórios Tipo II que não exerçam também a função de Laboratório Tipo I. (Origem: PRT MS/GM 3388/2013, Art. 21)
Subseção VIII
Das Atribuições Comuns dos Laboratórios Tipos I e II
(Origem: PRT MS/GM 3388/2013, CAPÍTULO VIII)
Art. 143. Para a leitura dos exames citopatológicos do colo de útero e emissão dos respectivos laudos, compete aos Laboratórios Tipos I e Tipo II: (Origem: PRT MS/GM 3388/2013, Art. 22)
I - utilizar de forma exclusiva a terminologia padronizada na Nomenclatura Brasileira para Laudos Citopatológicos Cervicais, 3ª edição, ano 2013, elaborada pelo Ministério da Saúde, cujo acesso encontra-se disponível no endereço eletrônico www.saude.gov.br/sas, ou esta mesma nomenclatura quando atualizada; (Origem: PRT MS/GM 3388/2013, Art. 22, I)
II - emitir o laudo assinado por profissional de nível superior habilitado conforme a Tabela de Procedimentos, Medicamentos, Órteses, Próteses e Materiais Especiais do SUS, com seu número de inscrição no respectivo conselho profissional; (Origem: PRT MS/GM 3388/2013, Art. 22, II)
III - arquivar a Ficha de Requisição do Exame Citopatológico do Colo do Útero no laboratório que realizou o exame, conforme pactuação prevista no contrato entre gestor de saúde e laboratório; (Origem: PRT MS/GM 3388/2013, Art. 22, III)
IV - arquivar os laudos e lâminas por, no mínimo, 5 (cinco) anos nos casos de exames negativos e 20 (vinte) anos nos casos de exames positivos; e (Origem: PRT MS/GM 3388/2013, Art. 22, IV)
V - atualizar de forma constante o SISCAN ou o sistema de informação definido pelo Ministério da Saúde, com inserção regular das informações sobre os resultados dos exames citopatológicos do colo do útero. (Origem: PRT MS/GM 3388/2013, Art. 22, V)
Art. 144. Compete aos Laboratórios Tipo I e Tipo II organizar e documentar a logística de encaminhamento das lâminas e laudos para a realização do MEQ. (Origem: PRT MS/GM 3388/2013, Art. 23)
Subseção IX
Das Atribuições Específicas dos Laboratórios Tipos I e Tipo II que também Exercem a Função de Tipo I
(Origem: PRT MS/GM 3388/2013, CAPÍTULO IX)
Art. 145. Compete especificamente aos Laboratórios Tipo I e Tipo II que também exercem a função de Tipo I, a realização do MIQ, a participação no MEQ e, além de outras atribuições previstas nesta Seção, obedecer às seguintes atribuições: (Origem: PRT MS/GM 3388/2013, Art. 24)
I - cessão das lâminas para o Laboratório Tipo II responsável pela realização do MEQ, com registro documental da saída destas; (Origem: PRT MS/GM 3388/2013, Art. 24, I)
II - manutenção de registro de todos os dados do MIQ e apresentação de seus resultados, sempre que solicitado, para a Secretaria de Saúde Estadual, Distrital ou Municipal responsável pela gestão; (Origem: PRT MS/GM 3388/2013, Art. 24, II)
III - análise dos casos discordantes, buscando o consenso com o Laboratório Tipo II; e (Origem: PRT MS/GM 3388/2013, Art. 24, III)
IV - envio de laudo de revisão dos casos discordantes de que trata o inciso III do "caput" à unidade de saúde de origem da usuária do SUS que solicitou a realização do exame citopatológico do colo do útero. (Origem: PRT MS/GM 3388/2013, Art. 24, IV)
Art. 146. Compete especificamente aos Laboratórios Tipo II, além de outras atribuições previstas nesta Seção: (Origem: PRT MS/GM 3388/2013, Art. 25)
I - receber lâminas e laudos dos Laboratórios Tipo I sob sua responsabilidade para realização do MEQ, conforme definido pela Secretaria de Saúde estadual, distrital ou municipal; (Origem: PRT MS/GM 3388/2013, Art. 25, I)
II - revisar e liberar os exames por profissionais de nível superior habilitados; (Origem: PRT MS/GM 3388/2013, Art. 25, II)
III - registrar o resultado da fase pré-analítica, encaminhando aos Laboratórios Tipo I as não-conformidades; (Origem: PRT MS/GM 3388/2013, Art. 25, III)
IV - comunicar imediatamente ao Laboratório Tipo I, de origem das lâminas, sobre os casos discordantes; (Origem: PRT MS/GM 3388/2013, Art. 25, IV)
V - devolver os exames revisados ao Laboratório Tipo I no prazo máximo de 30 (trinta) dias; (Origem: PRT MS/GM 3388/2013, Art. 25, V)
VI - formalizar contato com os Laboratórios Tipo I monitorados e a Secretaria de Saúde estadual, distrital ou municipal, com emissão de relatórios mensais contendo a avaliação pré-analítica, a analítica e a de concordância, por meio de análise estatística e devolução da totalidade das lâminas revisadas ao Laboratório Tipo I; (Origem: PRT MS/GM 3388/2013, Art. 25, VI)
VII - apoiar a Secretaria de Saúde estadual, distrital ou municipal nos casos especiais de avaliação da qualidade como, por exemplo, a representatividade da amostra e as taxas de resultados falso-negativos e falso-positivos e esfregaços insatisfatórios; (Origem: PRT MS/GM 3388/2013, Art. 25, VII)
VIII - apoiar a Secretaria de Saúde estadual, distrital ou municipal na relação com os laboratórios que realizam exames citopatológicos para o SUS; (Origem: PRT MS/GM 3388/2013, Art. 25, VIII)
IX - discutir cada um dos casos discordantes com o Laboratório Tipo I, buscando o consenso, considerando-se discordantes aqueles casos que impliquem mudança da conduta clínica; (Origem: PRT MS/GM 3388/2013, Art. 25, IX)
X - promover educação continuada e regular dos profissionais que atuam no seu Laboratório Tipo II e nos Laboratórios Tipo I a ele vinculados; (Origem: PRT MS/GM 3388/2013, Art. 25, X)
XI - informar regularmente à Secretaria de Saúde estadual, distrital ou municipal responsável pela sua gestão a relação dos seus profissionais e dos respectivos Laboratórios Tipo I sob seu monitoramento que foram submetidos à educação continuada; e (Origem: PRT MS/GM 3388/2013, Art. 25, XI)
XII - inserir os resultados dos exames revisados no módulo MEQ da base de dados do SISCAN ou do sistema de informação definido pelo Ministério da Saúde e enviar as informações regularmente à Secretaria de Saúde estadual, distrital ou municipal responsável pela sua contratação, conforme pactuação local na respectiva Comissão Intergestores. (Origem: PRT MS/GM 3388/2013, Art. 25, XII)
Parágrafo Único. Os Laboratórios Tipo II, que atuam como laboratório Tipo I, não realizarão o MEQ dos próprios exames, sendo obrigatório o envio de suas lâminas para outro Laboratório Tipo II para realização do MEQ. (Origem: PRT MS/GM 3388/2013, Art. 25, Parágrafo Único)
Subseção X
Do Financiamento
(Origem: PRT MS/GM 3388/2013, CAPÍTULO X)
Art. 147. Os Laboratórios Tipo II poderão realizar o procedimento de que trata o Anexo 9 do Anexo IV em todos os exames positivos e insatisfatórios e, no máximo, 10% (dez por cento) dos exames negativos produzidos por cada Laboratório Tipo I sob sua responsabilidade. (Origem: PRT MS/GM 3388/2013, Art. 29)
Parágrafo Único. Os exames negativos que passarão pelo MEQ serão selecionados de forma aleatória por meio do SISCAN ou do sistema de informação definido pelo Ministério da Saúde. (Origem: PRT MS/GM 3388/2013, Art. 29, Parágrafo Único)
Art. 148. O monitoramento do cumprimento dos requisitos de que trata esta Seção não dispensa os entes federativos de comprovação da aplicação dos recursos financeiros percebidos por meio do Relatório Anual de Gestão (RAG). (Origem: PRT MS/GM 3388/2013, Art. 32)
Subseção XI
Das Disposições Finais
(Origem: PRT MS/GM 3388/2013, CAPÍTULO XI)
Art. 149. Fica mantido, na Tabela de Procedimentos do SUS, o procedimento 02.03.01.001-9 - EXAME DO CITOPATOLÓGICO CERVICO VACINAL/MICROFLORA, com o valor de R$ 6,97 (seis reais e noventa e sete centavos), sem as exigências de vinculação ao serviço/classificação cód. 120-003, das habilitações 32.02 e 32.03, e do atributo complementar 009 - EXIGE CNS, durante os 120 (cento e vinte) dias contados da data de publicação da Portaria nº 3388/GM/MS, de 30 de dezembro de 2013. (Origem: PRT MS/GM 3388/2013, Art. 35)
Art. 150. Os laboratórios de citopatologia que não se habilitarem até a data de 28 de dezembro de 2018, como Tipo I, não poderão registrar os procedimentos abaixo, sendo automaticamente desligados do SIA-SUS, a partir de 2 de janeiro de 2019: (Redação dada pela PRT GM/MS 4.165 de 27.12.2018)
I - 02.03.01.008-6 - EXAME CITOPATOLÓGICO CERVICO VAGINAL/MICROFLORA - RASTREAMENTO; e (Origem: PRT MS/GM 3388/2013, Art. 36-A, I)
II - 02.03.01.001-9 - EXAME CITOPATOLÓGICO CERVICO VAGINAL/MICROFLORA. (Origem: PRT MS/GM 3388/2013, Art. 36-A, II)
ANEXO 1 DO ANEXO IV
DIRETRIZES GERAIS PARA O TRATAMENTO CIRÚRGICO DA OBESIDADE (Origem: PRT MS/GM 424/2013, Anexo 1)
DIRETRIZES GERAIS PARA O TRATAMENTO CIRÚRGICO DA OBESIDADE
O tratamento cirúrgico é apenas parte do tratamento integral da obesidade, que é prioritariamente baseado na promoção da saúde e no cuidado clínico longitudinal, conforme descrito nesta Portaria. O tratamento cirúrgico é indicado apenas em alguns casos, cujas indicações estão descritas abaixo, portanto é apenas uma ação dentro do toda da linha de cuidado das pessoas com sobrepeso e obesidade.
1. Indicações para cirurgia bariátrica:
a. Indivíduos que apresentem IMC maior ou igual a 50 Kg/m²;
b. Indivíduos que apresentem IMC maior ou igual a 40 Kg/m², com ou sem comorbidades, sem sucesso no tratamento clínico longitudinal realizado, na Atenção Básica e/ou na Atenção Ambulatorial Especializada, por no mínimo dois anos e que tenham seguido protocolos clínicos;
c. Indivíduos com IMC maior que 35 kg/m2 e com comorbidades, tais como pessoas com alto risco cardiovascular, Diabetes Mellitus e/ou Hipertensão Arterial Sistêmica de difícil controle, apneia do sono, doenças articulares degenerativas, sem sucesso no tratamento clínico longitudinal realizado por no mínimo dois anos e que tenham seguido protocolos clínicos.
Os seguintes critérios devem ser observados:
I. Indivíduos que não responderam ao tratamento clínico longitudinal, que inclui orientação e apoio para mudança de hábitos, realização de dieta, atenção psicológica, prescrição de atividade física e, se necessário, farmacoterapia, realizado na Atenção Básica e/ ou Atenção Ambulatorial Especializada por no mínimo dois anos e que tenham seguido protocolos clínicos;
II. Respeitar os limites clínicos de acordo a idade. Nos jovens entre 16 e 18 anos, poderá ser indicado o tratamento cirúrgico naqueles que apresentarem o escore-z maior que +4 na análise do IMC por idade, porém o tratamento cirúrgico não deve ser realizado antes da consolidação das epífises de crescimento. Portanto, a avaliação clínica do jovem necessita constar em prontuário e deve incluir: a análise da idade óssea e avaliação criteriosa do risco-benefício, realizada por equipe multiprofissional com participação de dois profissionais médicos especialistas na área. Nos adultos com idade acima de 65 anos, deve ser realizada avaliação individual por equipe multiprofissional, considerando a avaliação criteriosa do risco-benefício, risco cirúrgico, presença de comorbidades, expectativa de vida e benefícios do emagrecimento;
III. O indivíduo e seus responsáveis devem compreender todos os aspectos do tratamento e assumirem o compromisso com o segmento pós-operatório, que deve ser mantido por tempo a ser determinado pela equipe;
IV. Compromisso consciente do paciente em participar de todas as etapas da programação, com avaliação pré-operatória rigorosa (psicológica, nutricional, clínica, cardiológica, endocrinológica, pulmonar, gastro-enterológica e anestésica).
2. Contra indicações para cirurgia bariátrica:
a. Limitação intelectual significativa em pacientes sem suporte familiar adequado;
b. Quadro de transtorno psiquiátrico não controlado, incluindo uso de álcool ou drogas ilícitas; no entanto, quadros psiquiátricos graves sob controle não são contra indicativos obrigatórios à cirurgia;
c. Doença cardiopulmonar grave e descompensada que influenciem a relação risco-benefício;
d. Hipertensão portal, com varizes esofagogástricas; doenças imunológicas ou inflamatórias do trato digestivo superior que venham a predispor o indivíduo a sangramento digestivo ou outras condições de risco;
e. Síndrome de Cushing decorrente de hiperplasia na suprarrenal não tratada e tumores endócrinos.
3. Avaliação para tratamento cirúrgico para obesidade
A avaliação deve contemplar todos os critérios de indicação e contra indicação do tratamento cirúrgico da obesidade descritos nos itens 1 e 2 deste Anexo I, devendo ser realizada por equipe multiprofissional na Atenção Especializada.
4. Assistência pré e pós-operatória no tratamento cirúrgico da obesidade
A assistência pré-operatória e pós-operatória deve ser realizada conforme orientações definidas pelo Ministério da Saúde em portaria específica.
5. Indicações para cirurgia plástica reparadora:
O paciente com aderência ao acompanhamento pós-operatório poderá ser submetido à cirurgia plástica reparadora do abdômen, das mamas e de membros, conforme orientações para indicação de cirurgia plástica reparadora pós-cirurgia bariátrica, definidas pelo Ministério da Saúde em portaria específica.
ANEXO 2 DO ANEXO IV
ROTEIRO PARA DESCRIÇÃO DA LINHA DE CUIDADO DE SOBREPESO E OBESIDADE DA REDE DE ATENÇÃO À SAÚDE DAS PESSOAS COM DOENÇAS CRÔNICAS (Origem: PRT MS/GM 424/2013, Anexo 2)
ROTEIRO PARA DESCRIÇÃO DA LINHA DE CUIDADO DE SOBREPESO E OBESIDADE DA REDE DE ATENÇÃO À SAÚDE DAS PESSOAS COM DOENÇAS CRÔNICAS
1. Dados do Município-sede da linha de cuidado:
· CNPJ da Prefeitura;
· Código IBGE;
· Contato da Prefeitura (email e telefone);
· Nome do dirigente (Prefeito ou Secretário Municipal de Saúde);
· Cargo ou função;
· Contato do Dirigente (email e telefone).
2. Descrição dos componentes da linha de cuidado à pessoa com sobrepeso e obesidade:
2.1 Municípios que vão compor a linha de cuidado (listar);
2.2 Pontos de Atenção à Saúde (Serviços) dos componentes da Rede de Atenção à Saúde que irão compor a linha de cuidado e suas especificidades:
a) Atenção Básica:
Para cada Município, especificar:
· Nº de UBS adstritas à linha de cuidado;
· CNES e população do território da UBS(s), destacando quais UBS fazem parte do Programa Nacional de Melhoria do Acesso e da Qualidade (PMAQ);
· Nº de NASF com CNES;
· Nº de Academias da Saúde com CNES;
· Descrever a(s) responsabilidade(s) da Atenção Básica.
b) Atenção Especializada (especificar apenas os serviços que serão envolvidos nesta linha de cuidado - ambulatorial, hospitalar, urgência e emergência):
· Serviços: tipo, número e CNES, (ex para tipo: policlínica/ ambulatório/ centro de especialidade; hospital geral; hospital especializado, pronto atendimento; pronto socorro geral; pronto socorro especializado);
· Profissionais destes serviços que vão se dedicar à linha de cuidado: categoria profissional, número e carga horária;
· Especificar se realiza procedimento cirúrgico;
· Se não realiza procedimento cirúrgico, especificar, por CNES, para qual serviço de referência realiza os encaminhamentos;
· Especificar se realiza cirurgia plástica reparadora;
· Se não realiza cirurgia plástica reparadora, especificar, por CNES, para qual serviço de referência realiza os encaminhamentos;
Descrever as responsabilidade(s) da Atenção Especializada (ambulatorial e hospitalar) e informar a população que cada ponto de atenção especializado está responsável (informação obrigatória).
2.3 Sistemas de apoio (especificar apenas os serviços de apoio diagnóstico e terapêutico que serão envolvidos):
· Exames laboratoriais disponíveis para cada ponto de atenção;
· Medicamentos e suplementos disponíveis.
2.4 Regulação:
· Descrever as ações e serviços de regulação e, se houver, Central de Regulação, com indicação do CNES.
3.Indicar o local de publicação das diretrizes clínicas desta linha de cuidado de sobrepeso e obesidade (ex.: site, publicações oficiais do município ou do estado);
4.Descrever a organização da educação permanente relacionada a esta linha de cuidado;
5.Dados do contato:
· Nome;
· CPF;
· Cargo ou função;
· E-mail do contato;
· Telefone do contato.
6. Anexar Ata de reunião da CIB em que a linha de cuidado do sobrepeso e da obesidade foi pactuada.
ANEXO 3 DO ANEXO IV
DIRETRIZES GERAIS PARA O TRATAMENTO CIRÚRGICO DA OBESIDADE E ACOMPANHAMENTO PRÉ E PÓS-CIRURGIA BARIÁTRICA (Origem: PRT MS/GM 425/2013, Anexo 1)
DIRETRIZES GERAIS PARA O TRATAMENTO CIRÚRGICO DA OBESIDADE E ACOMPANHAMENTO PRÉ E PÓS-CIRURGIA BARIÁTRICA
Ressalta-se que o tratamento cirúrgico é apenas parte do tratamento integral da obesidade, que é prioritariamente baseado na promoção da saúde e no cuidado clínico longitudinal, conforme descrito nesta portaria. O tratamento cirúrgico é indicado apenas em alguns casos, cujas indicações estão descritas abaixo, portanto é apenas uma ação dentro do todo da linha de cuidado das pessoas com sobrepeso e obesidade.
1. Indicações para cirurgia bariátrica:
a. indivíduos que apresentem IMC>50 Kg/m²;
b. indivíduos que apresentem IMC>40 Kg/m², com ou sem comorbidades, sem sucesso no tratamento clínico longitudinal realizado, na Atenção Básica e/ou na Atenção Ambulatorial Especializada, por no mínimo dois anos e que tenham seguido protocolos clínicos;
c. indivíduos com IMC>35 kg/m² e com comorbidades, tais como pessoas com alto risco cardiovascular, diabetes mellitus e/ou hipertensão arterial sistêmica de difícil controle, apneia do sono, doenças articulares degenerativas, sem sucesso no tratamento clínico longitudinal realizado por no mínimo dois anos e que tenham seguido protocolos clínicos.
Os seguintes critérios devem ser observados:
I. indivíduos que não responderam ao tratamento clínico longitudinal, que inclui orientação e apoio para mudança de hábitos, realização de dieta, atenção psicológica, prescrição de atividade física e, se necessário, farmacoterapia, realizado na Atenção Básica e/ ou Atenção Ambulatorial Especializada por no mínimo dois anos e que tenham seguido protocolos clínicos;
II. respeitar os limites clínicos de acordo a idade. Nos jovens entre 16 e 18 anos, poderá ser indicado o tratamento cirúrgico naqueles que apresentarem o escore-z maior que +4 na análise do IMC por idade, porém o tratamento cirúrgico não deve ser realizado antes da consolidação das epífises de crescimento. Portanto, a avaliação clínica do jovem necessita constar em prontuário e deve incluir: a análise da idade óssea e avaliação criteriosa do risco-benefício, realizada por equipe multiprofissional com participação de dois profissionais médicos especialistas na área. Nos adultos com idade acima de 65 anos, deve ser realizada avaliação individual por equipe multiprofissional, considerando a avaliação criteriosa do risco-benefício, risco cirúrgico, presença de comorbidades, expectativa de vida e benefícios do emagrecimento;
III. o indivíduo e seus responsáveis devem compreender todos os aspectos do tratamento e assumirem o compromisso com o segmento pós-operatório, que deve ser mantido por tempo a ser determinado pela equipe;
IV. compromisso consciente do paciente em participar de todas as etapas da programação, com avaliação pré-operatória rigorosa (psicológica, nutricional, clínica, cardiológica, endocrinológica, pulmonar, gastroenterológica, anestésica).
2. Contra indicações para cirurgia bariátrica:
a. limitação intelectual significativa em pacientes sem suporte familiar adequado;
b. quadro de transtorno psiquiátrico não controlado, incluindo uso de álcool ou drogas ilícitas; no entanto, quadros psiquiátricos graves sob controle não são contraindicações obrigatórias à cirurgia;
c. doença cardiopulmonar grave e descompensada que influenciem a relação risco-benefício;
d. hipertensão portal, com varizes esofagogástricas; doenças imunológicas ou inflamatórias do trato digestivo superior que venham a predispor o indivíduo a sangramento digestivo ou outras condições de risco;
e. síndrome de Cushing decorrente de hiperplasia na suprarrenal não tratada e tumores endócrinos.
3. Avaliação para tratamento cirúrgico para obesidade
A avaliação deve contemplar todos os critérios de indicação e contraindicação do tratamento cirúrgico da obesidade, devendo ser realizada por equipe multiprofissional na Atenção Especializada.
4. Assistência pré e pós-operatória no tratamento cirúrgico da obesidade
O acompanhamento pré e pós-operatório deve ser realizado pela equipe multiprofissional de Assistência de Alta Complexidade ao Indivíduo com Obesidade.
A assistência pré-operatória deve ser realizada em duas fases:
| Pré-operatório/Fases | Avaliações |
|---|---|
| Fase inicial | Avaliação pelo cirurgião, clínico ou endocrinologista, nutricionista, psicólogo, cardiologista, pneumologista e quando necessário pelo psiquiatra, angiologista, gastroenterologista e ginecologista. |
| Indivíduos com IMC>50 kg/m² recomenda-se perda ponderal de 10 a 20% do excesso de peso no pré- operatório. | |
| Reuniões do grupo multiprofissionais, realizadas mensalmente, devem enfatizar a mudança de hábitos com objetivo de informar, orientar e educar para mudanças de hábitos. | |
| Fase secundária | Avaliação do risco cirúrgico |
| Exames pré-operatórios: Radiografia simples de tórax, ECG, ultrassonografia de abdômen total, esofagogastroduodenoscopia, hemograma com plaquetas, TP, KTTP, creatinina, sódio, potássio, bilirrubina total e frações, glicemia de jejum, TGO, TGP, GGT, ácido úrico, cálcio iônico, cloretos, ferro sérico, fosfatase alcalina, glicose em jejum, ureia, magnésio, potássio, T4, TSH, colesterol total, HDL, triglicérides, glicose pós-dextrosol,insulina, hemoglobina glicosilada, (sorologias para hepatite B, C e HIV, espirometria, ferritina, vitamina B12, 25 (OH) vitamina D3). |
Assistência pós-operatória deve ser realizada da seguinte forma:
A assistência pós-operatória no tratamento cirúrgico da obesidade grau III e grau II com comorbidades deve garantir a continuidade do tratamento por equipe multiprofissional até 18 meses. No primeiro ano pós-operatório, diante da perda de peso mais relevante e aguda, o acompanhamento deverá ser mais frequente, conforme descrito no quadro abaixo:
| CONSULTAS DE ACOMPANHAMENTO NO PERÍODO PÓS-OPERATÓRIO E EXAMES PÓS-OPERATÓRIOS |
| Entre 15 a 30 dias (1º mês) Consulta com cirurgião e nutricionista. |
| No 2º mês Consulta com cirurgião, nutricionista e psicólogo. Exames pós-operatórios. |
| No 3º mês Consulta com clínico, psicólogo e nutricionista. |
| No 4º mês Consulta com clínico, nutricionista e psicólogo. |
| No 6º mês Consulta com cirurgião, nutricionista e psicólogo. Exames pós-operatórios. |
| No 9º mês Consulta com clinico/endocrinologista, nutricionista e psicólogo. Exames pós-operatórios. |
| Entre 12º e 15º meses Consulta com cirurgião, clinico/endocrinologista, nutricionista e psicólogo. Exames pós-operatórios. |
| 18º mês Consulta com cirurgião, clinico/endocrinologista, nutricionista e psicólogo. Exames pós-operatórios. |
Os exames pós-operatórios deverão ser realizados de acordo com a periodicidade estabelecida acima, sendo esses: hemograma completo, proteínas totais e frações, zinco sérico, dosagem de cálcio, dosagem de vitamina B12, folato, dosagem de ferritina, triglicérides, dosagem de 25 hidroxivitamina D, dosagem de colesterol LDL, dosagem de colesterol LDL, dosagem de colesterol total.
5. Indicações para cirurgia plástica reparadora:
O paciente com aderência ao acompanhamento pós-operatório poderá ser submetido à cirurgia plástica reparadora do abdômen, das mamas e de membros, conforme as orientações para indicação de cirurgia plástica reparadora pós-cirurgia bariátrica, descritas a seguir:
a. mamoplastia: incapacidade funcional pela ptose mamária, com desequilíbrio da coluna; Infecções cutâneas de repetição por excesso de pele, como infecções fúngicas e bacterianas; Alterações psicopatológicas devidas à redução de peso (critério psiquiátrico).
b. abdominoplastia/torsoplastia: incapacidade funcional pelo abdômen em avental e desequilíbrio da coluna; Infecções cutâneas de repetição por excesso de pele, como infecções fúngicas e bacterianas; Alterações psicopatológicas devidas à redução de peso (critério psiquiátrico).
c. excesso de pele no braço e coxa: limitação da atividade profissional pelo peso e impossibilidade de movimentação; Infecções cutâneas de repetição por excesso de pele, como infecções fúngicas e bacterianas; Alterações psicopatológicas devidas à redução de peso (critério psiquiátrico).
Contraindicação da cirurgia plástica reparadora: Ausência de redução de peso (falta de aderência ao tratamento).
ANEXO 4 DO ANEXO IV
NORMAS DE CREDENCIAMENTO/HABILITAÇÃO PARA A ASSISTÊNCIA DE ALTA COMPLEXIDADE AO INDIVÍDUO COM OBESIDADE (Origem: PRT MS/GM 425/2013, Anexo 2)
NORMAS DE CREDENCIAMENTO/HABILITAÇÃO DO SERVIÇO DE ASSISTÊNCIA DE ALTA COMPLEXIDADE AO INDIVÍDUO COM OBESIDADE
1 - Normas gerais de credenciamento e habilitação:
1.1. Planejamento/Distribuição
As Secretarias de Saúde dos Estados deverão estabelecer um planejamento regional para a organização das linhas de cuidado do sobrepeso e obesidade, definindo as especificidades da assistência ao indivíduo com obesidade e a distribuição dos serviços habilitados, conforme a necessidade da população e a disponibilidade orçamentária.
1.2. Processo de Credenciamento e Habilitação
1.2.1 - O processo de credenciamento/habilitação deverá ser formalizado pela Secretaria Estadual de Saúde. O respectivo Gestor do SUS, uma vez concluída a análise preconizada, atendida a necessidade e os critérios estratégicos e técnicos para credenciamento/habilitação desta Portaria e seus anexos, dará início ao processo de credenciamento. A ausência desta avaliação ou da aprovação por parte dos respectivos Gestores do SUS impede a sequência do processo.
1.2.2 - O processo de credenciamento/habilitação, ao ser formalizado pelo respectivo Gestor do SUS, deverá ser instruído com:
a.documento de solicitação/aceitação de Credenciamento por parte do estabelecimento de saúde pelo Diretor do hospital;
b.formulário de Vistoria, disponível no site www.saude.gov.br/sas, preenchido e assinado, pelos respectivos Gestores do SUS;
c.parecer conclusivo do respectivo Gestor do SUS - manifestação expressa, firmada pelo Secretário da Saúde, em relação ao credenciamento. No caso de processo formalizado pela Secretaria Municipal de Saúde, este deverá constar, além do parecer do Gestor municipal, o parecer do Gestor estadual do SUS, que será responsável pela integração da Linha de Cuidado do Sobrepeso e Obesidade na Rede de Atenção à Saúde das Pessoas com Doenças Crônicas no âmbito do SUS;
d. resolução da Comissão Intergestores Bipartite - CIB aprovando a indicação do estabelecimento para o credenciamento/habilitação na Assistência de Alta Complexidade ao Indivíduo com Obesidade.
1.2.3 - Uma vez emitido o parecer favorável a respeito do credenciamento pelo (s) Gestor (es) do SUS, o processo com a documentação comprobatória ficará na posse do gestor do SUS, disponível ao Ministério da Saúde para fins de supervisão e auditoria.
1.2.4 - A Secretaria de Estado da Saúde encaminhará à Coordenação Geral de Média e Alta Complexidade, do Departamento de Atenção Especializada, da Secretaria de Atenção à Saúde/MS (CGMAC/DAE/SAS/MS) os seguintes documentos:
a.parecer conclusivo do Gestor estadual quanto ao credenciamento em Assistência de Alta Complexidade ao Indivíduo com Obesidade;
b.formulário de Vistoria, modelo disponível no site www.saude.gov.br/sas, preenchido e assinado pelo respectivo Gestor do SUS;
c.relatório de vistoria da VISA local, com parecer conclusivo sobre o credenciamento/habilitação em pauta;
d.resolução da Comissão Intergestores Bipartite - CIB aprovando o credenciamento, bem como a aprovação da Linha de Cuidado do Sobrepeso e Obesidade, conforme Portaria nº 424/GM/MS, de 19 de março de 2013;
e.informação sobre o impacto financeiro no custeio do hospital;
f.titulação do responsável técnico cadastrado no CNES que deve ser médico especialista em cirurgia geral ou cirurgia do aparelho digestivo.
1.2.5 - O Ministério da Saúde avaliará o formulário de vistoria encaminhado pela Secretaria de Estado da Saúde, podendo proceder a vistoria in loco para conceder a habilitação em Assistência de Alta Complexidade ao Indivíduo com Obesidade pelo Ministério da Saúde.
1.2.6 - Caso a avaliação seja favorável, a Secretaria de Atenção à Saúde - SAS tomará as providências para a publicação da habilitação.
2 - Estrutura Assistencial
O estabelecimento de saúde a ser credenciado/habilitado em Assistência de Alta Complexidade ao Indivíduo com Obesidade deve oferecer atendimento especializado e integral em:
a) diagnóstico e tratamento clínico e cirúrgico;
b) atendimento de urgência referida nos casos de comorbidades da obesidade, que funcione nas 24 horas, mediante o termo de compromisso firmado com o gestor local do SUS;
c) atendimento ambulatorial dos obesos, conforme o estabelecido na linha de cuidado regional pelo gestor local e mediante termo de compromisso firmado entre as partes;
d) internação hospitalar em leitos apropriados para obesos;
e) salas de cirurgia equipadas para cirurgias bariátricas de obesos e disponibilidade de estrutura para absorver as intercorrências cirúrgicas do pós-operatório;
f) internação clínica nas intercorrências relativas à obesidade e nas complicações pós-operatórias, mediante termo de compromisso firmado com o gestor;
g) cirurgia plástica reparadora pós-cirurgia bariátrica.
h) reabilitação, suporte e acompanhamento por meio de procedimentos específicos que promovam a melhoria das condições físicas e psicológicas do paciente, no preparo pré-operatório e no seguimento pós-cirúrgico, no sentido da restituição da sua capacidade funcional.
3 - Recursos Humanos
3.1 - Responsabilidades Técnicas e Equipe de Cirurgia Bariátrica
a) o estabelecimento de saúde para ser credenciado/habilitado em Assistência de Alta Complexidade ao Indivíduo com Obesidade deve contar com serviço de Cirurgia Bariátrica, cujo responsável técnico deve ser médico especialista em cirurgia geral ou cirurgia do aparelho digestivo, comprovada por registro dos respectivos Conselhos Federal e Regionais de Medicina;
b) cada médico responsável técnico só poderá assumir um único estabelecimento credenciado/habilitado pelo Sistema Único de Saúde, devendo este residir no mesmo município onde está situado o estabelecimento habilitado ou em cidade circunvizinha;
c) a equipe de cirurgia bariátrica deve contar com, pelo menos, mais um médico especialista em cirurgia geral ou cirurgia do aparelho digestivo além do responsável técnico, e contar com número suficiente de profissionais para a assistência nos leitos habilitados, em ambulatório e para as intercorrências clínicas e cirúrgicas do pós-operatório.
3.2 - Exigências gerais para a Assistência de Alta Complexidade ao Indivíduo com Obesidade:
3.2.1 - Equipe Mínima:
a) Médico especialista em cirurgia geral ou cirurgia do aparelho digestivo;
b) Nutricionista;
c) Psicólogo ou Psiquiatra;
d) Clínico geral ou endocrinologista.
3.2.2 - Equipe Complementar (apoio multiprofissional):
3.2.2.1 A estabelecimento deverá contar, em caráter permanente, com:
a) Equipe médica composta por: clínico geral, cardiologista, pneumologista, endocrinologista, angiologista/cirurgião vascular e cirurgião plástico;
b) Anestesiologista;
c) Enfermagem;
d) Assistente Social,
e) Fisioterapeuta.
4 - Materiais e Equipamentos
O estabelecimento deverá dispor de todos os materiais e equipamentos necessários, em perfeito estado de conservação e funcionamento, para assegurar a qualidade da assistência e possibilitar o diagnóstico, tratamento e acompanhamento médico, de enfermagem, fisioterápico, nutricional e dietético. Deverá destinar quantitativo de leitos adaptados para obesos, conforme descrito a seguir, tanto para internações clínicas quanto cirúrgicas.
4.1 - Ambulatório:
a) consultório equipado com cadeira, mesa de exame, cadeiras de rodas adequadas aos obesos e balança antropométrica com capacidade para peso maior que 230 kg;
b) sala de espera com cadeiras ou bancos adequados aos obesos.
4.2 - Enfermaria:
a) 01 (uma) balança antropométrica com capacidade mínima para peso maior que 230 kg;
b) 02 (dois) aparelhos de pressão com manguito especial;
c) Pelo menos 02 (dois) leitos com as seguintes especificações: Cama hospitalar do tipo Fowler especial, acionável por controle eletrônico, para obesos, com capacidade para pacientes com peso maior que 230 kg (acionável por controle eletrônico), movimento de Trendelemburg (acionável por meio de motor ou por manivela) e colchão de alta densidade;
d) 02 (duas) poltronas com capacidade para pacientes com peso maior que 230 kg;
e) 01 (uma) cadeira de rodas específica para indivíduos obesos com capacidade para pacientes com peso maior que 230 kg;
f) 01 (uma) maca de transporte com cilindro de oxigênio que suporte paciente com mais 230kg;
g) roupa específica, tais como camisolas e pijamas, adequados para indivíduos obesos.
4.3 - Bloco Cirúrgico:
Deve contar com sala cirúrgica equipada para obesos, com mesa cirúrgica que resista a pesos superiores a 230 kg e suportes que possibilitem a fixação e a mobilidade do paciente, além dos equipamentos descritos a seguir:
a) capnógrafo;
b) oxímetro de pulso;
c) monitor de transporte;
d) monitor de pressão não invasiva;
e) monitor de pressão invasiva;
f) 02 (duas) bombas de infusão, no mínimo;
g) aparelho de pressão com manguito especial para obesos;
h) material de emergência para reanimação cardiorrespiratória;
i) afastadores cirúrgicos especiais para operações cirúrgicas de obesos;
j) válvulas com lâminas de aço reforçadas, mais longas e largas;
k) compressão intermitente para membros inferiores;
l) cautério bipolar;
m) maca de transferência de paciente obeso.
4.4 - Unidade de Tratamento Intensivo (UTI) com leitos habilitados pelo SUS, equipados para obesos:
a) box ou leito de pós-operatório de Cirurgia Bariátrica adequados aos obesos;
b) respiradores volumétricos que suportem volumes e pressões especialmente elevados nos obesos;
c) bipap (bi-level Positive Airway Pressure);
d) cama do tipo Fowler para obesos conforme especificado no subitem 4.2;
e) esfigomanômetro especial para obesos.
5 - Recursos Auxiliares de Diagnóstico e Terapia:
a) laboratório de Análises Clínicas que participe de programa de Controle de Qualidade;
b) posto de coleta no local e resultados disponíveis nas 24 horas: bioquímicos, hematológicos, microbiológicos, gasométricos, de líquidos orgânicos e de urina;
c) serviço de Imagenologia: equipamento de radiologia convencional de 500 mA fixo ou superior, equipamento de radiologia portátil, Ecodoppler, Ecografia e Tomografia Computadorizada, compatíveis com obesos. Os exames de Tomografia Computadorizada e Ergometria poderão ser realizados em serviços instalados dentro ou fora da estrutura ambulatório-hospitalar cadastrados como terceiros no CNES.
d) eletrocardiografia e Ergometria;
e) hemoterapia disponível nas 24 horas do dia, por Agência Transfusional (AT) ou estrutura de complexidade maior, conforme legislação vigente,
f) farmácia.
6 - Rotinas e Normas de Funcionamento e Atendimento:
O estabelecimento a ser credenciado/habilitado em Assistência de Alta Complexidade ao Indivíduo com Obesidade deve possuir:
a) rotinas de funcionamento escritas, atualizadas e assinadas pelo Responsável Técnico pelo serviço de Cirurgia Bariátrica, que devem abordar todos os processos complementares envolvidos na assistência aos indivíduos com obesidade;
b) protocolos nutricionais;
c) protocolos de acompanhamento fisioterápico, com reabilitação funcional;
d) protocolo de suporte psicológico/psiquiátrico;
e) formulários de avaliações e acompanhamento disponíveis no site www.saude.gov.br/sas;
f) escala dos profissionais em sobreaviso, das referências interinstitucionais e dos serviços terceirizados.
7 - Registro das informações sobre os indivíduos:
Deve possuir prontuário para cada paciente abordando o atendimento ambulatorial e hospitalar que contenha as informações completas do quadro clínico e sua evolução, todas devidamente escritas de forma clara e precisa, datadas e assinadas pelo profissional responsável pelo respectivo atendimento (identificação do paciente, anamnese e exame físico, técnica cirúrgica, condições ou sumário da alta hospitalar). Os formulários disponíveis no www.saude.gov.br/sas devem estar inseridos no prontuário do paciente para eventuais auditorias.
8 - Comissões
Para ser credenciado/habilitado em Assistência de Alta Complexidade ao Indivíduo com Obesidade o estabelecimento deve estar em funcionamento, devidamente documentado por atas ou documentos afins, as comissões exigidas pelo Ministério da Saúde, Secretarias de Saúde e Conselhos Federal e Regional de Medicina.
ANEXO 5 DO ANEXO IV
PROCEDIMENTOS PARA O TRATAMENTO CIRÚRGICO DA OBESIDADE NA TABELA DE PROCEDIMENTOS, MEDICAMENTOS E OPM DO SUS (Origem: PRT MS/GM 425/2013, Anexo 3)
PROCEDIMENTOS PARA O TRATAMENTO CIRÚRGICO DA OBESIDADE NA TABELA DE PROCEDIMENTOS, MEDICAMENTOS E OPM DO SUS
| Procedimento: 04.07.01.012-2 | GASTRECTOMIA COM OU SEM DESVIO DUODENAL |
| Descrição: | Procedimento predominantemente disabsortivo, na técnica de Scopinaro sendo realizada gastrectomia distal (corte horizontal), sem preservação do piloro (o antro, é removido), colecistectomia e reconstrução em alça longa com anastomose em Y de Roux com um curto canal alimentar de 50 cm. Na técnica de Duodenal Switch a porção removida do estômago é a grande curvatura e é preservada a primeira porção do duodeno (parte inicial do intestino delgado) que é anastomosada ao íleo. |
| Valor Profissional SP: | R$ 2.000,00 |
| Valor Hospitalar SH: | R$ 2.350,00 |
| Total Hospitalar: | R$ 4.350,00 |
| Atributo Complementar: | 017-Exige Informação da OPM |
| Idade Mínima: | 16 anos |
| Idade Máxima: | 110 anos |
| Media Permanência: | 4 |
| CBO: | 2252-20 - Médico cirurgião do aparelho digestivo, 2252-25 - Médico cirurgião geral |
| CID | E66.0, E66.2, E66.8, E66.9 |
| Habilitação: | 02.03 - Assistência de Alta Complexidade ao Indivíduo com Obesidade. |
| Serviço/Classificação | 127-Serviço de Atenção à Obesidade - 001- Tratamento clínico, cirúrgico, reparador e acompanhamento ao paciente com obesidade. |
| Procedimento:04 .07.01.036-0 | GASTRECTOMIA VERTICAL EM MANGA (SLEEVE) |
| Descrição | Gastrectomia vertical (gastrectomia em manga, gastrectomia longitudinal, gastrectomia Sleeve) é um procedimento restritivo que consiste na ressecção da grande curvatura do estômago, iniciando a partir de 4 a 6 cm do piloro até o ângulo esofagogástrico, deixando o reservatório novo com formato tubular e alongado de volume entre 150 e 200 ml. |
| Complexidade: | AC- Alta Complexidade |
| Modalidade: | 02-Hospitalar |
| Instrumento de Registro: | 03-AIH (Proc. Principal) |
| Tipo de Financiamento: | 04-Fundo de Ações Estratégicas e Compensação (FAEC) |
| Valor Profissional SP: | R$ 1.745,00 |
| Valor Hospitalar SH: | R$ 2.350,00 |
| Total Hospitalar: | R$ 4095,00 |
| Atributo Complementar: | 001-Inclui valor da anestesia, 004-Admite permanência à maior- 006-CNRAC, 017-Exige Informação da OPM |
| Sexo: | Ambos |
| Idade Mínima: | 16 anos |
| Idade Máxima: | 110 anos |
| Media Permanência: | 4 |
| Quantidade Máxima: | 1 |
| Pontos: | 386 |
| CBO: | 2252-20 - Médico cirurgião do aparelho digestivo, 2252-25 - Médico cirurgião geral |
| CID: | E66.0, E66.2, E66.8, E66.9 |
| Habilitação: | 02.02 - Unidade de Assistência de Alta Complexidade ao Paciente Portador de Obesidade Grave. |
| 02.03 - Assistência de Alta Complexidade ao Indivíduo com Obesidade. | |
| Especialidade do Leito: | 01 - Leito Cirúrgico |
| Serviço/Classificação | 127-Serviço de Atenção à Obesidade - 001- Tratamento clínico, cirúrgico, reparador e acompanhamento ao paciente com obesidade. |
| Procedimento: 04.07.01.017-3 | GASTROPLASTIA COM DERIVAÇÃO INTESTINAL |
| Descrição | Procedimento com componente restritivo e disabsortivo, que consiste em grampeamento com transecção do estômago, criando uma pequena câmara gástrica, na qual se pode colocar ou não anel de silicone e a seguir o trânsito gastro-interstinal é reconstituído em Y de Roux. |
| Valor Profissional SP: | R$ 2.000,00 |
| Valor Hospitalar SH: | R$ 2.350,00 |
| Total Hospitalar: | R$ 4.350,00 |
| Atributo Complementar: | 017-Exige Informação da OPM |
| Idade Mínima: | 16 anos |
| Idade Máxima: | 110 anos |
| Media Permanência: | 4 |
| CID: | E66.0, E66.2, E66.8, E66.9 |
| CBO: | 2252-20 - Médico cirurgião do aparelho digestivo, 2252-25 - Médico cirurgião geral |
| Habilitação: | 02.03 - Assistência de Alta Complexidade ao Indivíduo com Obesidade. |
| Serviço/Classificação | 127-Serviço de Atenção à Obesidade - 001- Tratamento clínico, cirúrgico, reparador e acompanhamento ao paciente com obesidade. |
| Procedimento: 04.07.01.018-1 | GASTROPLASTIA VERTICAL COM BANDA |
| Descrição | Cria-se uma pequena bolsa de cerca de 20 ml imediatamente abaixo da junção esofagogástrica. A passagem dessa bolsa para o restante do estomago é limitada por um anel polipropileno, com diâmetro intraluminar de cerca de 1,2 cm. |
| Valor Profissional SP: | R$ 1.500,00 |
| Valor Hospitalar SH: | R$ 2.350,00 |
| Total Hospitalar: | R$ 3.850,00 |
| Atributo Complementar: | 017-Exige Informação da OPM |
| Idade Mínima: | 16 anos |
| Idade Máxima: | 110 anos |
| Media Permanência: | 4 |
| CID: | E66.0, E66.2, E66.8, E66.9 |
| CBO: | 2252-20 - Médico cirurgião do aparelho digestivo, 2252-25 - Médico cirurgião geral |
| Habilitação: | 02.03 - Assistência de Alta Complexidade ao Indivíduo com Obesidade. |
| Serviço/Classificação | 127-Serviço de Atenção à Obesidade - 001- Tratamento clínico, cirúrgico, reparador e acompanhamento ao paciente com obesidade. |
| Procedimento:07 .02.05.004-0 | CARGA PARA GRAMPEADOR LINEAR CORTANTE |
| Quantidade Máxima: | 03 |
| Procedimento:03 .03.07.013-7 | TRATAMENTO DE INTERCORRÊNCIA CLÍNICA PÓS - CIRURGIA BARIÁTRICA |
| Descrição | Consiste na internação do paciente com intercorrências clínicas nos primeiros 30 dias pós-cirurgia bariátrica. O valor deste procedimento não inclui diária de Unidade de Tratamento Intensivo. |
| Complexidade: | AC - Alta Complexidade |
| Modalidade: | 02-Hospitalar |
| Instrumento de Registro: | 03-AIH principal |
| Tipo de Financiamento: | 04-Fundo de Ações Estratégicas e Compensação (FAEC) |
| Valor Profissional SP: | R$ 50,00 |
| Valor Hospitalar SH: | R$ 272,00 |
| Total Hospitalar: | R$ 322,00 |
| Atributo Complementar: | 004-Admite permanência à maior |
| Sexo: | Ambos |
| Idade Mínima: | 16 anos |
| Idade Máxima: | 110 anos |
| Media Permanência: | 3 |
| Quantidade Máxima: | 1 |
| Pontos: | 200 |
| CBO: | 2251-20 - Médico cardiologista, 2251-25 - Médico clínico, 2251-33 - Médico psiquiatra, 2251-55 - Médico endócrino, 2252- 20 - Médico cirurgião do aparelho digestivo, 2252-25 - Médico cirurgião geral, 2251-27 - Médico pneumologista |
| CID: | K81.1, K81.9, K85, A49.0, A49.9, E10, E10.0, E10.1, E11, E11.0, E11.1, I26, I74, I82.8, I82.9, J15.8, J15.9, K805, L02.2, L02.8, L08.9, M54.5, N30.0, R074, T80.0, T80.1, T80.2,T81.0, T81.4 |
| Habilitação: | 02.02 - Unidade de Alta Complexidade ao Paciente Portador de Obesidade. |
| 02.03 - Assistência de Alta Complexidade ao Indivíduo com Obesidade. | |
| Especialidade do Leito: | 01 - Leito Clínico |
| Serviço/Classificação | 127- Serviço de Atenção à Obesidade - 001 Tratamento clínico, cirúrgico, reparador e acompanhamento ao paciente com obesidade. |
| Procedimento:04 .07.01.037-8 | TRATAMENTO DE INTERCORRÊNCIA CIRÚRGICA PÓS -CIRURGIA BARIÁTRICA |
| Descrição | Consiste na internação do paciente com intercorrências cirúrgicas nos primeiros 30 dias pós-cirurgia bariátrica. Não inclui as diárias de Unidade de Tratamento Intensivo. |
| Complexidade: | AC - Alta Complexidade |
| Modalidade: | 02-Hospitalar |
| Instrumento de Registro: | 03-AIH principal. |
| Tipo de Financiamento: | 04-Fundo de Ações Estratégicas e Compensação (FAEC) |
| Valor Profissional SP: | R$ 183,00 |
| Valor Hospitalar SH: | R$ 792,00 |
| Total Hospitalar: | R$ 975,00 |
| Atributo Complementar: | 004-Admite permanência à maior; 001-Inclui valor da anestesia |
| Sexo: | Ambos |
| Idade Mínima: | 16 anos |
| Idade Máxima: | 110 anos |
| Media Permanência: | 05 |
| Quantidade Máxima: | 01 |
| Pontos: | 200 |
| CBO: | 2252-20 - Médico cirurgião do aparelho digestivo; 2252-25 - Médico cirurgião geral. |
| CID: | R10, R19.0, R19.3, R85, R85.0, K46.9,T81.3, K91.3, K31.0, K25.9, K26.9, K55.9, K56, K56.1, K56.2,K56.3, K56.4, K56.5, K56.6, K65 K65.0, K93.8, |
| K80.0, K80.8. | |
| Habilitação: | 02.02 - Serviço de Assistência de Alta Complexidade ao Paciente Portador de Obesidade Grave. |
| 02.03 - Assistência de Alta Complexidade ao Indivíduo com Obesidade. | |
| Especialidade do Leito: | 01 - Leito Cirúrgico |
| Serviço/Classificação | 127 - Serviço de Atenção à Obesidade - 001 Tratamento clínico, cirúrgico, reparador e acompanhamento ao paciente com obesidade. |
| Procedimento: 03.01.12.008-0 | ACOMPANHAMENTO DE PACIENTE PRÉ-CIRURGIA BARIÁTRICA POR EQUIPE MULTIPROFISSIONAL |
| Descrição | Consiste na realização de acompanhamento multiprofissional pré- tratamento cirúrgico da obesidade. |
| Complexidade: | AC - Alta Complexidade |
| Modalidade: | 01 - Ambulatorial |
| Instrumento de Registro: | 06-APAC (Proc. Principal) |
| Tipo de Financiamento: | 04-Fundo de Ações Estratégicas e Compensação (FAEC) |
| Valor Profissional SP: | 00 |
| Valor Ambulatorial: | R$ 40,00 |
| Total Ambulatorial: | R$ 40,00 |
| Atributo Complementar: | Exige registro na APAC de dados complementares |
| Sexo: | Ambos |
| Idade Mínima: | 16 |
| Idade Máxima: | 110 anos |
| Quantidade Máxima: | 01 |
| Atributo complementar: | Exige informação do Cartão Nacional SUS/ Exige registro na APAC de dados complementares |
| CBO: | 2237-10 - Nutricionista; 2515-10 - Psicólogo; 2251-25-Médico clínico; 2251-33 - Médico psiquiatra; 2251-55 - Médico endócrino; 2252- 20 - Médico cirurgião do aparelho digestivo; 2252-25 - Médico cirurgião geral. |
| CID: | E66.0, E66.2, E66.8, E66.9 |
| Habilitação: | 02.03 - Assistência de Alta Complexidade ao Indivíduo com Obesidade. |
| Serviço/Classificação | 127- Serviço de Atenção à Obesidade - 001 Tratamento clínico, cirúrgico, reparador e acompanhamento ao paciente com obesidade. |
| Procedimento:03 .01.12.005-6 | ACOMPANHAMENTO DE PACIENTE PÓS-CIRURGIA BARIÁTRICA POR EQUIPE MULTIPROFISSIONAL |
| Descrição: | Consiste na realização de acompanhamento multiprofissional após o tratamento cirúrgico da obesidade. |
| Consiste no atendimento por equipe multiprofissional pós-cirurgia bariátrica, realizado durante o período de 18 (dezoito) meses, correspondendo a um atendimento nº1°, 2°, 3°, 4°, 6°, 9°, 12° e 18° meses. | |
| Complexidade: | Alta Complexidade |
| Modalidade: | 01 - Ambulatorial |
| Instrumento de Registro: | APAC (Proc. Principal) |
| Tipo de Financiamento: | Fundo de Ações Estratégicas e Compensação (FAEC) |
| Valor Profissional SP: | 00 |
| Valor Ambulatorial: | R$ 40,00 |
| Total Ambulatorial: | R$ 40,00 |
| Atributo Complementar: | Admite APAC de Continuidade/ Exige registro na APAC de dados complementares |
| Sexo: | Ambos |
| Idade Mínima: | 16 |
| Idade Máxima: | 11 0 |
| Quantidade Máxima: | 01 |
| CBO: | 2237-10 - Nutricionista; 2515-10 - Psicólogo; 2236-05 - Fisioterapeuta; 2251-25-Médico clínico; 2251-33 - Médico psiquiatra; 2251-55 - Médico endócrino; 2252- 20 - Médico cirurgião do aparelho digestivo; 2252-25 - Médico cirurgião geral; 2251-20 - Médico cardiologista. |
| CID: | E66.0, E66.2, E66.8, E66.9 |
| Habilitação: | 02.02 - Unidade de Alta Complexidade ao Paciente Portador de Obesidade |
| 02.03 - Assistência de Alta Complexidade ao Indivíduo com Obesidade. | |
| Serviço/Classificação | 127- Serviço de Atenção à Obesidade - 001 Tratamento clínico, cirúrgico, reparador e acompanhamento ao paciente com obesidade. |
| Procedimento:04 .13.04.005-4 | DERMOLIPECTOMIA ABDOMINAL PÓS-CIRURGIA BARIÁTRICA |
| CID: | E66.0, E66.2, E66.8, E66.9 |
| Idade Mínima: | 18 anos |
| Idade máxima: | 110 anos |
| Habilitação: | 02.03 - Assistência de Alta Complexidade ao Indivíduo Portador de Obesidade. |
| Especialidade do Leito: | 01 - Leito Cirúrgico |
| Serviço/Classificação | 127- Serviço de Atenção à Obesidade - 001 Tratamento clínico, cirúrgico, reparador e acompanhamento ao paciente com obesidade. |
| Procedimento:04 .13.04.025-9 | DERMOLIPECTOMIA ABDOMINAL CIRCUNFERENCIAL PÓS-CIRURGIA BARIÁTRICA |
| Descrição | Cirurgia plástica reconstrutiva do abdome e da região posterior do tronco, realizados em um único ato cirúrgico para correção dos excessos de pele pós-grandes perdas ponderais decorrente de cirurgias bariátricas. |
| Complexidade: | AC - Alta Complexidade |
| Modalidade: | 02-Hospitalar |
| Instrumento de Registro: | 03-AIH (Proc. Principal) |
| Tipo de Financiamento: | 04-Fundo de Ações Estratégicas e Compensação (FAEC) |
| Valor Profissional SP: | R$ 550,00 |
| Valor Hospitalar SH: | R$ 502,20 |
| Total Hospitalar: | R$ 1052,20 |
| Atributo Complementar: | Inclui valor da anestesia/Admite permanência à maior/CNRAC |
| Sexo: | Ambos |
| Idade Mínima: | 18 anos |
| Idade Máxima: | 110 anos |
| Media Permanência: | 2 |
| Quantidade Máxima: | 1 |
| Pontos: | 250 |
| CBO: | 225235 - Médico cirurgião plástico |
| CID: | E66.0, E66.2, E66.8, E66.9 |
| Habilitação: | 02.02 - Serviço de Alta Complexidade ao Paciente Portador de Obesidade |
| 02.03 - Assistência de Alta Complexidade ao Indivíduo com Obesidade. | |
| Especialidade do Leito: | 01 - Leito Cirúrgico |
| Serviço/Classificação | 127- Serviço de Atenção à Obesidade - 001 Tratamento clínico, cirúrgico, reparador e acompanhamento ao paciente com obesidade. |
| Procedimento: 04.13.04.007-0 | DERMOLIPECTOMIA CRURAL PÓS-CIRURGIA BARIÁTRICA |
| CID: | E66.0, E66.2, E66.8, E66.9 |
| Idade Mínima: | 18 anos |
| Idade máxima: | 110 anos |
| Habilitação: | 02.03 - Assistência de Alta Complexidade ao Indivíduo com Obesidade. |
| Serviço/Classificação | 127- Serviço de Atenção à Obesidade - 001 Tratamento clínico, cirúrgico, reparador e acompanhamento ao paciente com obesidade. |
| Procedimento: 04.13.04.006-2 | DERMOLIPECTOMIA BRAQUIAL PÓS-BARIÁTRICA |
| CID: | E66.0, E66.2, E66.8, E66.9 |
| Idade Mínima: | 18 anos |
| Idade máxima: | 110 anos |
| Habilitação: | 02.03 - Assistência de Alta Complexidade ao Indivíduo com Obesidade. |
| Serviço/Classificação | 127- Serviço de Atenção à Obesidade - 001 Tratamento clínico, cirúrgico, reparador e acompanhamento ao paciente com obesidade. |
| Procedimento: 04.13.04.008-9 | MAMOPLASTIA PÓS-CIRURGIA BARIÁTRICA |
| CID: | E66.0, E66.2, E66.8, E66.9 |
| Idade Mínima: | 18 anos |
| Idade máxima: | 110 anos |
| Habilitação: | 02.03 - Assistência de Alta Complexidade ao Indivíduo com Obesidade. |
| Serviço/Classificação | 127- Serviço de Atenção à Obesidade - 001 Tratamento clínico, cirúrgico, reparador e acompanhamento ao paciente com obesidade. |
| Procedimento:04 .15.02.001-8 | PROCEDIMENTOS SEQUENCIAIS DE CIRURGIA PLÁSTICA REPARADORA PÓS-CIRURGIA BARIÁTRICA |
| CID: | E66.0, E66.2, E66.8, E66.9 |
| Idade Mínima: | 18 anos |
| Idade máxima: | 110 anos |
| Habilitação: | 02.03 - Assistência de Alta Complexidade ao Indivíduo com Obesidade. |
| Serviço/Classificação | 127- Serviço de Atenção à Obesidade - 001 Tratamento clínico, cirúrgico, reparador e acompanhamento ao paciente com obesidade. |
ANEXO 6 DO ANEXO IV
INDICADORES DE QUALIDADE (Origem: PRT MS/GM 389/2014, Anexo 2)
INDICADORES DE QUALIDADE
(Redação dada pela PRT GM/MS n° 1675 de 07.06.2018)
1- Proporção de pacientes em tratamento conservador (pré-dialítico) com Hemoglobina (Hb)³10 mg/dl e HB£12 mg/dl (Redação dada pela PRT GM/MS n° 1675 de 07.06.2018)
A) CÁLCULO:
No de pacientes em tratamento conservador com Hb³10 mg/dl e HB£12 mg/d mg/dl/ No total de pacientes em tratamento conservador X 101
B) FREQUÊNCIA: Trimestral
2- Proporção de pacientes em tratamento conservador (pré-dialítico) com a dosagem de fósforo (P)³2,5 mg/dl e P£4,5 mg/dl (Redação dada pela PRT GM/MS n° 1675 de 07.06.2018)
A) CÁLCULO:
Nº de pacientes em tratamento conservador com P > 2,5 e < 4,5 mg/dl/ Nº total de pacientes em tratamento conservador X 101
B) FREQUÊNCIA: Trimestral
3- Proporção de pacientes que iniciaram o tratamento hemodialítico com a FAV (Redação dada pela PRT GM/MS n° 1675 de 07.06.2018)
A) CÁLCULO:
Nº de pacientes que iniciaram o tratamento hemodialítico com a FAV/ Nº total de pacientes em tratamento hemodialítico X 100
B) FREQUÊNCIA: Mensal
4- Proporção de pacientes que iniciaram tratamento hemodialítico sem FAV e em 30 dias realizou a FAV. (Redação dada pela PRT GM/MS n° 1675 de 07.06.2018)
A) CÁLCULO:
Nº de pacientes que iniciaram tratamento hemodialítico sem FAV e em 30 dias realizou a FAV/ Nº total de pacientes que entraram sem FAV X 100
B) FREQUÊNCIA: Mensal
5- Proporção de pacientes em tratamento conservador (pré-dialítico) que abandonaram o tratamento (Redação dada pela PRT GM/MS n° 1675 de 07.06.2018)
A) CÁLCULO:
Nº de pacientes em tratamento conservador com abandono de tratamento/ Nº total de pacientes em tratamento conservador X 101
B) FREQUÊNCIA: Anual
6- Proporção de pessoas em diálise peritoneal (Redação dada pela PRT GM/MS n° 1675 de 07.06.2018)
A) CÁLCULO:
Nº de pacientes em diálise peritoneal/ Nº total de pacientes em tratamento em diálise X 101
B) FREQUÊNCIA: Trimestral
7- Taxa de hospitalização dos pacientes por intercorrência clínica: (Redação dada pela PRT GM/MS n° 1675 de 07.06.2018)
A) CÁLCULO:
Nº de pacientes internados por intercorrência clínica em hemodiálise/ Nº total de pacientes em tratamento por hemodiálise X 100 OU Nº de pacientes internados por intercorrência clínica em CAPD e DPA
OU
Nº total de pacientes em tratamento por CAPD e DPA X 101
B) FREQUÊNCIA: Mensal
8- Proporção de pacientes em hemodiálise em uso de cateter de curta duração por mais de 3 meses (Redação dada pela PRT GM/MS n° 1675 de 07.06.2018)
A) CÁLCULO:
Nº pacientes em HD em uso de cateter venoso central de curta duração/ Nº total de pacientes em tratamento de HD
B) FREQUÊNCIA: Mensal
9- Taxa de mortalidade de pacientes em diálise (Redação dada pela PRT GM/MS n° 1675 de 07.06.2018)
A) CÁLCULO:
Nº de óbitos de pacientes em diálise/ Nº total de pacientes em diálise X 101
B) FREQUÊNCIA: Anual
10- Número de soroconversão para Hepatite C em pacientes submetidos à Hemodiálise (Redação dada pela PRT GM/MS n° 1675 de 07.06.2018)
A) CÁLCULO:
Nº absoluto de casos com soroconversão para Hepatite C
a) Frequência: Trimestral
11- Incidência em peritonite em pacientes em diálise peritoneal (Redação dada pela PRT GM/MS n° 1675 de 07.06.2018)
A) CÁLCULO:
Nº pacientes em diálise peritoneal com peritonite diagnosticada/ Nº total de pacientes em tratamento em DP X 100
B) FREQUÊNCIA: Trimestral
12- Proporção de pacientes com Hb > 10 g/dl e < 12,0 g/dl em diálise (Redação dada pela PRT GM/MS n° 1675 de 07.06.2018)
A) CÁLCULO:
Nº de pacientes em diálise com Hb > 10 e < 12 g/dl/ Nº total de pacientes em diálise X 101
B) FREQUÊNCIA: Trimestral
13- Proporção de pacientes em diálise com Fósforo (P) >3,5 e < 5,5 mg/dl (Redação dada pela PRT GM/MS n° 1675 de 07.06.2018)
A) CÁLCULO:
Nº de pacientes com P > 3,5 e < 5,5 mg/dl/ Nº total de pacientes em diálise X 101
B) FREQUÊNCIA: Trimestral
14- Proporção de pacientes em tratamento dialítico com Albumina³3,0 mg/dl (Redação dada pela PRT GM/MS n° 1675 de 07.06.2018)
A) CÁLCULO:
Nº pacientes em tratamento dialítico com Ab³3,0 g/dl/ Nº total de pacientes em tratamento X 100
B) FREQUÊNCIA: Trimestral
15- Proporção de pacientes em Diálise com PTH > 600 pg/ml (Redação dada pela PRT GM/MS n° 1675 de 07.06.2018)
A) CÁLCULO:
Nº de pacientes em Diálise com PTH > 600 pg/ml/ Nº total de pacientes em Diálise X 101
B) FREQUÊNCIA: Trimestral
16- Proporção de pacientes em Hemodiálise com KTV > 1,3 (Redação dada pela PRT GM/MS n° 1675 de 07.06.2018)
A) CÁLCULO:
Nº de pacientes em Hemodiálise com KTV > 1,3/ Nº total de pacientes em Hemodiálise X 101
B) FREQUÊNCIA: Mensal
17- Proporção de pacientes com mais de 6 meses de tratamento dialítico, aptos para o transplante e inscritos na CNCDO (Redação dada pela PRT GM/MS n° 1675 de 07.06.2018)
A) CÁLCULO:
Nº de pacientes com mais de 6 meses de tratamento dialítico, aptos para o transplante na e inscritos na CNCDO/ Nº total de pacientes com mais de 6 meses de tratamento dialítico e aptos para o transplante X 101
B) FREQUÊNCIA: Mensal (Redação dada pela PRT GM/MS n° 1675 de 07.06.2018)
ANEXO 7 DO ANEXO IV
SERVIÇO ESPECIALIZADO 130 - ATENÇÃO À DOENÇA RENAL CRÔNICA (Origem: PRT MS/GM 389/2014, Anexo 5)
SERVIÇO ESPECIALIZADO 130 - ATENÇÃO À DOENÇA RENAL CRÔNICA
| ESCRIÇÃO DO SERVIÇO | CÓD. CLASS | DESCRIÇÃO DA CLASSIFICAÇÃO | GRUPO | CBO | DESCRIÇÃO | |
|---|---|---|---|---|---|---|
| 130 | ATENÇÃO À DOENÇA RENAL CRÔNICA | 001 | TRATAMENTO DIALÍTICO - HEMODIÁLISE | 1 | 2235-05 | Enfermeiro |
| 2235-35 | Enfermeiro nefrologista | |||||
| 2237-10 | Nutricionista | |||||
| 2251-09 | Médico nefrologista | |||||
| 2515-10 | Psicólogo clínico | |||||
| 2516-05 | Assistente social | |||||
| 3222-05 | Técnico de enfermagem | |||||
| 003 | CONFECÇÃO INTERVENÇÃO DE ACESSOS PARA DIÁLIS | 1 | 2251-09 | Médico nefrologista | ||
| 2252-03 | Médico cirurgião vascular | |||||
| 2252-10 | Médico cirurgião cardiovascular | |||||
| 2252-25 | Médico cirurgião geral | |||||
| 004 | TRATAMENTO NEFROLOGIA EM GERAL | 1 | 2251-09 | Médico nefrologista | ||
| 2235-05 | Enfermeiro | |||||
| 005 | TRATAMENTO DIALÍTICO- PERITONEA | 1 | 2235-35 | Enfermeiro Nefrologista | ||
| 2237-10 | Nutricionista | |||||
| 2251-09 | Médico nefrologista | |||||
| 2515-10 | Psicólogo clínico | |||||
| 2516-05 | Assistente social | |||||
| 3222-05 | Técnico de enfermagem | |||||
| 006 | TRATAMENTO PRÉ DIALÍTICO | 1 | 2235-05 | Enfermeiro | ||
| 2237-10 | Nutricionista | |||||
| 2251-09 | Médico nefrologista | |||||
| 2515-10 | Psicólogo clínico | |||||
| 2516-05 | Assistente social | |||||
| 3222-05 | Técnico de enfermagem |
ANEXO 8 DO ANEXO IV
AVALIAÇÃO E MONITORAMENTO (Origem: PRT MS/GM 571/2013, Anexo 1)
Avaliação e Monitoramento
Abaixo, segue sugestão de indicadores que podem ser utilizados no monitoramento e na avaliação do cuidado ao tabagista. Porém, outros indicadores poderão ser definidos e pactuados localmente.
1. Proporção de usuários tabagistas cadastrados: Número de usuários tabagistas ≥ 18 anos cadastrados, em determinado local e período / Número estimado* de usuários tabagistas ≥ 18 anos no mesmo local e período x 100
Fonte: Cadastro Individual do Sistema de Coleta Simplificada do e-SUS (numerador) e VIGITEL e Cadastro Individual do Sistema de Coleta Simplificada do e-SUS (denominador)
*número estimado de usuários tabagistas na área coberta pela equipe de atenção básica = Pessoas cadastradas na área coberta pela equipe x parâmetro de prevalência estadual / 100.
2. Número de grupos de tratamento do tabagista realizados: Total de atendimentos em grupo realizados para usuários de tabaco e dependência química*, em determinado local e período.
Fonte: Mapa de atividade coletiva do Sistema de Coleta Simplificada do e-SUS
3. Proporção de usuários tabagistas participantes de atendimento em grupo: Número de usuários que participaram de atendimento em grupo para usuário de tabaco e dependência química* em determinado local período/ Número de usuários tabagistas no mesmo local período x 100
Fonte: Mapa de atividade coletiva do Sistema de Coleta Simplificada do e-SUS (numerador) e Cadastro Individual do Sistema de Coleta Simplificada do e-SUS (denominador)
*quando a opção "público alvo" está marcada como "usuário de tabaco" e a opção "práticas/temas para a saúde" está marcada como "dependência química (tabaco, álcool e outras drogas)".
Além dos indicadores acima descritos, que podem ser extraídos do Sistema de Coleta Simplificada do e-SUS, sugere-se os indicadores abaixo para acompanhamento da equipe:
4. Proporção de fumantes que deixaram de fumar: Número de fumantes sem fumar na 4ª sessão estruturada/ Número de fumantes atendidos na 1ª sessão x 100
5. Proporção de fumantes que abandonaram o tratamento: Número de fumantes atendidos na 1ª sessão estruturada - Número de fumantes atendidos na 4ª sessão estruturada/ Número de fumantes atendidos na 1ª sessão estruturada x 100.
*quando a opção "público alvo" está marcada como "usuário de tabaco" e a opção "práticas/temas para a saúde" está marcada como "dependência química (tabaco, álcool e outras drogas)".
ANEXO 9 DO ANEXO IV
CONTROLE DE QUALIDADE DO EXAME CITOPATOLÓGICO CERVICO VAGINAL (Origem: PRT MS/GM 3388/2013, Anexo 1)
Controle de qualidade do exame citopatológico cervico vaginal
Procedimento |
02.03.01.007-8 Controle de qualidade do exame citopatológico cervico vaginal. |
Descrição |
Consiste na revisão de lâminas por laboratório diferente daquele que realizou o exame citopatológico de rotina para detectar as diferenças de interpretação dos critérios citomorfológicos e reduzir o percentual dos casos falso-negativos, falso-positivos e insatisfatórios para rastreio da s lesões pré-neoplásicas e câncer de colo de útero. |
Complexidade |
MC - Média Complexidade |
Modalidade |
01 - Ambulatorial |
Instrumento de Registro |
02 - BPA (Individualizado) |
Atributos Complementares |
023-Registro no SISCOLO; 040 - Registro no SISCAN |
Tipo de Financiamento |
Fundo de Ações Estratégicas e Compensação (FAEC) |
Subtipo de Financiamento |
0057- Controle de qualidade do exame citopatológico do colo de útero |
Valor Ambulatorial SA |
R$ 8,96 |
Valor Ambulatorial Total |
R$ 8,96 |
Valor Hospitalar SP |
R$ 0,00 |
Valor Hospitalar SH |
R$ 0,00 |
Total Hospitalar |
R$ 0,00 |
Quantidade Máxima |
1 |
Sexo |
Feminino |
Idade Mínima |
10 anos |
Idade Máxima |
130 anos |
CBO |
2211-05, 2212-05, 2234-15, 2251-48, 2253-05, 2253-35 |
Serviço / classificação |
120 - Serviço de diagnóstico por anatomia patológica e/ ou citologia - 003 - Monitoramento externo da qualidade dos exames citopatológicos do colo do útero. |
Habilitação |
32.03- Laboratório de monitoramento externo de qualidade de exames citopatológicos do colo de útero - Tipo II |
ANEXO 10 DO ANEXO IV
EXAME DO CITOPATOLÓGICO CERVICO VAGINAL/MICROFLORA - RASTREAMENTO (Origem: PRT MS/GM 3388/2013, Anexo 2)
Exame do citopatológico cervico vaginal/microflora - Rastreamento
| Procedimento | 02.03.01.008-6 Exame do citopatológico cervico vaginal/microflora - Rastreamento |
| Descrição | Consiste na análise microscópica de material coletado do colo do útero. Indicado para todas as mulheres com idade entre 25 e 64 anos e vida sexual ativa, para o rastreio das lesões pré-neoplásicas e câncer de colo do útero. |
| Complexidade | MC - Média Complexidade |
| Modalidade | 01 - Ambulatorial |
| Instrumento de Registro | 02 - BPA (Individualizado) |
| Atributo Complementar | 023- Registro no SISCOLO, 040 - Registro no SISCAN |
| Tipo de Financiamento | Fundo de Ações Estratégicas e Compensação (FAEC) |
| Subtipo de Financiamento | 0057- Controle de qualidade do exame citopatológico do colo de útero |
| Valor Ambulatorial SA | R$7,30 |
| Valor Ambulatorial Total | R$7,30 |
| Valor Hospitalar SP | R$0,00 |
| Valor Hospitalar SH | R$0,00 |
| Total Hospitalar | R$0,00 |
| Quantidade Máxima | 1 |
| Sexo | Feminino |
| Idade Mínima | 25 anos |
| Idade Máxima | 64 anos |
| CBO | 2211-05, 2212-05, 2234-15, 2251-48, 2253-05, 2253-35 |
| Serviço / Classificação | 120 - Serviço de diagnóstico por anatomia patológica e/ ou citologia - 002 - Exames citopatológicos; 120 - Serviço de Diagnóstico por Anatomia Patológica e/ou Citopatologia - 003 - Monitoramento externo da qualidade dos exames citopatológico do colo do útero. |
| Habilitação | 32.02- Laboratório de exames citopatológicos de colo de útero - Tipo I |
| 32.03- Laboratório de monitoramento externo de qualidade de exames citopatológicos do colo de útero - Tipo II |
ANEXO 11 DO ANEXO IV
EXAME DO CITOPATOLÓGICO CERVICO VAGINAL/MICROFLORA (Origem: PRT MS/GM 3388/2013, Anexo 3)
Exame do citopatológico cervico vaginal/microflora
| Procedimento | 02.03.01.001-9 Exame do citopatológico cervico vaginal/microflora |
| Descrição | Consiste na análise microscópica de material coletado do colo do útero. Indicado para mulheres com vida sexual ativa, para diagnóstico das lesões pré-neoplásicas e câncer de colo do útero. |
| Valor Ambulatorial SA | R$6,97 |
| Valor Ambulatorial Total | R$6,97 |
| Quantidade Máxima | 1 |
| Atributo complementar | 040 - Registro no SISCAN |
| CBO | 2211-05, 2212-05, 2234-15, 2251-48, 2253-05, 2253-35 |
| Serviço / Classificação | Incluir: 120 - Serviço de diagnóstico por anatomia patológica e/ ou citologia - 003 - Monitoramento externo da qualidade dos exames citopatológico do colo do útero. |
| Habilitação | 32.02- Laboratório de exames citopapatológicos do colo de útero - Tipo I |
| 32.03- Laboratório de monitoramento externo de qualidade de exames citopatológicos do colo de útero - Tipo II |
ANEXO 12 DO ANEXO IV
FORMULÁRIO PARA HABILITAÇÃO EM ATENÇÃO ESPECIALIZADA EM DRC
(Redação dada pela PRT GM/MS n° 1675 de 07.06.2018)
(Este formulário estará disponível no Sistema de Apoio à Implementação de Políticas de Saúde - SAIPS)
Solicitação de habilitação para: (Redação dada pela PRT GM/MS n° 1675 de 07.06.2018)
( ) Atenção Especializada em DRC com hemodiálise - código 15.04
( ) Atenção Especializada em DRC com diálise peritoneal - código 15.05
( ) Atenção Ambulatorial Especializada em DRC nos estágios 3, 4 e 5 (Pré-Dialítico) - código 15.06
Informações gerais: (Redação dada pela PRT GM/MS n° 1675 de 07.06.2018)
1 - Informar o número de máquinas de hemodiálise: (Redação dada pela PRT GM/MS n° 1675 de 07.06.2018)
2 - Informar o número de máquinas de hemodiálise reserva: (Redação dada pela PRT GM/MS n° 1675 de 07.06.2018)
3 - Informar o número de turnos de atendimento: (Redação dada pela PRT GM/MS n° 1675 de 07.06.2018)
4 - Informar o número de pacientes em acompanhamento multiprofissional nos estágios clínicos 4 e 5 (pré-diálise): (Redação dada pela PRT GM/MS n° 1675 de 07.06.2018)
5 - Informar o número de pacientes adultos em hemodiálise: (Redação dada pela PRT GM/MS n° 1675 de 07.06.2018)
6 - Informar o número de pacientes pediátricos em hemodiálise: (Redação dada pela PRT GM/MS n° 1675 de 07.06.2018)
7 - Informar o número de pacientes com sorologia positiva para HIV, hepatite B ou hepatite C em hemodiálise: (Redação dada pela PRT GM/MS n° 1675 de 07.06.2018)
8 - Informar o número de pacientes em Diálise Peritoneal Automatizada (DPA): (Redação dada pela PRT GM/MS n° 1675 de 07.06.2018)
9 - Informar o número de pacientes em Diálise Peritoneal Ambulatorial Contínua (DPAC): (Redação dada pela PRT GM/MS n° 1675 de 07.06.2018)
10 - Informar o número de pacientes em Diálise Peritoneal Intermitente (DPI): (Redação dada pela PRT GM/MS n° 1675 de 07.06.2018)
11 - O estabelecimento de saúde possui licença de funcionamento vigente? Caso o serviço seja público deve ter a cópia do parecer técnico conclusivo da situação encontrada que deverá ser anexado ao processo. (Redação dada pela PRT GM/MS n° 1675 de 07.06.2018)
( ) Sim ( ) Não
12 - O estabelecimento de saúde conta com parecer favorável da vigilância sanitária local e está de acordo com a RDC nº 11, de 13 de março de 2014 da ANVISA ou a que vier substituir? (Redação dada pela PRT GM/MS n° 1675 de 07.06.2018)
( ) Sim ( ) Não
13 - O estabelecimento de saúde possui serviço de diagnose para que seja garantida a execução dos exames laboratoriais (análises clínicas)? (Redação dada pela PRT GM/MS n° 1675 de 07.06.2018)
( ) Sim ( ) Não, referencia para:________________________CNES: ________
14 - O estabelecimento de saúde possui serviço de diagnose para que seja garantida a execução dos exames de imagem (Raio X e ultrassonografia)? (Redação dada pela PRT GM/MS n° 1675 de 07.06.2018)
( ) Sim ( ) Não, referencia para:________________________CNES:_________
15 - O estabelecimento de saúde possui sala amarela para o atendimento dos pacientes com sorologia positiva em hepatite B?
( ) Sim ( ) Não, referencia para:________________________CNES: ________
( ) Não se aplica (Redação dada pela PRT GM/MS n° 1675 de 07.06.2018)
16 - O estabelecimento de saúde possui serviço próprio para confecção da fistula arterio-venosa ou implante de cateter para diálise peritoneal? (Redação dada pela PRT GM/MS n° 1675 de 07.06.2018)
( ) Sim ( ) Não, referencia para:________________________CNES:_________
( ) Não de aplica
17 - O estabelecimento de saúde possui serviço de internação próprio para os casos que necessitem de internação por intercorrências decorrentes do tratamento dialítico? (hospital de retaguarda). (Redação dada pela PRT GM/MS n° 1675 de 07.06.2018)
( ) Sim ( ) Não, referencia para:________________________CNES:_________
( ) Não de aplica
18 - Foi estabelecida, por meio da central de regulação de urgência e emergência, a transferência do paciente em serviço de urgência móvel? (Redação dada pela PRT GM/MS n° 1675 de 07.06.2018)
( ) Sim ( ) Não
Equipe multiprofissional: (Redação dada pela PRT GM/MS n° 1675 de 07.06.2018)
19 - O estabelecimento de saúde habilitado como Atenção Ambulatorial Especializada em DRC nos estágios 3, 4 e 5 (pré-dialítico) - código 15.06 - possui equipe mínima de acordo com o proposto nesta Portaria? (Redação dada pela PRT GM/MS n° 1675 de 07.06.2018)
( ) Sim ( ) Não ( ) Não se aplica
1.Nome do médico nefrologista:
2.Nome do enfermeiro:
3.Nome do nutricionista:
4.Nome do psicólogo:
5.Nome do assistente social:
20 - O estabelecimento de saúde habilitado como Atenção Especializada em DRC com hemodiálise (código 15.04) possui equipe mínima de acordo com o proposto nesta Portaria? (Redação dada pela PRT GM/MS n° 1675 de 07.06.2018)
( ) Sim ( ) Não ( ) Não se aplica
1.Nome do médico nefrologista responsável técnico:
2.Nome do médico nefrologista:
3.Nome do enfermeiro nefrologista responsável técnico:
4.Nome do enfermeiro nefrologista:
5.Nome do nutricionista:
6.Nome do psicólogo:
Nome do assistente social:
Relação com os nomes dos técnicos de enfermagem:
21 - O estabelecimento de saúde habilitado como Atenção Especializada em DRC com diálise peritoneal (código 15.05) possui equipe mínima de acordo com o proposto nesta Portaria? (Redação dada pela PRT GM/MS n° 1675 de 07.06.2018)
( ) Sim ( ) Não ( ) Não se aplica
1.Nome do médico nefrologista responsável técnico:
2.Nome do enfermeiro nefrologista responsável técnico:
3.Nome do nutricionista:
4.Nome do psicólogo:
5.Nome do assistente social:
6.Relação com os nomes dos técnicos de enfermagem:
22 - A operação do Sistema de Tratamento e Distribuição de Água para Hemodiálise (SADTH) é realizado por empresa terceirizada? (Redação dada pela PRT GM/MS n° 1675 de 07.06.2018)
( ) Sim ( ) Não
23 - Informar o nome da empresa, caso o serviço seja terceirizado:
Nome:________________________________________CNPJ: ____________
24 - Informar se o estabelecimento de saúde habilitado como Atenção Especializada em DRC com Hemodiálise (código 15.04) obedece, no mínimo, a seguinte proporção: (Redação dada pela PRT GM/MS n° 1675 de 07.06.2018)
1 (um) médico nefrologista para cada 50 (cinquenta) pacientes, em cada turno.
( ) Sim ( ) Não ( ) Não se aplica
1 (um) enfermeiro para cada 50 (cinquenta) pacientes, em cada turno.
( ) Sim ( ) Não ( ) Não se aplica
1 (um) técnico de enfermagem para cada 6 (seis) pacientes em cada turno.
( ) Sim ( ) Não ( ) Não se aplica
25 - Informar se o estabelecimento de saúde habilitado como Atenção Especializada em DRC com Diálise Peritoneal (código 15.05) obedece, no mínimo, a seguinte proporção: (Redação dada pela PRT GM/MS n° 1675 de 07.06.2018)
1 (um) médico nefrologista (um) para cada 50 (cinquenta) pacientes.
( ) Sim ( ) Não ( ) Não se aplica
1 (um) enfermeiro, para cada 50 (cinquenta) pacientes.
( ) Sim ( ) Não ( ) Não se aplica
26 - Anexar os seguintes documentos: (Redação dada pela PRT GM/MS n° 1675 de 07.06.2018)
1.Resolução da Comissão Intergestores Bipartite (CIB) ou, no caso do Distrito Federal, do Colegiado de Gestão da Secretaria de Saúde (CGSES/DF) ou da Comissão Intergestores Regional (CIR), conforme deliberação em CIB, contendo:
1.tipo de habilitação com o respectivo código de habilitação, nome do estabelecimento de saúde e CNES.
2.valor do impacto financeiro mensal e anual segundo os valores dos procedimentos da Tabela de Procedimentos, Medicamentos, Órteses/Próteses e Materiais Especiais do SUS.
2.Memória de cálculo com o valor do impacto financeiro mensal e anual.
3.Relatório da vigilância sanitária local com parecer favorável para a habilitação, de acordo com a RDC nº 11, de 13 de março de 2014 da ANVISA ou a que vier substituir.
4.Cópia da licença de funcionamento vigente. (Redação dada pela PRT GM/MS n° 1675 de 07.06.2018)
ANEXO V
Rede de Atenção Psicossocial (RAPS) (Origem: PRT MS/GM 3088/2011)
Art. 1º Fica instituída a Rede de Atenção Psicossocial (RAPS), cuja finalidade é a criação, ampliação e articulação de pontos de atenção à saúde para pessoas com sofrimento ou transtorno mental, incluindo aquelas com necessidades decorrentes do uso de crack, álcool e outras drogas, no âmbito do Sistema Único de Saúde (SUS). (Origem: PRT MS/GM 3088/2011, Art. 1º)
TÍTULO I
DAS DISPOSIÇÕES GERAIS
Art. 2º Constituem-se diretrizes para o funcionamento da Rede de Atenção Psicossocial: (Origem: PRT MS/GM 3088/2011, Art. 2º)
I - respeito aos direitos humanos, garantindo a autonomia e a liberdade das pessoas; (Origem: PRT MS/GM 3088/2011, Art. 2º, I)
II - promoção da equidade, reconhecendo os determinantes sociais da saúde; (Origem: PRT MS/GM 3088/2011, Art. 2º, II)
III - combate a estigmas e preconceitos; (Origem: PRT MS/GM 3088/2011, Art. 2º, III)
IV - garantia do acesso e da qualidade dos serviços, ofertando cuidado integral e assistência multiprofissional, sob a lógica interdisciplinar; (Origem: PRT MS/GM 3088/2011, Art. 2º, IV)
V - atenção humanizada e centrada nas necessidades das pessoas; (Origem: PRT MS/GM 3088/2011, Art. 2º, V)
VI - diversificação das estratégias de cuidado; (Origem: PRT MS/GM 3088/2011, Art. 2º, VI)
VII - desenvolvimento de atividades no território, que favoreça a inclusão social com vistas à promoção de autonomia e ao exercício da cidadania; (Origem: PRT MS/GM 3088/2011, Art. 2º, VII)
VIII - desenvolvimento de estratégias de Redução de Danos; (Origem: PRT MS/GM 3088/2011, Art. 2º, VIII)
IX - ênfase em serviços de base territorial e comunitária, com participação e controle social dos usuários e de seus familiares; (Origem: PRT MS/GM 3088/2011, Art. 2º, IX)
X - organização dos serviços em rede de atenção à saúde regionalizada, com estabelecimento de ações intersetoriais para garantir a integralidade do cuidado; (Origem: PRT MS/GM 3088/2011, Art. 2º, X)
XI - promoção de estratégias de educação permanente; e (Origem: PRT MS/GM 3088/2011, Art. 2º, XI)
XII - desenvolvimento da lógica do cuidado para pessoas com sofrimento ou transtorno mental, incluindo aquelas com necessidades decorrentes do uso de crack, álcool e outras drogas, tendo como eixo central a construção do projeto terapêutico singular. (Origem: PRT MS/GM 3088/2011, Art. 2º, XII)
Art. 3º São objetivos gerais da Rede de Atenção Psicossocial: (Origem: PRT MS/GM 3088/2011, Art. 3º)
I - ampliar o acesso à atenção psicossocial da população em geral; (Origem: PRT MS/GM 3088/2011, Art. 3º, I)
II - promover o acesso das pessoas com sofrimento ou transtorno mental, incluindo aquelas com necessidades decorrentes do uso de crack, álcool e outras drogas e suas famílias aos pontos de atenção; e (Origem: PRT MS/GM 3088/2011, Art. 3º, II)
III - garantir a articulação e integração dos pontos de atenção das Redes de saúde no território, qualificando o cuidado por meio do acolhimento, do acompanhamento contínuo e da atenção às urgências. (Origem: PRT MS/GM 3088/2011, Art. 3º, III)
Art. 4º São objetivos específicos da Rede de Atenção Psicossocial: (Origem: PRT MS/GM 3088/2011, Art. 4º)
I - promover cuidados em saúde especialmente para grupos mais vulneráveis (crianças, adolescentes, jovens, pessoas em situação de rua e populações indígenas); (Origem: PRT MS/GM 3088/2011, Art. 4º, I)
II - prevenir o consumo e a dependência de crack, álcool e outras drogas; (Origem: PRT MS/GM 3088/2011, Art. 4º, II)
III - reduzir danos provocados pelo consumo de crack, álcool e outras drogas; (Origem: PRT MS/GM 3088/2011, Art. 4º, III)
IV - promover a reabilitação e a reinserção das pessoas com transtorno mental e incluindo aquelas com necessidades decorrentes do uso de crack, álcool e outras drogas na sociedade, por meio do acesso ao trabalho, renda e moradia solidária; (Origem: PRT MS/GM 3088/2011, Art. 4º, IV)
V - promover mecanismos de formação permanente aos profissionais de saúde; (Origem: PRT MS/GM 3088/2011, Art. 4º, V)
VI - desenvolver ações intersetoriais de prevenção e redução de danos em parceria com organizações governamentais e da sociedade civil; (Origem: PRT MS/GM 3088/2011, Art. 4º, VI)
VII - produzir e ofertar informações sobre direitos das pessoas com sofrimento ou transtorno mental, incluindo aquelas com necessidades decorrentes do uso de crack, álcool e outras drogas e seus familiares, medidas de prevenção e cuidado e os serviços disponíveis na rede; (Origem: PRT MS/GM 3088/2011, Art. 4º, VII)
VIII - regular e organizar as demandas e os fluxos assistenciais de seus pontos de atenção; e (Origem: PRT MS/GM 3088/2011, Art. 4º, VIII)
IX - monitorar e avaliar a qualidade dos serviços por meio de indicadores de efetividade e resolutividade da atenção. (Origem: PRT MS/GM 3088/2011, Art. 4º, IX)
Art. 5º A Rede de Atenção Psicossocial é constituída pelos seguintes componentes: (Origem: PRT MS/GM 3088/2011, Art. 5º)
I - Atenção Básica em saúde, formada pelos seguintes pontos de atenção: (Origem: PRT MS/GM 3088/2011, Art. 5º, I)
a) Unidade Básica de Saúde: (Origem: PRT MS/GM 3088/2011, Art. 5º, I, a)
b) (Redação dada pela PRT GM/MS nº 3588 de 21.12.2017) (Revogado pela PRT GM/MS n° 757 de 21.06.2023)
1. Equipes de Atenção Básica; (Origem: PRT MS/GM 3088/2011, Art. 5º, I, a, 1)
2. Equipes de Atenção Básica para populações específicas: (Origem: PRT MS/GM 3088/2011, Art. 5º, I, a, 2)
3. 1. Equipe de Consultório na Rua; (Origem: PRT MS/GM 3088/2011, Art. 5º, I, a, 2-A)
4. 2. Equipe de apoio aos serviços do componente Atenção Residencial de Caráter Transitório. (Origem: PRT MS/GM 3088/2011, Art. 5º, I, a, 2-A)
5. Núcleos de Apoio à Saúde da Família - NASF. (Origem: PRT MS/GM 3088/2011, Art. 5º, I, a, 3)
b) Centros de Convivência e Cultura; (Origem: PRT MS/GM 3088/2011, Art. 5º, I, b)
II - Atenção Psicossocial, formada pelos seguintes pontos de atenção: (Origem: PRT MS/GM 3088/2011, Art. 5º, II)
a) Centros de Atenção Psicossocial, nas suas diferentes modalidades. (Origem: PRT MS/GM 3088/2011, Art. 5º, II, a)
III - Atenção de Urgência e Emergência, formada pelos seguintes pontos de atenção: (Origem: PRT MS/GM 3088/2011, Art. 5º, III)
a) SAMU 192; (Origem: PRT MS/GM 3088/2011, Art. 5º, III, a)
b) Sala de Estabilização; (Origem: PRT MS/GM 3088/2011, Art. 5º, III, b)
c) UPA 24 horas; (Origem: PRT MS/GM 3088/2011, Art. 5º, III, c)
d) Portas hospitalares de atenção à urgência/pronto socorro em Hospital Geral; (Origem: PRT MS/GM 3088/2011, Art. 5º, III, d)
e) Unidades Básicas de Saúde, entre outros. (Origem: PRT MS/GM 3088/2011, Art. 5º, III, e)
IV - Atenção Residencial de Caráter Transitório, formada pelos seguintes pontos de atenção: (Origem: PRT MS/GM 3088/2011, Art. 5º, IV)
a) Unidade de Acolhimento; (Origem: PRT MS/GM 3088/2011, Art. 5º, IV, a)
b) Serviços de Atenção em Regime Residencial. (Origem: PRT MS/GM 3088/2011, Art. 5º, IV, b)
V - Atenção Hospitalar, formada pelos seguintes pontos de atenção: (Origem: PRT MS/GM 3088/2011, Art. 5º, V)
a) Leitos de psiquiatria em hospital geral; (Origem: PRT MS/GM 3088/2011, Art. 5º, V, a) (Repristinado pela PRT GM/MS n° 757 de 21.06.2023)
b) Serviço Hospitalar de Referência para Atenção às pessoas com sofrimento ou transtorno mental, incluindo aquelas com necessidades decorrentes do uso de crack, álcool e outras drogas (Leitos de Saúde Mental em Hospital Geral). (Origem: PRT MS/GM 3088/2011, Art. 5º, V, b) (Repristinado pela PRT GM/MS n° 757 de 21.06.2023)
c) (Redação dada pela PRT GM/MS nº 3588 de 21.12.2017) (Revogado pela PRT GM/MS n° 757 de 21.06.2023)
VI - Estratégias de Desinstitucionalização, formada pelo seguinte ponto de atenção: (Origem: PRT MS/GM 3088/2011, Art. 5º, VI)
a) Serviços Residenciais Terapêuticos. (Origem: PRT MS/GM 3088/2011, Art. 5º, VI, a)
VII - Estratégias de Reabilitação Psicossocial: (Origem: PRT MS/GM 3088/2011, Art. 5º, VII)
a) Iniciativas de trabalho e geração de renda, empreendimentos solidários e cooperativas sociais. (Origem: PRT MS/GM 3088/2011, Art. 5º, VII, a)
Art. 6º São pontos de atenção da Rede de Atenção Psicossocial na Atenção Básica em saúde os seguintes serviços: (Origem: PRT MS/GM 3088/2011, Art. 6º)
I - Unidade Básica de Saúde: serviço de saúde constituído por equipe multiprofissional responsável por um conjunto de ações de saúde, de âmbito individual e coletivo, que abrange a promoção e a proteção da saúde, a prevenção de agravos, o diagnóstico, o tratamento, a reabilitação, a redução de danos e a manutenção da saúde com o objetivo de desenvolver a atenção integral que impacte na situação de saúde e autonomia das pessoas e nos determinantes e condicionantes de saúde das coletividades; (Origem: PRT MS/GM 3088/2011, Art. 6º, I)
II - Equipes de Atenção Básica para populações em situações específicas: (Origem: PRT MS/GM 3088/2011, Art. 6º, II)
a) Equipe de Consultório na Rua: equipe constituída por profissionais que atuam de forma itinerante, ofertando ações e cuidados de saúde para a população em situação de rua, considerando suas diferentes necessidades de saúde, sendo responsabilidade dessa equipe, no âmbito da Rede de Atenção Psicossocial, ofertar cuidados em saúde mental, para: (Origem: PRT MS/GM 3088/2011, Art. 6º, II, a)
1. pessoas em situação de rua em geral; (Origem: PRT MS/GM 3088/2011, Art. 6º, II, a, 1)
2. pessoas com transtornos mentais; (Origem: PRT MS/GM 3088/2011, Art. 6º, II, a, 2)
3. usuários de crack, álcool e outras drogas, incluindo ações de redução de danos, em parceria com equipes de outros pontos de atenção da rede de saúde, como Unidades Básicas de Saúde, Centros de Atenção Psicossocial, Prontos-Socorros, entre outros. (Origem: PRT MS/GM 3088/2011, Art. 6º, II, a, 3)
b) equipe de apoio aos serviços do componente Atenção Residencial de Caráter Transitório: oferece suporte clínico e apoio a esses pontos de atenção, coordenando o cuidado e prestando serviços de atenção à saúde de forma longitudinal e articulada com os outros pontos de atenção da rede. (Origem: PRT MS/GM 3088/2011, Art. 6º, II, b)
III - Centro de Convivência Cultura: é unidade pública, articulada às Redes de Atenção à Saúde, em especial à Rede de Atenção Psicossocial, onde são oferecidos à população em geral espaços de sociabilidade, produção e intervenção na cultura e na cidade. (Origem: PRT MS/GM 3088/2011, Art. 6º, III)
§ 1º A Unidade Básica de Saúde, de que trata o inciso I deste artigo, como ponto de atenção da Rede de Atenção Psicossocial tem a responsabilidade de desenvolver ações de promoção de saúde mental, prevenção e cuidado dos transtornos mentais, ações de redução de danos e cuidado para pessoas com necessidades decorrentes do uso de crack, álcool e outras drogas, compartilhadas, sempre que necessário, com os demais pontos da rede. (Origem: PRT MS/GM 3088/2011, Art. 6º, § 1º)
§ 2º O Núcleo de Apoio à Saúde da Família, vinculado à Unidade Básica de Saúde, de que trata o inciso I deste artigo, é constituído por profissionais de saúde de diferentes áreas de conhecimento, que atuam de maneira integrada, sendo responsável por apoiar as Equipes de Saúde da Família, as Equipes de Atenção Básica para populações específicas e equipes da academia da saúde, atuando diretamente no apoio matricial e, quando necessário, no cuidado compartilhado junto às equipes da(s) unidade(s) na(s) qual(is) o Núcleo de Apoio à Saúde da Família está vinculado, incluindo o suporte ao manejo de situações relacionadas ao sofrimento ou transtorno mental incluindo os problemas relacionados ao uso de crack, álcool e outras drogas. (Origem: PRT MS/GM 3088/2011, Art. 6º, § 2º)
§ 3º Quando necessário, a Equipe de Consultório na Rua, de que trata a alínea "a" do inciso II deste artigo, poderá utilizar as instalações das Unidades Básicas de Saúde do território. (Origem: PRT MS/GM 3088/2011, Art. 6º, § 3º)
§ 4º Os Centros de Convivência e Cultura, de que trata o inciso III deste artigo, são estratégicos para a inclusão social das pessoas com sofrimento ou transtorno mental, incluindo aquelas com necessidades decorrentes do uso de crack, álcool e outras drogas, por meio da construção de espaços de convívio e sustentação das diferenças na comunidade e em variados espaços da cidade. Os Centros de Convivência serão normatizados por portaria específica. (Origem: PRT MS/GM 3088/2011, Art. 6º, § 4º)
Art. 7º Os Centros de Atenção Psicossocial nas suas diferentes modalidades, são serviços de saúde de caráter aberto e comunitário que compõe a Rede de Atenção Psicossocial. (Origem: PRT MS/GM 3088/2011, Art. 7º)
§ 1º O Centro de Atenção Psicossocial de que trata o caput deste artigo é constituído por equipe multiprofissional que atua sob a ótica interdisciplinar e realiza prioritariamente atendimento às pessoas com transtornos mentais graves e persistentes e às pessoas com sofrimento ou transtorno mental em geral, incluindo aquelas com necessidades decorrentes do uso de crack, álcool e outras drogas, em sua área territorial, seja em situações de crise ou nos processos de reabilitação psicossocial. (Origem: PRT MS/GM 3088/2011, Art. 7º, § 1º)
§ 2º As atividades no Centro de Atenção Psicossocial são realizadas prioritariamente em espaços coletivos (grupos, assembleias de usuários, reunião diária de equipe), de forma articulada com os outros pontos de atenção da rede de saúde e das demais redes. (Origem: PRT MS/GM 3088/2011, Art. 7º, § 2º)
§ 3º O cuidado, no âmbito do Centro de Atenção Psicossocial, é desenvolvido por intermédio de Projeto Terapêutico Singular, envolvendo em sua construção a equipe, o usuário e sua família. (Origem: PRT MS/GM 3088/2011, Art. 7º, § 3º)
§ 4º Os Centros de Atenção Psicossocial estão organizados nas seguintes modalidades: (Origem: PRT MS/GM 3088/2011, Art. 7º, § 4º)
I - CAPS I: atende pessoas de todas as faixas etárias que apresentam prioritariamente intenso sofrimento psíquico decorrente de transtornos mentais graves e persistentes, incluindo aqueles relacionados ao uso de substâncias psicoativas, e outras situações clínicas que impossibilitem estabelecer laços sociais e realizar projetos de vida. Indicado para Municípios ou regiões de saúde com população acima de quinze mil habitantes; (Origem: PRT MS/GM 3088/2011, Art. 7º, § 4º, I)
II - CAPS II: atende prioritariamente pessoas em intenso sofrimento psíquico decorrente de transtornos mentais graves e persistentes, incluindo aqueles relacionados ao uso de substâncias psicoativas, e outras situações clínicas que impossibilitem estabelecer laços sociais e realizar projetos de vida. Indicado para Municípios ou regiões de saúde com população acima de setenta mil habitantes; (Origem: PRT MS/GM 3088/2011, Art. 7º, § 4º, II)
III - CAPS III: atende prioritariamente pessoas em intenso sofrimento psíquico decorrente de transtornos mentais graves e persistentes, incluindo aqueles relacionados ao uso de substâncias psicoativas, e outras situações clínicas que impossibilitem estabelecer laços sociais e realizar projetos de vida. Proporciona serviços de atenção contínua, com funcionamento vinte e quatro horas, incluindo feriados e finais de semana, ofertando retaguarda clínica e acolhimento noturno a outros serviços de saúde mental, inclusive CAPS AD. Indicado para Municípios ou regiões de saúde com população acima de cento e cinquenta mil habitantes; (Origem: PRT MS/GM 3088/2011, Art. 7º, § 4º, III)
IV - CAPS AD: atende pessoas de todas as faixas etárias, que apresentam intenso sofrimento psíquico decorrente do uso de crack, álcool e outras drogas. Indicado para Municípios ou regiões de saúde com população acima de setenta mil habitantes; (Origem: PRT MS/GM 3088/2011, Art. 7º, § 4º, IV)
V - CAPS AD III: atende pessoas de todas as faixas etárias que apresentam intenso sofrimento psíquico decorrente do uso de crack, álcool e outras drogas. Proporciona serviços de atenção contínua, com funcionamento vinte e quatro horas, incluindo feriados e finais de semana, ofertando retaguarda clínica e acolhimento noturno. Indicado para Municípios ou regiões de saúde com população acima de cento e cinquenta mil habitantes; e (Origem: PRT MS/GM 3088/2011, Art. 7º, § 4º, V)
VI - CAPS i: atende crianças e adolescentes que apresentam prioritariamente intenso sofrimento psíquico decorrente de transtornos mentais graves e persistentes, incluindo aqueles relacionados ao uso de substâncias psicoativas, e outras situações clínicas que impossibilitem estabelecer laços sociais e realizar projetos de vida. Indicado para municípios ou regiões com população acima de setenta mil habitantes. (Origem: PRT MS/GM 3088/2011, Art. 7º, § 4º, VI)
VII -. (Redação dada pela PRT GM/MS nº 3588 de 21.12.2017) (Revogado pela PRT GM/MS n° 757 de 21.06.2023)
Art. 8º São pontos de atenção da Rede de Atenção Psicossocial na atenção de urgência e emergência o SAMU 192, Sala de Estabilização, UPA 24 horas, as portas hospitalares de atenção à urgência/pronto socorro, Unidades Básicas de Saúde, entre outros. (Origem: PRT MS/GM 3088/2011, Art. 8º)
§ 1º Os pontos de Atenção de Urgência e Emergência são responsáveis, em seu âmbito de atuação, pelo acolhimento, classificação de risco e cuidado nas situações de urgência e emergência das pessoas com sofrimento ou transtorno mental, incluindo aquelas com necessidades decorrentes do uso de crack, álcool e outras drogas. (Origem: PRT MS/GM 3088/2011, Art. 8º, § 1º)
§ 2º Os pontos de atenção da Rede de Atenção Psicossocial na Atenção de Urgência e Emergência deverão se articular com os Centros de Atenção Psicossocial, os quais realizam o acolhimento e o cuidado das pessoas em fase aguda do transtorno mental, seja ele decorrente ou não do uso de crack, álcool e outras drogas, devendo nas situações que necessitem de internação ou de serviços residenciais de caráter transitório, articular e coordenar o cuidado. (Origem: PRT MS/GM 3088/2011, Art. 8º, § 2º)
Art. 9º São pontos de atenção na Rede de Atenção Psicossocial na Atenção Residencial de Caráter Transitório os seguintes serviços: (Origem: PRT MS/GM 3088/2011, Art. 9º)
I - Unidade de Acolhimento: oferece cuidados contínuos de saúde, com funcionamento de vinte e quatro horas, em ambiente residencial, para pessoas com necessidade decorrentes do uso de crack, álcool e outras, de ambos os sexos, que apresentem acentuada vulnerabilidade social e/ou familiar e demandem acompanhamento terapêutico e protetivo de caráter transitório cujo tempo de permanência é de até seis meses; e (Origem: PRT MS/GM 3088/2011, Art. 9º, I)
II - Serviços de Atenção em Regime Residencial, entre os quais Comunidades Terapêuticas: serviço de saúde destinado a oferecer cuidados contínuos de saúde, de caráter residencial transitório por até nove meses para adultos com necessidades clínicas estáveis decorrentes do uso de crack, álcool e outras drogas. (Origem: PRT MS/GM 3088/2011, Art. 9º, II)
§ 1º O acolhimento na Unidade de Acolhimento será definido exclusivamente pela equipe do Centro de Atenção Psicossocial de referência que será responsável pela elaboração do projeto terapêutico singular do usuário, considerando a hierarquização do cuidado, priorizando a atenção em serviços comunitários de saúde. (Origem: PRT MS/GM 3088/2011, Art. 9º, § 1º)
§ 2º As Unidades de Acolhimento estão organizadas nas seguintes modalidades: (Origem: PRT MS/GM 3088/2011, Art. 9º, § 2º)
I - Unidade de Acolhimento Adulto, destinados a pessoas que fazem uso do crack, álcool e outras drogas, maiores de dezoito anos; e (Origem: PRT MS/GM 3088/2011, Art. 9º, § 2º, I)
II - Unidade de Acolhimento Infanto-Juvenil, destinadas a adolescentes e jovens (de doze até dezoito anos incompletos). (Origem: PRT MS/GM 3088/2011, Art. 9º, § 2º, II)
§ 3º Os serviços de que trata o inciso II deste artigo funcionam de forma articulada com: (Origem: PRT MS/GM 3088/2011, Art. 9º, § 3º)
I - a atenção básica, que apoia e reforça o cuidado clínico geral dos seus usuários; e (Origem: PRT MS/GM 3088/2011, Art. 9º, § 3º, I)
II - o Centro de Atenção Psicossocial, que é responsável pela indicação do acolhimento, pelo acompanhamento especializado durante este período e pelo planejamento da saída, em parceria com o Serviço de Atenção em Regime Residencial, e pelo seguimento do cuidado após a saída, bem como pela participação de forma ativa da articulação intersetorial para promover a reinserção do usuário na comunidade. (Origem: PRT MS/GM 3088/2011, Art. 9º, § 3º, II)
Art. 10. São pontos de atenção na Rede de Atenção Psicossocial na atenção hospitalar os seguintes serviços: (Origem: PRT MS/GM 3088/2011, Art. 10)
I - Leitos de Saúde Mental em Hospital Geral: oferece tratamento hospitalar para casos graves relacionados aos transtornos mentais e ao uso de álcool, crack e outras drogas, em especial de abstinências e intoxicações severas; (Origem: PRT MS/GM 3088/2011, Art. 10, I)
II - Serviço Hospitalar de Referência para atenção às pessoas com sofrimento ou transtorno mental, incluindo aquelas com necessidades decorrentes do uso de crack, álcool e outras drogas no Hospital Geral: oferece retaguarda clínica por meio de internações de curta duração, com equipe multiprofissional e sempre acolhendo os pacientes em articulação com os CAPS e outros serviços da Rede de Atenção Psicossocial para construção do Projeto Terapêutico Singular. (Origem: PRT MS/GM 3088/2011, Art. 10, II)
§ 1º A regulação do acesso aos leitos de que tratam os incisos I e II desse artigo deverá ser definida pelo gestor local segundo critérios de necessidade clínica e de gestão. (Origem: PRT MS/GM 3088/2011, Art. 10, § 1º)
§ 2º As internações de que tratam os serviços dos incisos I e II desse parágrafo deverão seguir as determinações da Lei nº 10.216, de 6 de abril de 2001. (Origem: PRT MS/GM 3088/2011, Art. 10, § 2º)
Art. 11. São pontos de atenção na Rede de Atenção Psicossocial nas Estratégias de Desinstitucionalização os Serviços Residenciais Terapêuticos, que são moradias inseridas na comunidade, destinadas a acolher pessoas egressas de internação de longa permanência (dois anos ou mais ininterruptos), egressas de hospitais psiquiátricos e hospitais de custódia, entre outros. (Origem: PRT MS/GM 3088/2011, Art. 11)
§ 1º O componente Estratégias de Desinstitucionalização é constituído por iniciativas que visam a garantir às pessoas com transtorno mental e com necessidades decorrentes do uso de crack, álcool e outras drogas, em situação de internação de longa permanência, o cuidado integral por meio de estratégias substitutivas, na perspectiva da garantia de direitos com a promoção de autonomia e o exercício de cidadania, buscando sua progressiva inclusão social. (Origem: PRT MS/GM 3088/2011, Art. 11, § 1º)
§ 1º-A Ficam mantidas as diretrizes e normas previstas para os Hospitais Psiquiátricos Especializados, constantes do Anexo XXV à Portaria de Consolidação GM/MS nº 5, de 28 de setembro de 2017. (Redação dada pela PRT GM/MS n° 757 de 21.06.2023, alterada pela PRT GM/MS n° 5.687 de 07.11.2024)
§ 1º-B Os Gestores Estaduais ou Municipais deverão apresentar, por meio de ofício ao Departamento de Saúde Mental, Álcool e outras Drogas - DESMAD/SAES/MS, em um prazo de 180 (cento e oitenta) dias, plano de desinstitucionalização de todas as pessoas internadas em condição de longa permanência em hospitais psiquiátricos. (Redação dada pela PRT GM/MS n° 757 de 21.06.2023, alterada pela PRT GM/MS n° 5.687 de 07.11.2024)
§ 2º O hospital psiquiátrico pode ser acionado para o cuidado das pessoas com transtorno mental nas regiões de saúde enquanto o processo de implantação e expansão da Rede de Atenção Psicossocial ainda não se apresenta suficiente, devendo estas regiões de saúde priorizar a expansão e qualificação dos pontos de atenção da Rede de Atenção Psicossocial para dar continuidade ao processo de substituição dos leitos em hospitais psiquiátricos. (Origem: PRT MS/GM 3088/2011, Art. 11, § 2º)
§ 2º-A Fica vedada qualquer ampliação do número de leitos por hospitais psiquiátricos além dos já cadastrados no CNES na competência de janeiro de 2018. (Redação dada pela PRT GM/MS n° 757 de 21.06.2023, alterada pela PRT GM/MS n° 5.687 de 07.11.2024)
§ 2º-B O fechamento dos leitos de hospitais psiquiátricos levará ao redirecionamento do recurso correspondente, por parte do Ministério da Saúde, para outras ações e serviços de saúde mental da Rede de Atenção Psicossocial (RAPS) no respectivo Estado, mediante pactuação na Comissão Intergestores Bipartite (CIB). (Redação dada pela PRT GM/MS n° 757 de 21.06.2023, alterada pela PRT GM/MS n° 5.687 de 07.11.2024)
§ 3º O Programa de Volta para Casa, enquanto estratégia de desinstitucionalização, é uma política pública de inclusão social que visa contribuir e fortalecer o processo de desinstitucionalização, instituída pela Lei nº 10.708, de 31 de julho de 2003, que provê auxílio reabilitação para pessoas com transtorno mental egressas de internação de longa permanência. (Origem: PRT MS/GM 3088/2011, Art. 11, § 3º)
Art. 12. O componente Reabilitação Psicossocial da Rede de Atenção Psicossocial é composto por iniciativas de geração de trabalho e renda, empreendimentos solidários e cooperativas sociais. (Origem: PRT MS/GM 3088/2011, Art. 12)
§ 1º As ações de caráter intersetorial destinadas à reabilitação psicossocial desenvolvidas em iniciativas de geração de trabalho e renda, empreendimentos solidários e cooperativas sociais têm como objetivo a inclusão produtiva, a formação e a qualificação para o trabalho de pessoas com transtorno mental, incluindo aquelas com necessidades decorrentes do uso de crack, álcool e outras drogas. (Origem: PRT MS/GM 3088/2011, Art. 12, § 1º)
§ 2º As iniciativas de geração de trabalho e renda, empreendimentos solidários e cooperativas sociais de que trata o §1º deste artigo devem articular sistematicamente as Redes de saúde e de economia solidária com os recursos disponíveis no território para garantir a melhoria das condições concretas de vida, ampliação da autonomia, contratualidade e inclusão social de usuários da rede e seus familiares. (Origem: PRT MS/GM 3088/2011, Art. 12, § 2º)
Art. 13. O processo de incentivo e habilitação dos pontos de atenção ficará submetidas aos critérios estabelecidos nesta normativa e em suas portarias específicas descrita no Anexo 1 do Anexo V . (Origem: PRT MS/GM 3088/2011, Art. 13)
Parágrafo Único. Situações excepcionais serão analisadas pela Área Técnica de Saúde Mental DAPES/SAS/MS, no sentido de se buscar a adequação às peculiaridades regionais, podendo realizar vistoria in loco a qualquer tempo. (Origem: PRT MS/GM 3088/2011, Art. 13, Parágrafo Único)
Art. 14. A operacionalização da implantação da Rede de Atenção Psicossocial se dará pela execução de cinco fases: (Origem: PRT MS/GM 3088/2011, Art. 14)
I - Fase I - Desenho Regional da Rede de Atenção Psicossocial: (Origem: PRT MS/GM 3088/2011, Art. 14, I)
a) realização pelo Colegiado de Gestão Regional (CGR) e pelo Colegiado de Gestão da Secretaria de Estado de Saúde do Distrito Federal (CGSES/DF), com o apoio da SES, de análise da situação de saúde das pessoas com sofrimento ou transtorno mental, incluindo aquelas com necessidades decorrentes do uso de crack, álcool e outras drogas, com dados primários, incluindo dados demográficos e epidemiológicos, dimensionamento da demanda assistencial, dimensionamento da oferta assistencial e análise da situação da regulação, da avaliação e do controle, da vigilância epidemiológica, do apoio diagnóstico, do transporte e da auditoria e do controle externo, entre outros; (Origem: PRT MS/GM 3088/2011, Art. 14, I, a)
b) pactuação do Desenho da Rede de Atenção Psicossocial no CGR e no CGSES/DF; (Origem: PRT MS/GM 3088/2011, Art. 14, I, b)
c) elaboração da proposta de Plano de Ação Regional, pactuado no CGR e no CGSES/DF, com a programação da atenção à saúde das pessoas com sofrimento ou transtorno mental e com necessidades decorrentes do uso de crack, álcool e outras drogas, incluindo as atribuições, as responsabilidades e o aporte de recursos necessários pela União, pelo Estado, pelo Distrito Federal e pelos Municípios envolvidos; na sequencia, serão elaborados os Planos de Ação Municipais dos Municípios integrantes do CGR; (Origem: PRT MS/GM 3088/2011, Art. 14, I, c)
d) estímulo à instituição do Fórum Rede de Atenção Psicossocial que tem como finalidade a construção de espaços coletivos plurais, heterogêneos e múltiplos para participação cidadã na construção de um novo modelo de atenção às pessoas com sofrimento ou transtorno mental e com necessidades decorrentes do uso de crack, álcool e outras drogas, mediante o acompanhamento e contribuição na implementação da Rede de Atenção Psicossocial na Região. (Origem: PRT MS/GM 3088/2011, Art. 14, I, d)
II - Fase II - adesão e diagnóstico: (Origem: PRT MS/GM 3088/2011, Art. 14, II)
a) apresentação da Rede de Atenção Psicossocial no Estado, Distrito Federal e nos Municípios; (Origem: PRT MS/GM 3088/2011, Art. 14, II, a)
b) apresentação e análise da matriz diagnóstica, conforme o Anexo 1 do Anexo V , na Comissão Intergestores Bipartite (CIB), no CGSES/DF e no CGR; (Origem: PRT MS/GM 3088/2011, Art. 14, II, b)
c) homologação da região inicial de implementação da Rede de Atenção Psicossocial na CIB e CGSES/DF; (Origem: PRT MS/GM 3088/2011, Art. 14, II, c)
d) instituição de Grupo Condutor Estadual da Rede de Atenção Psicossocial, formado pela SES, Conselho Nacional de Secretarias Municipais de Saúde (CONASEMS) e apoio institucional do Ministério da Saúde, que terá como atribuições: (Origem: PRT MS/GM 3088/2011, Art. 14, II, d)
1. mobilizar os dirigentes políticos do SUS em cada fase; (Origem: PRT MS/GM 3088/2011, Art. 14, II, d, 1)
2. apoiar a organização dos processos de trabalho voltados a implantação/implementação da rede; (Origem: PRT MS/GM 3088/2011, Art. 14, II, d, 2)
3. identificar e apoiar a solução de possíveis pontos críticos em cada fase; (Origem: PRT MS/GM 3088/2011, Art. 14, II, d, 3)
4. monitorar e avaliar o processo de implantação/implementação da rede. (Origem: PRT MS/GM 3088/2011, Art. 14, II, d, 4)
e) contratualização dos Pontos de Atenção; (Origem: PRT MS/GM 3088/2011, Art. 14, II, e)
f) qualificação dos componentes. (Origem: PRT MS/GM 3088/2011, Art. 14, II, f)
III - Fase 3 - Contratualização dos Pontos de Atenção: (Origem: PRT MS/GM 3088/2011, Art. 14, III)
a) elaboração do desenho da Rede de Atenção Psicossocial; (Origem: PRT MS/GM 3088/2011, Art. 14, III, a)
b) contratualização pela União, pelo Estado, pelo Distrito Federal ou pelo Município dos pontos de atenção da Rede de Atenção Psicossocial observadas as responsabilidades definidas para cada componente da Rede; (Origem: PRT MS/GM 3088/2011, Art. 14, III, b)
c) instituição do Grupo Condutor Municipal em cada Município que compõe o CGR, com apoio institucional da SES. (Origem: PRT MS/GM 3088/2011, Art. 14, III, c)
IV - Fase 4 - Qualificação dos componentes: (Origem: PRT MS/GM 3088/2011, Art. 14, IV)
a) realização das ações de atenção à saúde definidas para cada componente da Rede, previstas nos arts. 6º, 7º, 8º, 9º, 10, 11 e 12 do Anexo V ; e (Origem: PRT MS/GM 3088/2011, Art. 14, IV, a)
b) cumprimento das metas relacionadas às ações de atenção à saúde, que deverão ser definidas na matriz diagnóstica para cada componente da Rede serão acompanhadas de acordo com o Plano de Ação Regional e dos Planos de Ações Municipais. (Origem: PRT MS/GM 3088/2011, Art. 14, IV, b)
V - Fase 5 - Certificação: A certificação da Rede de Atenção Psicossocial será concedida pelo Ministério da Saúde aos gestores do SUS, em parceria com CONASS e CONASEMS, após a realização das ações de atenção à saúde previstas nos arts. 6º, 7º, 8º, 9º, 10, 11 e 12 do Anexo V , e avaliadas na Fase de Qualificação dos Componentes. Serão desenvolvidas reavaliações de certificação anualmente. (Origem: PRT MS/GM 3088/2011, Art. 14, V)
§ 1º O Plano de Ação Regional e o Plano de Ação Municipal serão os documentos orientadores para a execução das fases de implementação da RAPS assim como para monitoramento e avaliação da implementação da Rede pelo Grupo Condutor Estadual e pelo Ministério da Saúde. (Origem: PRT MS/GM 3088/2011, Art. 14, § 1º)
§ 2º Quaisquer mudanças no Plano de Ação das RAPS deverão ser encaminhas ao Ministério da Saúde (que avaliará viabilidade da mudança), após repactuação em CIR e homologação em CIB. (Origem: PRT MS/GM 3088/2011, Art. 14, § 2º)
Art. 15. Para operacionalização da Rede de Atenção Psicossocial cabe: (Origem: PRT MS/GM 3088/2011, Art. 15)
I - à União, por intermédio do Ministério da Saúde, o apoio à pactuação, implementação, financiamento, monitoramento e avaliação da Rede de Atenção Psicossocial em todo território nacional; (Origem: PRT MS/GM 3088/2011, Art. 15, I)
II - ao Estado, por meio da Secretaria Estadual de Saúde, apoio à pactuação, implementação, coordenação do Grupo Condutor Estadual da Rede de Atenção Psicossocial, financiamento, contratualização com os pontos de atenção à saúde sob sua gestão, monitoramento e avaliação da Rede de Atenção Psicossocial no território estadual de forma regionalizada; e (Origem: PRT MS/GM 3088/2011, Art. 15, II)
III - ao Município, por meio da Secretaria Municipal de Saúde, pactuação, implementação, coordenação do Grupo Condutor Municipal da Rede de Atenção Psicossocial, financiamento, contratualização com os pontos de atenção à saúde sob sua gestão, monitoramento e avaliação da Rede de Atenção Psicossocial no território municipal. (Origem: PRT MS/GM 3088/2011, Art. 15, III)
Art. 16. Os critérios definidos para implantação de cada componente e seu financiamento, por parte da União, serão objetos de normas específicas a serem publicadas pelo Ministério da Saúde. (Origem: PRT MS/GM 3088/2011, Art. 16)
Art. 17. Fica constituído Grupo de Trabalho Tripartite, coordenado pelo Ministério da Saúde, a ser definido por Portaria específica, para acompanhar, monitorar, avaliar e se necessário, revisar esta Portaria nº 3088/GM/MS, de 23 de dezembro de 2011 em até cento e oitenta dias. (Origem: PRT MS/GM 3088/2011, Art. 17)
CAPÍTULO I
DO COMITÊ DE MOBILIZAÇÃO SOCIAL PARA A REDE DE ATENÇÃO PSICOSSOCIAL
Art. 18. Fica instituído o Comitê de Mobilização Social para a Rede de Atenção Psicossocial. (Origem: PRT MS/GM 1306/2012, Art. 1º)
§ 1º São atribuições deste Comitê: (Origem: PRT MS/GM 1306/2012, Art. 1º, § 1º)
I - ampliar o envolvimento da Sociedade Civil na discussão relacionada às ações voltadas às pessoas com sofrimento ou transtorno mental, incluindo aquelas com necessidades decorrentes do uso de crack, álcool e outras drogas; (Origem: PRT MS/GM 1306/2012, Art. 1º, § 1º, I)
II - contribuir na sensibilização e na mobilização social, com o objetivo de facilitar e promover a implementação da Rede de Atenção Psicossocial; (Origem: PRT MS/GM 1306/2012, Art. 1º, § 1º, II)
III - promover a difusão de informações que possam subsidiar o debate sobre ações inclusivas, considerando os princípios dos Direitos Humanos, da Reforma Psiquiátrica e a participação democrática; (Origem: PRT MS/GM 1306/2012, Art. 1º, § 1º, III)
IV - contribuir para o fortalecimento do controle social destas ações; e (Origem: PRT MS/GM 1306/2012, Art. 1º, § 1º, IV)
V - realizar o balanço semestral do andamento da implementação e dos resultados da Rede de Atenção Psicossocial. (Origem: PRT MS/GM 1306/2012, Art. 1º, § 1º, V)
§ 2º O Comitê de Mobilização Social será composto por representantes das seguintes Entidades: (Origem: PRT MS/GM 1306/2012, Art. 1º, § 2º)
I - Associação Brasileira de Redutores de Danos - ABORDA; (Origem: PRT MS/GM 1306/2012, Art. 1º, § 2º, I)
II - Associação Brasileira de Saúde Mental - ABRASME; (Origem: PRT MS/GM 1306/2012, Art. 1º, § 2º, II)
III - Associação Brasileira Multidisciplinar de Estudos sobre Drogas - ABRAMD; (Origem: PRT MS/GM 1306/2012, Art. 1º, § 2º, III)
IV - Associação Brasileira de Autismo - ABRA; (Origem: PRT MS/GM 1306/2012, Art. 1º, § 2º, IV)
V - Associação Brasileira de Saúde Coletiva - ABRASCO; (Origem: PRT MS/GM 1306/2012, Art. 1º, § 2º, V)
VI - Associação Juízes para a Democracia; (Origem: PRT MS/GM 1306/2012, Art. 1º, § 2º, VI)
VII - Centro Brasileiro de Estudos em Saúde - CEBES; (Origem: PRT MS/GM 1306/2012, Art. 1º, § 2º, VII)
VIII - Central Única das Favelas - CUFA; (Origem: PRT MS/GM 1306/2012, Art. 1º, § 2º, VIII)
IX - Comitê de Assuntos Sociais do Senado Federal; (Origem: PRT MS/GM 1306/2012, Art. 1º, § 2º, IX)
X - Confederação Nacional dos Trabalhadores na Agricultura - CONTAG; (Origem: PRT MS/GM 1306/2012, Art. 1º, § 2º, X)
XI - Conselho Federal de Serviço Social - CFESS; (Origem: PRT MS/GM 1306/2012, Art. 1º, § 2º, XI)
XII - Conselho Federal de Enfermagem - COFEN; (Origem: PRT MS/GM 1306/2012, Art. 1º, § 2º, XII)
XIII - Conselho Federal de Medicina - CFM; (Origem: PRT MS/GM 1306/2012, Art. 1º, § 2º, XIII)
XIV - Conselho Federal de Psicologia - CFP; (Origem: PRT MS/GM 1306/2012, Art. 1º, § 2º, XIV)
XV - Conselho Federal de Fisioterapia e Terapia Ocupacional - COFFITO; (Origem: PRT MS/GM 1306/2012, Art. 1º, § 2º, XV)
XVI - Conselho Nacional de Políticas sobre Drogas - CONAD; (Origem: PRT MS/GM 1306/2012, Art. 1º, § 2º, XVI)
XVII - Conselho Nacional dos Direitos da Criança e do Adolescente; (Origem: PRT MS/GM 1306/2012, Art. 1º, § 2º, XVII)
XVIII - Conselho Nacional de Juventude; (Origem: PRT MS/GM 1306/2012, Art. 1º, § 2º, XVIII)
XIX - Conselho Nacional de Saúde - CNS; (Origem: PRT MS/GM 1306/2012, Art. 1º, § 2º, XIX)
XX - Conselho Nacional de Secretarias Municipais de Saúde - CONASEMS; (Origem: PRT MS/GM 1306/2012, Art. 1º, § 2º, XX)
XXI - Conselho Nacional de Secretários de Saúde - CONASS; (Origem: PRT MS/GM 1306/2012, Art. 1º, § 2º, XXI)
XXII - Cruz Azul no Brasil; (Origem: PRT MS/GM 1306/2012, Art. 1º, § 2º, XXII)
XXIII - Especialistas, Intelectuais e Artistas; (Origem: PRT MS/GM 1306/2012, Art. 1º, § 2º, XXIII)
XXIV - Federação Brasileira de Hospitais - FBH; (Origem: PRT MS/GM 1306/2012, Art. 1º, § 2º, XXIV)
XXV - Federação Norte e Nordeste de Comunidades Terapêuticas - FENNOCT; (Origem: PRT MS/GM 1306/2012, Art. 1º, § 2º, XXV)
XXVI - Fórum Brasileiro de Economia Solidária; (Origem: PRT MS/GM 1306/2012, Art. 1º, § 2º, XXVI)
XXVII - Frente Nacional de Entidades pela Cidadania, Dignidade e Direitos Humanos na Política Nacional sobre Drogas; (Origem: PRT MS/GM 1306/2012, Art. 1º, § 2º, XXVII)
XXVIII - Movimento Nacional da População em Situação de Rua; (Origem: PRT MS/GM 1306/2012, Art. 1º, § 2º, XXVIII)
XXIX - Movimento Nacional de Direitos Humanos - MNDH; (Origem: PRT MS/GM 1306/2012, Art. 1º, § 2º, XXIX)
XXX - Movimento Nacional dos Catadores de Materiais Recicláveis - MNCR; (Origem: PRT MS/GM 1306/2012, Art. 1º, § 2º, XXX)
XXXI - Movimento Nacional da Luta Antimanicomial - MNLA; (Origem: PRT MS/GM 1306/2012, Art. 1º, § 2º, XXXI)
XXXII - Ordem dos Advogados do Brasil - OAB; (Origem: PRT MS/GM 1306/2012, Art. 1º, § 2º, XXXII)
XXXIII - Pastoral Nacional do Povo da Rua - PNPR; (Origem: PRT MS/GM 1306/2012, Art. 1º, § 2º, XXXIII)
XXXIV - Rede de Educação Popular e Saúde - REDPOP; (Origem: PRT MS/GM 1306/2012, Art. 1º, § 2º, XXXIV)
XXXV - Rede Nacional Internúcleos da Luta Antimanicomial - RENILA; e (Origem: PRT MS/GM 1306/2012, Art. 1º, § 2º, XXXV)
XXXVI - União Nacional dos Estudantes - UNE. (Origem: PRT MS/GM 1306/2012, Art. 1º, § 2º, XXXVI)
§ 3º A coordenação do Comitê de Mobilização Social será responsabilidade do Gabinete do Ministro, com o apoio técnico e institucional da Secretaria de Atenção à Saúde. (Origem: PRT MS/GM 1306/2012, Art. 1º, § 3º)
§ 4º O Comitê de Mobilização Social se reunirá semestralmente, ou em caráter extraordinário quando solicitado. (Origem: PRT MS/GM 1306/2012, Art. 1º, § 4º)
Art. 19. A Secretaria de Atenção a Saúde tomará as devidas providências para a operacionalização do estabelecido neste Capítulo. (Origem: PRT MS/GM 1306/2012, Art. 2º)
TÍTULO II
DOS CENTROS DE ATENÇÃO PSICOSSOCIAL
CAPÍTULO I
DAS MODALIDADES DE SERVIÇOS DOS CENTROS DE ATENÇÃO PSICOSSOCIAL
Art. 20. Os Centros de Atenção Psicossocial poderão constituir-se nas seguintes modalidades de serviços: CAPS I, CAPS II e CAPS III, definidos por ordem crescente de porte/complexidade e abrangência populacional, conforme disposto neste Capítulo; (Origem: PRT MS/GM 336/2002, Art. 1º)
§ 1º As três modalidades de serviços cumprem a mesma função no atendimento público em saúde mental, distinguindo-se pelas características descritas no art. 22, e deverão estar capacitadas para realizar prioritariamente o atendimento de pacientes com transtornos mentais severos e persistentes em sua área territorial, em regime de tratamento intensivo, semi-intensivo e não-intensivo, conforme definido adiante. (Origem: PRT MS/GM 336/2002, Art. 1º, § 1º)
§ 2º Os CAPS deverão constituir-se em serviço ambulatorial de atenção diária que funcione segundo a lógica do território; (Origem: PRT MS/GM 336/2002, Art. 1º, § 2º)
Art. 21. Somente os serviços de natureza jurídica pública poderão executar as atribuições de supervisão e de regulação da rede de serviços de saúde mental. (Origem: PRT MS/GM 336/2002, Art. 2º)
Art. 22. Os Centros de Atenção Psicossocial (CAPS) só poderão funcionar em área física específica e independente de qualquer estrutura hospitalar. (Origem: PRT MS/GM 336/2002, Art. 3º)
Parágrafo Único. Os CAPS poderão localizar-se dentro dos limites da área física de uma unidade hospitalar geral, ou dentro do conjunto arquitetônico de instituições universitárias de saúde, desde que independentes de sua estrutura física, com acesso privativo e equipe profissional própria. (Origem: PRT MS/GM 336/2002, Art. 3º, Parágrafo Único)
Art. 23. As modalidades de serviços estabelecidas pelo art. 20 corresponderão às características abaixo discriminadas: (Origem: PRT MS/GM 336/2002, Art. 4º)
§ 1º CAPS I - Serviço de atenção psicossocial com capacidade operacional para atendimento em municípios com população entre 20.000 e 70.000 habitantes, com as seguintes características: (Origem: PRT MS/GM 336/2002, Art. 4º, § 1º)
I - responsabilizar-se, sob coordenação do gestor local, pela organização da demanda e da rede de cuidados em saúde mental no âmbito do seu território; (Origem: PRT MS/GM 336/2002, Art. 4º, § 1º, I)
II - possuir capacidade técnica para desempenhar o papel de regulador da porta de entrada da rede assistencial no âmbito do seu território e/ou do módulo assistencial, definido na Norma Operacional de Assistência à Saúde (NOAS), de acordo com a determinação do gestor local; (Origem: PRT MS/GM 336/2002, Art. 4º, § 1º, II)
III - coordenar, por delegação do gestor local, as atividades de supervisão de unidades hospitalares psiquiátricas no âmbito do seu território; (Origem: PRT MS/GM 336/2002, Art. 4º, § 1º, III)
IV - supervisionar e capacitar as equipes de atenção básica, serviços e programas de saúde mental no âmbito do seu território e/ou do módulo assistencial; (Origem: PRT MS/GM 336/2002, Art. 4º, § 1º, IV)
V - realizar, e manter atualizado, o cadastramento dos pacientes que utilizam medicamentos essenciais para a área de saúde mental e medicamentos do Componente Especializado da Assistência Farmacêutica, dentro de sua área assistencial; (Origem: PRT MS/GM 336/2002, Art. 4º, § 1º, V)
VI - funcionar no período de 08 às 18 horas, em 02 (dois) turnos, durante os cinco dias úteis da semana. (Origem: PRT MS/GM 336/2002, Art. 4º, § 1º, VI)
§ 2º A assistência prestada ao paciente no CAPS I inclui as seguintes atividades: (Origem: PRT MS/GM 336/2002, Art. 4º, § 2º)
I - atendimento individual (medicamentoso, psicoterápico, de orientação, entre outros); (Origem: PRT MS/GM 336/2002, Art. 4º, § 2º, I)
II - atendimento em grupos (psicoterapia, grupo operativo, atividades de suporte social, entre outras); (Origem: PRT MS/GM 336/2002, Art. 4º, § 2º, II)
III - atendimento em oficinas terapêuticas executadas por profissional de nível superior ou nível médio; (Origem: PRT MS/GM 336/2002, Art. 4º, § 2º, III)
IV - visitas domiciliares; (Origem: PRT MS/GM 336/2002, Art. 4º, § 2º, IV)
V - atendimento à família; (Origem: PRT MS/GM 336/2002, Art. 4º, § 2º, V)
VI - atividades comunitárias enfocando a integração do paciente na comunidade e sua inserção familiar e social; (Origem: PRT MS/GM 336/2002, Art. 4º, § 2º, VI)
VII - os pacientes assistidos em um turno (04 horas) receberão uma refeição diária, os assistidos em dois turnos (08 horas) receberão duas refeições diárias. (Origem: PRT MS/GM 336/2002, Art. 4º, § 2º, VII)
§ 3º Recursos Humanos: A equipe técnica mínima para atuação no CAPS I, para o atendimento de 20 (vinte) pacientes por turno, tendo como limite máximo 30 (trinta) pacientes/dia, em regime de atendimento intensivo, será composta por: (Origem: PRT MS/GM 336/2002, Art. 4º, § 3º)
I - 01 (um) médico com formação em saúde mental; (Origem: PRT MS/GM 336/2002, Art. 4º, § 3º, I)
II - 01 (um) enfermeiro; (Origem: PRT MS/GM 336/2002, Art. 4º, § 3º, II)
III - 03 (três) profissionais de nível superior entre as seguintes categorias profissionais: psicólogo, assistente social, terapeuta ocupacional, pedagogo ou outro profissional necessário ao projeto terapêutico. (Origem: PRT MS/GM 336/2002, Art. 4º, § 3º, III)
IV - 04 (quatro) profissionais de nível médio: técnico e/ou auxiliar de enfermagem, técnico administrativo, técnico educacional e artesão. (Origem: PRT MS/GM 336/2002, Art. 4º, § 3º, IV)
§ 4º CAPS II - Serviço de atenção psicossocial com capacidade operacional para atendimento em municípios com população entre 70.000 e 200.000 habitantes, com as seguintes características: (Origem: PRT MS/GM 336/2002, Art. 4º, § 4º)
I - responsabilizar-se, sob coordenação do gestor local, pela organização da demanda e da rede de cuidados em saúde mental no âmbito do seu território; (Origem: PRT MS/GM 336/2002, Art. 4º, § 4º, I)
II - possuir capacidade técnica para desempenhar o papel de regulador da porta de entrada da rede assistencial no âmbito do seu território e/ou do módulo assistencial, definido na Norma Operacional de Assistência à Saúde (NOAS), por determinação do gestor local; (Origem: PRT MS/GM 336/2002, Art. 4º, § 4º, II)
III - coordenar, por delegação do gestor local, as atividades de supervisão de unidades hospitalares psiquiátricas no âmbito do seu território; (Origem: PRT MS/GM 336/2002, Art. 4º, § 4º, III)
IV - supervisionar e capacitar as equipes de atenção básica, serviços e programas de saúde mental no âmbito do seu território e/ou do módulo assistencial; (Origem: PRT MS/GM 336/2002, Art. 4º, § 4º, IV)
V - realizar, e manter atualizado, o cadastramento dos pacientes que utilizam medicamentos essenciais para a área de saúde mental regulamentados pela Portaria/GM/MS nº 1077 de 24 de agosto de 1999 e medicamentos excepcionais, regulamentados pela Portaria/SAS/MS nº 341 de 22 de agosto de 2001, dentro de sua área assistencial; (Origem: PRT MS/GM 336/2002, Art. 4º, § 4º, V)
VI - funcionar de 8:00 às 18:00 horas, em 02 (dois) turnos, durante os cinco dias úteis da semana, podendo comportar um terceiro turno funcionando até às 21:00 horas. (Origem: PRT MS/GM 336/2002, Art. 4º, § 4º, VI)
§ 5º A assistência prestada ao paciente no CAPS II inclui as seguintes atividades: (Origem: PRT MS/GM 336/2002, Art. 4º, § 5º)
I - atendimento individual (medicamentoso, psicoterápico, de orientação, entre outros); (Origem: PRT MS/GM 336/2002, Art. 4º, § 5º, I)
II - atendimento em grupos (psicoterapia, grupo operativo, atividades de suporte social, entre outras); (Origem: PRT MS/GM 336/2002, Art. 4º, § 5º, II)
III - atendimento em oficinas terapêuticas executadas por profissional de nível superior ou nível médio; (Origem: PRT MS/GM 336/2002, Art. 4º, § 5º, III)
IV - visitas domiciliares; (Origem: PRT MS/GM 336/2002, Art. 4º, § 5º, IV)
V - atendimento à família; (Origem: PRT MS/GM 336/2002, Art. 4º, § 5º, V)
VI - atividades comunitárias enfocando a integração do doente mental na comunidade e sua inserção familiar e social; (Origem: PRT MS/GM 336/2002, Art. 4º, § 5º, VI)
VII - os pacientes assistidos em um turno (04 horas) receberão uma refeição diária: os assistidos em dois turnos (08 horas) receberão duas refeições diárias. (Origem: PRT MS/GM 336/2002, Art. 4º, § 5º, VII)
§ 6º Recursos Humanos: A equipe técnica mínima para atuação no CAPS II, para o atendimento de 30 (trinta) pacientes por turno, tendo como limite máximo 45 (quarenta e cinco) pacientes/dia, em regime intensivo, será composta por: (Origem: PRT MS/GM 336/2002, Art. 4º, § 6º)
I - 01 (um) médico psiquiatra; (Origem: PRT MS/GM 336/2002, Art. 4º, § 6º, I)
II - 01 (um) enfermeiro com formação em saúde mental; (Origem: PRT MS/GM 336/2002, Art. 4º, § 6º, II)
III - 04 (quatro) profissionais de nível superior entre as seguintes categorias profissionais: psicólogo, assistente social, enfermeiro, terapeuta ocupacional, pedagogo ou outro profissional necessário ao projeto terapêutico. (Origem: PRT MS/GM 336/2002, Art. 4º, § 6º, III)
IV - 06 (seis) profissionais de nível médio: técnico e/ou auxiliar de enfermagem, técnico administrativo, técnico educacional e artesão. (Origem: PRT MS/GM 336/2002, Art. 4º, § 6º, IV)
§ 7º CAPS III - Serviço de atenção psicossocial com capacidade operacional para atendimento em municípios com população acima de 200.000 habitantes, com as seguintes características: (Origem: PRT MS/GM 336/2002, Art. 4º, § 7º)
I - constituir-se em serviço ambulatorial de atenção contínua, durante 24 horas diariamente, incluindo feriados e finais de semana; (Origem: PRT MS/GM 336/2002, Art. 4º, § 7º, I)
II - responsabilizar-se, sob coordenação do gestor local, pela organização da demanda e da rede de cuidados em saúde mental no âmbito do seu território; (Origem: PRT MS/GM 336/2002, Art. 4º, § 7º, II)
III - possuir capacidade técnica para desempenhar o papel de regulador da porta de entrada da rede assistencial no âmbito do seu território e/ou do módulo assistencial, definido na Norma Operacional de Assistência à Saúde (NOAS), por determinação do gestor local; (Origem: PRT MS/GM 336/2002, Art. 4º, § 7º, III)
IV - coordenar, por delegação do gestor local, as atividades de supervisão de unidades hospitalares psiquiátricas no âmbito do seu território; (Origem: PRT MS/GM 336/2002, Art. 4º, § 7º, IV)
V - supervisionar e capacitar as equipes de atenção básica, serviços e programas de saúde mental no âmbito do seu território e/ou do módulo assistencial; (Origem: PRT MS/GM 336/2002, Art. 4º, § 7º, V)
VI - realizar, e manter atualizado, o cadastramento dos pacientes que utilizam medicamentos essenciais para a área de saúde mental regulamentados pela Portaria/GM/MS nº 1077 de 24 de agosto de 1999 e medicamentos excepcionais, regulamentados pela Portaria/SAS/MS nº 341 de 22 de agosto de 2001, dentro de sua área assistencial; (Origem: PRT MS/GM 336/2002, Art. 4º, § 7º, VI)
VII - estar referenciado a um serviço de atendimento de urgência/emergência geral de sua região, que fará o suporte de atenção médica. (Origem: PRT MS/GM 336/2002, Art. 4º, § 7º, VII)
§ 8º A assistência prestada ao paciente no CAPS III inclui as seguintes atividades: (Origem: PRT MS/GM 336/2002, Art. 4º, § 8º)
I - atendimento individual (medicamentoso, psicoterápico, orientação, entre outros); (Origem: PRT MS/GM 336/2002, Art. 4º, § 8º, I)
II - atendimento grupos (psicoterapia, grupo operativo, atividades de suporte social, entre outras); (Origem: PRT MS/GM 336/2002, Art. 4º, § 8º, II)
III - atendimento em oficinas terapêuticas executadas por profissional de nível superior ou nível médio; (Origem: PRT MS/GM 336/2002, Art. 4º, § 8º, III)
IV - visitas e atendimentos domiciliares; (Origem: PRT MS/GM 336/2002, Art. 4º, § 8º, IV)
V - atendimento à família; (Origem: PRT MS/GM 336/2002, Art. 4º, § 8º, V)
VI - atividades comunitárias enfocando a integração do doente mental na comunidade e sua inserção familiar e social; (Origem: PRT MS/GM 336/2002, Art. 4º, § 8º, VI)
VII - acolhimento noturno, nos feriados e finais de semana, com no máximo 05 (cinco) leitos, para eventual repouso e/ou observação; (Origem: PRT MS/GM 336/2002, Art. 4º, § 8º, VII)
VIII - os pacientes assistidos em um turno (04 horas) receberão uma refeição diária; os assistidos em dois turnos (08 horas) receberão duas refeições diárias, e os que permanecerem no serviço durante 24 horas contínuas receberão 04 (quatro) refeições diárias; (Origem: PRT MS/GM 336/2002, Art. 4º, § 8º, VIII)
IX - a permanência de um mesmo paciente no acolhimento noturno fica limitada a 07 (sete) dias corridos ou 10 (dez) dias intercalados em um período de 30 (trinta) dias. (Origem: PRT MS/GM 336/2002, Art. 4º, § 8º, IX)
§ 9º Recursos Humanos: A equipe técnica mínima para atuação no CAPS III, para o atendimento de 40 (quarenta) pacientes por turno, tendo como limite máximo 60 (sessenta) pacientes/dia, em regime intensivo, será composta por: (Origem: PRT MS/GM 336/2002, Art. 4º, § 9º)
I - 02 (dois) médicos psiquiatras; (Origem: PRT MS/GM 336/2002, Art. 4º, § 9º, I)
II - 01 (um) enfermeiro com formação em saúde mental. (Origem: PRT MS/GM 336/2002, Art. 4º, § 9º, II)
III - 05 (cinco) profissionais de nível superior entre as seguintes categorias: psicólogo, assistente social, enfermeiro, terapeuta ocupacional, pedagogo ou outro profissional necessário ao projeto terapêutico; (Origem: PRT MS/GM 336/2002, Art. 4º, § 9º, III)
IV - 08 (oito) profissionais de nível médio: técnico e/ou auxiliar de enfermagem, técnico administrativo, técnico educacional e artesão. (Origem: PRT MS/GM 336/2002, Art. 4º, § 9º, IV)
§ 10. Para o período de acolhimento noturno, em plantões corridos de 12 horas, a equipe deve ser composta por: (Origem: PRT MS/GM 336/2002, Art. 4º, § 10)
I - 03 (três) técnicos/auxiliares de enfermagem, sob supervisão do enfermeiro do serviço; (Origem: PRT MS/GM 336/2002, Art. 4º, § 10, I)
II - 01 (um) profissional de nível médio da área de apoio. (Origem: PRT MS/GM 336/2002, Art. 4º, § 10, II)
§ 11. Para as 12 horas diurnas, nos sábados, domingos e feriados, a equipe deve ser composta por: (Origem: PRT MS/GM 336/2002, Art. 4º, § 11)
I - 01 (um) profissional de nível superior dentre as seguintes categorias: médico, enfermeiro, psicólogo, assistente social, terapeuta ocupacional, ou outro profissional de nível superior justificado pelo projeto terapêutico; (Origem: PRT MS/GM 336/2002, Art. 4º, § 11, I)
II - 03 (três) técnicos/auxiliares técnicos de enfermagem, sob supervisão do enfermeiro do serviço (Origem: PRT MS/GM 336/2002, Art. 4º, § 11, II)
III - 01 (um) profissional de nível médio da área de apoio. (Origem: PRT MS/GM 336/2002, Art. 4º, § 11, III)
§ 12. CAPS i II - Serviço de atenção psicossocial para atendimentos a crianças e adolescentes, constituindo-se na referência para uma população de cerca de 200.000 habitantes, ou outro parâmetro populacional a ser definido pelo gestor local, atendendo a critérios epidemiológicos, com as seguintes características: (Origem: PRT MS/GM 336/2002, Art. 4º, § 12)
I - constituir-se em serviço ambulatorial de atenção diária destinado a crianças e adolescentes com transtornos mentais; (Origem: PRT MS/GM 336/2002, Art. 4º, § 12, I)
II - possuir capacidade técnica para desempenhar o papel de regulador da porta de entrada da rede assistencial no âmbito do seu território e/ou do módulo assistencial, definido na Norma Operacional de Assistência à Saúde (NOAS), de acordo com a determinação do gestor local; (Origem: PRT MS/GM 336/2002, Art. 4º, § 12, II)
III - responsabilizar-se, sob coordenação do gestor local, pela organização da demanda e da rede de cuidados em saúde mental de crianças e adolescentes no âmbito do seu território; (Origem: PRT MS/GM 336/2002, Art. 4º, § 12, III)
IV - coordenar, por delegação do gestor local, as atividades de supervisão de unidades de atendimento psiquiátrico a crianças e adolescentes no âmbito do seu território (Origem: PRT MS/GM 336/2002, Art. 4º, § 12, IV)
V - supervisionar e capacitar as equipes de atenção básica, serviços e programas de saúde mental no âmbito do seu território e/ou do módulo assistencial, na atenção à infância e adolescência; (Origem: PRT MS/GM 336/2002, Art. 4º, § 12, V)
VI - realizar, e manter atualizado, o cadastramento dos pacientes que utilizam medicamentos essenciais para a área de saúde mental regulamentados pela Portaria/GM/MS nº 1077 de 24 de agosto de 1999 e medicamentos excepcionais, regulamentados pela Portaria/SAS/MS nº 341 de 22 de agosto de 2001, dentro de sua área assistencial; (Origem: PRT MS/GM 336/2002, Art. 4º, § 12, VI)
VII - funcionar de 8:00 às 18:00 horas, em 02 (dois) turnos, durante os cinco dias úteis da semana, podendo comportar um terceiro turno que funcione até às 21:00 horas. (Origem: PRT MS/GM 336/2002, Art. 4º, § 12, VII)
§ 13. A assistência prestada ao paciente no CAPS i II inclui as seguintes atividades: (Origem: PRT MS/GM 336/2002, Art. 4º, § 13)
I - atendimento individual (medicamentoso, psicoterápico, de orientação, entre outros); (Origem: PRT MS/GM 336/2002, Art. 4º, § 13, I)
II - atendimento em grupos (psicoterapia, grupo operativo, atividades de suporte social, entre outros); (Origem: PRT MS/GM 336/2002, Art. 4º, § 13, II)
III - atendimento em oficinas terapêuticas executadas por profissional de nível superior ou nível médio; (Origem: PRT MS/GM 336/2002, Art. 4º, § 13, III)
IV - visitas e atendimentos domiciliares; (Origem: PRT MS/GM 336/2002, Art. 4º, § 13, IV)
V - atendimento à família; (Origem: PRT MS/GM 336/2002, Art. 4º, § 13, IV-A)
VI - atividades comunitárias enfocando a integração da criança e do adolescente na família, na escola, na comunidade ou quaisquer outras formas de inserção social; (Origem: PRT MS/GM 336/2002, Art. 4º, § 13, V)
VII - desenvolvimento de ações inter-setoriais, principalmente com as áreas de assistência social, educação e justiça; (Origem: PRT MS/GM 336/2002, Art. 4º, § 13, VI)
VIII - os pacientes assistidos em um turno (04 horas) receberão uma refeição diária, os assistidos em dois turnos (08 horas) receberão duas refeições diárias; (Origem: PRT MS/GM 336/2002, Art. 4º, § 13, VII)
§ 14. Recursos Humanos: A equipe técnica mínima para atuação no CAPS i II, para o atendimento de 15 (quinze) crianças e/ou adolescentes por turno, tendo como limite máximo 25 (vinte e cinco) pacientes/dia, será composta por: (Origem: PRT MS/GM 336/2002, Art. 4º, § 14)
I - 01 (um) médico psiquiatra, ou neurologista ou pediatra com formação em saúde mental; (Origem: PRT MS/GM 336/2002, Art. 4º, § 14, I)
II - 01 (um) enfermeiro; (Origem: PRT MS/GM 336/2002, Art. 4º, § 14, II)
III - 04 (quatro) profissionais de nível superior entre as seguintes categorias profissionais: psicólogo, assistente social, enfermeiro, terapeuta ocupacional, fonoaudiólogo, pedagogo ou outro profissional necessário ao projeto terapêutico; (Origem: PRT MS/GM 336/2002, Art. 4º, § 14, III)
IV - 05 (cinco) profissionais de nível médio: técnico e/ou auxiliar de enfermagem, técnico administrativo, técnico educacional e artesão. (Origem: PRT MS/GM 336/2002, Art. 4º, § 14, IV)
§ 15. CAPS ad II - Serviço de atenção psicossocial para atendimento de pacientes com transtornos decorrentes do uso e dependência de substâncias psicoativas, com capacidade operacional para atendimento em municípios com população superior a 70.000, com as seguintes características: (Origem: PRT MS/GM 336/2002, Art. 4º, § 15)
I - constituir-se em serviço ambulatorial de atenção diária, de referência para área de abrangência populacional definida pelo gestor local; (Origem: PRT MS/GM 336/2002, Art. 4º, § 15, I)
II - sob coordenação do gestor local, responsabilizar-se pela organização da demanda e da rede de instituições de atenção a usuários de álcool e drogas, no âmbito de seu território; (Origem: PRT MS/GM 336/2002, Art. 4º, § 15, II)
III - possuir capacidade técnica para desempenhar o papel de regulador da porta de entrada da rede assistencial local no âmbito de seu território e/ou do módulo assistencial, definido na Norma Operacional de Assistência à Saúde (NOAS), de acordo com a determinação do gestor local; (Origem: PRT MS/GM 336/2002, Art. 4º, § 15, III)
IV - coordenar, no âmbito de sua área de abrangência e por delegação do gestor local, a atividades de supervisão de serviços de atenção a usuários de drogas, em articulação com o Conselho Municipal de Entorpecentes; (Origem: PRT MS/GM 336/2002, Art. 4º, § 15, IV)
V - supervisionar e capacitar as equipes de atenção básica, serviços e programas de saúde mental local no âmbito do seu território e/ou do módulo assistencial; (Origem: PRT MS/GM 336/2002, Art. 4º, § 15, V)
VI - realizar, e manter atualizado, o cadastramento dos pacientes que utilizam medicamentos essenciais para a área de saúde mental regulamentados pela Portaria/GM/MS nº 1077 de 24 de agosto de 1999 e medicamentos excepcionais, regulamentados pela Portaria/SAS/MS nº 341 de 22 de agosto de 2001, dentro de sua área assistencial; (Origem: PRT MS/GM 336/2002, Art. 4º, § 15, VI)
VII - funcionar de 8:00 às 18:00 horas, em 02 (dois) turnos, durante os cinco dias úteis da semana, podendo comportar um terceiro turno funcionando até às 21:00 horas; (Origem: PRT MS/GM 336/2002, Art. 4º, § 15, VII)
VIII - manter de 02 (dois) a 04 (quatro) leitos para desintoxicação e repouso. (Origem: PRT MS/GM 336/2002, Art. 4º, § 15, VIII)
§ 16. A assistência prestada ao paciente no CAPS ad II para pacientes com transtornos decorrentes do uso e dependência de substâncias psicoativas inclui as seguintes atividades: (Origem: PRT MS/GM 336/2002, Art. 4º, § 16)
I - atendimento individual (medicamentoso, psicoterápico, de orientação, entre outros); (Origem: PRT MS/GM 336/2002, Art. 4º, § 16, I)
II - atendimento em grupos (psicoterapia, grupo operativo, atividades de suporte social, entre outras); (Origem: PRT MS/GM 336/2002, Art. 4º, § 16, II)
III - atendimento em oficinas terapêuticas executadas por profissional de nível superior ou nível médio; (Origem: PRT MS/GM 336/2002, Art. 4º, § 16, III)
IV - visitas e atendimentos domiciliares; (Origem: PRT MS/GM 336/2002, Art. 4º, § 16, IV)
V - atendimento à família; (Origem: PRT MS/GM 336/2002, Art. 4º, § 16, V)
VI - atividades comunitárias enfocando a integração do dependente químico na comunidade e sua inserção familiar e social; (Origem: PRT MS/GM 336/2002, Art. 4º, § 16, VI)
VII - os pacientes assistidos em um turno (04 horas) receberão uma refeição diária; os assistidos em dois turnos (08 horas) receberão duas refeições diárias; (Origem: PRT MS/GM 336/2002, Art. 4º, § 16, VII)
VIII - atendimento de desintoxicação. (Origem: PRT MS/GM 336/2002, Art. 4º, § 16, VIII)
§ 17. Recursos Humanos: A equipe técnica mínima para atuação no CAPS ad II para atendimento de 25 (vinte e cinco) pacientes por turno, tendo como limite máximo 45 (quarenta e cinco) pacientes/dia, será composta por: (Origem: PRT MS/GM 336/2002, Art. 4º, § 17)
I - 01 (um) médico psiquiatra; (Origem: PRT MS/GM 336/2002, Art. 4º, § 17, I)
II - 01 (um) enfermeiro com formação em saúde mental; (Origem: PRT MS/GM 336/2002, Art. 4º, § 17, II)
III - 01 (um) médico clínico, responsável pela triagem, avaliação e acompanhamento das intercorrências clínicas; (Origem: PRT MS/GM 336/2002, Art. 4º, § 17, III)
IV - 04 (quatro) profissionais de nível superior entre as seguintes categorias profissionais: psicólogo, assistente social, enfermeiro, terapeuta ocupacional, pedagogo ou outro profissional necessário ao projeto terapêutico; (Origem: PRT MS/GM 336/2002, Art. 4º, § 17, IV)
V - 06 (seis) profissionais de nível médio: técnico e/ou auxiliar de enfermagem, técnico administrativo, técnico educacional e artesão. (Origem: PRT MS/GM 336/2002, Art. 4º, § 17, V)
Art. 24. Os CAPS I, II, III, CAPS i II e CAPS ad II deverão estar capacitados para o acompanhamento dos pacientes de forma intensiva, semi-intensiva e não-intensiva, dentro de limites quantitativos mensais que serão fixados em ato normativo da Secretaria de Atenção à Saúde do Ministério da Saúde. (Origem: PRT MS/GM 336/2002, Art. 5º)
Parágrafo Único. Define-se como atendimento intensivo aquele destinado aos pacientes que, em função de seu quadro clínico atual, necessitem acompanhamento diário; semi-intensivo é o tratamento destinado aos pacientes que necessitam de acompanhamento frequente, fixado em seu projeto terapêutico, mas não precisam estar diariamente no CAPS; não-intensivo é o atendimento que, em função do quadro clínico, pode ter uma frequência menor. A descrição minuciosa destas três modalidades deverá ser objeto de portaria da Secretaria de Atenção à Saúde do Ministério da Saúde, que fixará os limites mensais (número máximo de atendimentos); para o atendimento intensivo (atenção diária), será levada em conta a capacidade máxima de cada CAPS, conforme definida no art. 21. (Origem: PRT MS/GM 336/2002, Art. 5º, Parágrafo Único)
Art. 25. Os atuais CAPS e NAPS deverão ser recadastrados nas modalidades CAPS I, II, III, CAPS i II e CAPS ad II pelo gestor estadual, após parecer técnico da Secretaria de Atenção à Saúde do Ministério da Saúde. (Origem: PRT MS/GM 336/2002, Art. 6º)
Parágrafo Único. O mesmo procedimento se aplicará aos novos CAPS que vierem a ser implantados. (Origem: PRT MS/GM 336/2002, Art. 6º, Parágrafo Único)
Art. 26. Os procedimentos a serem realizados pelos CAPS, nas modalidades I, II (incluídos CAPS i II e CAPS ad II) e III, objetos deste Capítulo, serão regulamentados em ato próprio do Secretário de Assistência à Saúde do Ministério da Saúde. (Origem: PRT MS/GM 336/2002, Art. 9º)
CAPÍTULO II
DO CENTRO DE ATENÇÃO PSICOSSOCIAL, ÁLCOOL E OUTRAS DROGAS 24 HORAS (CAPS AD III)
Seção I
Das Disposições Gerais
(Origem: PRT MS/GM 130/2012, CAPÍTULO I)
Art. 27. Este Capítulo define o Centro de Atenção Psicossocial, Álcool e outras Drogas 24 horas (CAPS AD III). (Origem: PRT MS/GM 130/2012, Art. 1º)
Art. 28. O CAPS AD III é o Ponto de Atenção do Componente da Atenção Psicossocial da Rede de Atenção Psicossocial destinado a proporcionar a atenção integral e contínua a pessoas com necessidades relacionadas ao consumo de álcool, crack e outras drogas, com funcionamento nas 24 (vinte e quatro) horas do dia e em todos os dias da semana, inclusive finais de semana e feriados. (Origem: PRT MS/GM 130/2012, Art. 2º)
Art. 29. O CAPS AD III poderá atender a população infantojuvenil, desde que atendendo ao requisitos pelo Estatuto da Criança e do Adolescente (ECA). (Origem: PRT MS/GM 130/2012, Art. 3º)
Art. 30. O CAPS AD III poderá constituir-se como referência regional, de acordo com implantação pactuada pela Comissão Intergestores Regional (CIR) respectiva e desde que previsto no Plano de Ação Regional ou em situações excepcionais no período de transição do processo de construção do Plano. (Origem: PRT MS/GM 130/2012, Art. 4º)
§ 1º O CAPS AD III regional será retaguarda para grupo populacional de 150 (cento e cinquenta) mil a 300 (trezentos) mil habitantes. (Origem: PRT MS/GM 130/2012, Art. 4º, § 1º)
§ 2º No caso do caput, o Plano de Ação Regional deverá indicar a linha de cuidado (Hospital Geral e/ou UPA e/ou Portas Hospitalares de Atenção à Urgência) de referência para o CAPS AD III regional, garantindo-se apoio qualificado aos usuários que apresentem quadros de abstinência, intoxicação aguda ou outros agravos clínicos relacionados ao consumo de álcool, crack e outras drogas. (Origem: PRT MS/GM 130/2012, Art. 4º, § 2º)
Seção II
Do Funcionamento
(Origem: PRT MS/GM 130/2012, CAPÍTULO II)
Art. 31. O CAPS AD III observará as seguintes características de funcionamento: (Origem: PRT MS/GM 130/2012, Art. 5º)
I - constituir-se em serviço aberto, de base comunitária que funcione segundo a lógica do território e que forneça atenção contínua a pessoas com necessidades relacionadas ao consumo de álcool, crack e outras drogas, durante as 24 (vinte e quatro) horas em todos os dias da semana, inclusive finais de semana e feriados; (Origem: PRT MS/GM 130/2012, Art. 5º, I)
II - ser lugar de referência de cuidado e proteção para usuários e familiares em situações de gravidade (recaídas, abstinência); (Origem: PRT MS/GM 130/2012, Art. 5º, II)
III - ter disponibilidade para acolher casos novos e já vinculados, sem agendamento prévio e sem qualquer outra barreira de acesso, em todos os dias da semana, inclusive finais de semana e feriados, por 12 (doze) horas ininterruptas diurnas, como das 7 às 19 horas ou 8 às 20 horas ou 9 às 21 horas. Durante os finais de semana e feriados os casos avaliados que necessitarem de acolhimento noturno deverão ser encaminhados para avaliação médica (Hospital Geral e/ou UPA e/ou Portas Hospitalares de Atenção à Urgência). Nos casos que a avaliação médica não indicar internação em Hospital Geral, o usuário deverá retornar para o CAPS que o acolheu no primeiro dia útil: (Origem: PRT MS/GM 130/2012, Art. 5º, III)
a) Sempre que houver necessidade de avaliação médica, e o CAPS não dispuser deste profissional no momento, o usuário deverá ser encaminhado para o serviço de urgência de referência. (Origem: PRT MS/GM 130/2012, Art. 5º, III, a)
IV - condicionar o recebimento de usuários transferidos de outro Ponto de Atenção, para acolhimento noturno, ao prévio contato com a equipe que receberá o caso; (Origem: PRT MS/GM 130/2012, Art. 5º, IV)
V - produzir, em conjunto com o usuário e seus familiares, um Projeto Terapêutico Singular que acompanhe o usuário nos contextos cotidianos, promovendo e ampliando as possibilidades de vida e mediando suas relações sociais; (Origem: PRT MS/GM 130/2012, Art. 5º, V)
VI - regular o acesso ao acolhimento noturno, com base em critérios clínicos, em especial desintoxicação, e/ou em critérios psicossociais, como a necessidade de observação, repouso e proteção, manejo de conflito, dentre outros; (Origem: PRT MS/GM 130/2012, Art. 5º, VI)
VII - promover inserção proteção e suporte de grupo para seus usuários, no processo de reabilitação psicossocial; (Origem: PRT MS/GM 130/2012, Art. 5º, VII)
VIII - organizar o processo de trabalho do serviço com equipe multiprofissional, sob a ótica da interdisciplinaridade, priorizado espaços coletivos; (Origem: PRT MS/GM 130/2012, Art. 5º, VIII)
IX - estabelecer profissionais de referência para cada usuário; (Origem: PRT MS/GM 130/2012, Art. 5º, IX)
X - adequar a oferta de serviços às necessidades dos usuários, recorrendo às tecnologias de baixa exigência, tais como acomodação dos horários, acolhimento de usuários mesmo sob o efeito de substâncias, dispensação de insumos de proteção à saúde e à vida (agulhas e seringas limpas, preservativos, etc), dentre outras; (Origem: PRT MS/GM 130/2012, Art. 5º, X)
XI - ofertar cuidados às famílias de usuários, independentemente da vinculação do usuário aos serviços daquele CAPS AD III; (Origem: PRT MS/GM 130/2012, Art. 5º, XI)
XII - promover junto aos usuários e familiares a compreensão das Políticas Públicas, especialmente dos fundamentos legais da Política Pública de Saúde Mental Álcool e outras Drogas, e da defesa de seus direitos; (Origem: PRT MS/GM 130/2012, Art. 5º, XII)
XIII - orientar-se pelos princípios da Redução de Danos; (Origem: PRT MS/GM 130/2012, Art. 5º, XIII)
XIV - responsabilizar-se, dentro de suas dependências ou em parceria com outros pontos de atenção da Rede de Saúde, pelo manejo e cuidado de situações envolvendo comorbidade psiquiátrica ou clínica; (Origem: PRT MS/GM 130/2012, Art. 5º, XIV)
XV - compartilhar a responsabilidade pelos usuários nas internações em Hospital Geral e outros Pontos de Atenção; (Origem: PRT MS/GM 130/2012, Art. 5º, XV)
XVI - realizar ações de apoio matricial no âmbito da Regional na Atenção Básica e outros pontos de atenção, de acordo com as necessidades de cada caso; (Origem: PRT MS/GM 130/2012, Art. 5º, XVI)
XVII - funcionar de forma articulada com a Rede de Atenção às Urgências e Emergências, em especial junto ao Serviço de Atendimento Móvel de Urgência (SAMU 192), participando diretamente do resgate voltado aos usuários com necessidades relacionadas ao consumo de álcool, crack e outras drogas, com vistas a minimizar o sofrimento e a exposição, de acordo com pactuação prévia; e (Origem: PRT MS/GM 130/2012, Art. 5º, XVII)
XVIII - articular-se com a Rede do Sistema Único de Assistência Social (SUAS) da Regional a que pertença, para acompanhamento compartilhado de casos, quando necessário. (Origem: PRT MS/GM 130/2012, Art. 5º, XVIII)
Subseção I
Da Atenção Integral ao Usuário
(Origem: PRT MS/GM 130/2012, CAPÍTULO II, Seção I)
Art. 32. A atenção integral ao usuário no CAPS AD III inclui as seguintes atividades: (Origem: PRT MS/GM 130/2012, Art. 6º)
I - trabalhar de portas abertas, com plantões diários de acolhimento, garantindo acesso para clientela referenciada e responsabilização efetiva pelos casos, sob a lógica de equipe interdisciplinar, realizado por trabalhadores de formação universitária e/ou média, conforme definido neste Capítulo; (Origem: PRT MS/GM 130/2012, Art. 6º, I)
II - atendimento individual para consultas em geral, atendimento psicoterápico e de orientação, dentre outros; (Origem: PRT MS/GM 130/2012, Art. 6º, II)
III - oferta de medicação assistida e dispensada; (Origem: PRT MS/GM 130/2012, Art. 6º, III)
IV - atendimento em grupos para psicoterapia, grupo operativo e atividades de suporte social, dentre outras; (Origem: PRT MS/GM 130/2012, Art. 6º, IV)
V - oficinas terapêuticas executadas por profissional de nível universitário ou de nível médio, nos termos deste Capítulo; (Origem: PRT MS/GM 130/2012, Art. 6º, V)
VI - visitas e atendimentos domiciliares; (Origem: PRT MS/GM 130/2012, Art. 6º, VI)
VII - atendimento à família, individual e em grupo; (Origem: PRT MS/GM 130/2012, Art. 6º, VII)
VIII - atividades de reabilitação psicossocial, tais como resgate e construção da autonomia, alfabetização ou reinserção escolar, acesso à vida cultural, manejo de moeda corrente, autocuidado, manejo de medicação, inclusão pelo trabalho, ampliação de redes sociais, dentre outros; (Origem: PRT MS/GM 130/2012, Art. 6º, VIII)
IX - estimular o protagonismo dos usuários e familiares, promovendo atividades participativas e de controle social, assembleias semanais, atividades de promoção, divulgação e debate das Políticas Públicas e da defesa de direitos no território, dentre outras; e (Origem: PRT MS/GM 130/2012, Art. 6º, IX)
X - fornecimento de refeição diária aos usuários assistidos, na seguinte proporção: (Origem: PRT MS/GM 130/2012, Art. 6º, X)
a) os usuários assistidos em um turno (4 horas) receberão uma refeição diária; (Origem: PRT MS/GM 130/2012, Art. 6º, X, a)
b) usuários assistidos em dois turnos (8 horas) receberão duas refeições diárias; e (Origem: PRT MS/GM 130/2012, Art. 6º, X, b)
c) usuários que permanecerem no serviço durante 24 (vinte e quatro) horas contínuas receberão 4 (quatro) refeições diárias. (Origem: PRT MS/GM 130/2012, Art. 6º, X, c)
§ 1º A permanência de um mesmo usuário no acolhimento noturno do CAPS AD III fica limitada a 14 (catorze) dias, no período de 30 (trinta) dias. (Origem: PRT MS/GM 130/2012, Art. 6º, § 1º)
§ 2º Caso seja necessária permanência no acolhimento noturno por período superior a 14 (catorze) dias, o usuário será encaminhado a uma Unidade de Acolhimento. (Origem: PRT MS/GM 130/2012, Art. 6º, § 2º)
§ 3º A regra estabelecidas nos §§ 1º e 2º poderá ser excepcionada a critério da equipe de serviço, quando necessário ao pleno desenvolvimento dos Projetos Terapêuticos Singulares, devendo ser justificada à Coordenação Municipal de Saúde Mental. (Origem: PRT MS/GM 130/2012, Art. 6º, § 3º)
Subseção II
Da Equipe Mínima
(Origem: PRT MS/GM 130/2012, CAPÍTULO II, Seção II)
Art. 33. O CAPS AD III deverá contar com equipe mínima para atendimento de sua clientela na seguinte configuração: (Origem: PRT MS/GM 130/2012, Art. 7º)
I - 60 horas de profissionais médicos, entre psiquiatras e clínicos com formação e/ou experiência em saúde mental, sendo no mínimo um psiquiatra. Deverá ser garantida a presença mínima de um médico no período diurno de segunda à sexta-feira; (Origem: PRT MS/GM 130/2012, Art. 7º, I)
II - 1 (um) enfermeiro com experiência e/ou formação na área de saúde mental, por turno; (Origem: PRT MS/GM 130/2012, Art. 7º, II)
III - 5 (cinco) profissionais de nível universitário por turno, pertencentes às seguintes categorias profissionais: (Origem: PRT MS/GM 130/2012, Art. 7º, III)
a) psicólogo; (Origem: PRT MS/GM 130/2012, Art. 7º, III, a)
b) assistente social; (Origem: PRT MS/GM 130/2012, Art. 7º, III, b)
c) enfermeiro; (Origem: PRT MS/GM 130/2012, Art. 7º, III, c)
d) terapeuta ocupacional; (Origem: PRT MS/GM 130/2012, Art. 7º, III, d)
e) pedagogo; e (Origem: PRT MS/GM 130/2012, Art. 7º, III, e)
f) educador físico. (Origem: PRT MS/GM 130/2012, Art. 7º, III, f)
IV - 4 (quatro) técnicos de enfermagem por turno; (Origem: PRT MS/GM 130/2012, Art. 7º, IV)
V - 4 (quatro) profissionais de nível médio por turno, preferencialmente com experiência em ações de redução de danos dentre as seguintes categorias profissionais: (Origem: PRT MS/GM 130/2012, Art. 7º, V)
a) artesão; (Origem: PRT MS/GM 130/2012, Art. 7º, V, a)
b) agente social; e (Origem: PRT MS/GM 130/2012, Art. 7º, V, b)
c) educador social. (Origem: PRT MS/GM 130/2012, Art. 7º, V, c)
VI - 1 (um) profissional de nível médio para a realização de atividades de natureza administrativa, por turno. (Origem: PRT MS/GM 130/2012, Art. 7º, VI)
§ 1º Além do mínimo previsto acima, o CAPS poderá contar com outras categorias profissionais, que potencializem o alcance das ações do serviço. (Origem: PRT MS/GM 130/2012, Art. 7º, § 1º)
§ 2º Para os períodos de acolhimento noturno, das 19 às 7 horas a equipe mínima deverá ser composta pelos seguintes profissionais: (Origem: PRT MS/GM 130/2012, Art. 7º, § 2º)
I - 1 (um) enfermeiro; e (Origem: PRT MS/GM 130/2012, Art. 7º, § 2º, I)
II - 02 (dois) profissionais de nível médio, sendo que um deles deverá ser necessariamente técnico de enfermagem. (Origem: PRT MS/GM 130/2012, Art. 7º, § 2º, II)
§ 3º No período diurno aos sábados, domingos e feriados, a equipe mínima será composta da seguinte forma, em plantões de 12 (doze) horas: (Origem: PRT MS/GM 130/2012, Art. 7º, § 3º)
I - 2 profissionais de nível universitário, sendo que um deles deverá ser necessariamente enfermeiro; (Origem: PRT MS/GM 130/2012, Art. 7º, § 3º, I)
II - 2 (dois) profissionais de nível médio, sendo que um deles deverá ser necessariamente técnico de enfermagem; e (Origem: PRT MS/GM 130/2012, Art. 7º, § 3º, II)
III - 1 (um) profissional da área de apoio. (Origem: PRT MS/GM 130/2012, Art. 7º, § 3º, III)
§ 4º Cabe ao gestor de saúde local garantir a composição da equipe mínima em situações de férias, licenças e outros afastamentos. (Origem: PRT MS/GM 130/2012, Art. 7º, § 4º)
Subseção III
Da Estrutura Física Mínima
(Origem: PRT MS/GM 130/2012, CAPÍTULO II, Seção III)
Art. 34. O CAPS AD III terá a seguinte estrutura física mínima: (Origem: PRT MS/GM 130/2012, Art. 8º)
I - espaço para atendimento individual; (Origem: PRT MS/GM 130/2012, Art. 8º, I)
II - espaço para atendimento de grupo; (Origem: PRT MS/GM 130/2012, Art. 8º, II)
III - espaço para refeições; (Origem: PRT MS/GM 130/2012, Art. 8º, III)
IV - espaço para convivência; (Origem: PRT MS/GM 130/2012, Art. 8º, IV)
V - banheiros com chuveiro; (Origem: PRT MS/GM 130/2012, Art. 8º, V)
VI - no mínimo 8 (oito) e no máximo 12 (doze) vagas para acolhimento noturno; e (Origem: PRT MS/GM 130/2012, Art. 8º, VI)
VII - posto de enfermagem. (Origem: PRT MS/GM 130/2012, Art. 8º, VII)
Seção III
Da Implantação e da Tipologia
(Origem: PRT MS/GM 130/2012, CAPÍTULO III)
Art. 35. O CAPS AD III será implantado conforme previsto no Plano de Ação Regional ou instrumento equivalente, e poderá ser de dois tipos: (Origem: PRT MS/GM 130/2012, Art. 9º)
I - CAPS AD III Novo; ou (Origem: PRT MS/GM 130/2012, Art. 9º, I)
II - CAPS AD III Qualificado. (Origem: PRT MS/GM 130/2012, Art. 9º, II)
Parágrafo Único. O CAPS AD III Qualificado é aquele que é resultado da adaptação e qualificação de um CAPS AD tradicional preexistente e transformado para o atendimento de pessoas com necessidades de saúde decorrentes do uso de álcool, crack e outras drogas. (Origem: PRT MS/GM 130/2012, Art. 9º, Parágrafo Único)
Art. 36. O CAPS AD III Novo será implantado na proporção de um para cada grupo populacional de 150 (cento e cinquenta) mil a 300 (trezentos) mil habitantes. (Origem: PRT MS/GM 130/2012, Art. 10)
Parágrafo Único. Situações excepcionais serão analisadas pela Área Técnica de Saúde Mental DAPES/SAS/MS, no sentido de se buscar a adequação às peculiaridades regionais, podendo realizar vistoria in loco para a habilitação a qualquer tempo. (Origem: PRT MS/GM 130/2012, Art. 10, Parágrafo Único)
Art. 37. No intuito de garantir efetiva retaguarda de acolhimento 24 horas para pessoas com necessidades de saúde decorrentes do uso de álcool, crack e outras drogas, recomenda-se a qualificação de CAPS AD II em CAPS AD III. (Origem: PRT MS/GM 130/2012, Art. 11)
Seção IV
Da Unidade de Acolhimento para pessoas com necessidades decorrentes do uso de Crack, Álcool e Outras Drogas, no componente de atenção residencial de caráter transitório da Rede de Atenção Psicossocial
Art. 38. Fica instituída a Unidade de Acolhimento para pessoas com necessidades decorrentes do uso de crack, álcool e outras drogas (Unidade de Acolhimento), no componente de atenção residencial de caráter transitório da Rede de Atenção Psicossocial. (Origem: PRT MS/GM 121/2012, Art. 1º)
Art. 39. Para efeito desta Seção, a Unidade de Acolhimento referida no art. 38 é um dos pontos da Rede de Atenção Psicossocial e apresenta as seguintes características: (Origem: PRT MS/GM 121/2012, Art. 2º)
I - Funcionamento nas 24 (vinte e quatro) horas do dia e nos 7 (sete) dias da semana; e (Origem: PRT MS/GM 121/2012, Art. 2º, I)
II - Caráter residencial transitório. (Origem: PRT MS/GM 121/2012, Art. 2º, II)
§ 1º A Unidade de Acolhimento tem como objetivo oferecer acolhimento voluntário e cuidados contínuos para pessoas com necessidades decorrentes do uso de crack, álcool e outras drogas, em situação de vulnerabilidade social e/ou familiar e que demandem acompanhamento terapêutico e protetivo. (Origem: PRT MS/GM 121/2012, Art. 2º, § 1º)
2º A Unidade de Acolhimento deverá articular intersetorialmente a garantia dos direitos de moradia, educação, convivência familiar e social. (Origem: PRT MS/GM 121/2012, Art. 2º, § 2º)
Art. 40. Os usuários da Unidade de Acolhimento serão acolhidos conforme definido pela equipe do Centro de Atenção Psicossocial (CAPS) de referência. (Origem: PRT MS/GM 121/2012, Art. 3º)
Parágrafo Único. O CAPS de referência será responsável pela elaboração do projeto terapêutico singular de cada usuário, considerando a hierarquização do cuidado e priorizando a atenção em serviços comunitários de saúde. (Origem: PRT MS/GM 121/2012, Art. 3º, Parágrafo Único)
Art. 41. O Plano de Ação Regional deverá indicar a linha de cuidado (Hospital Geral e/ou UPA e/ou Portas Hospitalares de Atenção à Urgência) de referência para a Unidade de Acolhimento, garantindo-se apoio qualificado aos usuários. (Origem: PRT MS/GM 121/2012, Art. 4º)
Art. 42. As Unidades de Acolhimento funcionarão em duas modalidades: (Origem: PRT MS/GM 121/2012, Art. 5º)
I - Unidade de Acolhimento Adulto - destinada às pessoas maiores de 18 (dezoito) anos, de ambos os sexos; e (Origem: PRT MS/GM 121/2012, Art. 5º, I)
II - Unidade de Acolhimento Infanto-Juvenil - destinada às crianças e aos adolescentes, entre 10 (dez) e 18 (dezoito) anos incompletos, de ambos os sexos. (Origem: PRT MS/GM 121/2012, Art. 5º, II)
§ 1º A Unidade de Acolhimento Adulto terá disponibilidade de 10 (dez) a 15 (quinze) vagas. (Origem: PRT MS/GM 121/2012, Art. 5º, § 1º)
§ 2º Unidade de Acolhimento Infanto-Juvenil terá disponibilidade de 10 (dez) vagas. (Origem: PRT MS/GM 121/2012, Art. 5º, § 2º)
Art. 43. A Unidade de Acolhimento poderá ser constituída por Estados, por Municípios e pelo Distrito Federal, como unidade pública ou em parceria com instituições ou entidades sem fins lucrativos, atendidas as exigências estabelecidas nesta Seção. (Origem: PRT MS/GM 121/2012, Art. 6º)
Art. 44. A Unidade de Acolhimento a ser implantada deverá estar inserida na Rede de Atenção Psicossocial e referenciada a um Centro de Atenção Psicossocial. (Origem: PRT MS/GM 121/2012, Art. 7º)
Art. 45. A Unidade de Acolhimento deve contar com estrutura física mínima, na seguinte configuração: (Origem: PRT MS/GM 121/2012, Art. 8º)
I - sala de acolhimento de residentes, familiares e visitantes; (Origem: PRT MS/GM 121/2012, Art. 8º, I)
II - quartos coletivo com acomodações individuais e espaço para guarda de roupas (Com até 04 (quatro) camas cada quarto); (Origem: PRT MS/GM 121/2012, Art. 8º, II)
III - refeitório; (Origem: PRT MS/GM 121/2012, Art. 8º, III)
IV - cozinha; (Origem: PRT MS/GM 121/2012, Art. 8º, IV)
V - banheiros com chuveiros, adaptados para pessoa com deficiência; (Origem: PRT MS/GM 121/2012, Art. 8º, V)
VI - banheiros (vestuário) para funcionários; (Origem: PRT MS/GM 121/2012, Art. 8º, VI)
VII - lavanderia; (Origem: PRT MS/GM 121/2012, Art. 8º, VII)
VIII - abrigo externo de resíduos sólidos; (Origem: PRT MS/GM 121/2012, Art. 8º, VIII)
IX - sala de TV; (Origem: PRT MS/GM 121/2012, Art. 8º, IX)
X - sala Administrativa (Escritório); e (Origem: PRT MS/GM 121/2012, Art. 8º, X)
XI - almoxarifado. (Origem: PRT MS/GM 121/2012, Art. 8º, XI)
Art. 46. A Unidade de Acolhimento Adulto deverá observar os seguintes requisitos específicos: (Origem: PRT MS/GM 121/2012, Art. 9º)
I - Ser referência para Municípios ou regiões com população igual ou superior de 200.000 (duzentos mil) habitantes; e (Origem: PRT MS/GM 121/2012, Art. 9º, I)
II - Contar com equipe técnica mínima, composta por profissionais que possuam experiência comprovada de dois anos e/ou pós-graduação lato sensu (mínimo de 360 horas) ou stricto sensu (mestrado ou doutorado) na área de cuidados com pessoas com necessidades de saúde decorrentes do uso de crack, álcool e outras drogas, na seguinte proporção: (Origem: PRT MS/GM 121/2012, Art. 9º, II)
a) 56 horas semanais de profissionais de nível universitário da área da saúde, com distribuição entre os turnos de domingo a domingo de maneira a garantir a presença mínima de um profissional por período todos os dias da semana. (Origem: PRT MS/GM 121/2012, Art. 9º, II, a)
b) Profissionais de nível médio, com a presença mínima de 2 (dois) em todos os dias da semana e nas 24 (vinte e quatro) horas do dia. (Origem: PRT MS/GM 121/2012, Art. 9º, II, b)
Art. 47. Os profissionais de nível universitário na área da saúde poderão pertencer às seguintes categorias profissionais: (Origem: PRT MS/GM 121/2012, Art. 10)
I - assistente social; (Origem: PRT MS/GM 121/2012, Art. 10, I)
II - educador físico; (Origem: PRT MS/GM 121/2012, Art. 10, II)
III - enfermeiro; (Origem: PRT MS/GM 121/2012, Art. 10, III)
IV - psicólogo; (Origem: PRT MS/GM 121/2012, Art. 10, IV)
V - terapeuta ocupacional; e (Origem: PRT MS/GM 121/2012, Art. 10, V)
VI - médico. (Origem: PRT MS/GM 121/2012, Art. 10, VI)
Art. 48. A Unidade de Acolhimento Infanto-Juvenil deverá observar os seguintes requisitos específicos: (Origem: PRT MS/GM 121/2012, Art. 11)
I - Ser referência para Municípios ou região com população igual ou superior a 100.000 (cem mil) habitantes; (Origem: PRT MS/GM 121/2012, Art. 11, I)
II - Contar com equipe técnica mínima, composta por profissionais que possuam experiência comprovada de dois anos ou pós-graduação lato sensu (mínimo de 360 horas) ou stricto sensu (mestrado ou doutorado) na área de cuidados com pessoas com necessidades de saúde decorrentes do uso de crack, álcool e outras drogas, na seguinte proporção: (Origem: PRT MS/GM 121/2012, Art. 11, II)
a) 56 horas semanais de profissionais de nível universitário da área da saúde, com distribuição entre os turnos de domingo a domingo de maneira a garantir a presença mínima de um profissional por período todos os dias da semana. (Origem: PRT MS/GM 121/2012, Art. 11, II, a)
b) Profissionais de nível médio, com a presença mínima de 2 (dois) em todos os dias da semana e nas 24 (vinte e quatro) horas do dia. (Origem: PRT MS/GM 121/2012, Art. 11, II, b)
c) 40 horas de profissionais de nível universitário na área de educação, distribuídas de maneira a garantir a presença mínima de 1 (um) profissional por período em todos os dias úteis da semana, das 7 às 19 horas. (Origem: PRT MS/GM 121/2012, Art. 11, II, c)
§ 1º Situações excepcionais serão analisadas pela Área Técnica de Saúde Mental DAPES/SAS/MS, no sentido de se buscar a adequação às peculiaridades regionais, podendo realizar vistoria in loco para a habilitação a qualquer tempo. (Origem: PRT MS/GM 121/2012, Art. 11, Parágrafo Único)
§ 2º Poderá ser implantada 1 (uma) Unidade de Acolhimento em Município ou região que contabilizem de 2.500 (dois mil e quinhentos) a 5.000 (cinco mil) crianças e adolescentes em risco para uso de drogas. (Origem: PRT MS/GM 121/2012, Art. 11, § 1º)
3º O cálculo do número de crianças e adolescentes em risco para uso de drogas deverá observar a fórmula constante do Anexo 2 do Anexo V . (Origem: PRT MS/GM 121/2012, Art. 11, § 2º)
§ 4º Os profissionais de nível universitário na área da saúde poderão pertencer às seguintes categorias profissionais: (Origem: PRT MS/GM 121/2012, Art. 11, § 3º)
I - assistente Social; (Origem: PRT MS/GM 121/2012, Art. 11, § 3º, I)
II - educador físico; (Origem: PRT MS/GM 121/2012, Art. 11, § 3º, II)
III - enfermeiro; (Origem: PRT MS/GM 121/2012, Art. 11, § 3º, III)
IV - psicólogo; (Origem: PRT MS/GM 121/2012, Art. 11, § 3º, IV)
V - terapeuta ocupacional; e (Origem: PRT MS/GM 121/2012, Art. 11, § 3º, V)
VI - médico. (Origem: PRT MS/GM 121/2012, Art. 11, § 3º, VI)
Art. 49. As ações a serem desenvolvidas pelas Unidades de Acolhimento e o tempo de permanência de cada usuário deverão estar previstas no Projeto Terapêutico Singular, tendo como parâmetro o limite de seis meses. (Origem: PRT MS/GM 121/2012, Art. 12)
Parágrafo Único. O Projeto Terapêutico Singular será formulado no âmbito do Centro de Atenção Psicossocial com a participação da Unidade de Acolhimento, devendo-se observar as seguintes orientações: (Origem: PRT MS/GM 121/2012, Art. 12, Parágrafo Único)
I - acolhimento humanizado, com estímulo à grupalização e socialização, por meio de atividades terapêuticas e coletivas; (Origem: PRT MS/GM 121/2012, Art. 12, Parágrafo Único, I)
II - desenvolvimento de ações que garantam a integridade física e mental, considerando o contexto social e familiar; (Origem: PRT MS/GM 121/2012, Art. 12, Parágrafo Único, II)
III - desenvolvimento de intervenções que favoreçam a adesão ao tratamento, visando à interrupção ou redução do uso de crack, álcool e outras drogas; (Origem: PRT MS/GM 121/2012, Art. 12, Parágrafo Único, III)
IV - acompanhamento psicossocial ao usuário e à respectiva família; (Origem: PRT MS/GM 121/2012, Art. 12, Parágrafo Único, IV)
V - atendimento psicoterápico e de orientação, entre outros, de acordo com o Projeto Terapêutico Singular; (Origem: PRT MS/GM 121/2012, Art. 12, Parágrafo Único, V)
VI - atendimento em grupos, tais como psicoterapia, grupo operativo, atividades de suporte social, assembleias, grupos de redução de danos, entre outros; (Origem: PRT MS/GM 121/2012, Art. 12, Parágrafo Único, VI)
VII - oficinas terapêuticas; (Origem: PRT MS/GM 121/2012, Art. 12, Parágrafo Único, VII)
VIII - atendimento e atividades sociofamiliares e comunitárias; (Origem: PRT MS/GM 121/2012, Art. 12, Parágrafo Único, VIII)
IX - promoção de atividades de reinserção social; (Origem: PRT MS/GM 121/2012, Art. 12, Parágrafo Único, IX)
X - articulação com a Rede intersetorial, especialmente com a assistência social, educação, justiça e direitos humanos, com o objetivo de possibilitar ações que visem à reinserção social, familiar e laboral, como preparação para a saída; (Origem: PRT MS/GM 121/2012, Art. 12, Parágrafo Único, X)
XI - articulação com programas culturais, educacionais e profissionalizantes, de moradia e de geração de trabalho e renda; e (Origem: PRT MS/GM 121/2012, Art. 12, Parágrafo Único, XI)
XII - saída programada e voltada à completa reinserção do usuário, de acordo com suas necessidades, com ações articuladas e direcionadas à moradia, ao suporte familiar, à inclusão na escola e à geração de trabalho e renda. (Origem: PRT MS/GM 121/2012, Art. 12, Parágrafo Único, XII)
Art. 50. O gestor responsável pela implantação da Unidade de Acolhimento será o responsável pelo acompanhamento, controle, avaliação, fiscalização e auditoria, devendo-se verificar periodicamente o cumprimento dos requisitos e orientações contidos nesta Seção. (Origem: PRT MS/GM 121/2012, Art. 17)
(Redação dada pela PRT GM/MS nº 3588 de 21.12.2017) (Revogado pela PRT GM/MS n° 757 de 21.06.2023)
Seção I
(Redação dada pela PRT GM/MS nº 3588 de 21.12.2017) (Revogado pela PRT GM/MS n° 757 de 21.06.2023)
Art. 50-A (Redação dada pela PRT GM/MS nº 3588 de 21.12.2017) (Revogado pela PRT GM/MS n° 757 de 21.06.2023)
Art. 50-B (Redação dada pela PRT GM/MS nº 3588 de 21.12.2017) (Revogado pela PRT GM/MS n° 757 de 21.06.2023)
§ 1º (Redação dada pela PRT GM/MS nº 3588 de 21.12.2017) (Revogado pela PRT GM/MS n° 757 de 21.06.2023)
§ 2º (Redação dada pela PRT GM/MS nº 3588 de 21.12.2017) (Revogado pela PRT GM/MS n° 757 de 21.06.2023)
§ 3º (Redação dada pela PRT GM/MS nº 3588 de 21.12.2017) (Revogado pela PRT GM/MS n° 757 de 21.06.2023)
§ 4º (Redação dada pela PRT GM/MS nº 3588 de 21.12.2017) (Revogado pela PRT GM/MS n° 757 de 21.06.2023)
Seção II
(Redação dada pela PRT GM/MS nº 3588 de 21.12.2017) (Revogado pela PRT GM/MS n° 757 de 21.06.2023)
Art. 50-C (Redação dada pela PRT GM/MS nº 3588 de 21.12.2017) (Revogado pela PRT GM/MS n° 757 de 21.06.2023)
I - (Redação dada pela PRT GM/MS nº 3588 de 21.12.2017) (Revogado pela PRT GM/MS n° 757 de 21.06.2023)
II - (Redação dada pela PRT GM/MS nº 3588 de 21.12.2017) (Revogado pela PRT GM/MS n° 757 de 21.06.2023)
III - (Redação dada pela PRT GM/MS nº 3588 de 21.12.2017) (Revogado pela PRT GM/MS n° 757 de 21.06.2023)
IV - (Redação dada pela PRT GM/MS nº 3588 de 21.12.2017) (Revogado pela PRT GM/MS n° 757 de 21.06.2023)
V - (Redação dada pela PRT GM/MS nº 3588 de 21.12.2017) (Revogado pela PRT GM/MS n° 757 de 21.06.2023)
VI - (Redação dada pela PRT GM/MS nº 3588 de 21.12.2017) (Revogado pela PRT GM/MS n° 757 de 21.06.2023)
VII - (Redação dada pela PRT GM/MS nº 3588 de 21.12.2017) (Revogado pela PRT GM/MS n° 757 de 21.06.2023)
VIII - (Redação dada pela PRT GM/MS nº 3588 de 21.12.2017) (Revogado pela PRT GM/MS n° 757 de 21.06.2023)
IX - (Redação dada pela PRT GM/MS nº 3588 de 21.12.2017) (Revogado pela PRT GM/MS n° 757 de 21.06.2023)
X - (Redação dada pela PRT GM/MS nº 3588 de 21.12.2017) (Revogado pela PRT GM/MS n° 757 de 21.06.2023)
XI - (Redação dada pela PRT GM/MS nº 3588 de 21.12.2017) (Revogado pela PRT GM/MS n° 757 de 21.06.2023)
XII - (Redação dada pela PRT GM/MS nº 3588 de 21.12.2017) (Revogado pela PRT GM/MS n° 757 de 21.06.2023)
XIII - (Redação dada pela PRT GM/MS nº 3588 de 21.12.2017) (Revogado pela PRT GM/MS n° 757 de 21.06.2023)
XIV - (Redação dada pela PRT GM/MS nº 3588 de 21.12.2017) (Revogado pela PRT GM/MS n° 757 de 21.06.2023)
XV - (Redação dada pela PRT GM/MS nº 3588 de 21.12.2017) (Revogado pela PRT GM/MS n° 757 de 21.06.2023)
XVI - (Redação dada pela PRT GM/MS nº 3588 de 21.12.2017) (Revogado pela PRT GM/MS n° 757 de 21.06.2023)
Subseção I
(Redação dada pela PRT GM/MS nº 3588 de 21.12.2017) (Revogado pela PRT GM/MS n° 757 de 21.06.2023)
Art. 50-D (Redação dada pela PRT GM/MS nº 3588 de 21.12.2017) (Revogado pela PRT GM/MS n° 757 de 21.06.2023)
I - (Redação dada pela PRT GM/MS nº 3588 de 21.12.2017) (Revogado pela PRT GM/MS n° 757 de 21.06.2023)
II - (Redação dada pela PRT GM/MS nº 3588 de 21.12.2017) (Revogado pela PRT GM/MS n° 757 de 21.06.2023)
III - (Redação dada pela PRT GM/MS nº 3588 de 21.12.2017) (Revogado pela PRT GM/MS n° 757 de 21.06.2023)
IV - (Redação dada pela PRT GM/MS nº 3588 de 21.12.2017) (Revogado pela PRT GM/MS n° 757 de 21.06.2023)
V - (Redação dada pela PRT GM/MS nº 3588 de 21.12.2017) (Revogado pela PRT GM/MS n° 757 de 21.06.2023)
VI - (Redação dada pela PRT GM/MS nº 3588 de 21.12.2017) (Revogado pela PRT GM/MS n° 757 de 21.06.2023)
VII - (Redação dada pela PRT GM/MS nº 3588 de 21.12.2017) (Revogado pela PRT GM/MS n° 757 de 21.06.2023)
VIII - (Redação dada pela PRT GM/MS nº 3588 de 21.12.2017) (Revogado pela PRT GM/MS n° 757 de 21.06.2023)
IX - (Redação dada pela PRT GM/MS nº 3588 de 21.12.2017) (Revogado pela PRT GM/MS n° 757 de 21.06.2023)
X - (Redação dada pela PRT GM/MS nº 3588 de 21.12.2017) (Revogado pela PRT GM/MS n° 757 de 21.06.2023)
Subseção II
(Redação dada pela PRT GM/MS nº 3588 de 21.12.2017) (Revogado pela PRT GM/MS n° 757 de 21.06.2023)
Art. 50-E (Redação dada pela PRT GM/MS nº 3588 de 21.12.2017) (Revogado pela PRT GM/MS n° 757 de 21.06.2023)
I - (Redação dada pela PRT GM/MS nº 3588 de 21.12.2017) (Revogado pela PRT GM/MS n° 757 de 21.06.2023)
II - (Redação dada pela PRT GM/MS nº 3588 de 21.12.2017) (Revogado pela PRT GM/MS n° 757 de 21.06.2023)
a) (Redação dada pela PRT GM/MS nº 3588 de 21.12.2017) (Revogado pela PRT GM/MS n° 757 de 21.06.2023)
b) (Redação dada pela PRT GM/MS nº 3588 de 21.12.2017) (Revogado pela PRT GM/MS n° 757 de 21.06.2023)
c) (Redação dada pela PRT GM/MS nº 3588 de 21.12.2017)
d) (Redação dada pela PRT GM/MS nº 3588 de 21.12.2017) (Revogado pela PRT GM/MS n° 757 de 21.06.2023)
e) (Redação dada pela PRT GM/MS nº 3588 de 21.12.2017) (Revogado pela PRT GM/MS n° 757 de 21.06.2023)
f) (Redação dada pela PRT GM/MS nº 3588 de 21.12.2017) (Revogado pela PRT GM/MS n° 757 de 21.06.2023)
III - (Redação dada pela PRT GM/MS nº 3588 de 21.12.2017) (Revogado pela PRT GM/MS n° 757 de 21.06.2023)
a) (Redação dada pela PRT GM/MS nº 3588 de 21.12.2017) (Revogado pela PRT GM/MS n° 757 de 21.06.2023)
b) (Redação dada pela PRT GM/MS nº 3588 de 21.12.2017) (Revogado pela PRT GM/MS n° 757 de 21.06.2023)
c) (Redação dada pela PRT GM/MS nº 3588 de 21.12.2017) (Revogado pela PRT GM/MS n° 757 de 21.06.2023)
Parágrafo único. (Redação dada pela PRT GM/MS nº 3588 de 21.12.2017) (Revogado pela PRT GM/MS n° 757 de 21.06.2023)
Subseção III
(Redação dada pela PRT GM/MS nº 3588 de 21.12.2017) (Revogado pela PRT GM/MS n° 757 de 21.06.2023)
Art. 50-F. (Redação dada pela PRT GM/MS nº 3588 de 21.12.2017) (Revogado pela PRT GM/MS n° 757 de 21.06.2023)
I - (Redação dada pela PRT GM/MS nº 3588 de 21.12.2017) (Revogado pela PRT GM/MS n° 757 de 21.06.2023)
II - (Redação dada pela PRT GM/MS nº 3588 de 21.12.2017) (Revogado pela PRT GM/MS n° 757 de 21.06.2023)
III - (Redação dada pela PRT GM/MS nº 3588 de 21.12.2017) (Revogado pela PRT GM/MS n° 757 de 21.06.2023)
IV - (Redação dada pela PRT GM/MS nº 3588 de 21.12.2017) (Revogado pela PRT GM/MS n° 757 de 21.06.2023)
V - (Redação dada pela PRT GM/MS nº 3588 de 21.12.2017) (Revogado pela PRT GM/MS n° 757 de 21.06.2023)
VI - (Redação dada pela PRT GM/MS nº 3588 de 21.12.2017) (Revogado pela PRT GM/MS n° 757 de 21.06.2023)
VII - (Redação dada pela PRT GM/MS nº 3588 de 21.12.2017) (Revogado pela PRT GM/MS n° 757 de 21.06.2023)
VIII - (Redação dada pela PRT GM/MS nº 3588 de 21.12.2017)
IX - (Redação dada pela PRT GM/MS nº 3588 de 21.12.2017) (Revogado pela PRT GM/MS n° 757 de 21.06.2023)
X - (Redação dada pela PRT GM/MS nº 3588 de 21.12.2017) (Revogado pela PRT GM/MS n° 757 de 21.06.2023)
XI - (Redação dada pela PRT GM/MS nº 3588 de 21.12.2017) (Revogado pela PRT GM/MS n° 757 de 21.06.2023)
Seção III
(Redação dada pela PRT GM/MS nº 3588 de 21.12.2017) (Revogado pela PRT GM/MS n° 757 de 21.06.2023)
Art. 50-G. (Redação dada pela PRT GM/MS nº 3588 de 21.12.2017) (Revogado pela PRT GM/MS n° 757 de 21.06.2023)
I - (Redação dada pela PRT GM/MS nº 3588 de 21.12.2017) (Revogado pela PRT GM/MS n° 757 de 21.06.2023)
II - (Redação dada pela PRT GM/MS nº 3588 de 21.12.2017) (Revogado pela PRT GM/MS n° 757 de 21.06.2023)
Parágrafo único. (Redação dada pela PRT GM/MS nº 3588 de 21.12.2017) (Revogado pela PRT GM/MS n° 757 de 21.06.2023)
Seção IV
(Redação dada pela PRT GM/MS nº 3588 de 21.12.2017) (Revogado pela PRT GM/MS n° 757 de 21.06.2023)
Art. 50-H. (Redação dada pela PRT GM/MS nº 3588 de 21.12.2017) (Revogado pela PRT GM/MS n° 757 de 21.06.2023)
Art. 50-I. (Redação dada pela PRT GM/MS nº 3588 de 21.12.2017) (Revogado pela PRT GM/MS n° 757 de 21.06.2023)
TÍTULO II-B
(Redação dada pela PRT GM/MS nº 3588 de 21.12.2017) (Revogado pela PRT GM/MS n° 757 de 21.06.2023)
Seção I
(Redação dada pela PRT GM/MS nº 3588 de 21.12.2017) (Revogado pela PRT GM/MS n° 757 de 21.06.2023)
Art. 50-J. (Redação dada pela PRT GM/MS nº 3588 de 21.12.2017) (Revogado pela PRT GM/MS n° 757 de 21.06.2023)
§ 1º (Redação dada pela PRT GM/MS nº 3588 de 21.12.2017) (Revogado pela PRT GM/MS n° 757 de 21.06.2023)
§ 2º (Redação dada pela PRT GM/MS nº 3588 de 21.12.2017) (Revogado pela PRT GM/MS n° 757 de 21.06.2023)
§ 3º (Redação dada pela PRT GM/MS nº 3588 de 21.12.2017) (Revogado pela PRT GM/MS n° 757 de 21.06.2023)
§ 4º (Redação dada pela PRT GM/MS nº 3588 de 21.12.2017) (Revogado pela PRT GM/MS n° 757 de 21.06.2023)
Seção II
(Redação dada pela PRT GM/MS nº 3588 de 21.12.2017) (Revogado pela PRT GM/MS n° 757 de 21.06.2023)
Art. 50-K. (Redação dada pela PRT GM/MS nº 3588 de 21.12.2017) (Revogado pela PRT GM/MS n° 757 de 21.06.2023)
I - (Redação dada pela PRT GM/MS nº 3588 de 21.12.2017) (Revogado pela PRT GM/MS n° 757 de 21.06.2023)
II - (Redação dada pela PRT GM/MS nº 3588 de 21.12.2017) (Revogado pela PRT GM/MS n° 757 de 21.06.2023)
III - (Redação dada pela PRT GM/MS nº 3588 de 21.12.2017) (Revogado pela PRT GM/MS n° 757 de 21.06.2023)
IV - (Redação dada pela PRT GM/MS nº 3588 de 21.12.2017) (Revogado pela PRT GM/MS n° 757 de 21.06.2023)
V - (Redação dada pela PRT GM/MS nº 3588 de 21.12.2017) (Revogado pela PRT GM/MS n° 757 de 21.06.2023)
Art. 50-L. (Redação dada pela PRT GM/MS nº 3588 de 21.12.2017) (Revogado pela PRT GM/MS n° 757 de 21.06.2023)
I - (Redação dada pela PRT GM/MS nº 3588 de 21.12.2017) (Revogado pela PRT GM/MS n° 757 de 21.06.2023)
II - (Redação dada pela PRT GM/MS nº 3588 de 21.12.2017) (Redação dada pela PRT GM/MS nº 1.836 de 24.06.2022) (Sem efeito pela PRT GM/MS nº 1.919 de 28.06.2002) (Efeitos restabelecidos pela PRT GM/MS nº 4.170 de 01.12.2022) (Revogado pela PRT GM/MS n° 757 de 21.06.2023)
III - (Redação dada pela PRT GM/MS nº 3588 de 21.12.2017) (Revogado pela PRT GM/MS n° 757 de 21.06.2023)
III - (Redação dada pela PRT GM/MS nº 1.836 de 24.06.2022) (Sem efeito pela PRT GM/MS nº 1.919 de 28.06.2002) (Efeitos restabelecidos pela PRT GM/MS nº 4.170 de 01.12.2022) (Revogado pela PRT GM/MS n° 757 de 21.06.2023)
§ 1º (Redação dada pela PRT GM/MS nº 3588 de 21.12.2017) (Revogado pela PRT GM/MS n° 757 de 21.06.2023)
§ 2º (Redação dada pela PRT GM/MS nº 3588 de 21.12.2017) (Revogado pela PRT GM/MS n° 757 de 21.06.2023)
§ 3º (Redação dada pela PRT GM/MS nº 3588 de 21.12.2017) (Revogado pela PRT GM/MS n° 757 de 21.06.2023)
§ 4º (Redação dada pela PRT GM/MS nº 1.836 de 24.06.2022) (Sem efeito pela PRT GM/MS nº 1.919 de 28.06.2002) (Efeitos restabelecidos pela PRT GM/MS nº 4.170 de 01.12.2022) (Revogado pela PRT GM/MS n° 757 de 21.06.2023)
Seção III
(Redação dada pela PRT GM/MS nº 3588 de 21.12.2017) (Revogado pela PRT GM/MS n° 757 de 21.06.2023)
Art. 50-M (Redação dada pela PRT GM/MS nº 3588 de 21.12.2017) (Revogado pela PRT GM/MS n° 757 de 21.06.2023)
Parágrafo único. (Redação dada pela PRT GM/MS nº 3588 de 21.12.2017) (Revogado pela PRT GM/MS n° 757 de 21.06.2023)
I - (Redação dada pela PRT GM/MS nº 3588 de 21.12.2017) (Redação dada pela PRT GM/MS nº 1.836 de 24.06.2022) (Sem efeito pela PRT GM/MS nº 1.919 de 28.06.2002) (Efeitos restabelecidos pela PRT GM/MS nº 4.170 de 01.12.2022) (Revogado pela PRT GM/MS n° 757 de 21.06.2023)
II - (Redação dada pela PRT GM/MS nº 3588 de 21.12.2017) (Revogado pela PRT GM/MS n° 757 de 21.06.2023)
Art. 50-N. (Redação dada pela PRT GM/MS nº 1.836 de 24.06.2022) (Sem efeito pela PRT GM/MS nº 1.919 de 28.06.2002) (Efeitos restabelecidos pela PRT GM/MS nº 4.170 de 01.12.2022) (Revogado pela PRT GM/MS n° 757 de 21.06.2023, alterada pela PRT GM/MS n° 5.687 de 07.11.2024)
TÍTULO III
DAS NORMAS DE FUNCIONAMENTO E HABILITAÇÃO DO SERVIÇO HOSPITALAR DE REFERÊNCIA PARA ATENÇÃO A PESSOAS COM SOFRIMENTO OU TRANSTORNO MENTAL E COM NECESSIDADES DE SAÚDE DECORRENTES DO USO DE ÁLCOOL, CRACK E OUTRAS DROGAS, DO COMPONENTE HOSPITALAR DA REDE DE ATENÇÃO PSICOSSOCIAL
Art. 51. Este Título define as normas de funcionamento e habilitação do Serviço Hospitalar de Referência para atenção a pessoas com sofrimento ou transtorno mental e com necessidades de saúde decorrentes do uso de álcool, crack e outras drogas, do Componente Hospitalar da Rede de Atenção Psicossocial, e institui incentivos financeiros de investimento e de custeio. (Origem: PRT MS/GM 148/2012, Art. 1º)
CAPÍTULO I
DO SERVIÇO HOSPITALAR DE REFERÊNCIA PARA ATENÇÃO A PESSOAS COM SOFRIMENTO OU TRANSTORNO MENTAL E COM NECESSIDADES DE SAÚDE DECORRENTES DO USO DE ÁLCOOL, CRACK E OUTRAS DROGAS
(Origem: PRT MS/GM 148/2012, CAPÍTULO I)
Seção I
Das Diretrizes
(Origem: PRT MS/GM 148/2012, CAPÍTULO I, Seção I)
Art. 52. O Serviço Hospitalar de Referência para atenção a pessoas com sofrimento ou transtorno mental e com necessidades decorrentes do uso de álcool, crack e outras drogas é um ponto de atenção do componente Atenção Hospitalar da Rede de Atenção Psicossocial e observará as seguintes diretrizes: (Origem: PRT MS/GM 148/2012, Art. 2º)
I - função precípua de preservação da vida, visando criar condições para a garantia da continuidade do cuidado pelos outros componentes da Rede de Atenção Psicossocial; (Origem: PRT MS/GM 148/2012, Art. 2º, I)
II - integração à Rede de Atenção Psicossocial, como parte das demandas e fluxos assistenciais na Região de Saúde, potencializando ações de matriciamento, corresponsabilidade pelos casos e garantia da continuidade do cuidado; (Origem: PRT MS/GM 148/2012, Art. 2º, II)
III - articulação com os outros pontos de atenção da Rede de Atenção à Saúde na Região de Saúde; (Origem: PRT MS/GM 148/2012, Art. 2º, III)
IV - oferta de suporte hospitalar para situações de urgência/emergência decorrentes do consumo ou abstinência de álcool, crack e outras drogas, bem como de comorbidades psiquiátricas e/ou clínicas advindas da Rede de Atenção às Urgências, da Rede de Atenção Psicossocial e da Atenção Básica; (Origem: PRT MS/GM 148/2012, Art. 2º, IV)
V - competência da Rede de Saúde local para regulação do acesso aos leitos; e (Origem: PRT MS/GM 148/2012, Art. 2º, V)
VI - funcionamento em regime integral, nas 24 (vinte e quatro) horas do dia e nos 7 (sete) dias da semana, finais de semana e feriados inclusive, sem interrupção da continuidade entre os turnos. (Origem: PRT MS/GM 148/2012, Art. 2º, VI)
Art. 53. O Serviço Hospitalar de Referência para atenção a pessoas com sofrimento ou transtorno mental e com necessidades de saúde decorrentes do uso de álcool, crack e outras drogas construirá seu projeto técnico considerando as seguintes referências: (Origem: PRT MS/GM 148/2012, Art. 3º)
I - internações de curta duração, até a estabilidade clínica do usuário, respeitando as especificidades de cada caso; (Origem: PRT MS/GM 148/2012, Art. 3º, I)
II - adoção de protocolos técnicos para o manejo terapêutico dos casos; (Origem: PRT MS/GM 148/2012, Art. 3º, II)
III - estabelecimento de fluxos entre os pontos de atenção da Rede de Atenção Psicossocial e Rede de Atenção às Urgências e o sistema de regulação; (Origem: PRT MS/GM 148/2012, Art. 3º, III)
IV - incorporação da estratégia de redução de danos como norteadora de projetos terapêuticos singulares, pactuados nos pontos de atenção da Rede de Atenção à Saúde; (Origem: PRT MS/GM 148/2012, Art. 3º, IV)
V - articulação com outros pontos de atenção da Rede de Atenção Psicossocial para continuidade do tratamento, considerando perspectiva preventiva para outros episódios de internação; (Origem: PRT MS/GM 148/2012, Art. 3º, V)
VI - estabelecimento de mecanismos de integração do Serviço Hospitalar de Referência para atenção a pessoas com sofrimento ou transtorno mental e com necessidades decorrentes do uso de álcool, crack e outras drogas com outros setores do Hospital Geral, por intermédio de interconsulta ou outras formas de interação entre os diversos serviços, a partir de demandas de ordem clínica específica; (Origem: PRT MS/GM 148/2012, Art. 3º, VI)
VII - garantia de transferência do usuário para estruturas hospitalares de maior complexidade, devidamente acreditados pelo gestor local de saúde, quando as condições clínicas impuserem tal necessidade; e (Origem: PRT MS/GM 148/2012, Art. 3º, VII)
VIII - avaliação permanente, por equipe multiprofissional, dos indicadores de qualidade e humanização da assistência prestada. (Origem: PRT MS/GM 148/2012, Art. 3º, VIII)
Art. 54. O projeto técnico do Serviço Hospitalar de Referência para atenção a pessoas com sofrimento ou transtorno mental e com necessidades de saúde decorrentes do uso de álcool, crack e outras drogas contemplará as seguintes atividades, de acordo com as demandas singulares de cada usuário: (Origem: PRT MS/GM 148/2012, Art. 4º)
I - avaliação clínica e psicossocial realizada por equipe multiprofissional, devendo ser considerado o estado clínico/psíquico do paciente; (Origem: PRT MS/GM 148/2012, Art. 4º, I)
II - abordagem familiar, incluídas orientações sobre o diagnóstico, o programa de tratamento, a alta hospitalar e a continuidade do tratamento em outros pontos de atenção da Rede de Atenção Psicossocial; e (Origem: PRT MS/GM 148/2012, Art. 4º, II)
III - articulação com outros pontos de atenção da Rede de Atenção Psicossocial para construção do Projeto Terapêutico Singular. (Origem: PRT MS/GM 148/2012, Art. 4º, III)
Seção II
Da Estrutura Física
(Origem: PRT MS/GM 148/2012, CAPÍTULO I, Seção II)
Art. 55. A estrutura física do Serviço Hospitalar de Referência para atenção a pessoas com sofrimento ou transtorno mental e com necessidades de saúde decorrentes do uso de crack, álcool e outras drogas observará os seguintes requisitos: (Origem: PRT MS/GM 148/2012, Art. 5º)
I - iluminação e ventilação adequadas, permitindo que os atendimentos sejam desenvolvidos com conforto, privacidade, quando necessário, organização e segurança; (Origem: PRT MS/GM 148/2012, Art. 5º, I)
II - em instalações hospitalares de arquitetura vertical, o Serviço Hospitalar de Referência para atenção a pessoas com sofrimento ou transtorno mental e com necessidades de saúde decorrentes do uso de crack, álcool e outras drogas deve ficar o mais próximo possível do andar térreo, facilitando o trânsito e reduzindo os riscos aos usuários do serviço, e possibilitando a integração de pequena área livre para atividades; (Origem: PRT MS/GM 148/2012, Art. 5º, II)
III - busca da compatibilização entre espaços hospitalares concebidos, de acordo com a economia espacial utilizada pela arquitetura hospitalar, e o uso desses mesmos espaços de acordo com a dinâmica da atenção psicossocial, em uma lógica na qual a humanização do cuidado e a convivência se apresentem como favorecedores do processo terapêutico; e (Origem: PRT MS/GM 148/2012, Art. 5º, III)
IV - observância dos critérios e normas estabelecidos pela legislação em vigor, especialmente: (Origem: PRT MS/GM 148/2012, Art. 5º, IV)
a) RDC ANVISA nº 50, de 21 de fevereiro de 2002, que dispõe sobre o Regulamento Técnico para Planejamento, Prorrogação, Elaboração e Avaliação de Projetos Físicos de Estabelecimentos de Assistência à Saúde, da Agência Nacional de Vigilância Sanitária (ANVISA); (Origem: PRT MS/GM 148/2012, Art. 5º, IV, a)
b) RDC ANVISA nº 63, de 25 de novembro de 2011, que dispõe sobre os requisitos de boas práticas de funcionamento para os serviços de saúde; e (Origem: PRT MS/GM 148/2012, Art. 5º, IV, b)
c) Resolução nº 5, de 5 de agosto de 1993, do Conselho Nacional de Meio Ambiente (CONAMA). (Origem: PRT MS/GM 148/2012, Art. 5º, IV, c)
Art. 56. A configuração do Serviço Hospitalar de Referência para atenção a pessoas com sofrimento ou transtorno mental e com necessidades decorrentes do uso de crack, álcool e outras drogas observará os seguintes parâmetros: (Origem: PRT MS/GM 148/2012, Art. 6º) (Repristinado pela PRT GM/MS n° 757 de 21.06.2023)
I - no caso de até 10 (dez) leitos implantados, o Serviço Hospitalar de Referência para atenção a pessoas com sofrimento ou transtorno mental e com necessidades decorrentes do uso de crack, álcool e outras drogas poderá funcionar em: (Origem: PRT MS/GM 148/2012, Art. 6º, I) (Repristinado pela PRT GM/MS n° 757 de 21.06.2023)
a) leitos de clínica médica qualificados para o atendimento destinado a pessoas adultas em sofrimento ou transtorno mental e com necessidades de saúde decorrentes do uso de álcool, crack e outras drogas; ou (Origem: PRT MS/GM 148/2012, Art. 6º, I, a) (Repristinado pela PRT GM/MS n° 757 de 21.06.2023)
b) leitos de pediatria qualificados para o atendimento destinado a crianças e adolescentes em sofrimento ou transtorno mental e com necessidades de saúde decorrentes do uso de álcool, crack e outras drogas; (Origem: PRT MS/GM 148/2012, Art. 6º, I, b) (Repristinado pela PRT GM/MS n° 757 de 21.06.2023)
II - no caso de mais de 10 (dez) leitos implantados, o Serviço Hospitalar de Referência para atenção a pessoas com sofrimento ou transtorno mental e com necessidades decorrentes do uso de crack, álcool e outras drogas funcionará em enfermaria especializada destinada ao atendimento de pessoas em sofrimento ou transtorno mental e com necessidades decorrentes do uso de álcool, crack e outras drogas. (Origem: PRT MS/GM 148/2012, Art. 6º, II) (Repristinado pela PRT GM/MS n° 757 de 21.06.2023)
Parágrafo Único. Os leitos de atenção a pessoas com sofrimento ou transtorno mental e com necessidades decorrentes do uso de crack, álcool e outras drogas destinados ao atendimento de crianças e adolescentes deverão estar sempre localizados em espaço próprio, resguardando-se o direito à permanência de acompanhante em tempo integral. (Origem: PRT MS/GM 148/2012, Art. 6º, Parágrafo Único) (Repristinado pela PRT GM/MS n° 757 de 21.06.2023)
Seção III
Da Equipe Técnica Multiprofissional
(Origem: PRT MS/GM 148/2012, CAPÍTULO I, Seção III)
Art. 57. A definição da equipe técnica multiprofissional responsável pelo Serviço Hospitalar de Referência para atenção a pessoas com sofrimento ou transtorno mental e com necessidades de saúde decorrentes do uso de crack, álcool e outras drogas observará a gradação do número de leitos implantados, na seguinte proporção: (Origem: PRT MS/GM 148/2012, Art. 7º) (Repristinado pela PRT GM/MS n° 757 de 21.06.2023)
I - para o cuidado de até 4 leitos, a equipe técnica multiprofissional mínima será de: (Origem: PRT MS/GM 148/2012, Art. 7º, I) (Repristinado pela PRT GM/MS n° 757 de 21.06.2023)
a) 1 (um) técnico ou auxiliar de enfermagem por turno; (Origem: PRT MS/GM 148/2012, Art. 7º, I, a) (Repristinado pela PRT GM/MS n° 757 de 21.06.2023)
b) 1 (um) profissional de saúde mental de nível superior; e (Origem: PRT MS/GM 148/2012, Art. 7º, I, b) (Repristinado pela PRT GM/MS n° 757 de 21.06.2023)
c) 1 (um) médico clínico responsável pelos leitos; (Origem: PRT MS/GM 148/2012, Art. 7º, I, c) (Repristinado pela PRT GM/MS n° 757 de 21.06.2023)
II - para o cuidado de 5 a 10 leitos, a equipe técnica multiprofissional mínima será de: (Origem: PRT MS/GM 148/2012, Art. 7º, II) (Repristinado pela PRT GM/MS n° 757 de 21.06.2023)
a) 2 (dois) técnicos ou auxiliares de enfermagem por turno; (Origem: PRT MS/GM 148/2012, Art. 7º, II, a) (Repristinado pela PRT GM/MS n° 757 de 21.06.2023)
b) 2 (dois) profissionais de saúde mental de nível superior; e (Origem: PRT MS/GM 148/2012, Art. 7º, II, b) (Repristinado pela PRT GM/MS n° 757 de 21.06.2023)
c) 1 (um) médico clínico responsável pelos leitos; (Origem: PRT MS/GM 148/2012, Art. 7º, II, c) (Repristinado pela PRT GM/MS n° 757 de 21.06.2023)
III - para o cuidado de 11 a 20 leitos, a equipe técnica multiprofissional mínima será de: (Origem: PRT MS/GM 148/2012, Art. 7º, III) (Repristinado pela PRT GM/MS n° 757 de 21.06.2023)
a) 4 (quatro) técnicos ou auxiliares de enfermagem por turno; (Origem: PRT MS/GM 148/2012, Art. 7º, III, a) (Repristinado pela PRT GM/MS n° 757 de 21.06.2023)
b) 1 (um) enfermeiro por turno; (Origem: PRT MS/GM 148/2012, Art. 7º, III, b) (Repristinado pela PRT GM/MS n° 757 de 21.06.2023)
c) 2 (dois) profissionais de saúde mental de nível superior; e (Origem: PRT MS/GM 148/2012, Art. 7º, III, c) (Repristinado pela PRT GM/MS n° 757 de 21.06.2023)
d) 1 (um) médico, preferencialmente psiquiatra, responsável pelos leitos. (Origem: PRT MS/GM 148/2012, Art. 7º, III, d) (Repristinado pela PRT GM/MS n° 757 de 21.06.2023)
IV - para o cuidado de 21 a 25 leitos, a equipe técnica multiprofissional mínima será de:(Redação dada pela PRT GM/MS n° 757 de 21.06.2023, alterada pela PRT GM/MS n° 5.687 de 07.11.2024)
a) 6 (seis) técnicos ou auxiliares de enfermagem por turno; (Origem: PRT MS/GM 148/2012, Art. 7º, IV, a) (Repristinado pela PRT GM/MS n° 757 de 21.06.2023)
b) 1 (um) enfermeiro por turno; (Origem: PRT MS/GM 148/2012, Art. 7º, IV, b) (Repristinado pela PRT GM/MS n° 757 de 21.06.2023)
c) 3 (três) profissionais de saúde mental de nível superior; (Origem: PRT MS/GM 148/2012, Art. 7º, IV, c) (Repristinado pela PRT GM/MS n° 757 de 21.06.2023)
d) 1(um) médico clínico responsável pelos leitos; e (Origem: PRT MS/GM 148/2012, Art. 7º, IV, d) (Repristinado pela PRT GM/MS n° 757 de 21.06.2023)
e) 1 (um) médico psiquiatra responsável pelos leitos. (Origem: PRT MS/GM 148/2012, Art. 7º, IV, e) (Repristinado pela PRT GM/MS n° 757 de 21.06.2023)
CAPÍTULO II
DA IMPLANTAÇÃO DO SERVIÇO HOSPITALAR DE REFERÊNCIA PARA ATENÇÃO A PESSOAS COM SOFRIMENTO OU TRANSTORNO MENTAL E COM NECESSIDADES DE SAÚDE DECORRENTES DO USO DE ÁLCOOL, CRACK E OUTRAS DROGAS
(Origem: PRT MS/GM 148/2012, CAPÍTULO II)
Art. 58. A implantação do Serviço Hospitalar de Referência para a atenção a pessoas com sofrimento ou transtorno mental e com necessidades de saúde decorrentes do uso de álcool, crack e outras drogas observará os seguintes requisitos: (Origem: PRT MS/GM 148/2012, Art. 8º)
I - em Municípios ou Regiões de Saúde com até 100 (cem) mil habitantes, a implantação do serviço referido no caput depende da existência de ações de saúde mental na Atenção Básica e Centro de Atenção Psicossocial (CAPS) de referência; e (Origem: PRT MS/GM 148/2012, Art. 8º, I)
II - em Municípios ou Regiões de Saúde com mais de 100 (cem) mil habitantes, a implantação do serviço referido no caput depende da existência de ações de saúde mental na Atenção Básica e de CAPS de referência que realize atenção a pessoas com transtornos mentais e usuários de álcool e outras drogas. (Origem: PRT MS/GM 148/2012, Art. 8º, II)
Parágrafo Único. O Serviço Hospitalar de Referência de que trata este artigo deve ser implantado em Hospitais Gerais, preferencialmente de natureza pública ou filantrópica, e serão preferencialmente utilizados também como espaços de atuação docente assistencial. (Origem: PRT MS/GM 148/2012, Art. 8º, Parágrafo Único)
Art. 59. A distribuição dos leitos hospitalares para atenção a pessoas com sofrimento ou transtorno mental e com necessidades de saúde decorrentes do uso de álcool, crack e outras drogas observará os seguintes parâmetros e critérios: (Origem: PRT MS/GM 148/2012, Art. 9º)
I - 1 (um) leito de atenção a pessoas com sofrimento ou transtorno mental e com necessidades decorrentes do uso de álcool, crack e outras drogas para cada 23 mil habitantes, tendo como base o Capítulo II do Título IV da Portaria de Consolidação nº 1; (Origem: PRT MS/GM 148/2012, Art. 9º, I)
II - O número de leitos de atenção a pessoas com sofrimento ou transtorno mental e com necessidades decorrentes do uso de crack, álcool e outras drogas não deverá exceder o percentual de 15% (quinze por cento) do número total de leitos do Hospital Geral, até o máximo de 25 leitos. (Revogado pela PRT GM/MS n° 757 de 21.06.2023, alterada pela PRT GM/MS n° 5.687 de 07.11.2024 que repristina a redação da PRT GM/MS n° 1.615 de 26.07.2012)
Parágrafo Único. Projetos que ultrapassarem os parâmetros dos incisos I e II poderão, em caráter de excepcionalidade, ser analisados tecnicamente pela Área Técnica de Saúde Mental do Departamento de Ações Programáticas Estratégicas da Secretaria de Atenção à Saúde (Área Técnica de Saúde Mental do DAPES/SAS/MS), observada a pactuação regional acerca das particularidades da Rede de Atenção Psicossocial das distintas Regiões de Saúde. (Origem: PRT MS/GM 148/2012, Art. 9º, Parágrafo Único)
Art. 60. O planejamento de distribuição regional do Serviço Hospitalar de Referência para atenção a pessoas com sofrimento ou transtorno mental e com necessidades de saúde decorrentes do uso de álcool, crack e outras drogas será definido pelos gestores de saúde dos Estados, Municípios e do Distrito Federal, na perspectiva da constituição do Componente Atenção Hospitalar como estratégia para a estruturação da Rede de Atenção Psicossocial e da Rede de Atenção às Urgências. (Origem: PRT MS/GM 148/2012, Art. 10)
Art. 61. O planejamento de distribuição regional do Serviço Hospitalar de Referência para atenção a pessoas com sofrimento ou transtorno mental e com necessidades de saúde decorrentes do uso de álcool, crack e outras drogas deve constar do Plano de Ação Regional da Rede de Atenção Psicossocial, ou instrumento equivalente. (Origem: PRT MS/GM 148/2012, Art. 11)
CAPÍTULO III
DO ACOMPANHAMENTO
Art. 62. A Área Técnica do DAPES/SAS/MS procederá à avaliação semestral de desempenho do Serviço Hospitalar de Referência para atenção a pessoas com sofrimento ou transtorno mental e com necessidades de saúde decorrentes do uso de álcool, crack e outras drogas, considerando a taxa média de ocupação e a média de permanência do usuário no leito de atenção. (Origem: PRT MS/GM 148/2012, Art. 18)
Art. 63. A SAS/MS publicará ato específico para regulamentar os procedimentos para o funcionamento do Serviço Hospitalar de Referência para atenção a pessoas com sofrimento ou transtorno mental e com necessidades de saúde decorrentes do uso de álcool, crack e outras drogas em Hospitais Gerais e os mecanismos de controle da Autorização de Internação Hospitalar (AIH). (Origem: PRT MS/GM 148/2012, Art. 19)
TÍTULO IV
DO CONTROLE DAS INTERNAÇÕES PSIQUIÁTRICAS INVOLUNTÁRIAS (IPI) E VOLUNTÁRIAS (IPV)
Art. 64. Os estabelecimentos de saúde, integrantes ou não do Sistema Único de Saúde, observarão o disposto neste Título para efetuarem as internações psiquiátricas voluntárias ou involuntárias, conforme o disposto na Lei n.º 10.216, de 6 de abril de 2001. (Origem: PRT MS/GM 2391/2002, Art. 1º)
Art. 65. A internação psiquiátrica somente deverá ocorrer após todas as tentativas de utilização das demais possibilidades terapêuticas e esgotados todos os recursos extra-hospitalares disponíveis na rede assistencial, com a menor duração temporal possível. (Origem: PRT MS/GM 2391/2002, Art. 2º)
Art. 66. Ficam caracterizadas quatro modalidades de internação: (Origem: PRT MS/GM 2391/2002, Art. 3º)
I - Internação Psiquiátrica Involuntária (IPI); (Origem: PRT MS/GM 2391/2002, Art. 3º, I)
II - Internação Psiquiátrica Voluntária (IPV), (Origem: PRT MS/GM 2391/2002, Art. 3º, II)
III - Internação Psiquiátrica Voluntária que se torna Involuntária (IPVI), (Origem: PRT MS/GM 2391/2002, Art. 3º, III)
IV - Internação Psiquiátrica Compulsória (IPC). (Origem: PRT MS/GM 2391/2002, Art. 3º, IV)
§ 1º Internação Psiquiátrica Voluntária é aquela realizada com o consentimento expresso do paciente. (Origem: PRT MS/GM 2391/2002, Art. 3º, § 1º)
§ 2º Internação Psiquiátrica Involuntária é aquela realizada sem o consentimento expresso do paciente. (Origem: PRT MS/GM 2391/2002, Art. 3º, § 2º)
§ 3º A Internação Psiquiátrica Voluntária poderá tornar-se involuntária quando o paciente internado exprimir sua discordância com a manutenção da internação. (Origem: PRT MS/GM 2391/2002, Art. 3º, § 3º)
§ 4º A Internação Psiquiátrica Compulsória é aquela determinada por medida judicial e não será objeto da presente regulamentação. (Origem: PRT MS/GM 2391/2002, Art. 3º, § 4º)
Art. 67. As internações involuntárias, referidas no art. 66, § 2º , deverão ser objeto de notificação às seguintes instâncias: (Origem: PRT MS/GM 2391/2002, Art. 4º)
I - ao Ministério Público Estadual ou do Distrito Federal e Territórios onde o evento ocorrer, (Origem: PRT MS/GM 2391/2002, Art. 4º, I)
II - à Comissão referida no art. 73. (Origem: PRT MS/GM 2391/2002, Art. 4º, II)
Art. 68. A Comunicação de Internação Psiquiátrica Involuntária deverá ser feita, no prazo de 72 horas, às instâncias referidas no art. 67, observado o sigilo das informações, em formulário próprio (Termo de Comunicação de Internação Psiquiátrica Involuntária, modelo constante do Anexo 3 do Anexo V ), que deverá conter laudo de médico especialista pertencente ao quadro de funcionários do estabelecimento de saúde responsável pela internação. (Origem: PRT MS/GM 2391/2002, Art. 5º)
Parágrafo Único. O laudo médico é parte integrante da Comunicação de Internação Psiquiátrica Involuntária, a qual deverá conter obrigatoriamente as seguintes informações: (Origem: PRT MS/GM 2391/2002, Art. 5º, Parágrafo Único)
I - identificação do estabelecimento de saúde; (Origem: PRT MS/GM 2391/2002, Art. 5º, Parágrafo Único, I)
II - identificação do médico que autorizou a internação; (Origem: PRT MS/GM 2391/2002, Art. 5º, Parágrafo Único, II)
III - identificação do usuário e do seu responsável e contatos da família; (Origem: PRT MS/GM 2391/2002, Art. 5º, Parágrafo Único, III)
IV - caracterização da internação como voluntária ou involuntária; (Origem: PRT MS/GM 2391/2002, Art. 5º, Parágrafo Único, IV)
V - motivo e justificativa da internação; (Origem: PRT MS/GM 2391/2002, Art. 5º, Parágrafo Único, V)
VI - descrição dos motivos de discordância do usuário sobre sua internação; (Origem: PRT MS/GM 2391/2002, Art. 5º, Parágrafo Único, VI)
VII - CID; (Origem: PRT MS/GM 2391/2002, Art. 5º, Parágrafo Único, VII)
VIII - informações ou dados do usuário, pertinentes à Previdência Social (INSS); (Origem: PRT MS/GM 2391/2002, Art. 5º, Parágrafo Único, VIII)
IX - capacidade jurídica do usuário, esclarecendo se é interditado ou não; e (Origem: PRT MS/GM 2391/2002, Art. 5º, Parágrafo Único, IX)
X - informações sobre o contexto familiar do usuário; (Origem: PRT MS/GM 2391/2002, Art. 5º, Parágrafo Único, X)
XI - previsão estimada do tempo de internação (Origem: PRT MS/GM 2391/2002, Art. 5º, Parágrafo Único, XI)
Art. 69. Caberá ao Ministério Público o registro da notificação das internações psiquiátricas involuntárias (IPI), bem como das voluntárias que se tornam involuntárias (IPVI), para controle e acompanhamento destas até a alta do paciente. (Origem: PRT MS/GM 2391/2002, Art. 6º)
Art. 70. Se no decurso de uma internação voluntária o paciente exprimir discordância quanto à sua internação, após sucessivas tentativas de persuasão pela equipe terapêutica, passando a caracterizar-se uma internação involuntária, o estabelecimento de saúde enviará ao Ministério Público o Termo de Comunicação de Internação Involuntária, até 72 horas após aquela manifestação, devidamente assinado pelo paciente. (Origem: PRT MS/GM 2391/2002, Art. 7º)
Art. 71. Caberá à instituição responsável pela internação involuntária a comunicação da alta hospitalar, conforme modelo de formulário Anexo 3 do Anexo V , do qual deverão constar, obrigatoriamente, as seguintes informações: (Origem: PRT MS/GM 2391/2002, Art. 8º)
I - numeração da IPI; (Origem: PRT MS/GM 2391/2002, Art. 8º, I)
II - data; (Origem: PRT MS/GM 2391/2002, Art. 8º, II)
III - condições da alta; (Origem: PRT MS/GM 2391/2002, Art. 8º, III)
IV - encaminhamento do paciente. (Origem: PRT MS/GM 2391/2002, Art. 8º, IV)
Art. 72. Nas internações voluntárias, deverá ser solicitado ao paciente que firme o Termo de Consentimento Livre e Esclarecido, modelo em Anexo 3 do Anexo V , que ficará sob a guarda do estabelecimento. (Origem: PRT MS/GM 2391/2002, Art. 9º)
Art. 73. O gestor estadual do SUS constituirá uma Comissão Revisora das Internações Psiquiátricas Involuntárias, com a participação de integrante designado pelo Ministério Público Estadual, que fará o acompanhamento dessas internações, no prazo de setenta e duas horas após o recebimento da comunicação pertinente. (Origem: PRT MS/GM 2391/2002, Art. 10)
§ 1º A Comissão deverá ser multiprofissional, sendo integrantes dela, no mínimo, um psiquiatra ou clínico geral com habilitação em Psiquiatria, e um profissional de nível superior da área de saúde mental, não pertencentes ao corpo clínico do estabelecimento onde ocorrer a internação, além de representante do Ministério Público Estadual. É relevante e desejável que dela também façam parte representantes de associações de direitos humanos ou de usuários de serviços de saúde mental e familiares. (Origem: PRT MS/GM 2391/2002, Art. 10, § 1º)
§ 2º Se necessário, poderão ser constituídas Comissões Revisoras das Internações Psiquiátricas Involuntárias, em âmbito microrregional, municipal ou por regiões administrativas de municípios de grande porte. (Origem: PRT MS/GM 2391/2002, Art. 10, § 2º)
Art. 74. O Ministério Público poderá solicitar informações complementares ao autor do laudo e à direção do estabelecimento, bem como realizar entrevistas com o internado, seus familiares ou quem mais julgar conveniente, podendo autorizar outros especialistas a examinar o internado, com vistas a oferecerem parecer escrito. (Origem: PRT MS/GM 2391/2002, Art. 11)
Art. 75. A Comissão Revisora efetuará, até o sétimo dia da internação, a revisão de cada internação psiquiátrica involuntária, emitindo laudo de confirmação ou suspensão do regime de tratamento adotado e remetendo cópia deste ao estabelecimento de saúde responsável pela internação, no prazo de vinte e quatro horas. (Origem: PRT MS/GM 2391/2002, Art. 12)
Art. 76. O Diretor do estabelecimento enviará mensalmente ao gestor estadual do SUS listagem contendo o nome do paciente internado e o número da notificação da Internação Psiquiátrica Involuntária (IPI e IPVI), ressalvados os cuidados de sigilo. (Origem: PRT MS/GM 2391/2002, Art. 13)
TÍTULO V
DOS SERVIÇOS RESIDENCIAIS TERAPÊUTICOS EM SAÚDE MENTAL PARA O ATENDIMENTO AO PORTADOR DE TRANSTORNOS MENTAIS
Art. 77. Ficam criados os Serviços Residenciais Terapêuticos em Saúde Mental, no âmbito do Sistema Único de Saúde, para o atendimento ao portador de transtornos mentais. (Origem: PRT MS/GM 106/2000, Art. 1º)
Parágrafo Único. Entende-se como Serviços Residenciais Terapêuticos, moradias ou casas inseridas, preferencialmente, na comunidade, destinadas a cuidar dos portadores de transtornos mentais, egressos de internações psiquiátricas de longa permanência, que não possuam suporte social e laços familiares e, que viabilizem sua inserção social. (Origem: PRT MS/GM 106/2000, Art. 1º, Parágrafo Único) (Repristinado pela PRT GM/MS n° 757 de 21.06.2023)
Art. 78. Os Serviços Residenciais Terapêuticos em Saúde Mental constituem uma modalidade assistencial substitutiva da internação psiquiátrica prolongada, de maneira que, a cada transferência de paciente do Hospital Especializado para o Serviço de Residência Terapêutica, deve-se reduzir ou descredenciar do SUS, igual número de leitos naquele hospital, realocando o recurso da AIH correspondente para os tetos orçamentários do estado ou município que se responsabilizará pela assistência ao paciente e pela rede substitutiva de cuidados em saúde mental. (Origem: PRT MS/GM 106/2000, Art. 2º)
Art. 79. Os SRT deverão acolher pessoas com internação de longa permanência, egressas de hospitais psiquiátricos e hospitais de custódia. (Origem: PRT MS/GM 106/2000, Art. 2º-A)
Parágrafo Único. Para fins deste Título, será considerada internação de longa permanência a internação de 2 (dois) anos ou mais ininterruptos. (Origem: PRT MS/GM 106/2000, Art. 2º-A, Parágrafo Único)
Art. 80. Os SRT serão constituídos nas modalidades Tipo I e Tipo II, definidos pelas necessidades específicas de cuidado do morador, conforme descrito no Anexo 4 do Anexo V . (Origem: PRT MS/GM 106/2000, Art. 2º-B)
§ 1º São definidos como SRT Tipo I as moradias destinadas a pessoas com transtorno mental em processo de desinstitucionalização, devendo acolher no máximo 8 (oito) moradores. (Origem: PRT MS/GM 106/2000, Art. 2º-B, § 1º) (Repristinado pela PRT GM/MS n° 757 de 21.06.2023)
§ 2º São definidos como SRT Tipo II as modalidades de moradia destinadas às pessoas com transtorno mental e acentuado nível de dependência, especialmente em função do seu comprometimento físico, que necessitam de cuidados permanentes específicos, devendo acolher no máximo 10 (dez) moradores. (Origem: PRT MS/GM 106/2000, Art. 2º-B, § 2º)
§ 3º Para fins de repasse de recursos financeiros, os Municípios deverão compor grupos de mínimo quatro moradores em cada tipo de SRT. (Origem: PRT MS/GM 106/2000, Art. 2º-B, § 3º)
§ 4º Os SRT tipo II deverão contar com equipe mínima composta por cuidadores de referência e profissional técnico de enfermagem, observando-se as diretrizes constantes do Anexo 4 do Anexo V . (Origem: PRT MS/GM 106/2000, Art. 2º-B, § 4º)
§ 5º As duas modalidades de SRT se mantem como unidades de moradia, inseridos na comunidade, devendo estar localizados fora dos limites de unidades hospitalares gerais ou especializadas, estando vinculados a rede pública de serviços de saúde. (Origem: PRT MS/GM 106/2000, Art. 2º-B, § 5º)
Art. 81. Cabe aos Serviços Residenciais Terapêuticos em Saúde Mental: (Origem: PRT MS/GM 106/2000, Art. 3º)
I - garantir assistência aos portadores de transtornos mentais com grave dependência institucional que não tenham possibilidade de desfrutar de inteira autonomia social e não possuam vínculos familiares e de moradia; (Origem: PRT MS/GM 106/2000, Art. 3º, a)
II - atuar como unidade de suporte destinada, prioritariamente, aos portadores de transtornos mentais submetidos a tratamento psiquiátrico em regime hospitalar prolongado; e (Origem: PRT MS/GM 106/2000, Art. 3º, b)
III - promover a reinserção desta clientela à vida comunitária. (Origem: PRT MS/GM 106/2000, Art. 3º, c)
Art. 82. Os Serviços Residenciais Terapêuticos em Saúde Mental deverão ter um Projeto Terapêutico baseado nos seguintes princípios e diretrizes: (Origem: PRT MS/GM 106/2000, Art. 4º)
I - ser centrado nas necessidades dos usuários, visando à construção progressiva da sua autonomia nas atividades da vida cotidiana e à ampliação da inserção social; (Origem: PRT MS/GM 106/2000, Art. 4º, a)
II - ter como objetivo central contemplar os princípios da reabilitação psicossocial, oferecendo ao usuário um amplo projeto de reintegração social, por meio de programas de alfabetização, de reinserção no trabalho, de mobilização de recursos comunitários, de autonomia para as atividades domésticas e pessoais e de estímulo à formação de associações de usuários, familiares e voluntários; e (Origem: PRT MS/GM 106/2000, Art. 4º, b)
III - respeitar os direitos do usuário como cidadão e como sujeito em condição de desenvolver uma vida com qualidade e integrada ao ambiente comunitário. (Origem: PRT MS/GM 106/2000, Art. 4º, c)
Art. 83. Constituem normas e critérios para inclusão dos Serviços Residenciais Terapêuticos em Saúde Mental no SUS: (Origem: PRT MS/GM 106/2000, Art. 5º)
I - serem exclusivamente de natureza pública; (Origem: PRT MS/GM 106/2000, Art. 5º, a)
II - a critério do gestor local, poderão ser de natureza não governamental, sem fins lucrativos, devendo para isso ter Projetos Terapêuticos específicos, aprovados pela Coordenação Nacional de Saúde Mental; (Origem: PRT MS/GM 106/2000, Art. 5º, b)
III - estarem integrados à rede de serviços do SUS, municipal, estadual ou por meio de consórcios intermunicipais, cabendo ao gestor local a responsabilidade de oferecer uma assistência integral a estes usuários, planejando as ações de saúde de forma articulada nos diversos níveis de complexidade da rede assistencial; (Origem: PRT MS/GM 106/2000, Art. 5º, c)
IV - estarem sob gestão preferencial do nível local e vinculados, tecnicamente, ao serviço ambulatorial especializado em saúde mental mais próximo; e (Origem: PRT MS/GM 106/2000, Art. 5º, d)
V - a critério do Gestor municipal/estadual de saúde os Serviços Residenciais Terapêuticos poderão funcionar em parcerias com organizações não governamentais (ONGs) de saúde, ou de trabalhos sociais ou de pessoas físicas nos moldes das famílias de acolhimento, sempre supervisionadas por um serviço ambulatorial especializado em saúde mental. (Origem: PRT MS/GM 106/2000, Art. 5º, e)
Art. 84. São características físico-funcionais dos Serviços Residenciais Terapêuticos em Saúde Mental: (Origem: PRT MS/GM 106/2000, Art. 6º)
I - apresentar estrutura física situada fora dos limites de unidades hospitalares gerais ou especializadas seguindo critérios estabelecidos pelos gestores municipais e estaduais; (Origem: PRT MS/GM 106/2000, Art. 6º, I)
II - existência de espaço físico que contemple de maneira mínima: (Origem: PRT MS/GM 106/2000, Art. 6º, II)
a) dimensões específicas compatíveis para abrigar um número de no máximo 08 (oito) usuários, acomodados na proporção de até 03 (três) por dormitório. (Origem: PRT MS/GM 106/2000, Art. 6º, II, a)
b) sala de estar com mobiliário adequado para o conforto e a boa comodidade dos usuários; (Origem: PRT MS/GM 106/2000, Art. 6º, II, b)
c) dormitórios devidamente equipados com cama e armário; (Origem: PRT MS/GM 106/2000, Art. 6º, II, c)
d) copa e cozinha para a execução das atividades domésticas com os equipamentos necessários (geladeira, fogão, filtros, armários, etc.); e (Origem: PRT MS/GM 106/2000, Art. 6º, II, d)
e) garantia de, no mínimo, três refeições diárias, café da manhã, almoço e jantar. (Origem: PRT MS/GM 106/2000, Art. 6º, II, e)
Art. 85. Definir que os serviços ambulatoriais especializados em saúde mental, aos quais os Serviços Residenciais Terapêuticos estejam vinculados, possuam equipe técnica que atuará na assistência e supervisão das atividades, constituída, no mínimo, pelos seguintes profissionais: (Origem: PRT MS/GM 106/2000, Art. 7º)
I - 01 (um) profissional médico; (Origem: PRT MS/GM 106/2000, Art. 7º, I)
II - 02 (dois) profissionais de nível médio com experiência e/ou capacitação específica em reabilitação psicossocial. (Origem: PRT MS/GM 106/2000, Art. 7º, II)
Art. 86. Cabe ao gestor municipal /estadual do SUS identificar os usuários em condições de serem beneficiados por esta nova modalidade terapêutica, bem como instituir as medidas necessárias ao processo de transferência dos mesmos dos hospitais psiquiátricos para os Serviços Residenciais Terapêuticos em Saúde mental. (Origem: PRT MS/GM 106/2000, Art. 8º)
Art. 87. Ficam priorizados, para a implantação dos Serviços Residenciais Terapêuticos em Saúde Mental, os municípios onde já existam outros serviços ambulatoriais de saúde mental de natureza substitutiva os hospitais psiquiátricos, funcionando em consonância com os princípios da II Conferência Nacional de Saúde Mental e contemplados dentro de um plano de saúde mental, devidamente discutido e aprovado nas instâncias de gestão pública. (Origem: PRT MS/GM 106/2000, Art. 9º)
Art. 88. Para a inclusão dos Serviços Residenciais Terapêuticos em Saúde Mental no Cadastro do SUS, deverão ser cumpridas as normas gerais que vigoram para cadastramento no Sistema Único de Saúde e a apresentação de documentação comprobatória aprovada pelas Comissões Intergestores Bipartite. (Origem: PRT MS/GM 106/2000, Art. 10)
Art. 89. As Secretarias Estaduais e Secretarias Municipais de Saúde, com apoio técnico do Ministério da Saúde, deverão estabelecer rotinas de acompanhamento, supervisão, controle e avaliação para a garantia do funcionamento com qualidade dos Serviços Residenciais Terapêuticos em Saúde Mental. (Origem: PRT MS/GM 106/2000, Art. 12)
Art. 90. As Secretarias de Assistência à Saúde e a Secretaria-Executiva, mediante ato conjunto, regulamentarão os procedimentos assistenciais dos Serviços Residenciais Terapêuticos em Saúde Mental. (Origem: PRT MS/GM 106/2000, Art. 13)
Art. 91. Cabe aos gestores de saúde do SUS emitir normas complementares que visem a estimular as políticas de intercâmbio e cooperação com outras áreas de governo, Ministério Público, Organizações Não Governamentais, no sentido de ampliar a oferta de ações e de serviços voltados para a assistência aos portadores de transtornos mentais, tais como: desinterdição jurídica e social, bolsa-salário ou outra forma de benefício pecuniário, inserção no mercado de trabalho. (Origem: PRT MS/GM 106/2000, Art. 14)
TÍTULO VI
DA ESTRATÉGIA NACIONAL DE AVALIAÇÃO, MONITORAMENTO, SUPERVISÃO E APOIO TÉCNICO AOS CENTROS DE ATENÇÃO PSICOSSOCIAL E OUTROS SERVIÇOS DA REDE PÚBLICA DE SAÚDE MENTAL DO SUS
Art. 92. Fica instituída a Estratégia Nacional de Avaliação, Monitoramento, Supervisão e Apoio Técnico aos Centros de Atenção Psicossocial (CAPS) e outros Dispositivos Comunitários da rede pública de saúde mental. (Origem: PRT MS/GM 678/2006, Art. 1º)
Parágrafo Único. A Estratégia objeto deste artigo será desenvolvida por meio do estabelecimento de parceria entre o Ministério da Saúde e instituições de ensino, pesquisa e extensão, com o objetivo de formulação e execução de projetos de pesquisa e produção e de conhecimento para avaliação e aperfeiçoamento dos CAPS e demais serviços da rede pública de saúde mental, focalizando desde a acessibilidade, a organização dos serviços, a gestão, a qualidade da atenção, a efetividade, a formação dos profissionais e a produção de qualidade de vida e cidadania dos usuários envolvidos. (Origem: PRT MS/GM 678/2006, Art. 1º, Parágrafo Único)
Art. 93. Para a condução da Estratégia de que trata o art. 92, o Ministério da Saúde buscará o estabelecimento de parceria com os seguintes centros universitários: (Origem: PRT MS/GM 678/2006, Art. 2º)
I - Universidade Federal da Bahia - Instituto de Saúde Coletiva; (Origem: PRT MS/GM 678/2006, Art. 2º, I)
II - Universidade de Brasília - Instituto de Psicologia; (Origem: PRT MS/GM 678/2006, Art. 2º, II)
III - Universidade Estadual de Campinas - Instituto de Saúde Coletiva; (Origem: PRT MS/GM 678/2006, Art. 2º, III)
IV - Universidade de São Paulo - Escola de Enfermagem; (Origem: PRT MS/GM 678/2006, Art. 2º, IV)
V - Fundação Oswaldo Cruz - Escola Nacional de Saúde Pública; e (Origem: PRT MS/GM 678/2006, Art. 2º, V)
VI - Universidade Federal do Rio de Janeiro - Centro de Ciências da Saúde. (Origem: PRT MS/GM 678/2006, Art. 2º, VI)
Art. 94. A Secretaria de Atenção à Saúde, ouvidas as Secretarias de Ciência, Tecnologia e Insumos Estratégicos e de Gestão do Trabalho e da Educação na Saúde, no prazo de 60 (sessenta) dias, procederá à elaboração do Termo de Cooperação Técnica e Científica entre as referidas universidades e o Ministério da Saúde, do qual conste a definição das ações e responsabilidades de cada instituição. (Origem: PRT MS/GM 678/2006, Art. 3º)
TÍTULO VII
DA EQUIPE DE AVALIAÇÃO E ACOMPANHAMENTO DE MEDIDAS TERAPÊUTICAS APLICÁVEIS À PESSOA COM TRANSTORNO MENTAL EM CONFLITO COM A LEI
(Redação dada pela PRT GM/MS n° 4.876 de 18.07.2024)
Art. 95. Fica instituída a Equipe de Avaliação e Acompanhamento de Medidas Terapêuticas Aplicáveis à Pessoa com Transtorno Mental em Conflito com a Lei - EAP-Desinst com o objetivo de apoiar ações e serviços para atenção à pessoa com transtorno mental em conflito com a lei, no âmbito da Rede de Atenção Psicossocial - RAPS do Sistema Único de Saúde - SUS. (Redação dada pela PRT GM/MS n° 4.876 de 18.07.2024)
Art. 96. É beneficiário das ações e serviços da EAP-Desinst aquele que apresente transtorno mental, preferencialmente em casos graves ou persistentes, e que esteja em conflito com a lei, sob as seguintes condições: (Redação dada pela PRT GM/MS n° 4.876 de 18.07.2024)
I - com inquérito policial em curso; (Redação dada pela PRT GM/MS n° 4.876 de 18.07.2024)
II - sob custódia da justiça criminal; (Redação dada pela PRT GM/MS n° 4.876 de 18.07.2024)
III - com processo criminal e em cumprimento de pena privativa de liberdade ou prisão provisória ou respondendo em liberdade, desde que tenha o incidente de insanidade mental instaurado; (Redação dada pela PRT GM/MS n° 4.876 de 18.07.2024)
IV - em cumprimento de sanção penal de medida de segurança; (Redação dada pela PRT GM/MS n° 4.876 de 18.07.2024)
V - sob liberação condicional da medida de segurança; ou (Redação dada pela PRT GM/MS n° 4.876 de 18.07.2024)
VI - com medida de segurança extinta e necessidade expressa pela justiça criminal ou pelo SUS. (Redação dada pela PRT GM/MS n° 4.876 de 18.07.2024)
Parágrafo único. O disposto no caput aplica-se às pessoas com necessidades de saúde mental em decorrência do uso de álcool e outras drogas. (Redação dada pela PRT GM/MS n° 4.876 de 18.07.2024)
Art. 97. Compete à EAP-Desinst: (Redação dada pela PRT GM/MS n° 4.876 de 18.07.2024)
I - realizar avaliações diagnósticas e apresentar proposições fundamentadas na Lei nº 10.216, de 6 de abril de 2001, e nos princípios da RAPS, orientando a adoção de ações terapêuticas, preferencialmente de base comunitária, a serem implementadas segundo um Projeto Terapêutico Singular - PTS; (Redação dada pela PRT GM/MS n° 4.876 de 18.07.2024)
II - subsidiar os serviços de referência das redes SUS e SUAS na elaboração do PTS, envolvendo, sempre que possível, a pessoa com transtorno mental em conflito com a lei e suas referências familiares e comunitárias, visando à construção de corresponsabilização no cuidado e ao estabelecimento de condutas terapêuticas articuladas em rede; (Redação dada pela PRT GM/MS n° 4.876 de 18.07.2024)
III - identificar programas e serviços do SUS e SUAS e de direitos de cidadania necessários para a atenção à pessoa com transtorno mental em conflito com a lei e para a garantia da efetividade do PTS; (Redação dada pela PRT GM/MS n° 4.876 de 18.07.2024)
IV - estabelecer articulação com gestores e equipes de serviços do SUS e SUAS e de direitos de cidadania para viabilização do acesso e da corresponsabilização pelos cuidados da pessoa com transtorno mental em conflito com a lei; (Redação dada pela PRT GM/MS n° 4.876 de 18.07.2024)
V - contribuir para a ampliação do acesso a serviços e ações de saúde, em consonância com a justiça criminal; (Redação dada pela PRT GM/MS n° 4.876 de 18.07.2024)
VI - acompanhar a execução da medida terapêutica, atuando como conector entre os órgãos de justiça e as equipes de saúde em estabelecimentos penais e programas e serviços sociais e de direitos de cidadania, garantindo a oferta de acompanhamento integral, resolutivo e contínuo; (Redação dada pela PRT GM/MS n° 4.876 de 18.07.2024)
VII - apoiar a capacitação dos profissionais atuantes nas políticas públicas afetas ao tema para orientação acerca de diretrizes, conceitos e métodos para atenção à pessoa com transtorno mental em conflito com a lei; (Redação dada pela PRT GM/MS n° 4.876 de 18.07.2024)
VIII - contribuir para o processo de desinstitucionalização de pessoas que cumprem medida de segurança ou com transtorno mental em conflito com a lei em instituições penais ou hospitais de custódia, articulando-se às equipes de saúde desses estabelecimentos, quando houver; e (Redação dada pela PRT GM/MS n° 4.876 de 18.07.2024)
IX - informar à referência técnica designada pelo município habilitado no Programa De Volta Para Casa, de que trata a Lei nº 10.708, de 31 de julho de 2003, sobre o destino da pessoa que foi desinternada ou recebeu alvará de soltura de hospitais de custódia e tratamento psiquiátrico e encaminhar a documentação, nos casos elegíveis, para o recebimento do auxílio à reabilitação psicossocial. (Redação dada pela PRT GM/MS n° 4.876 de 18.07.2024)
§ 1º As ações de avaliação e acompanhamento decorrentes das audiências de custódia e relativas a desinstitucionalização devem ser priorizadas pelas EAP-Desinst. (Redação dada pela PRT GM/MS n° 4.876 de 18.07.2024)
§ 2º As avaliações decorrentes dos incidentes de insanidade mental deverão respeitar o caráter de urgência e as singularidades de cada caso, não podendo exceder 30 (trinta) dias, a contar da data de sua instauração pelo Judiciário. (Redação dada pela PRT GM/MS n° 4.876 de 18.07.2024)
§ 3º O encaminhamento do beneficiário ao serviço de referência, na Rede de Atenção à Saúde, poderá ser realizado de forma emergencial, conforme a necessidade definida pela EAP- Desinst, em articulação com o gestor local do serviço de referência. (Redação dada pela PRT GM/MS n° 4.876 de 18.07.2024)
§ 4º Para os fins do inciso IX do caput do art. 97, a desinternação ou soltura deve ser informada à Secretaria Municipal de Saúde na hipótese de o município não ser habilitado no Programa De Volta Para Casa. (Redação dada pela PRT GM/MS n° 4.876 de 18.07.2024)
Art. 98. A atuação da EAP-Desinst poderá ser solicitada: (Redação dada pela PRT GM/MS n° 4.876 de 18.07.2024)
I - pela coordenação da Política Nacional de Atenção Integral à Saúde das Pessoas Privadas de Liberdade no Sistema Prisional - PNAISP, nos âmbitos estadual ou municipal; (Redação dada pela PRT GM/MS n° 4.876 de 18.07.2024)
II - pela equipe de saúde no sistema prisional; (Redação dada pela PRT GM/MS n° 4.876 de 18.07.2024)
III - por determinação judicial; (Redação dada pela PRT GM/MS n° 4.876 de 18.07.2024)
IV - por requerimento apresentado pelo Ministério Público ou representante da pessoa beneficiária; e (Redação dada pela PRT GM/MS n° 4.876 de 18.07.2024)
V - por iniciativa dos serviços de referência para realização do PTS ou da própria EAP-Desinst, desde que previamente cientificado as instâncias responsáveis pela custódia ou pela medida terapêutica destinada à pessoa a ser avaliada e com a devida comunicação à coordenação da RAPS, nos âmbitos estadual ou municipal. (Redação dada pela PRT GM/MS n° 4.876 de 18.07.2024)
Art. 99. A EAP-Desinst realizará um trabalho integrado com a área de atenção psicossocial da respectiva gestão estadual ou distrital e os Grupos de Monitoramento e Fiscalização do Sistema Carcerário - GMF, no âmbito dos Tribunais de Justiça dos estados e do Distrito Federal, para: (Redação dada pela PRT GM/MS n° 4.876 de 18.07.2024)
I - identificação de pessoas com transtorno mental em unidades de custódia, potencialmente destinatárias de medidas terapêuticas; e (Redação dada pela PRT GM/MS n° 4.876 de 18.07.2024)
II - conhecimento dos aspectos jurídico-administrativos dos processos, para melhor integração das práticas inerentes à justiça criminal e à RAPS, e direcionamento das formas de atenção de que trata este Título. (Redação dada pela PRT GM/MS n° 4.876 de 18.07.2024)
Art. 100. A EAP-Desinst deve cumprir carga horária semanal mínima de 30 (trinta) horas e ser composta por no mínimo: (Redação dada pela PRT GM/MS n° 4.876 de 18.07.2024)
I - 1 (um) médico psiquiatra ou com experiência em saúde mental; (Redação dada pela PRT GM/MS n° 4.876 de 18.07.2024)
II - 1 (um) enfermeiro; (Redação dada pela PRT GM/MS n° 4.876 de 18.07.2024)
III - 1 (um) psicólogo; (Redação dada pela PRT GM/MS n° 4.876 de 18.07.2024)
IV - 1 (um) assistente social; e (Redação dada pela PRT GM/MS n° 4.876 de 18.07.2024)
V - 1 (um) profissional com formação em ciências humanas, sociais ou da saúde. (Redação dada pela PRT GM/MS n° 4.876 de 18.07.2024)
Parágrafo único. A EAP-Desinst deve adotar como parâmetro o acompanhamento de 80 (oitenta) pessoas. (Redação dada pela PRT GM/MS n° 4.876 de 18.07.2024)
Art. 101. A coordenação da EAP-Desinst compete ao gestor estadual ou distrital de saúde, sendo cabível haver pactuações específicas nas instâncias colegiadas. (Redação dada pela PRT GM/MS n° 4.876 de 18.07.2024)
Parágrafo único. É vedada a instalação da EAP-Desinst em ambientes com características prisionais, asilares ou manicomiais, devendo sua instalação ocorrer, preferencialmente, na Secretaria Estadual de Saúde ou em serviços integrados à RAS. (Redação dada pela PRT GM/MS n° 4.876 de 18.07.2024)
Art. 102. A habilitação da EAP-Desinst se dará mediante solicitação do gestor estadual ou distrital de saúde ao Ministério da Saúde, por meio do Sistema de Apoio à Implementação de Política em Saúde - SAIPS. (Redação dada pela PRT GM/MS n° 4.876 de 18.07.2024)
§ 1º A solicitação de habilitação deverá ser instruída com os seguintes documentos: (Redação dada pela PRT GM/MS n° 4.876 de 18.07.2024)
I - ofício do gestor estadual ou distrital atestando o funcionamento da equipe de saúde e indicando: (Redação dada pela PRT GM/MS n° 4.876 de 18.07.2024)
a) o código da equipe de saúde no Cadastro Nacional de Estabelecimentos de Saúde - CNES; e (Redação dada pela PRT GM/MS n° 4.876 de 18.07.2024)
b) o Identificador Nacional de Equipe - INE; (Redação dada pela PRT GM/MS n° 4.876 de 18.07.2024)
II - Plano de Ação para Estratégia para Redirecionamento dos Modelos de Atenção à Pessoa com Transtorno Mental em Conflito com a Lei, conforme modelo constante do Anexo 10 a este Anexo; (Redação dada pela PRT GM/MS n° 4.876 de 18.07.2024)
III - relação dos profissionais integrantes da EAP-Desinst, com a respectiva carga horária semanal, observado o disposto no art. 100; e (Redação dada pela PRT GM/MS n° 4.876 de 18.07.2024)
IV - cópia da resolução aprovada na Comissão Intergestores Bipartite - CIB ou no Colegiado de Gestão da Secretaria de Saúde do Distrito Federal - CGSES/DF para a solicitação de habilitação da EAP-Desinst. (Redação dada pela PRT GM/MS n° 4.876 de 18.07.2024)
§ 2º O Ministério da Saúde realizará análise do pleito de acordo com critérios técnicos, requisitos regulamentares necessários e disponibilidade orçamentária. (Redação dada pela PRT GM/MS n° 4.876 de 18.07.2024)
§ 3º O gestor estadual ou distrital de saúde deverá acompanhar a situação da solicitação de habilitação no SAIPS e realizar adequações quando necessário, de acordo com os prazos estabelecidos pelo Ministério da Saúde. (Redação dada pela PRT GM/MS n° 4.876 de 18.07.2024)
§ 4º Após a aprovação pelo Ministério da Saúde no SAIPS, a portaria de habilitação contendo os dados da equipe de saúde e o INE será publicada no Diário Oficial da União. (Redação dada pela PRT GM/MS n° 4.876 de 18.07.2024)
§ 5º A forma de contratação das equipes é de decisão do gestor estadual ou distrital de saúde. (Redação dada pela PRT GM/MS n° 4.876 de 18.07.2024)
§ 6º (Redação dada pela PRT GM/MS n° 4.876 de 18.07.2024) (Revogado pela PRT GM/MS n° 8.102 de 12.09.2025)
Art. 103. O acompanhamento e o monitoramento das ações de saúde desenvolvidas pelas EAP-Desinst serão realizados pelo Departamento de Saúde Mental, Álcool e Outras Drogas da Secretaria de Atenção Especializada à Saúde. (Redação dada pela PRT GM/MS n° 4.876 de 18.07.2024)
§ 1º O monitoramento será sistematizado em ato normativo complementar da Secretaria de Atenção Especializada à Saúde (SAES), conforme estabelecido pela Política Nacional de Atenção Especializada em Saúde (PNAES). (Redação dada pela PRT GM/MS n° 4.876 de 18.07.2024)
§ 2º O cadastro da EAP-Desinst e o envio regular de dados, conforme o cronograma dos sistemas de informação vigentes, são de responsabilidade da gestão estadual, distrital e dos profissionais das equipes. (Redação dada pela PRT GM/MS n° 4.876 de 18.07.2024)
Art. 104. Compete ao Grupo Condutor Estadual da RAPS, de que trata o art. 14, inciso II, alínea "d", do Título I do Anexo V à Portaria de Consolidação GM/MS nº 3, de 2017, desenvolver estratégia estadual ou distrital voltada para a atenção à pessoa com transtorno mental em conflito com a lei e contribuir para sua efetiva implementação. (Redação dada pela PRT GM/MS n° 4.876 de 18.07.2024)
Parágrafo único. O Grupo Condutor Estadual da RAPS deverá colaborar, quando necessário, com grupos ou comitês interinstitucionais do Poder Judiciário, com o intuito de apoiar o processo de desinstitucionalização das pessoas com transtorno mental em conflito com a lei. (Redação dada pela PRT GM/MS n° 4.876 de 18.07.2024)
Art. 105. As adequações nos sistemas de informação do SUS relacionadas ao registro das EAP-Desinst serão definidas em ato específico da Secretaria de Atenção Especializada à Saúde. (Redação dada pela PRT GM/MS n° 4.876 de 18.07.2024)
TÍTULO VIII
DO CENTRO DE CONVIVÊNCIA - CECO
(Redação dada pela PRT GM/MS n°
5.738 de 14.11.2024)
Art. 106. Fica instituído o Centro de Convivência - CECO da Rede de Atenção Psicossocial - RAPS, no âmbito do Sistema Único de Saúde - SUS. (Redação dada pela PRT GM/MS n° 5.738 de 14.11.2024)
Parágrafo único. O CECO tem por objeto oferecer à população em geral espaços de sociabilidade. (Redação dada pela PRT GM/MS n° 5.738 de 14.11.2024)
Art. 107. O CECO é um ponto de atenção de saúde mental complementar e potencializador das ações de cuidados em saúde, sendo um espaço de convívio entre diferentes pessoas e grupos da comunidade, com intervenção nas dimensões individual e coletiva. (Redação dada pela PRT GM/MS n° 5.738 de 14.11.2024)
§ 1º O CECO terá caráter estratégico para a convivência, o desenvolvimento do potencial criativo e produtivo, o fortalecimento de laços sociais e o acesso a direitos das pessoas em situação de vulnerabilidade social, em sofrimento mental e com necessidades decorrentes do uso prejudicial de álcool e outras drogas. (Redação dada pela PRT GM/MS n° 5.738 de 14.11.2024)
§ 2º O CECO deve estar articulado aos pontos de atenção da RAPS e a outras infraestruturas sociais. (Redação dada pela PRT GM/MS n° 5.738 de 14.11.2024)
Art. 108. Consideram-se como princípios, diretrizes e objetivos do CECO os contidos: (Redação dada pela PRT GM/MS n° 5.738 de 14.11.2024)
I - na Política Nacional de Promoção da Saúde - PNPS; (Redação dada pela PRT GM/MS n° 5.738 de 14.11.2024)
II- na Política Nacional de Atenção Básica à Saúde - PNAB; (Redação dada pela PRT GM/MS n° 5.738 de 14.11.2024)
III - na Política Nacional de Atenção Especializada em Saúde - PNAES; e (Redação dada pela PRT GM/MS n° 5.738 de 14.11.2024)
IV - nas políticas voltadas para populações específicas no âmbito do SUS. (Redação dada pela PRT GM/MS n° 5.738 de 14.11.2024)
Art. 109. São objetivos do CECO: (Redação dada pela PRT GM/MS n° 5.738 de 14.11.2024)
I - realizar reabilitação psicossocial e a promoção da saúde; (Redação dada pela PRT GM/MS n° 5.738 de 14.11.2024)
II - oferecer acolhimento integral, humanizado em espaços favoráveis ao convívio humano; (Redação dada pela PRT GM/MS n° 5.738 de 14.11.2024)
III - realizar ações de incentivo à autonomia, ao protagonismo, à coletividade e à contratualidade entre usuários da RAPS e demais Redes de Atenção em Saúde; (Redação dada pela PRT GM/MS n° 5.738 de 14.11.2024)
IV - promover a confluência de projetos e programas intersetoriais de saúde, cultura, economia solidária, educação, desenvolvimento social, esporte, lazer, meio ambiente e direitos humanos; (Redação dada pela PRT GM/MS n° 5.738 de 14.11.2024)
V - oferecer espaços e atividades pautadas na diversidade humana, com propósito de constituir ambientes plurais e heterogêneos; e (Redação dada pela PRT GM/MS n° 5.738 de 14.11.2024)
VI - fomentar a cidadania por meio de políticas de proteção social e acesso a direitos, com base nos princípios do SUS e na dignidade humana. (Redação dada pela PRT GM/MS n° 5.738 de 14.11.2024)
Art. 110. São princípios do CECO: (Redação dada pela PRT GM/MS n° 5.738 de 14.11.2024)
I - a convivência; (Redação dada pela PRT GM/MS n° 5.738 de 14.11.2024)
II - a solidariedade; (Redação dada pela PRT GM/MS n° 5.738 de 14.11.2024)
III - a democracia e a participação coletiva; (Redação dada pela PRT GM/MS n° 5.738 de 14.11.2024)
IV - o protagonismo das pessoas conviventes; (Redação dada pela PRT GM/MS n° 5.738 de 14.11.2024)
V - a redução de riscos e danos; e (Redação dada pela PRT GM/MS n° 5.738 de 14.11.2024)
VI - a diversidade e a heterogeneidade das expressões humanas e culturais. (Redação dada pela PRT GM/MS n° 5.738 de 14.11.2024)
Art. 111. São diretrizes gerais do CECO: (Redação dada pela PRT GM/MS n° 5.738 de 14.11.2024)
I - a desinstitucionalização e o cuidado em liberdade; (Redação dada pela PRT GM/MS n° 5.738 de 14.11.2024)
II - a reabilitação psicossocial; e (Redação dada pela PRT GM/MS n° 5.738 de 14.11.2024)
III - a integração das políticas de saúde com demais políticas sociais. (Redação dada pela PRT GM/MS n° 5.738 de 14.11.2024)
Parágrafo único. O CECO deve estabelecer ações intersetoriais, preferencialmente com políticas que promovam a arte, a cultura, a economia solidária, o trabalho, a educação, o desenvolvimento social, a proteção social, o esporte, o meio ambiente, os direitos humanos, a igualdade racial e de gênero. (Redação dada pela PRT GM/MS n° 5.738 de 14.11.2024)
Art. 112. O CECO deverá proporcionar: (Redação dada pela PRT GM/MS n° 5.738 de 14.11.2024)
I - acesso livre e de baixa exigência para pessoas com qualquer condição de saúde; e (Redação dada pela PRT GM/MS n° 5.738 de 14.11.2024)
II - estrutura física independente de outros pontos de atenção das Redes de Atenção à Saúde. (Redação dada pela PRT GM/MS n° 5.738 de 14.11.2024)
§ 1º O ambiente físico do CECO deve oferecer estrutura mínima com banheiros, espaços para atividades em grupo e acessibilidade. (Redação dada pela PRT GM/MS n° 5.738 de 14.11.2024)
§ 2º O CECO poderá realizar atividades em espaços públicos tais como parques, praças, academias de saúde, centros esportivos, centros culturais, pontos de cultura ou outros destinados ao uso coletivo, entre outros. (Redação dada pela PRT GM/MS n° 5.738 de 14.11.2024)
Art. 113. O CECO será classificado, de acordo com a população do município de sua instalação, nas seguintes modalidades: (Redação dada pela PRT GM/MS n° 5.738 de 14.11.2024)
I - modalidade básica: municípios com população até quinze mil habitantes; (Redação dada pela PRT GM/MS n° 5.738 de 14.11.2024)
II - modalidade intermediária: municípios com população entre quinze mil e um e setenta mil habitantes; e (Redação dada pela PRT GM/MS n° 5.738 de 14.11.2024)
III - modalidade ampliada: municípios com população acima de setenta mil e um habitantes. (Redação dada pela PRT GM/MS n° 5.738 de 14.11.2024)
Art. 114. O CECO deve ter equipe interdisciplinar constituída por: (Redação dada pela PRT GM/MS n° 5.738 de 14.11.2024)
I - um coordenador, com ensino superior, preferencialmente, com experiência em saúde mental; (Redação dada pela PRT GM/MS n° 5.738 de 14.11.2024)
II - dois profissionais com ensino superior em Psicologia, Terapia Ocupacional, Serviço Social, Enfermagem, Fisioterapia, Educação Física, Música, Artes Plásticas, Sociologia ou Fonoaudiologia; (Redação dada pela PRT GM/MS n° 5.738 de 14.11.2024)
III - dois profissionais técnicos ou auxiliares de enfermagem, técnicos administrativos ou auxiliares técnicos, desde que com ensino médio; e (Redação dada pela PRT GM/MS n° 5.738 de 14.11.2024)
IV - profissionais com ensino médio ou superior necessários à execução do projeto técnico das atividades propostas pelo CECO, se for o caso. (Redação dada pela PRT GM/MS n° 5.738 de 14.11.2024)
Parágrafo único. A equipe do CECO deve ter carga horária global, conforme a modalidade, de, pelo menos: (Redação dada pela PRT GM/MS n° 5.738 de 14.11.2024)
I - para a modalidade básica: duzentas horas semanais; (Redação dada pela PRT GM/MS n° 5.738 de 14.11.2024)
II - para a modalidade intermediária: duzentas e trinta horas semanais; e (Redação dada pela PRT GM/MS n° 5.738 de 14.11.2024)
III - para a modalidade ampliada: duzentas e cinquenta horas semanais. (Redação dada pela PRT GM/MS n° 5.738 de 14.11.2024)
Art. 115. O CECO poderá realizar as seguintes atividades: (Redação dada pela PRT GM/MS n° 5.738 de 14.11.2024)
I - acolhimento individual e em grupo; (Redação dada pela PRT GM/MS n° 5.738 de 14.11.2024)
II - oficinas com diferentes linguagens artístico - culturais; (Redação dada pela PRT GM/MS n° 5.738 de 14.11.2024)
III - práticas integrativas e complementares em saúde; (Redação dada pela PRT GM/MS n° 5.738 de 14.11.2024)
IV - ações de educação em saúde; (Redação dada pela PRT GM/MS n° 5.738 de 14.11.2024)
V - ações de geração de renda e economia solidária; (Redação dada pela PRT GM/MS n° 5.738 de 14.11.2024)
VI - ações de arte e cultura; (Redação dada pela PRT GM/MS n° 5.738 de 14.11.2024)
VII - ações de redução de riscos e danos; (Redação dada pela PRT GM/MS n° 5.738 de 14.11.2024)
VIII - integração entre diferentes pontos de atenção em saúde; (Redação dada pela PRT GM/MS n° 5.738 de 14.11.2024)
IX - integração com a comunidade do território; (Redação dada pela PRT GM/MS n° 5.738 de 14.11.2024)
X - estímulo a autonomia e ao protagonismo das pessoas conviventes; (Redação dada pela PRT GM/MS n° 5.738 de 14.11.2024)
XI - esporte e lazer; (Redação dada pela PRT GM/MS n° 5.738 de 14.11.2024)
XII - atividades coletivas de integração com a cidade e o território; e (Redação dada pela PRT GM/MS n° 5.738 de 14.11.2024)
XIII - atividades de educação e preservação ambiental e sustentabilidade. (Redação dada pela PRT GM/MS n° 5.738 de 14.11.2024)
§ 1º É vedada a realização de consultas ou atendimentos individuais ou em grupo com finalidade médica, psicoterapêutica ou farmacoterapêutica. (Redação dada pela PRT GM/MS n° 5.738 de 14.11.2024)
§ 2º As atividades devem ser realizadas em dois períodos, somando oito horas de atividades diárias, durante os dias úteis, sendo permitido o funcionamento em outros horários e aos finais de semana, conforme o projeto técnico-institucional definido pela gestão local. (Redação dada pela PRT GM/MS n° 5.738 de 14.11.2024)
Art. 116. A solicitação de incentivo financeiro pelos municípios e o Distrito Federal para implantação do CECO se dará na forma deste artigo. (Redação dada pela PRT GM/MS n° 5.738 de 14.11.2024)
§ 1º A solicitação de incentivo de implantação de novo CECO deve ser encaminhada por meio do Sistema de Apoio à Implementação de Políticas em Saúde - SAIPS - com a seguinte documentação obrigatória: (Redação dada pela PRT GM/MS n° 5.738 de 14.11.2024)
I - ofício do gestor solicitando o incentivo financeiro e informando a modalidade do CECO; (Redação dada pela PRT GM/MS n° 5.738 de 14.11.2024)
II - projeto de implantação de CECO, conforme modelo contido no SAIPS; e (Redação dada pela PRT GM/MS n° 5.738 de 14.11.2024)
III - termo de compromisso do gestor responsável assegurando a contratação dos profissionais que comporão a equipe mínima de profissionais necessários ao funcionamento do CECO. (Redação dada pela PRT GM/MS n° 5.738 de 14.11.2024)
§ 2º O início do funcionamento do CECO, na hipótese do § 1º, deverá se dar no prazo de até noventa dias a contar do recebimento do incentivo financeiro de implantação, prorrogável uma única vez mediante justificativa apresentada pelo gestor solicitante e aceita pelo Ministério da Saúde. (Redação dada pela PRT GM/MS n° 5.738 de 14.11.2024)
Art. 117. A habilitação do CECO, assim como a solicitação de incentivo financeiro para fins de custeio se dão na forma deste artigo. (Redação dada pela PRT GM/MS n° 5.738 de 14.11.2024)
§ 1º (Redação dada pela PRT GM/MS n° 5.738 de 14.11.2024) (Revogado pela PRT GM/MS n° 8.102 de 12.09.2025)
I - (Redação dada pela PRT GM/MS n° 5.738 de 14.11.2024) (Revogado pela PRT GM/MS n° 8.102 de 12.09.2025)
II - (Redação dada pela PRT GM/MS n° 5.738 de 14.11.2024) (Revogado pela PRT GM/MS n° 8.102 de 12.09.2025)
§ 2º A solicitação de habilitação de CECO deve ser encaminhada com a seguinte documentação obrigatória: (Redação dada pela PRT GM/MS n° 5.738 de 14.11.2024)
I - ofício do gestor solicitando habilitação, informando a modalidade de CECO e atestando o funcionamento do serviço; (Redação dada pela PRT GM/MS n° 5.738 de 14.11.2024)
II - projeto técnico do CECO, conforme modelo contido no SAIPS; (Redação dada pela PRT GM/MS n° 5.738 de 14.11.2024)
III - relação dos profissionais integrantes da Equipe Técnica, condizente com o que está cadastrado no CNES; (Redação dada pela PRT GM/MS n° 5.738 de 14.11.2024)
IV - relatório de vistoria realizada pela Secretaria de Estado da Saúde; (Redação dada pela PRT GM/MS n° 5.738 de 14.11.2024)
V - relatório de vistoria da Vigilância Sanitária local; (Redação dada pela PRT GM/MS n° 5.738 de 14.11.2024)
VI - apresentação do número do Cadastro Nacional de Estabelecimentos de Saúde - CNES do CECO; e (Redação dada pela PRT GM/MS n° 5.738 de 14.11.2024)
VII - cópia da Resolução da aprovação da Comissão Intergestores Bipartite - CIB ou Colegiado de Gestão do Distrito Federal. (Redação dada pela PRT GM/MS n° 5.738 de 14.11.2024)
§ 3º O processo de habilitação ficará sob responsabilidade do gestor de saúde estadual ou distrital e obedecerá ao seguinte rito: (Redação dada pela PRT GM/MS n° 5.738 de 14.11.2024)
I - solicitação pelo gestor de saúde proponente municipal, estadual ou distrital, acompanhada dos documentos que comprovem o cumprimento dos requisitos de que trata o § 2º; (Redação dada pela PRT GM/MS n° 5.738 de 14.11.2024)
II - verificação pelo gestor de saúde estadual ou distrital do cumprimento dos requisitos de que trata o § 2º; (Redação dada pela PRT GM/MS n° 5.738 de 14.11.2024)
III - publicação da portaria de habilitação pelo gestor estadual ou distrital; e (Redação dada pela PRT GM/MS n° 5.738 de 14.11.2024)
IV - cadastramento das equipes no CNES pelo gestor de saúde proponente municipal, estadual ou distrital. (Redação dada pela PRT GM/MS n° 5.738 de 14.11.2024)
§ 4º O gestor local será responsável pelo preenchimento adequado dos sistemas de informação e monitoramento dos indicadores, bem como pela conferência da validação dos dados na base federal. (Redação dada pela PRT GM/MS n° 5.738 de 14.11.2024)
§ 5º O processo de homologação ficará sob responsabilidade do gestor federal e obedecerá ao seguinte rito: (Redação dada pela PRT GM/MS n° 5.738 de 14.11.2024)
I - solicitação pelo gestor de saúde estadual ou distrital, por meio do SAIPS, ou outro sistema vigente para essa finalidade, acompanhada dos documentos que comprovem o cumprimento dos requisitos de que trata o § 2º; (Redação dada pela PRT GM/MS n° 5.738 de 14.11.2024)
II - verificação pelo Departamento de Saúde Mental, Álcool e Outras Drogas da Secretaria de Atenção Especializada à Saúde do Ministério da Saúde do cumprimento dos requisitos de que trata o § 2º; e (Redação dada pela PRT GM/MS n° 5.738 de 14.11.2024)
III - publicação da portaria de homologação pelo Ministério da Saúde. (Redação dada pela PRT GM/MS n° 5.738 de 14.11.2024)
§ 6º O repasse do incentivo financeiro de custeio do CECO implantado a partir do incentivo de que trata o art. 116 é condicionado à apresentação e ao deferimento de solicitação respectiva nos termos deste artigo. (Redação dada pela PRT GM/MS n° 5.738 de 14.11.2024)
Art. 118. O monitoramento e a avaliação das atividades realizadas no âmbito do CECO ficarão a cargo do Ministério da Saúde, por meio da Secretaria de Atenção Especializada à Saúde. (Redação dada pela PRT GM/MS n° 5.738 de 14.11.2024)
§ 1º O Gestor local deverá registrar, na forma de ato normativo específico editada pelo Secretário de Atenção Especializada à Saúde, as atividades feitas pelo CECO, para fins de monitoramento. (Redação dada pela PRT GM/MS n° 5.738 de 14.11.2024)
§ 2º O Ministério da Saúde suspenderá o repasse dos incentivos dirigidos ao CECO nos casos em que forem constatadas, por meio de monitoramento, da supervisão direta do Ministério da Saúde ou da Secretaria Estadual de Saúde, ou por auditoria do Departamento de Auditoria do SUS, alguma das seguintes situações: (Redação dada pela PRT GM/MS n° 5.738 de 14.11.2024)
I - ausência de registro por mais de seis meses consecutivos; ou (Redação dada pela PRT GM/MS n° 5.738 de 14.11.2024)
II - descontinuidade do funcionamento do serviço. (Redação dada pela PRT GM/MS n° 5.738 de 14.11.2024)
ANEXO 1 DO ANEXO V
MATRIZ DIAGNÓSTICA DA REDE DE ATENÇÃO PSICOSSOCIAL (Origem: PRT MS/GM 3088/2011, Anexo 1)
| MATRIZ DIAGNÓSTICA REDE DE ATENÇÃO PSICOSSOCIAL | |||||
|---|---|---|---|---|---|
| Região: | |||||
| Município: | |||||
| População: | |||||
| COMPONENTE | Ponto de Atenção | Necessidade | Existentes | Déficit | Parâmetro |
| I. Atenção Básica em Saúde | Unidade Básica de Saúde | Conforme orientações da Política Nacional de Atenção Básica, de 21 de outubro 2011 | |||
| Equipes de Atenção Básica para populações em situações específicas | Consultório na Rua: Portarias nos 122 e 123 de 25 de janeiro de 2012, que define as diretrizes de organização e o funcionamento das Equipes de Consultório na Rua. Equipe de apoio aos serviços do componente Atenção Residencial de Caráter Transitório: A ser normatizado por portaria específica. |
||||
| Núcleo de Apoio à Saúde da Família | Conforme orientações da Política Nacional de Atenção Básica, apresentada pela Portaria n. 2488, de 21 de outubro de 2011. | ||||
| Centro de Convivência | A ser normatizado por portaria específica. | ||||
| II. Atenção Psicossocial | CAPS I | Municípios ou regiões com pop. acima de 15 mil hab. | |||
| CAPS II | Municípios ou regiões com pop. acima de 70 mil hab | ||||
| CAPS III | Municípios ou regiões com pop. acima de 150 mil hab | ||||
| CAPS AD | Municípios ou regiões com pop. acima de 70 mil hab | ||||
| CAPS AD III | Municípios ou regiões com pop. acima de 150 mil hab | ||||
| CAPS i | Municípios ou regiões com pop. acima de 70 mil hab | ||||
| III. Atenção de Urgência e Emergência | UPA SAMU Sala de Estabilização Portas Hospitalares de Atenção à Urgência/Pronto Socorro |
Conforme orientações de Portaria específica. | |||
| IV. Atenção Residencial de Caráter Transitório | UA ADULTO | Conforme orientações da Portaria 121. de 25 de janeiro de 2012. | |||
| UA INFANTO-JUVENIL | Conforme orientações da Portaria 121. de 25 de janeiro de 2012. |
||||
| SERVIÇO DE ATENÇÃO EM REGIME RESIDENCIAL | Municípios ou regiões com ao menos 1 CAPS e uma UA adulto. | ||||
| V. Atenção Hospitalar | LEITOS DE PSIQUIATRIA EM HOSPITAL GERAL | 1 leito para cada 23 mil habitantes
|
|||
| SERVIÇO HOSPITALAR DE REFERÊNCIA | |||||
| VI. Estratégias de Desinstitucionalização | SRT | A depender do nº de munícipes que recebam alta após ao menos dois anos de internação ininterrupta em hospital psiquiátrico ou hospital de custódia | |||
| PVC | A depender do nº de munícipes que recebam alta após ao menos dois anos de internação ininterrupta em hospital psiquiátrico ou hospital de custódia | ||||
| VII. Estratégias de Reabilitação Psicossocial | COOPERATIVAS SOCIAIS, EMPREENDIMENTOS SOLIDÁRIOS E INICIATIVAS DE TRABALHO E RENDA | Conforme orientações da Portaria n.132 de 26 de janeiro de 2012 | |||
ANEXO 2 DO ANEXO V
FÓRMULA PARA DEFINIÇÃO DO NÚMERO DE CRIANÇAS, ADOLESCENTES E JOVENS EM RISCO PARA USO DE DROGAS: (Origem: PRT MS/GM 121/2012, Anexo 1)
Fórmula para definição do número de crianças, adolescentes e jovens em risco para uso de drogas:
| Num. de hab. Entre 10 e 19 anos x 6 = N 100 |
Onde:
1 .Número de habitantes entre 10 e 19 anos.
2. 6%: Percentual de uso de qualquer droga no último mês por estudantes de 10 a 19 anos, segundo dados do Centro Brasileiro de Informações sobre Drogas Psicotrópicas (CEBRID), realizado em 2010.
3. N: Número de crianças e adolescentes em risco para uso de drogas.
ANEXO 3 DO ANEXO V
FORMULÁRIOS (Origem: PRT MS/GM 2391/2002, Anexo 1)
FORMULÁRIOS
| TIMBRE DA INSTITUIÇÃO |
________________ ______, de _______________de 200__
Dando cumprimento ao que dispõe o § 1º do artigo 8º, da Lei nº 10.216, de 06/04/2001, encaminhamos dentro do prazo legal, as informações sobre a alta do(a) paciente abaixo relacionado(a):
COMUNICAÇÃO DE ALTA DO PACIENTE - Nº 1. ESTABELECIMENTO Nome: _____________________________________________________C.G.C.:_________________ |
2. PACIENTE Nome:___________________________________________________________________________ Pai: ______________________________________ Mãe: _________________________________ Identidade nº: _____________Órgão Exp.: _____________U.F.: _________ C.I.C: _____________ Naturalidade: ________________________ U.F.: _____________ Nacionalidade: _______________ Data de Nasc.: ____/___/_____ Estado Civil: ____________ Profissão: ______________________ |
3. ALTA Data: __/__/__ Hora: __:__ C.I.D.: __________ Setor: __________________________ Justificativa da Alta: _______________________________________________________________ ________________________________________________________________________________ Médico responsável pela alta: _________________________________________________________ ________________________________________________________________________________ Assinatura e Carimbo com nº de CRM Familiar responsável pelo paciente: ____________________________________________________ Grau de Parentesco: _____Identidade nº: _____ Órgão Exp.:___ U.F:__ _________________________________________________________________ Assinatura do Responsável |
4. Alta solicitada por: ( ) médico ( ) familiar ( ) responsável legal ( ) outros _______________________ |
5. Observações: _______________________________________________________________ |
(timbre da instituição)
________________ ______, de _______________de 200__
Dando cumprimento ao que dispõe o § 1º do artigo 8º, da Lei nº 10.216, de 06/04/2001, encaminhamos dentro do prazo legal, as informações sobre o internação do paciente abaixo relacionado:
COMUNICAÇÃO DE INTERNAÇÃO PSIQUIÁTRICA INVOLUNTÁRIA AO MINISTÉRIO PÚBLICO DE __________________ 1. ESTABELECIMENTO Nome: _________________________ C.G.C.: ________________________________ |
2. PACIENTE Nome : _________________________________________________________ Pai : ___________________________ Mãe: _______________________________ Identidade Nº: ___________ Órgão exp.: ___________ U.F.:____ C.I.C.: __________ Naturalidade: _________________ U.F.: _______ Nacionalidade: _________________ Data de Nasc.: __/__/__ Estado Civil: _____________Profissão: _________________ Endereço: _________________________________ Cidade: _____________ UF:_____ Acompanhante/Responsável Nome: ____________________________ Grau de parentesco: ___________________ Endereço: _________________________________ tel.: ___________________ RG: ___________________ Assinatura: ______________________________________ |
3. INTERNAÇÃO Data: __/__/__ Hora: __:__ Local: ______________________________ C.I.D.: _______________ Motivo da Internação: ______________________________________________________________ Justificativa da Involuntariedade: _____________________________________________________ Motivo de discordância do paciente quanto à internação: __________________________________ Antecedentes psiquiátricos: __________________________________________________________ Tempo estimado da internação (dias): ( )1 a 5 ( )6 a 14 ( ) 15 a 21 ( ) 22 a 30 ( ) mais de 30 Médico Responsável pela Internação: _________________________________________________ ____________________________________________________________ Assinatura e Carimbo com nº do CRM Contexto familiar: _________________________________________________ |
4. Situação Jurídica do paciente: Interditado? ( ) sim ( ) não ( ) informação ignorada |
5. Dados sobre INSS: _________________________________________________ |
6. Observações: _________________________________________________ |
(timbre da instituição)
Local e data: ____________________________
Dando cumprimento ao que dispõe o § 1º do artigo 7º, da Lei nº 10.216, de 06/04/2001, encaminhamos dentro do prazo legal, as informações sobre a alta do(a) paciente abaixo relacionado(a):
TERMO DE CONSENTIMENTO LIVRE E ESCLARECIDO PARA INTERNAÇÃO PSIQUIÁTRICA 1. ESTABELECIMENTO Nome: ______________________________________________ C.G.C.: ___________ |
2. PACIENTE Nome : ________________________________________________________ Pai: _______________________________ Mãe: _____________________________ Identidade Nº: ______________________ Órgão Exp.:______ U.F.: _______ C.I.C.: ______________________ Naturalidade: ___________________ U.F.: _______ Nacionalidade: ______________ Data de Nasc.: __/__/__ Estado Civil: _________________ Profissão: ______________ Endereço: ________________________________ Cidade: _____________ U.F.: _____ |
3. INTERNAÇÃO Data: __/__/__ Hora: __:__ Setor: ____________________ C.I.D.: _____________ Justificativa: ________________________________________ Médico Responsável: ________________________________________ ____________________________________________________________ Assinatura e Carimbo com nº do CRM Familiar/ Responsável pelo paciente: ________________________________________ Grau de Parentesco: ____________________ Identidade Nº: ____________________ Órgão Exp.: _______________ U.F: ____________ Endereço: ____________________________________ tel.: ______________________ ____________________________________________________________ Assinatura do Responsável |
4. CONSENTIMENTO LIVRE E ESCLARECIDO Concordo com minha internação neste hospital, tendo em vista as informações que me foram prestadas pelo médico responsável, sobre a necessidade de internação e também sobre os meus direitos, garantidos na Lei 10. 216. Brasília, ___de ___ de ______ ____________________________________________________________ Assinatura ou polegar do paciente |
5. Observações: ____________________________________________________________
|
DIRETRIZES DE FUNCIONAMENTO DOS SERVIÇOS RESIDENCIAIS TERAPÊUTICOS (Origem: PRT MS/GM 106/2000, Anexo 1) (Repristinado pela PRT GM/MS n° 757 de 21.06.2023)
Os Serviços Residenciais Terapêuticos configuram-se como dispositivo estratégico no processo de desinstitucionalização. Caracterizam-se como moradias inseridas na comunidade destinadas a pessoas com transtorno mental, egressas de hospitais psiquiátricos e/ou hospitais de custódia. O caráter fundamental do SRT é ser um espaço de moradia que garanta o convívio social, a reabilitação psicossocial e o resgate de cidadania do sujeito, promovendo os laços afetivos, a reinserção no espaço da cidade e a reconstrução das referências familiares. (Repristinado pela PRT GM/MS n° 757 de 21.06.2023)
SRT TIPO I (Repristinado pela PRT GM/MS n° 757 de 21.06.2023)
Modalidade de moradia destinada àquelas pessoas com internação de longa permanência que não possuem vínculos familiares e sociais. A lógica fundamental deste serviço é a criação de um espaço de construção de autonomia para retomada da vida cotidiana e reinserção social. (Repristinado pela PRT GM/MS n° 757 de 21.06.2023)
O SRT tipo I deve acolher no máximo 8 (oito) moradores, não podendo exceder este número. (Repristinado pela PRT GM/MS n° 757 de 21.06.2023)
Cada módulo residencial deverá estar vinculado a um serviço/equipe de saúde mental de referência que dará o suporte técnico profissional necessário ao serviço residencial. O acompanhamento dos moradores das residências deve estar em consonância com os respectivos projetos terapêuticos individuais. Tal suporte focaliza-se no processo de reabilitação psicossocial e inserção dos moradores na rede social existente (trabalho, lazer, educação, entre outros). (Repristinado pela PRT GM/MS n° 757 de 21.06.2023)
Cada módulo poderá contar com um cuidador de referência. A incorporação deste profissional deve ser avaliada pela equipe técnica de acompanhamento do SRT, vinculada ao equipamento de saúde de referência e ocorrerá mediante a necessidade de cuidados de cada grupo de moradores, levando-se em consideração o número e nível de autonomia dos moradores. (Repristinado pela PRT GM/MS n° 757 de 21.06.2023)
O ambiente doméstico deve constituir-se conforme definido na Portaria nº 106/GM/MS, de 11 de fevereiro de 2000. (Repristinado pela PRT GM/MS n° 757 de 21.06.2023)
SRT TIPO II (Repristinado pela PRT GM/MS n° 757 de 21.06.2023)
Modalidade de moradia destinada àquelas pessoas com maior grau de dependência, que necessitam de cuidados intensivos específicos, do ponto de vista da saúde em geral, que demandam ações mais diretivas com apoio técnico diário e pessoal, de forma permanente. (Repristinado pela PRT GM/MS n° 757 de 21.06.2023)
Este tipo de SRT deve acolher no máximo 10 (dez) moradores, não podendo exceder este número. (Repristinado pela PRT GM/MS n° 757 de 21.06.2023)
O encaminhamento de moradores para SRTs tipo II deve ser previsto no projeto terapêutico elaborado por ocasião do processo de desospitalização, focado na reapropriação do espaço residencial como moradia, na construção de habilidades para a vida diária referentes ao autocuidado, alimentação, vestuário, higiene, formas de comunicação e aumento das condições para estabelecimento de vínculos afetivos, com consequente inserção deles na rede social existente. (Repristinado pela PRT GM/MS n° 757 de 21.06.2023)
O ambiente doméstico deve constituir-se conforme definido na Portaria 106/GM/MS, de 2000, levando em consideração adequações/adaptações no espaço físico que melhor atendam as necessidades dos moradores.
Cada módulo residencial deverá estar vinculado a um serviço/equipe de saúde mental de referência que dará o suporte técnico profissional necessário ao serviço residencial. (Repristinado pela PRT GM/MS n° 757 de 21.06.2023)
Cada módulo residencial deverá contar com cuidadores de referência e um profissional técnico de enfermagem. Para cada grupo de 10 (dez) moradores orienta-se que a RT seja composta por 5 (cinco) cuidadores em regime de escala e 1 (um) profissional técnico de enfermagem diário. Esta equipe deve estar em consonância com a equipe técnica do serviço de referência. (Repristinado pela PRT GM/MS n° 757 de 21.06.2023)
ANEXO 5 DO ANEXO V
REPASSE DE INCENTIVO FINANCEIRO PARA IMPLANTAÇÃO E/OU IMPLEMENTAÇÃO DE SRTS TIPO I E II (Origem: PRT MS/GM 3090/2011, Anexo 1)
REPASSE DE INCENTIVO FINANCEIRO PARA IMPLANTAÇÃO E/OU IMPLEMENTAÇÃO DE SRTs TIPO I E II
Documentação necessária para fins de repasse do incentivo:
I) Ofício assinado pelo gestor solicitando o incentivo financeiro, informando o número de Residências que pretende implantar, bem como o tipo (I ou II) e situação de cada serviço (se estão em implantação ou funcionamento). Para os serviços em funcionamento o anexo IV deverá ser preenchido;
II) Termos de Compromisso de gestor local assegurando o início do funcionamento do SRT em até 3 (três) meses a partir da data de recebimento do recurso, podendo esse prazo ser prorrogado uma única vez por igual período;
III) Programa de Ação Técnica do Serviço, contendo os critérios que justifiquem a inserção dos moradores nos diferentes tipos de SRT, e as ações que nortearão a rotina da casa.
IV) Identificação do Serviço de Saúde Mental de Referência que será responsável pelo suporte terapêutico dos moradores do SRT;
V) Proposta Técnica de aplicação do recurso.
ANEXO 6 DO ANEXO V
Tabela 1
Parâmetro para aplicação do recurso
(Redação dada pela PRT GM/MS n° 5.502 de 14.10.2024)
| Nº de Moradores | SRT tipo I | SRT tipo II | ||||
| Serviço (R$) | Profissional (R$) | Total (R$) | Serviço (R$) | Profissional (R$) | Total (R$) | |
| X | 80% | 20% | 100% | 80% | 20% | 100% |
(Redação dada pela PRT GM/MS n° 5.502 de 14.10.2024)
ANEXO 7 DO ANEXO V
Tabela 2
(Redação dada pela PRT GM/MS n° 5.502 de 14.10.2024)
| SRT I | Número de Moradores | Valor |
| 4 | R$ 7.626,60 | |
| 5 | R$ 9.533,25 | |
| 6 | R$ 11.439,90 | |
| 7 | R$ 13.346,55 | |
| 8 | R$ 15.253,20 |
(Redação dada pela PRT GM/MS n° 5.502 de 14.10.2024)
Tabela 3
(Redação dada pela PRT GM/MS n° 5.502 de 14.10.2024)
| SRT II | Número de Moradores | Valor |
| 4 | R$ 12.202,56 | |
| 5 | R$ 15.253,20 | |
| 6 | R$ 18.303,84 | |
| 7 | R$ 21.354,48 | |
| 8 | R$ 24.405,12 | |
| 9 | R$ 27.455,76 | |
| 10 | R$ 30.506,40 |
(Redação dada pela PRT GM/MS n° 5.502 de 14.10.2024)
ANEXO 8 DO ANEXO V
CADASTRAMENTO PARA REPASSE DE RECURSO FINANCEIRO DE CUSTEIO MENSAL DE SRT TIPO I (Origem: PRT MS/GM 3090/2011, Anexo 4)
CADASTRAMENTO PARA REPASSE DE RECURSO FINANCEIRO DE CUSTEIO MENSAL DE SRT TIPO I
Em relação ao cadastramento, os módulos residenciais tipo I deverão estar em funcionamento para efetivarem a solicitação de cadastro junto ao Ministério da Saúde. Dessa forma, deverão enviar à Área Técnica de Saúde Mental a seguinte documentação:
I) Relatório de Vistoria da Secretaria de Saúde do Estado/Distrito Federal;
II) Identificação do Serviço de Saúde Mental de Referência que será responsável pelo suporte terapêutico dos moradores do SRT, com apresentação do Cadastro Nacional de Estabelecimentos de Saúde (CNES) do serviço (Conforme a Portaria nº 748/GM/MS, de 10 de outubro de 2006);
III) Programa de Ação Técnica do Serviço, contendo os critérios que justifiquem a inserção dos moradores nos diferentes tipos de SRT, e as ações que nortearão a rotina da casa;
IV) Preenchimento do formulário de cadastro de Serviço Residencial Terapêutico (anexo V).
CADASTRAMENTO PARA REPASSE DE RECURSO FINANCEIRO DE CUSTEIO MENSAL DE SRT TIPO II
Os SRTs tipo II deverão seguir as diretrizes estabelecidas nesta portaria no que tange ao repasse do incentivo financeiro para implantação.
Em relação ao cadastramento, os módulos residenciais tipo II novos deverão estar em funcionamento para efetivarem a solicitação de cadastro junto ao Ministério da Saúde. Dessa forma, deverão enviar à Área Técnica de Saúde Mental a seguinte documentação:
I) Relatório de Vistoria da Secretaria de Saúde do Estado / Distrito Federal;
II) Identificação do Serviço de Saúde Mental de Referência que será responsável pelo suporte terapêutico dos moradores do SRT, com a apresentação do Cadastro Nacional de Estabelecimentos de Saúde (CNES) do serviço, (Conforme Portaria nº 748/GM/MS, de 10 de outubro de 2006);
III) Programa de Ação Técnica do Serviço, contendo os critérios que justifiquem a inserção dos moradores nos diferentes tipos de SRT, e as ações que nortearão a rotina da casa;
IV) Preenchimento do formulário de cadastro de Serviço Residencial Terapêutico (Anexo V);
V) Envio de relatório circunstanciado que justifique a necessidade de cuidados específicos pelos moradores.
ANEXO 9 DO ANEXO V
CADASTRO NACIONAL DOS SERVIÇOS RESIDENCIAIS TERAPÊUTICO (Origem: PRT MS/GM 3090/2011, Anexo 5)
| CADASTRO NACIONAL DOS SERVIÇOS RESIDENCIAIS TERAPÊUTICOS | |||||||||
| MUNICÍPIO: UF: ( ) TIPO I ( ) TIPO II | |||||||||
| Nome do Gestor responsável pelo SRT: | |||||||||
| Endereço Completo do SRT: | |||||||||
| Telefone: | |||||||||
| Número de moradores: | |||||||||
| Nome do técnico responsável: | |||||||||
| Telefone: E-mail: | |||||||||
| Serviço de Saúde Mental de Referência: | |||||||||
| CNES | |||||||||
| DADOS PESSOAIS DOS MORADORES | |||||||||
| Nº | Nome do morador | Data de nascimento | Sexo | CPF | Data de entrada no SRT | Procedência | Benefícios que possui | ||
| 1 | ( ) PVC | ( ) BPC | ( ) Aposentadoria | ||||||
| 2 | ( ) PVC | ( ) BPC | ( ) Aposentadoria | ||||||
| 3 | ( ) PVC | ( ) BPC | ( ) Aposentadoria | ||||||
| 4 | ( ) PVC | ( ) BPC | ( ) Aposentadoria | ||||||
| 5 | ( ) PVC | ( ) BPC | ( ) Aposentadoria | ||||||
| 6 | ( ) PVC | ( ) BPC | ( ) Aposentadoria | ||||||
| 7 | ( ) PVC | ( ) BPC | ( ) Aposentadoria | ||||||
| 8 | ( ) PVC | ( ) BPC | ( ) Aposentadoria | ||||||
| 9 | ( ) PVC | ( ) BPC | ( ) Aposentadoria | ||||||
| 10 | ( ) PVC | ( ) BPC | ( ) Aposentadoria | ||||||
ANEXO 10 DO ANEXO V
PLANO DE AÇÃO PARA ESTRATÉGIA PARA REDIRECIONAMENTO DOS MODELOS DE ATENÇÃO À PESSOA COM TRANSTORNO MENTAL EM CONFLITO COM A LEI
(Redação dada pela PRT GM/MS n° 4.876 de 18.07.2024)
1. Problematização e contextualização: descrever, sinteticamente, a problemática pertinente ao sistema de justiça criminal e às pessoas com transtorno mental em conflito com a lei, no estado ou Distrito Federal. (Redação dada pela PRT GM/MS n° 4.876 de 18.07.2024)
2. Caracterização da Rede de Atenção à Saúde, da assistência social e dos demais programas voltados para a garantia de direitos de cidadania, no estado ou Distrito Federal, bem como no território de abrangência de cada serviço de avaliação e acompanhamento de medidas terapêuticas aplicáveis à pessoa com transtorno mental em conflito com a lei planejado. (Redação dada pela PRT GM/MS n° 4.876 de 18.07.2024)
3. Caracterização do Grupo Condutor Estadual da RAPS, de que trata o art. 14, inciso II, alínea "d", do Título I do Anexo V desta Portaria. (Redação dada pela PRT GM/MS n° 4.876 de 18.07.2024)
4. Caracterização de cada equipe de avaliação e acompanhamento de medidas terapêuticas aplicáveis à pessoa com transtorno mental em conflito com a lei a ser constituído, com: (Redação dada pela PRT GM/MS n° 4.876 de 18.07.2024)
a) endereço principal; (Redação dada pela PRT GM/MS n° 4.876 de 18.07.2024)
b) caracterização da infraestrutura alocada para funcionamento; e (Redação dada pela PRT GM/MS n° 4.876 de 18.07.2024)
c) descrição da forma de organização e gestão. (Redação dada pela PRT GM/MS n° 4.876 de 18.07.2024)
5. Descrição das ações de porta de entrada (audiência de custódia) e do processo de desinstitucionalização dos HCTP ou similares. (Redação dada pela PRT GM/MS n° 4.876 de 18.07.2024)
6. Programação da aplicação dos recursos do incentivo federal e formas de financiamento participativo pelo estado ou Distrito Federal. (Redação dada pela PRT GM/MS n° 4.876 de 18.07.2024)
7. Os critérios de acompanhamento considerarão os seguintes indicadores: (Redação dada pela PRT GM/MS n° 4.876 de 18.07.2024)
| INDICADOR | 1º semestre | 2º semestre |
| Número de pessoas com transtorno mental em conflito com a lei atendidas pela EAP. | ||
| Número de Projetos Terapêuticos Singulares acompanhados. | ||
| Número de pessoas com transtorno mental em conflito com a lei em cumprimento de medidas de segurança sob cuidados do SUS em meio aberto. | ||
| Número de pessoas com transtorno mental em conflito com a lei que cumpriam medidas de segurança em unidades do sistema de justiça criminal, desinternadas. | ||
| Número de pareceres e relatórios produzidos e acatados pelo sistema de justiça. | ||
| Número de atividades de educação permanente realizados |
(Redação dada pela PRT GM/MS n° 4.876 de 18.07.2024)
8. Cronograma de ações gerais para o ano. (Redação dada pela PRT GM/MS n° 4.876 de 18.07.2024)
ANEXO VI
Rede de Cuidados à Pessoa com Deficiência (Origem: PRT MS/GM 793/2012)
Art. 1º Fica instituída a Rede de Cuidados à Pessoa com Deficiência - RCPD, por meio da criação, ampliação e articulação de pontos de atenção à saúde para pessoas com deficiência no âmbito do Sistema Único de Saúde - SUS. (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
Parágrafo único. Para os fins deste Anexo, considera-se pessoa com deficiência aquela que tem impedimento de longo prazo de natureza física, mental, intelectual ou sensorial, o qual, em interação com uma ou mais barreiras, pode obstruir sua participação plena e efetiva na sociedade em igualdade de condições com as demais pessoas, conforme disposto no art. 2º da Lei nº 13.146, de 6 de julho de 2015. (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
CAPÍTULO I
DAS DISPOSIÇÕES GERAIS
(Origem: PRT MS/GM 793/2012, CAPÍTULO I)
Art. 2º São diretrizes para o funcionamento da Rede de Cuidados à Pessoa com Deficiência: (Origem: PRT MS/GM 793/2012, Art. 2º)
I - respeito aos direitos humanos, com garantia de autonomia, independência e de liberdade às pessoas com deficiência para fazerem as próprias escolhas; (Origem: PRT MS/GM 793/2012, Art. 2º, I)
II - universalidade e equidade do acesso ao cuidado em saúde; (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
III - promoção do respeito às diferenças e do enfrentamento a estigmas, preconceitos, ações capacitistas e todas as formas de violência; (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
IV - garantia do acesso ao cuidado integral à saúde da pessoa com deficiência; (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
V - atenção humanizada e centrada nas necessidades da pessoa com deficiência, considerando suas singularidades e interseccionalidades; (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
VI - diversificação das estratégias de cuidado, com base na clínica ampliada, visando ao desenvolvimento de potencialidades, talentos, habilidades e aptidões físicas, cognitivas, sensoriais, psicossociais, atitudinais, profissionais e artísticas das pessoas com deficiência; (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
VII - fomento à implantação criteriosa das tecnologias de telessaúde para ampliação do acesso às ações e serviços de saúde pelas pessoas com deficiência; (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
VIII - desenvolvimento de ações intrasetoriais, intersetoriais e interinstitucionais no território, que favoreçam a participação e inclusão social com vistas à promoção da autonomia e ao exercício da cidadania das pessoas com deficiência; (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
IX - fortalecimento da participação das pessoas com deficiência nos espaços de formulação, implantação, monitoramento e avaliação das políticas públicas; (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
X - estímulo à participação de familiares, cuidadores e acompanhantes de pessoas com deficiência nos espaços de formulação, implantação, monitoramento e avaliação de políticas públicas; (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
XI - organização dos serviços da Rede de Atenção à Saúde - RAS de forma regionalizada, articulada e integrada; (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
XII - promoção de estratégias de educação permanente e de qualificação profissional na perspectiva do modelo biopsicossocial; (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
XIII - incentivo ao protagonismo e à centralidade da pessoa com deficiência no seu processo de cuidado, por meio da clínica ampliada e compartilhada; (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
XIV - fomento à pesquisa e ao desenvolvimento de inovações em Tecnologia Assistiva e de reabilitação; e (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
XV - desenvolvimento de estratégias que visem à eliminação das barreiras e facilitem o acesso das pessoas com deficiência às ações e serviços de saúde ofertados no SUS. (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
Art. 3º A Rede de Cuidados à Pessoa com Deficiência tem por objetivo ofertar ações e serviços de saúde para o cuidado integral à pessoa com deficiência, articulados em Redes de Atenção à Saúde de acordo com o Planejamento Regional Integrado - PRI. (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
I -(Revogação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
II -(Revogação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
III - (Revogação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
Parágrafo único. A RCPD também ofertará ações e serviços de saúde aos familiares, cuidadores e acompanhantes das pessoas com deficiência. (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
Art. 4º São objetivos específicos da Rede de Cuidados à Pessoa com Deficiência: (Origem: PRT MS/GM 793/2012, Art. 4º)
I - promover o cuidado integral à saúde da pessoa com deficiência, por meio da promoção, prevenção, proteção, diagnóstico, tratamento, habilitação, reabilitação, redução de danos e cuidados paliativos em saúde; (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
II - fortalecer as ações para identificação precoce de agravos à saúde que possam resultar em impedimentos de longo prazo de natureza física, mental, intelectual ou sensorial e/ou em limitações no desempenho de atividades e restrições de participação da pessoa com deficiência; (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
III - desenvolver ações de identificação de fatores de risco e de prevenção a agravos à saúde das pessoas com deficiência nos diferentes ciclos de vida, incluindo aqueles decorrentes de condições humanas geneticamente determinadas e/ou outros fatores; (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
IV - desenvolver ações de habilitação e reabilitação com foco na funcionalidade, autonomia e inclusão social; (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
V - promover a oferta, ampliação e a qualificação do acesso às Órteses, Próteses e Meios Auxiliares de Locomoção - OPM; (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
VI - promover a articulação e integração das ações e serviços com os diferentes pontos de atenção, bem como com os diversos equipamentos sociais existentes no território, de modo a contribuir na conquista da autonomia, independência, qualidade de vida e inclusão social da pessoa com deficiência; (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
VII - propiciar e fomentar estratégias para a formação, qualificação e educação permanente de profissionais da área de saúde; (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
VIII - articular ações intrasetoriais, intersetoriais e interinstitucionais que visem à promoção da saúde e à prevenção de agravos, bem como ao desenvolvimento de potencialidades, talentos, habilidades e aptidões físicas, cognitivas, sensoriais, psicossociais, atitudinais, profissionais e artísticas da pessoa com deficiência; (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
IX - fornecer informações e orientações sobre a promoção, proteção e defesa dos direitos à saúde da pessoa com deficiência; (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
X - promover a adequada prestação de ações e serviços de saúde às pessoas com deficiência por meio da organização, controle, gerenciamento e priorização do acesso e dos fluxos assistenciais no âmbito da RCPD; (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
XI - propor ferramentas de monitoramento e avaliação da qualidade e resolutividade dos serviços de saúde no âmbito da RCPD; e (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
XII - desenvolver ações para enfrentamento do capacitismo, prevenção das violências visíveis e invisíveis e promoção da cultura de paz. (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
Art. 5º A operacionalização da implantação da Rede de Cuidados à Pessoa com Deficiência se dará pela execução das seguintes etapas: (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
I - criação do Grupo Condutor da Rede de Cuidados à Pessoa com Deficiência; (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
II - diagnóstico da situação de saúde e formulação do Plano de Ação da Rede de Cuidados à Pessoa com Deficiência; (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
III - adesão à Rede de Cuidados à Pessoa com Deficiência pelo ente federativo; e (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
IV - implantação e acompanhamento da Rede de Cuidados à Pessoa com Deficiência. (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
Art. 6º Compete ao Grupo Condutor da Rede de Cuidados à Pessoa com Deficiência: (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
I - coordenar a elaboração do diagnóstico da situação de saúde e a formulação do Plano de Ação Estadual ou Distrital da RCPD; (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
II - estimular a construção dos Planos de Ação Regionais da RCPD, em consonância com o PRI, e demais instrumentos de gestão; (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
III - acompanhar o processo de implantação e implementação da RCPD; (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
IV - realizar o monitoramento e a avaliação do processo de implantação e implementação da RCPD; (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
V - fomentar a participação da pessoa com deficiência nos espaços de controle social; e (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
VI - estimular a instituição do Fórum da Rede de Cuidados à Pessoa com Deficiência, com a finalidade de construir espaços coletivos plurais, heterogêneos e múltiplos para participação cidadã na implantação e implementação da RCPD. (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
Art. 7º O Grupo Condutor da Rede de Cuidados à Pessoa com Deficiência deve ser composto por representantes: (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
I - da Secretaria de Saúde estadual ou distrital, que o coordenará; (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
II - do Conselho de Secretários Municipais de Saúde - COSEMS; e (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
III - do Ministério da Saúde. (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
§ 1º A composição do Grupo Condutor da RCPD e eventuais alterações em sua representação deverão ser aprovadas na Comissão Intergestores Bipartite - CIB ou no Colegiado de Gestão da Secretaria de Estado da Saúde do Distrito Federal - CGSES/DF. (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
§ 2º As ações do Grupo Condutor deverão ser articuladas com os Comitês Executivos de Governança da RAS em observância ao PRI. (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
§ 3º Para a função de coordenação do Grupo Condutor não é recomendável a indicação de profissionais que exerçam cumulativamente funções de coordenação técnica, responsabilidade técnica, direção ou gestão de serviços, a fim de que não haja comprometimento das ações a serem desenvolvidas no âmbito da RCPD. (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
§ 4º Além do Grupo Condutor de que dispõe o caput, os estados e o Distrito Federal poderão instituir instâncias locais para operacionalização da RCPD. (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
§ 5º As instâncias locais previstas no §4º deverão ter sua composição e competências pactuadas junto ao Grupo Condutor da RCPD e devidamente homologadas pela CIB ou pelo CGSES/DF. (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
Parágrafo Único. (Revogação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
I - (Revogação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
II - (Revogação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
III - (Revogação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
IV - (Revogação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
Art. 8º O diagnóstico da situação de saúde e a formulação do Plano de Ação da Rede de Cuidados à Pessoa com Deficiência serão estruturados da seguinte forma: (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
I - realização de análise da situação de saúde, incluindo aspectos demográficos, socioeconômicos, ambientais, culturais e epidemiológicos que subsidiarão a formulação do Plano de Ação Estadual ou Distrital e/ou Planos de Ação Regionais, em consonância com o PRI; (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
II - caracterização da rede de serviços de saúde local, com a apresentação do dimensionamento da força de trabalho, oferta e demanda dos serviços de saúde, e demais equipamentos intersetoriais existentes no território; e (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
III - elaboração do desenho regional da RCPD, observando as diretrizes para os processos de regionalização e o PRI, elaborado de forma ascendente, considerando a governança das Redes de Atenção à Saúde - RAS no âmbito do SUS, conforme Resolução de Consolidação CIT nº 1, de 30 de março de 2021, e suas atualizações. (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
Art. 9º A adesão à Rede de Cuidados à Pessoa com Deficiência pelo ente federativo estrutura-se da seguinte forma: (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
I - pactuação e homologação da proposta do Plano de Ação Estadual ou Distrital e/ou Planos de Ação Regionais e da ordem de prioridade estabelecida para as ações de implantação e implementação da RCPD na Comissão Intergestores Regional - CIR, quando couber, e na CIB ou no CGSES/DF, com a programação da atenção à saúde das pessoas com deficiência, incluindo as responsabilidades quanto ao aporte de recursos pela União, estados, Distrito Federal e municípios; (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
II - apresentação do Plano de Ação Estadual/Distrital e/ou Planos de Ação Regionais ao Ministério da Saúde, conforme recomendações constantes nos documentos técnicos disponíveis no sítio eletrônico do Ministério da Saúde; e (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
III - formalização das solicitações de implantação e implementação nos sistemas oficiais do Ministério da Saúde. (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
Parágrafo Único. (Revogação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
Art. 10. A implantação e o acompanhamento da Rede de Cuidados à Pessoa com Deficiência no território compreendem a: (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
I - implementação do Plano de Ação Estadual ou Distrital e/ou Planos de Ação Regionais da Rede; (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
II - contratualização dos pontos de atenção da RCPD pelo ente responsável, observadas as responsabilidades definidas no âmbito da Rede; (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
III - articulação dos pontos de atenção à saúde da pessoa com deficiência e demais equipamentos intersetoriais; e (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
IV - definição de instrumentos e indicadores de gestão, planejamento, monitoramento e avaliação da Rede. (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
Parágrafo Único. (Revogação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
Art. 10-A. Para operacionalização da Rede de Cuidados à Pessoa com Deficiência, ficam estabelecidas as seguintes competências: (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
I - caberá ao município, por meio da Secretaria de Saúde Municipal: (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
a) a implementação e coordenação de ações no âmbito municipal; (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
b) a contratualização dos pontos de atenção à saúde sob sua gestão, incluído o respectivo financiamento e respeitadas as devidas pactuações intergestores; (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
c) a regulação do acesso aos serviços da RCPD por meio de protocolos específicos e da estratificação de risco, devidamente pactuados na CIR, quando couber, e na CIB ou no CGSES/DF; (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
d) a articulação e integração dos pontos de atenção à saúde e destes com os demais equipamentos sociais; e (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
e) o monitoramento e a avaliação da Rede no território municipal. (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
II - caberá ao estado, por meio da Secretaria de Saúde estadual: (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
a) a designação dos membros titular e suplente para exercer a função de coordenação do Grupo Condutor da Rede de Cuidados à Pessoa com Deficiência; (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
b) a coordenação do Grupo Condutor, respeitado o previsto no art. 7º; (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
c) o fornecimento dos meios necessários ao desenvolvimento das atividades do Grupo Condutor da RCPD; (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
d) a contratualização dos pontos de atenção à saúde sob sua gestão, incluído o respectivo financiamento e respeitadas as devidas pactuações intergestores; (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
e) a articulação e integração dos pontos de atenção à saúde e destes com os demais equipamentos sociais; (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
f) o monitoramento e a avaliação da Rede no território estadual, de forma regionalizada; (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
g) a implementação e o financiamento dos pontos de atenção sob gestão estadual; (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
h) o apoio técnico e institucional aos municípios e às regiões de saúde no processo de gestão, planejamento, execução, financiamento, monitoramento e avaliação das ações de saúde no território, respeitadas as devidas pactuações intergestores; e (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
i) a regulação do acesso aos serviços da RCPD por meio de protocolos específicos e da estratificação de risco, devidamente pactuados na CIR, quando couber, e na CIB ou no CGSES/DF. (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
III - caberá à União, por intermédio do Ministério da Saúde: (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
a) o apoio ao financiamento dos pontos de atenção sob gestão municipal, estadual e distrital para a implantação e implementação da RCPD; (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
b) o apoio aos Grupos Condutores da RCPD na execução de suas atribuições e ações; (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
c) o monitoramento e avaliação da Rede em todo território nacional; e (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
d) a elaboração e implementação de Diretrizes Clínicas, Linhas de Cuidado, Protocolos Clínicos e Diretrizes Terapêuticas (PCDT) e Diretrizes Diagnósticas e Terapêuticas (DDT) para atenção à pessoa com deficiência. (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
Parágrafo único. Ao Distrito Federal competem as atribuições reservadas aos estados e municípios. (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
CAPÍTULO II
DOS COMPONENTES DA REDE DE CUIDADOS À PESSOA COM DEFICIÊNCIA
(Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
Art. 11. A Rede de Cuidados à Pessoa com Deficiência se organizará nos seguintes componentes: (Origem: PRT MS/GM 793/2012, Art. 11)
I - Atenção Primária à Saúde; (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
II - Atenção Especializada Ambulatorial; e (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
III - Atenção Especializada Hospitalar e de Urgência e Emergência. (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
Parágrafo Único. (Revogação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
I - (Revogação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
II - (Revogação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
III - (Revogação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
IV - (Revogação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
V - (Revogação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
Seção I
Do Componente da Atenção Primária à Saúde
(Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
Art. 12. O componente da Atenção Primária à Saúde na RCPD terá como pontos de atenção as Unidades Básicas de Saúde - UBS e contará com: (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
I - acesso a cuidados de saúde abrangentes; (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
II - vigilância em saúde; (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
III - promoção à saúde e prevenção a doenças e agravos; (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
IV - assistência, práticas de reabilitação e cuidados paliativos, por meio de atenção integral e cuidado multiprofissional; (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
IV - atenção e cuidados relacionados à saúde bucal. (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
Art. 13. A Atenção Primária à Saúde na RCPD priorizará as seguintes ações estratégicas para a ampliação do acesso e da qualificação da atenção à pessoa com deficiência: (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
I - identificação e registro das pessoas com deficiência do território; (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
II - promoção da identificação precoce das deficiências, por meio da qualificação do pré-natal e da atenção na primeira infância; (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
III - acompanhamento dos recém-nascidos de alto risco até os dois anos de vida, tratamento adequado das crianças com deficiência e suporte às famílias conforme as necessidades; (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
IV - educação em saúde, com foco na promoção da saúde, na prevenção de agravos, acidentes e quedas e no letramento anticapacitista; (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
V - criação de linhas de cuidado e implantação de protocolos clínicos que possam orientar o itinerário terapêutico das pessoas com deficiência; (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
VI - incentivo e desenvolvimento de programas articulados com recursos da própria comunidade, promovendo a inclusão e qualidade de vida de pessoas com deficiência e o letramento anticapacitista; (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
VII - implantação de estratégias de acolhimento e de classificação de risco e análise de vulnerabilidade para pessoas com deficiência, com base na avaliação biopsicossocial; (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
VIII - acompanhamento e cuidado à saúde das pessoas com deficiência na perspectiva de cuidado integral, com atuação nas UBS, no domicílio e nos espaços e equipamentos do território de abrangência; (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
IX - cuidado, apoio e orientação às famílias, cuidadores e acompanhantes de pessoas com deficiência; (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
X - apoio e orientação, por meio do Programa Saúde na Escola, aos educadores, às famílias e à comunidade escolar; (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
XI - vacinação e acompanhamento do cartão de vacina; (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
XII - identificação, avaliação e encaminhamento de pessoas com deficiência com necessidade e/ou que fazem uso de OPM ao componente da atenção especializada ambulatorial; (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
XIII - oferta de práticas em reabilitação individuais e coletivas pelas equipes que atuam na Atenção Primária à Saúde, incluindo as equipes multiprofissionais (eMulti); e (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
XIV - promoção da comunicação entre os pontos de atenção, compartilhamento do cuidado e desenvolvimento de estratégias para organização das redes de atenção, incluindo ações de matriciamento pela Atenção Especializada com foco nas necessidades das pessoas com deficiência. (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
Seção II
Do Componente da Atenção Especializada Ambulatorial
(Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
Art. 14. O componente da Atenção Especializada Ambulatorial na RCPD contará com os seguintes pontos de atenção: (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
I - estabelecimentos de saúde habilitados em apenas um Serviço de Reabilitação; (Origem: PRT MS/GM 793/2012, Art. 14, I)
II - Centros Especializados em Reabilitação (CER); (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
III - Centros de Especialidades Odontológicas (CEO); e (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
IV - Oficinas Ortopédicas. (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
Parágrafo único. O componente de que trata o caput contará com transporte sanitário, por meio de veículos adaptados, de abrangência regional, com o objetivo de garantir o acesso das pessoas com deficiência com seu familiar, cuidador ou acompanhante aos pontos de atenção da RCPD, caso não apresentem condições de mobilidade e acessibilidade autônoma pelos meios de transporte convencionais. (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
Art. 15. Os pontos de atenção do componente da Atenção Especializada Ambulatorial deverão: (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
I - constituir-se em serviço de referência regulado, fornecendo Atenção Especializada Ambulatorial às pessoas com deficiência auditiva, física, intelectual, visual, estomia ou múltiplas deficiências; (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
II - estabelecer-se como lugar de referência de cuidado à saúde da pessoa com deficiência nos processos de habilitação e reabilitação; (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
III - ofertar ações de atenção à saúde aos familiares, cuidadores e acompanhantes de pessoas com deficiência; (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
IV - produzir, em conjunto com a pessoa com deficiência, de forma matricial na RAS e compartilhado com a Atenção Primária à Saúde, um Projeto Terapêutico Singular - PTS, baseado em avaliações multidisciplinares das necessidades e funcionalidade da pessoa com deficiência, com foco na produção de autonomia, independência, qualidade de vida e inclusão social; (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
V - promover a indicação criteriosa de Tecnologia Assistiva, bem como as adaptações e adequações necessárias, considerando o ambiente físico e social, com vistas ao uso seguro e eficiente; (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
VI - promover a melhoria da funcionalidade e a inclusão social das pessoas com deficiência, por meio do processo de habilitação e reabilitação; (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
VII - estabelecer fluxos, protocolos e práticas de cuidado à saúde de forma contínua, coordenada e articulada entre os diferentes pontos de atenção da RCPD em cada território; (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
VIII - realizar ações de apoio matricial, compartilhando a responsabilidade do cuidado com os demais pontos da RCPD; (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
IX - articular-se com a Rede do Sistema Único de Assistência Social - SUAS para o acompanhamento compartilhado de casos, quando necessário; e (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
X - articular-se com a rede de ensino para identificar crianças e adolescentes com deficiência e avaliar suas necessidades, fornecendo apoio e orientação aos educadores, às famílias e à comunidade escolar.(Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
§ 1º (Revogação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
§ 2º (Revogação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
§ 3º (Revogação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
§ 4º (Revogação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
Art. 16. (Revogação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
I - (Revogação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
II - (Revogação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
III - (Revogação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
IV - (Revogação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
Art. 17. (Revogação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
I - (Revogação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
II - (Revogação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
III - (Revogação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
IV - (Revogação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
V - (Revogação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
VI - (Revogação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
VII - (Revogação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
VIII - (Revogação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
IX - (Revogação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
§ 1º (Revogação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
§ 2º (Revogação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
Subseção I
Dos Estabelecimentos de Saúde Habilitados em Apenas Um Serviço de Reabilitação
(Origem: PRT MS/GM 793/2012, CAPÍTULO II, Seção II, Subeção I)
Art. 18. Os Estabelecimentos de saúde habilitados em apenas um serviço de reabilitação são unidades ambulatoriais especializadas que poderão estar organizados sob a forma de serviços de reabilitação em uma única modalidade ou Núcleo de Atenção a Criança e Adolescente com Transtorno do Espectro Autista. (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
§ 1º Os estabelecimentos de saúde que dispõe o caput são aqueles que já existam na data da publicação desta Portaria. (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
§ 2º Excepcionalmente, poderão ser habilitados novos estabelecimentos de saúde, conforme o que dispõe o caput, desde que a solicitação seja, motivadamente, definida no PRI, pactuado no Plano de Ação da RCPD, aprovado pela CIB ou CGSES/DF, e pelo Ministério da Saúde. (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
§ 3º Os estabelecimentos de saúde de que dispõe o caput deverão atender às especificações técnicas exigidas pelas normativas disponíveis no sítio eletrônico do Ministério da Saúde. (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
§ 4º Os estabelecimentos de saúde de que dispõe o caput poderão requerer a qualificação para CER, desde que cumpridas as exigências estabelecidas nas normativas publicadas no sítio eletrônico do Ministério da Saúde. (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
§ 5º Os estabelecimentos de saúde de que dispõe o caput poderão constituir rede de pesquisa e desenvolvimento de inovações em Tecnologia Assistiva e de reabilitação, bem como ser polo de formação, qualificação e educação permanente. (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
Subseção II
Dos Centros Especializados em Reabilitação (CER)
(Origem: PRT MS/GM 793/2012, CAPÍTULO II, Seção II, Subeção II)
Art. 19. O CER é um serviço de atenção ambulatorial especializada em reabilitação que realiza diagnóstico, tratamento, concessão, adaptação e manutenção de Tecnologia Assistiva, constituindo-se em referência para a RAS no território, podendo ser organizado das seguintes formas: (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
I - CER II, composto por duas modalidades de reabilitação, habilitado das seguintes maneiras: (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
a) CER II: auditiva e física; (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
b) CER II: auditiva e intelectual; (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
c) CER II: auditiva e visual; (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
d) CER II: física e intelectual; (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
e) CER II: física e visual; ou (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
f) CER II: intelectual e visual. (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
II - CER III, composto por três modalidades de reabilitação, habilitado das seguintes maneiras: (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
a) CER III: auditiva, física e intelectual; (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
b) CER III: auditiva, física e visual; (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
c) CER III: auditiva, intelectual e visual; ou (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
d) CER III: física, intelectual e visual. (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
III - CER IV, composto por quatro modalidades de reabilitação, habilitado da seguinte maneira: (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
a) auditiva, física, intelectual e visual. (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
§ 1º O atendimento no CER será realizado de forma articulada e compartilhada com os outros pontos de atenção da RAS, por meio de PTS, cuja construção envolverá a equipe multiprofissional, o usuário e sua família, quando couber, com base na avaliação biopsicossocial. (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
§ 2º O CER poderá constituir rede de pesquisa e desenvolvimento de inovações em Tecnologia Assistiva e de reabilitação, bem como ser polo de formação, qualificação e educação permanente. (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
§ 3º (Revogação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
§ 4º (Revogação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
Subseção III
Do Centro de Especialidade Odontológica (CEO)
(Origem: PRT MS/GM 793/2012, CAPÍTULO II, Seção II, Subeção III)
Art. 20. Os CEOs são estabelecimentos de saúde que ofertam atendimento especializado odontológico, conforme disposto no Capítulo V do Título IV da Portaria de Consolidação GM/MS nº 5, de 28 de setembro de 2017. (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
Art. 21. Os CEOs habilitados na RCPD deverão fortalecer, ampliar e qualificar o cuidado às especificidades da pessoa com deficiência que necessite de atendimento odontológico no âmbito das especialidades definidas pelos CEOs. (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
Subseção IV
Das Oficinas Ortopédicas
(Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
Art. 21-A. A Oficina Ortopédica constitui-se em serviço que visa promover o acesso às Órteses, Próteses e Meios auxiliares de locomoção - OPM. (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
Art. 21-B. A Oficina Ortopédica poderá ser organizada da seguinte forma: (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
I - Oficina Ortopédica Fixa; e (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
II - Oficina Ortopédica Itinerante. (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
§ 1º As Oficinas Itinerantes de que dispõe o inciso II poderão ser terrestres ou fluviais, estruturadas em veículos ou barcos adaptados e equipados para confecção, adaptação, manutenção e dispensação de órteses e próteses. (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
§ 2º As Oficinas Itinerantes de que dispõe o inciso II estarão, preferencialmente, vinculadas a uma Oficina Ortopédica Fixa. (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
§ 3º A Oficina Ortopédica deverá estar articulada e vinculada a estabelecimento de saúde habilitado como serviços de reabilitação em uma única modalidade ou como Centro Especializado em Reabilitação que contemple a modalidade de reabilitação física, visando ampliar o acesso e a oferta de Tecnologia Assistiva. (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
§ 4º A Oficina Ortopédica poderá constituir rede de pesquisa e desenvolvimento de inovações em Tecnologia Assistiva e de reabilitação, bem como ser polo de formação, qualificação e educação permanente. (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
Seção III
Do Componente da Atenção Especializada Hospitalar e de Urgência e Emergência
(Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
Art. 22. A Atenção Hospitalar e de Urgência e Emergência na Rede de Cuidados à Pessoa com Deficiência deverá: (Origem: PRT MS/GM 793/2012, Art. 22)
I - responsabilizar-se pelo acolhimento, classificação de risco e cuidado nas situações de urgência e emergência das pessoas com deficiência; (Origem: PRT MS/GM 793/2012, Art. 22, I)
II - instituir equipes de referência em reabilitação para identificação e tratamento precoce das deficiências; (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
III - promover a alta responsável, qualificada e referenciada aos demais pontos da Rede de Atenção à Saúde; (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
IV - ampliar o acesso e qualificar a atenção à saúde para a pessoa com deficiência em leitos de reabilitação hospitalar; (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
V - ampliar o acesso regulado da atenção à saúde para pessoas com deficiência em hospitais de reabilitação; (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
VI - ampliar o acesso às urgências e emergências odontológicas, bem como ao atendimento sob sedação ou anestesia geral, adequando centros cirúrgicos e equipes para esse fim; e (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
VII - promover as condições necessárias para abreviar ou evitar hospitalização por meio das equipes do serviço de Atenção Domiciliar, quando houver. (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
Art. 23. Os critérios definidos para implantação de cada componente e seu financiamento por parte da União serão objeto de normas específicas, previamente discutidas e pactuadas no âmbito da Comissão Intergestores Tripartite (CIT). (Redação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
Art. 24. (Revogação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
CAPÍTULO III
DA CLASSIFICAÇÃO DOS CENTROS DE REABILITAÇÃO (CER)
(Revogação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
Art. 25. (Revogação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
I - (Revogação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
II - (Revogação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
III - (Revogação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
IV - (Revogação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
V - (Revogação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
VI - (Revogação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
VII - (Revogação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
VIII - (Revogação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
IX - (Revogação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
X - (Revogação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
XI - (Revogação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
CAPÍTULO IV
DA CÂMARA TÉCNICA DE ASSESSORAMENTO E APOIO ÀS AÇÕES DA REDE DE CUIDADOS À PESSOA COM DEFICIÊNCIA NO ÂMBITO DO SUS
(Revogação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
Art. 26. (Revogação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
Art. 27. (Revogação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
II - (Revogação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
III - (Revogação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
Art. 28. (Revogação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
I - (Revogação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
II - (Revogação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
III - (Revogação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
IV - (Revogação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
V - (Revogação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
VI - (Revogação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
VII - (Revogação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
VIII - (Revogação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
IX - (Revogação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
X - (Revogação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
XI - (Revogação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
§ 1º (Revogação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
§ 2º (Revogação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
§ 3º (Revogação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
Art. 29. (Revogação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
I - (Revogação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
II - (Revogação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
Art. 30. (Revogação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
Art. 31. (Revogação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
CAPÍTULO V
DOS SERVIÇOS DE ATENÇÃO À SAÚDE AUDITIVA
Seção I
Dos Serviços de Atenção à Saúde Auditiva
Art. 32. Ficam definidos, na forma do Anexo 2 do Anexo VI e do Anexo XCV da Portaria de Consolidação nº 6, os Serviços de Atenção à Saúde Auditiva e os limites físicos e financeiros dos estados, Distrito Federal e municípios. (Origem: PRT MS/GM 626/2006, Art. 1º)
§ 1º Os Serviços de Atenção à Saúde Auditiva devem garantir o atendimento integral ao paciente que compreendem avaliação para diagnóstico, acompanhamento, reavaliação da perda auditiva, terapia fonoaudiológica, seleção, adaptação e fornecimento de aparelho de amplificação sonora individual (AASI) e reposição de molde auricular e de AASI. (Origem: PRT MS/GM 626/2006, Art. 1º, § 1º)
§ 2º Os limites financeiros publicados incluem todos os procedimentos e respectivos parâmetros, previstos na Portaria SAS/MS nº 589, de 8 de outubro de 2004, para o atendimento integral aos pacientes protetizados e para aqueles que, após avaliação diagnóstica, não necessitaram de AASI. (Origem: PRT MS/GM 626/2006, Art. 1º, § 2º)
§ 3º Constam relacionados no Anexo 2 do Anexo VI os Serviços de Atenção à Saúde Auditiva a Média Complexidade, com o código de Serviço/Classificação 027/001, e na Alta Complexidade, com o código de Serviço/Classificação 027/002, habilitados, até a presente data, e os Serviços de Diagnose e Terapia em Otorrinolaringologia, com o código de Serviço/Classificação 027/114, que por definição das Secretarias Estaduais de Saúde e do Distrito Federal permanecerão na Rede Estadual de Atenção à Saúde Auditiva. (Origem: PRT MS/GM 626/2006, Art. 1º, § 3º)
Art. 33. A Secretaria de Atenção à Saúde adotará medidas necessárias ao cumprimento do disposto nesta Seção. (Origem: PRT MS/GM 626/2006, Art. 8º)
Seção II
Das Diretrizes Gerais para a Atenção Especializada às Pessoas com Deficiência Auditiva no SUS
Subseção I
Das Disposições Gerais
(Origem: PRT MS/GM 2776/2014, CAPÍTULO I)
Art. 34. Esta Seção aprova diretrizes gerais, amplia e incorpora procedimentos para a Atenção Especializada às Pessoas com Deficiência Auditiva no Sistema Único de Saúde (SUS). (Origem: PRT MS/GM 2776/2014, Art. 1º)
Art. 35. O cuidado na Atenção Especializada às Pessoas com Deficiência Auditiva, em especial a indicação para tratamento cirúrgico e respectivo acompanhamento ambulatorial, deve obedecer aos critérios estabelecidos nas diretrizes gerais para a Atenção Especializada às Pessoas com Deficiência Auditiva no SUS, na forma do Anexo 4 do Anexo VI e disponibilizada no endereço eletrônico http://www.portal.saude.gov.br. (Origem: PRT MS/GM 2776/2014, Art. 2º)
Subseção II
Dos Critérios para Habilitação à Atenção Especializada às Pessoas com Deficiência Auditiva
(Origem: PRT MS/GM 2776/2014, CAPÍTULO II)
Art. 36. O estabelecimento de saúde a ser habilitado deve oferecer ou promover ações e serviços de saúde em: (Origem: PRT MS/GM 2776/2014, Art. 3º)
I - promoção e prevenção das afecções otológicas e déficit auditivo, as quais devem ser desenvolvidas de maneira articulada com os programas e normas definidas pelo Ministério da Saúde, e pelas Secretarias de Saúde dos Estados, do Distrito Federal e dos Municípios; (Origem: PRT MS/GM 2776/2014, Art. 3º, I)
II - diagnóstico e tratamentos clínico e cirúrgico destinados ao atendimento de pacientes com doenças otológicas e déficit auditivo, complementando a Rede de Atenção à Saúde (RAS), incluindo: (Origem: PRT MS/GM 2776/2014, Art. 3º, II)
a) atendimento ambulatorial e hospitalar de otorrinolaringologia, conforme o estabelecido na RAS pelo gestor local, mediante termo de compromisso firmado entre as partes, onde deverá constar a quantidade de consultas médicas otorrinolaringológicas a serem ofertadas, de acordo com o número total mínimo de cirurgia de implante coclear, prótese auditiva ancorada no osso e cirurgias otológicas, conforme detalhado no art. 45 e a proporcionalidade definida no Anexo XCVI da Portaria de Consolidação nº 6; e (Origem: PRT MS/GM 2776/2014, Art. 3º, II, a)
b) exames de diagnose e terapia em otologia e fonoaudiologia, conforme procedimentos constantes na Tabela de Procedimentos, Medicamentos e OPM do SUS disponível no endereço eletrônico www.sigtap.datasus.gov.br, os quais estarão disponíveis para a RAS, cujos quantitativos serão acordados pelo gestor local; (Origem: PRT MS/GM 2776/2014, Art. 3º, II, b)
c) salas de cirurgia exclusivas ou eletivas, com possibilidade de reserva programada e disponibilidade de salas para absorver as intercorrências cirúrgicas do pós-operatório; (Origem: PRT MS/GM 2776/2014, Art. 3º, II, c)
III - atendimento de urgência nos casos de alterações otológicas e déficit auditivo, que funcione 24 (vinte e quatro) horas por dia, mediante termo de compromisso firmado com o gestor local do SUS; e (Origem: PRT MS/GM 2776/2014, Art. 3º, III)
IV - reabilitação, suporte e acompanhamento por meio de procedimentos específicos que promovam a melhoria das condições físicas e psicológicas do paciente, no preparo pré-operatório e no seguimento pós-cirúrgico, a fim de restituir sua capacidade funcional. (Origem: PRT MS/GM 2776/2014, Art. 3º, IV)
Art. 37. O estabelecimento de saúde interessado na habilitação à Atenção Especializada às Pessoas com Deficiência Auditiva deverá apresentar requerimento à Secretaria de Saúde do Estado, do Distrito Federal ou do Município, contendo os seguintes documentos: (Origem: PRT MS/GM 2776/2014, Art. 4º)
I - documento de solicitação/aceitação de credenciamento por parte do estabelecimento de saúde assinado pelo diretor do hospital; (Origem: PRT MS/GM 2776/2014, Art. 4º, I)
II - indicação do médico especialista em otorrinolaringologia como responsável técnico, devidamente cadastrado no Sistema de Cadastro Nacional de Estabelecimentos de Saúde (SCNES); e (Origem: PRT MS/GM 2776/2014, Art. 4º, II)
III - relação da equipe do serviço, devidamente cadastrada no SCNES, com as respectivas titulações, conforme exigência do art. 41. (Origem: PRT MS/GM 2776/2014, Art. 4º, III)
§ 1º O requerimento referido no "caput" será apreciado pela Secretaria de Saúde dos Estados, do Distrito Federal ou dos Municípios, que, se concordar, formalizará o processo e encaminhará à Coordenação-Geral de Média e Alta Complexidade (CGMAC/DAET/SAS/MS), os seguintes documentos: (Origem: PRT MS/GM 2776/2014, Art. 4º, § 1º)
I - parecer conclusivo do gestor de saúde quanto ao credenciamento do interessado à Atenção Especializada às pessoas com Deficiência Auditiva; (Origem: PRT MS/GM 2776/2014, Art. 4º, § 1º, I)
II - formulário de vistoria, disponível no endereço eletrônico www.saude.gov.br/sas, preenchido e assinado pelo respectivo gestor de saúde; (Origem: PRT MS/GM 2776/2014, Art. 4º, § 1º, II)
III - relatório de vistoria local; (Origem: PRT MS/GM 2776/2014, Art. 4º, § 1º, III)
IV - resolução do Colegiado Intergestores Regional (CIR), da Comissão Intergestores Bipartite (CIB), ou, quando for o caso, do Colegiado de Gestão da Secretaria de Saúde do Distrito Federal (CGSES/DF), contendo pactuação das ações e dos serviços necessários para a assistência à Atenção Especializada às pessoas com Deficiência Auditiva; (Origem: PRT MS/GM 2776/2014, Art. 4º, § 1º, IV)
V - declaração do impacto financeiro do serviço a ser habilitado, contendo a meta física e financeira, segundo os valores dos procedimentos constantes na Tabela de Procedimentos, Medicamentos e OPM do SUS; e (Origem: PRT MS/GM 2776/2014, Art. 4º, § 1º, V)
VI - indicação do médico especialista em otorrinolaringologia como responsável técnico, devidamente cadastrado no SCNES. (Origem: PRT MS/GM 2776/2014, Art. 4º, § 1º, VI)
§ 2º Na habilitação em Atenção Especializada às Pessoas com Deficiência Auditiva será respeitada a seguinte ordem: (Origem: PRT MS/GM 2776/2014, Art. 4º, § 2º)
I - estabelecimentos de saúde públicos; (Origem: PRT MS/GM 2776/2014, Art. 4º, § 2º, I)
II - estabelecimentos de saúde privados filantrópicos; e (Origem: PRT MS/GM 2776/2014, Art. 4º, § 2º, II)
III - estabelecimento de saúde privados com fins lucrativos. (Origem: PRT MS/GM 2776/2014, Art. 4º, § 2º, III)
§ 3º A Região de Saúde que já contemplar um estabelecimento com Atenção Especializada às Pessoas com Deficiência Auditiva e solicitar mais uma habilitação deverá justificar essa necessidade, apresentando as seguintes informações: (Origem: PRT MS/GM 2776/2014, Art. 4º, § 3º)
I - realidade locorregional; (Origem: PRT MS/GM 2776/2014, Art. 4º, § 3º, I)
II - demanda reprimida; e (Origem: PRT MS/GM 2776/2014, Art. 4º, § 3º, II)
III - produção anual mínima estabelecida para cirurgias de implante coclear e prótese auditiva ancorada no osso e seus respectivos acompanhamentos, conforme estabelecido no art. 45. (Origem: PRT MS/GM 2776/2014, Art. 4º, § 3º, III)
Art. 38. O Ministério da Saúde avaliará os documentos encaminhados pela Secretaria de Saúde dos Estados, do Distrito Federal ou dos Municípios, referidos no art. 37, podendo visitar o estabelecimento de saúde interessado para confirmar as informações apresentadas pelo gestor de saúde estadual ou distrital. (Origem: PRT MS/GM 2776/2014, Art. 5º)
Parágrafo Único. Caso concorde com as informações apresentadas pela Secretaria de Saúde do Estado ou do Distrito Federal, o Ministro de Estado da Saúde publicará ato específico no Diário Oficial da União, habilitando o estabelecimento de saúde interessado à Atenção Especializada às Pessoas com Deficiência Auditiva. (Origem: PRT MS/GM 2776/2014, Art. 5º, Parágrafo Único)
Subseção III
Das Condições Técnicas dos Estabelecimentos de Saúde Habilitados à Atenção Especializada às Pessoas com Deficiência Auditiva
(Origem: PRT MS/GM 2776/2014, CAPÍTULO III)
Art. 39. A Atenção Especializada às Pessoas com Deficiência Auditiva será realizada pelos estabelecimentos de saúde que ofereçam apoio diagnóstico e terapêutico especializado, condições técnicas, instalações físicas, equipamentos e recursos humanos adequados ao atendimento ambulatorial e hospitalar, na mesma estrutura física. (Origem: PRT MS/GM 2776/2014, Art. 6º)
Art. 40. O estabelecimento de saúde habilitado à Atenção Especializada às Pessoas com Deficiência Auditiva deve contar com um responsável técnico, médico otorrinolaringologista, com título de especialista da Associação Brasileira de Otorrinolaringologia e Cirurgia Cérvico-Facial (ABORLCCF) e/ou certificado de Residência Médica na especialidade, emitido por Programa de Residência Médica reconhecido pelo Ministério da Educação (MEC). (Origem: PRT MS/GM 2776/2014, Art. 7º)
§ 1º O médico referido no "caput" deste artigo somente poderá assumir a responsabilidade técnica por um único estabelecimento de saúde cadastrado no SUS, devendo residir no mesmo Município ou em cidades circunvizinhas. (Origem: PRT MS/GM 2776/2014, Art. 7º, § 1º)
§ 2º A responsabilidade técnica assumida pelo médico não o impede de exercer a medicina em outro estabelecimento de saúde credenciado pelo SUS. (Origem: PRT MS/GM 2776/2014, Art. 7º, § 2º)
§ 3º A equipe deve contar com, pelo menos, mais um médico otorrinolaringologista, especialista pela ABORLCCF ou titular de certificado de Residência Médica em Otorrinolaringologia emitido por Programa de Residência Médica reconhecido pelo MEC. (Origem: PRT MS/GM 2776/2014, Art. 7º, § 3º)
Art. 41. O estabelecimento de saúde habilitado à Atenção Especializada às Pessoas com Deficiência Auditiva deverá disponibilizar atendimento de enfermaria, ambulatorial e de intercorrências clínicas e cirúrgicas do pós-operatório. (Origem: PRT MS/GM 2776/2014, Art. 8º) (com redação dada pela PRT MS/GM 2157/2015)
Parágrafo Único. Para a prestação dos serviços de saúde descritos no "caput", o estabelecimento de saúde deverá contar com equipe composta, no mínimo, dos seguintes profissionais: (Origem: PRT MS/GM 2776/2014, Art. 8º, Parágrafo Único) (dispositivo acrescentado pela PRT MS/GM 2157/2015)
I - médico otorrinolaringologista, com título de especialista, emitido pela respectiva sociedade de especialidade - Associação Brasileira de otorrinolaringologista e Cirurgia Cérvico-Facial (ABORLCCF) e/ou certificado de Residência Médica na especialidade, emitido por programa de residência médica reconhecido pelo Ministério da Educação (MEC), além de experiência e capacidade técnica apresentada pelo gestor local para o cuidado clínico e cirúrgico em saúde auditiva de que trata esta Seção e de acordo com a especificidade e escopo do respectivo estabelecimento de saúde, seja para implante coclear ou prótese auditiva ancorada no osso; (Origem: PRT MS/GM 2776/2014, Art. 8º, Parágrafo Único, I)
II - fonoaudiólogo, em quantitativo suficiente para o cuidado de que trata esta Seção, com título de especialista em audiologia emitido pelo Conselho Federal de Fonoaudiologia (CFFa), além de experiência e capacidade técnica apresentada pelo gestor local para o cuidado em saúde auditiva de que trata esta Seção e de acordo com a especificidade e escopo do respectivo estabelecimento de saúde, seja para implante coclear ou prótese auditiva ancorada no osso; (Origem: PRT MS/GM 2776/2014, Art. 8º, Parágrafo Único, II)
III - psicólogo, em quantitativo suficiente para o atendimento ambulatorial pré-cirúrgico de pacientes candidatos à cirurgia de implante coclear e/ou prótese auditiva ancorada no osso e para o acompanhamento pós-cirúrgico de pacientes implantados; (Origem: PRT MS/GM 2776/2014, Art. 8º, Parágrafo Único, III)
IV - 1 (um) assistente social exclusivo para o atendimento ambulatorial pré-cirúrgico de pacientes candidatos à cirurgia de implante coclear e/ou prótese auditiva ancorada no osso e para o acompanhamento pós-cirúrgico de pacientes implantados; (Origem: PRT MS/GM 2776/2014, Art. 8º, Parágrafo Único, IV)
V - anestesiologista, com Certificado de Residência Médica reconhecido pelo Ministério da Educação em Anestesia ou Título de Especialista em Anestesiologia emitido pela Sociedade Brasileira de Anestesiologia; e (Origem: PRT MS/GM 2776/2014, Art. 8º, Parágrafo Único, V)
VI - na área de enfermagem, a equipe deve possuir 1 (um) enfermeiro coordenador, e, ainda, enfermeiros, técnicos de enfermagem e auxiliares de enfermagem em quantitativo suficiente para o atendimento de enfermaria (Origem: PRT MS/GM 2776/2014, Art. 8º, Parágrafo Único, VI)
Art. 42. Os estabelecimentos de saúde habilitados à Atenção Especializada às Pessoas com Deficiência Auditiva devem possuir, também, equipe complementar composta de clínico geral, neuropediatra, neurologista, pediatra, radiologista, cardiologista, anestesista, cirurgião plástico e geneticista, todos residentes no mesmo Município ou em cidades circunvizinhas. (Origem: PRT MS/GM 2776/2014, Art. 9º)
Parágrafo Único. Além da equipe complementar descrita no "caput", os estabelecimentos de saúde habilitados à Atenção Especializada às Pessoas com Deficiência Auditiva deverão prestar, na mesma área física, serviços de suporte, próprios ou contratados, nas seguintes áreas: (Origem: PRT MS/GM 2776/2014, Art. 9º, Parágrafo Único)
I - nutrição; (Origem: PRT MS/GM 2776/2014, Art. 9º, Parágrafo Único, I)
II - farmácia; (Origem: PRT MS/GM 2776/2014, Art. 9º, Parágrafo Único, II)
III - hemoterapia; e (Origem: PRT MS/GM 2776/2014, Art. 9º, Parágrafo Único, III)
IV - radiologia. (Origem: PRT MS/GM 2776/2014, Art. 9º, Parágrafo Único, IV)
Art. 43. Os estabelecimentos de saúde habilitados à Atenção Especializada às Pessoas com Deficiência Auditiva deverão dispor de: (Origem: PRT MS/GM 2776/2014, Art. 10)
I - consultório médico com equipe e instrumental de otorrinolaringologia; (Origem: PRT MS/GM 2776/2014, Art. 10, I)
II - consultórios médicos para as diferentes especialidades médicas; (Origem: PRT MS/GM 2776/2014, Art. 10, II)
III - salas para o serviço de Audiologia Clínica; (Origem: PRT MS/GM 2776/2014, Art. 10, III)
IV - salas para avaliação e terapia fonoaudiológica; (Origem: PRT MS/GM 2776/2014, Art. 10, IV)
V - salas para atendimento psicológico e para atendimento em serviço social; (Origem: PRT MS/GM 2776/2014, Art. 10, V)
VI - salas para serviços administrativos; (Origem: PRT MS/GM 2776/2014, Art. 10, VI)
VII - recepção e sala de espera para acompanhantes; (Origem: PRT MS/GM 2776/2014, Art. 10, VII)
VIII - área para arquivo médico e registro de pacientes; (Origem: PRT MS/GM 2776/2014, Art. 10, VIII)
IX - depósito de material de limpeza; e (Origem: PRT MS/GM 2776/2014, Art. 10, IX)
X - área para guarda de materiais e equipamentos. (Origem: PRT MS/GM 2776/2014, Art. 10, X)
Art. 44. Os estabelecimentos de saúde habilitados à Atenção Especializada às Pessoas com Deficiência Auditiva deverão dispor de todos os materiais e equipamentos necessários, em perfeito estado de conservação e funcionamento, para assegurar a qualidade dos serviços de enfermagem, fonoaudiologia, nutricional e dietético, possibilitando o diagnóstico, o tratamento e o respectivo acompanhamento médico. (Origem: PRT MS/GM 2776/2014, Art. 11)
§ 1º Para o atendimento otorrinolaringológico ou otológico, os estabelecimentos de saúde deverão possuir os seguintes materiais: (Origem: PRT MS/GM 2776/2014, Art. 11, § 1º)
I - instrumental em otorrinolaringologia para atendimento ambulatorial; (Origem: PRT MS/GM 2776/2014, Art. 11, § 1º, I)
II - aspirador otológico de secreção; (Origem: PRT MS/GM 2776/2014, Art. 11, § 1º, II)
III - cadeira com comando elétrico ou mecânico (para exame físico); (Origem: PRT MS/GM 2776/2014, Art. 11, § 1º, III)
IV - cureta para remoção de cerumem; (Origem: PRT MS/GM 2776/2014, Art. 11, § 1º, IV)
V - equipo de otorrinolaringologia (ORL); (Origem: PRT MS/GM 2776/2014, Art. 11, § 1º, V)
VI - 20 (vinte) unidades de espéculo auricular; (Origem: PRT MS/GM 2776/2014, Art. 11, § 1º, VI)
VII - 10 (dez) unidades de espéculo nasal metálico; (Origem: PRT MS/GM 2776/2014, Art. 11, § 1º, VII)
VIII - estilete para retirada de corpo estranho; (Origem: PRT MS/GM 2776/2014, Art. 11, § 1º, VIII)
IX - estilete porta algodão; (Origem: PRT MS/GM 2776/2014, Art. 11, § 1º, IX)
X - fotóforo; (Origem: PRT MS/GM 2776/2014, Art. 11, § 1º, X)
XI - otoscópio; (Origem: PRT MS/GM 2776/2014, Art. 11, § 1º, XI)
XII - ponta de aspiração otológica; e (Origem: PRT MS/GM 2776/2014, Art. 11, § 1º, XII)
XIII - seringa metálica de 100 (cem) mililitros (ml) para remoção de cerumem. (Origem: PRT MS/GM 2776/2014, Art. 11, § 1º, XIII)
§ 2º O serviço cirúrgico do estabelecimento de saúde deverá dispor de uma sala de cirurgia equipada com: (Origem: PRT MS/GM 2776/2014, Art. 11, § 2º)
I - microscópio cirúrgico, com vídeo e possibilidade de documentação científica; (Origem: PRT MS/GM 2776/2014, Art. 11, § 2º, I)
II - dois sistemas de brocas cirúrgicas com motor de alta rotação; (Origem: PRT MS/GM 2776/2014, Art. 11, § 2º, II)
III - monitor de nervo facial para uso transoperatório; (Origem: PRT MS/GM 2776/2014, Art. 11, § 2º, III)
IV - instrumental específico para cirurgia otológica de grande porte; (Origem: PRT MS/GM 2776/2014, Art. 11, § 2º, IV)
V - computador e periféricos para monitoramento intra-operatório para telemetria de respostas neurais (NRT) e outras provas; (Origem: PRT MS/GM 2776/2014, Art. 11, § 2º, V)
VI - notebook; (Origem: PRT MS/GM 2776/2014, Art. 11, § 2º, VI)
VII - raio X intraoperatório; (Origem: PRT MS/GM 2776/2014, Art. 11, § 2º, VII)
VIII - interfaces e softwares para testes eletrofisiológicos intraoperatório e pós-operatório; (Origem: PRT MS/GM 2776/2014, Art. 11, § 2º, VIII)
IX - analisador de gases anestésicos; (Origem: PRT MS/GM 2776/2014, Art. 11, § 2º, IX)
X - capnógrafo; (Origem: PRT MS/GM 2776/2014, Art. 11, § 2º, X)
XI - desfibrilador com pás externas e internas; (Origem: PRT MS/GM 2776/2014, Art. 11, § 2º, XI)
XII - oxímetro de pulso; (Origem: PRT MS/GM 2776/2014, Art. 11, § 2º, XII)
XIII - monitor de transporte; (Origem: PRT MS/GM 2776/2014, Art. 11, § 2º, XIII)
XIV - monitor de pressão não invasiva; (Origem: PRT MS/GM 2776/2014, Art. 11, § 2º, XIV)
XV - aquecedor de sangue; (Origem: PRT MS/GM 2776/2014, Art. 11, § 2º, XV)
XVI - respirador a volume, com misturador tipo blender microprocessado; (Origem: PRT MS/GM 2776/2014, Art. 11, § 2º, XVI)
XVII - possibilidade de filtro bacteriológico, no aparelho respirador ou anestésico; (Origem: PRT MS/GM 2776/2014, Art. 11, § 2º, XVII)
XVIII - pelo menos 2 (duas) bombas de infusão; e (Origem: PRT MS/GM 2776/2014, Art. 11, § 2º, XVIII)
XIX - 1 (um) termômetro termoeletrônico. (Origem: PRT MS/GM 2776/2014, Art. 11, § 2º, XIX)
§ 3º Os estabelecimentos de saúde deverão possuir os seguintes materiais de avaliação e reabilitação audiológica: (Origem: PRT MS/GM 2776/2014, Art. 11, § 3º)
I - cabina acústica; (Origem: PRT MS/GM 2776/2014, Art. 11, § 3º, I)
II - audiômetro de dois canais; (Origem: PRT MS/GM 2776/2014, Art. 11, § 3º, II)
III - imitanciômetro multifrequencial; (Origem: PRT MS/GM 2776/2014, Art. 11, § 3º, III)
IV - sistema de campo livre; (Origem: PRT MS/GM 2776/2014, Art. 11, § 3º, IV)
V - sistema completo de reforço visual; (Origem: PRT MS/GM 2776/2014, Art. 11, § 3º, V)
VI - emissões Otoacústicas (evocadas transientes e por produto de distorção); (Origem: PRT MS/GM 2776/2014, Art. 11, § 3º, VI)
VII - potenciais Evocados Auditivos de curta, média e longa latência; (Origem: PRT MS/GM 2776/2014, Art. 11, § 3º, VII)
VIII - equipamento de verificação eletroacústica - ganho de inserção; (Origem: PRT MS/GM 2776/2014, Art. 11, § 3º, VIII)
IX - interface de programação com todas as marcas de AASI (ex: HI-PRO, etc); (Origem: PRT MS/GM 2776/2014, Art. 11, § 3º, IX)
X - conjuntos de modelos de AASI adequados aos diferentes graus e tipos de perda auditiva para testes de seleção (no mínimo 3 conjuntos); (Origem: PRT MS/GM 2776/2014, Art. 11, § 3º, X)
XI - programas de computação periféricos para programação de AASI; (Origem: PRT MS/GM 2776/2014, Art. 11, § 3º, XI)
XII - conjunto de acessórios para AASI - testador de baterias, baterias, aspirador, estetoscópio, desumidificador, presilhas, alicate; (Origem: PRT MS/GM 2776/2014, Art. 11, § 3º, XII)
XIII - caneta otoscópio, seringa e massa para pré-moldagem; (Origem: PRT MS/GM 2776/2014, Art. 11, § 3º, XIII)
XIV - materiais pedagógicos; (Origem: PRT MS/GM 2776/2014, Art. 11, § 3º, XIV)
XV - espelho Fixo; (Origem: PRT MS/GM 2776/2014, Art. 11, § 3º, XV)
XVI - televisão e vídeo para o trabalho com crianças; (Origem: PRT MS/GM 2776/2014, Art. 11, § 3º, XVI)
XVII - conjunto básico de instrumentos musicais; e (Origem: PRT MS/GM 2776/2014, Art. 11, § 3º, XVII)
XVIII - brinquedos para ludoterapia e terapia fonoaudiológica. (Origem: PRT MS/GM 2776/2014, Art. 11, § 3º, XVIII)
§ 4º Os estabelecimentos de saúde deverão possuir os seguintes recursos auxiliares de diagnóstico e terapia: (Origem: PRT MS/GM 2776/2014, Art. 11, § 4º)
I - laboratório de análises clínicas, participante de programa de controle de qualidade, que realize exames de hematologia, bioquímica, microbiologia, gasometria, líquidos orgânicos e uroanálise, devendo o serviço estar disponível 24 (vinte e quatro) horas por dia; (Origem: PRT MS/GM 2776/2014, Art. 11, § 4º, I)
II - serviço de imagenologia integrante de programa de controle de qualidade, dotado de equipamento de Rx convencional de 500 mA fixo, equipamento de Rx portátil, Tomografia Computadorizada e Ressonância Magnética; (Origem: PRT MS/GM 2776/2014, Art. 11, § 4º, II)
III - hemoterapia disponível nas 24 (vinte e quatro) horas do dia, por Agência Transfusional (AT) ou estrutura de complexidade maior, conforme legislação vigente; e (Origem: PRT MS/GM 2776/2014, Art. 11, § 4º, III)
IV - Unidade de Terapia Intensiva - UTI com leitos habilitados pelo SUS, podendo ser próprios ou de forma contratualizada com outros estabelecimentos da rede. (Redação dada pela PRT GM/MS n° 10.131 de 07.01.2026)
§ 5º Os exames de tomografia e ressonância magnética poderão ser realizados por terceiros, instalados dentro ou fora da estrutura ambulatório-hospitalar, desde que sejam cadastrados no SCNES nessa qualidade. (Origem: PRT MS/GM 2776/2014, Art. 11, § 5º)
§ 6º Os estabelecimentos contratualizados como referência deverão garantir o leito de UTI, devendo obrigatoriamente estar no mesmo município do hospital habilitado sendo imprescindível que o Município garanta o transporte adequado do paciente. (Redação dada pela PRT GM/MS n° 10.131 de 07.01.2026)
Art. 45. O estabelecimento de saúde habilitado em Atenção Especializada às Pessoas com Deficiência Auditiva deve realizar, no mínimo: (Origem: PRT MS/GM 2776/2014, Art. 12)
I - 24 (vinte e quatro) atos operatórios de implantes cocleares ao ano; (Origem: PRT MS/GM 2776/2014, Art. 12, I)
II - 3 (três) cirurgias de prótese auditiva ancorada no osso ao ano; (Origem: PRT MS/GM 2776/2014, Art. 12, II)
III - 144 (cento e quarenta e quatro) cirurgias otológicas ao ano, listadas no Anexo 3 do Anexo VI , em pacientes do SUS; e (Origem: PRT MS/GM 2776/2014, Art. 12, III)
IV - 480 (quatrocentos e oitenta) consultas otorrinolaringológicas ao ano. (Origem: PRT MS/GM 2776/2014, Art. 12, IV)
Art. 46. Os estabelecimentos de saúde habilitados à Atenção Especializada às Pessoas com Deficiência Auditiva deverão possuir prontuário único para cada paciente, no qual devem ser incluídos todos os atendimentos a ele referentes, contendo, no mínimo, as seguintes informações: (Origem: PRT MS/GM 2776/2014, Art. 13)
I - identificação do paciente; (Origem: PRT MS/GM 2776/2014, Art. 13, I)
II - histórico clínico; (Origem: PRT MS/GM 2776/2014, Art. 13, II)
III - avaliação inicial; (Origem: PRT MS/GM 2776/2014, Art. 13, III)
IV - indicação do procedimento cirúrgico, de acordo com o protocolo estabelecido; (Origem: PRT MS/GM 2776/2014, Art. 13, IV)
V - descrição do ato cirúrgico ou procedimento, em ficha específica, contendo: (Origem: PRT MS/GM 2776/2014, Art. 13, V)
a) identificação da equipe; e (Origem: PRT MS/GM 2776/2014, Art. 13, V, a)
b) descrição cirúrgica, incluindo materiais usados e seus respectivos registros nacionais, quando existirem, para controle e rastreamento de implantes; (Origem: PRT MS/GM 2776/2014, Art. 13, V, b)
VI - descrição da evolução; (Origem: PRT MS/GM 2776/2014, Art. 13, VI)
VII - sumário de alta hospitalar; (Origem: PRT MS/GM 2776/2014, Art. 13, VII)
VIII - ficha de registro de infecção hospitalar; e (Origem: PRT MS/GM 2776/2014, Art. 13, VIII)
IX - evolução ambulatorial. (Origem: PRT MS/GM 2776/2014, Art. 13, IX)
Art. 47. Os estabelecimentos de saúde habilitados à Atenção Especializada às Pessoas com Deficiência Auditiva deverão possuir rotinas e normas escritas, anualmente atualizadas e assinadas pelo Responsável Técnico pelo Serviço, devendo abordar todos os processos envolvidos na assistência e na administração, contemplando os seguintes itens: (Origem: PRT MS/GM 2776/2014, Art. 14)
I - manutenção preventiva e corretiva de materiais e equipamentos; (Origem: PRT MS/GM 2776/2014, Art. 14, I)
II - avaliação dos pacientes; (Origem: PRT MS/GM 2776/2014, Art. 14, II)
III - indicação do procedimento cirúrgico; (Origem: PRT MS/GM 2776/2014, Art. 14, III)
IV - protocolos médico-cirúrgicos; (Origem: PRT MS/GM 2776/2014, Art. 14, IV)
V - protocolos de enfermagem; (Origem: PRT MS/GM 2776/2014, Art. 14, V)
VI - protocolos de avaliação auditiva; (Origem: PRT MS/GM 2776/2014, Art. 14, VI)
VII - protocolos para Suporte nutricional; (Origem: PRT MS/GM 2776/2014, Art. 14, VII)
VIII - controle de Infecção Hospitalar; (Origem: PRT MS/GM 2776/2014, Art. 14, VIII)
IX - acompanhamento ambulatorial dos pacientes; (Origem: PRT MS/GM 2776/2014, Art. 14, IX)
X - protocolo de acompanhamento, manutenção preventiva e reabilitação fonoaudiológica; (Origem: PRT MS/GM 2776/2014, Art. 14, X)
XI - avaliação de satisfação do cliente; e (Origem: PRT MS/GM 2776/2014, Art. 14, XI)
XII - escala dos profissionais em sobreaviso, das referências interinstitucionais e dos serviços terceirizados. (Origem: PRT MS/GM 2776/2014, Art. 14, XII)
Subseção IV
Do Monitoramento e Avaliação
(Origem: PRT MS/GM 2776/2014, CAPÍTULO V)
Art. 48. Os estabelecimentos de saúde habilitados a prestarem a Atenção Especializada às Pessoas com deficiência auditiva no âmbito do SUS estarão submetidos à regulação, controle e avaliação pelos respectivos gestores públicos de saúde. (Origem: PRT MS/GM 2776/2014, Art. 16)
Art. 49. O Ministério da Saúde, através do Departamento de Regulação, Avaliação e Controle de Sistemas (DRAC/SAS/MS), em conjunto com a CGMAC/DAET/SAS/MS, monitorará e avaliará periodicamente o atendimento contínuo dos serviços prestados para manutenção do repasse dos recursos financeiros ao ente federativo beneficiário, de acordo com as informações constantes no SIA/SUS e no SIH/SUS. (Origem: PRT MS/GM 2776/2014, Art. 17)
§ 1º O estabelecimento de saúde que não cumprir as metas estabelecidas no art. 45 será notificado a respeito. (Origem: PRT MS/GM 2776/2014, Art. 17, § 1º)
§ 2º No caso do § 1º , o gestor público de saúde interessado em manter a habilitação do serviço encaminhará, ao Ministério da Saúde, justificativa sobre o não cumprimento da produção mínima exigida, no prazo de 15 (quinze) dias, a contar do recebimento da notificação. (Origem: PRT MS/GM 2776/2014, Art. 17, § 2º)
§ 3º O Ministério da Saúde analisará a justificativa de que trata o § 2º e decidirá pela manutenção da habilitação ou pela desabilitação do estabelecimento hospitalar. (Origem: PRT MS/GM 2776/2014, Art. 17, § 3º)
§ 4º A desabilitação referida no § 3º será processada pela edição de ato específico do Ministro de Estado da Saúde, com indicação do ente federativo desabilitado, nome e código SCNES do serviço desabilitado e o tipo de habilitação cancelada. (Origem: PRT MS/GM 2776/2014, Art. 17, § 4º)
§ 5º O ente federativo desabilitado fica obrigado a restituir ao Ministério da Saúde os valores referentes ao período no qual não tenha cumprido as metas mínimas. (Origem: PRT MS/GM 2776/2014, Art. 17, § 5º)
Art. 50. O monitoramento descrito no art. 49 não exonera a Secretaria de Saúde do respectivo ente federativo de avaliar, anualmente, o estabelecimento de saúde que lhe é vinculado, ou, ainda, em virtude de recomendação da CGMAC/DAET/SAS/MS, no que tange ao cumprimento das metas descritas no art. 45. (Origem: PRT MS/GM 2776/2014, Art. 18)
§ 1º Os relatórios gerados, incluindo avaliações anuais, qualitativas e quantitativas dos estabelecimentos produzidos, deverão ser encaminhados à CGMAC/DAET/SAS/MS para análise. (Origem: PRT MS/GM 2776/2014, Art. 18, § 1º)
§ 2º A Secretaria de Atenção à Saúde, por meio da CGMAC/DAET/SAS/MS, determinará o descredenciamento ou a manutenção da habilitação, amparado no cumprimento das normas estabelecidas nesta Seção, nos relatórios periódicos de avaliação e na produção anual. (Origem: PRT MS/GM 2776/2014, Art. 18, § 2º)
Art. 51. O monitoramento de que trata esta Seção não dispensa o ente federativo beneficiário de comprovação da aplicação dos recursos financeiros percebidos por meio do Relatório Anual de Gestão (RAG). (Origem: PRT MS/GM 2776/2014, Art. 23)
Subseção V
Das Disposições Finais
(Origem: PRT MS/GM 2776/2014, CAPÍTULO VII)
Art. 52. Compete ao estabelecimento de saúde da Atenção Especializada às Pessoas com Deficiência Auditiva avaliar e ofertar, dentro do período de garantia, as trocas e manutenções das OPME relacionadas à assistência que trata esta Seção, após autorização do respectivo gestor. (Origem: PRT MS/GM 2776/2014, Art. 25)
Art. 53. As Secretarias de Saúde dos Estados, do Distrito Federal e dos Municípios adotarão as providências necessárias ao cumprimento das normas estabelecidas nesta Seção, podendo estabelecer normas de caráter suplementar, a fim de adequá-las às especificidades locais ou regionais. (Origem: PRT MS/GM 2776/2014, Art. 26)
Art. 54. Eventual complementação dos recursos financeiros repassados pelo Ministério da Saúde para o custeio das ações previstas nesta Seção é de responsabilidade conjunta dos Estados, do Distrito Federal e dos Municípios, em conformidade com a pactuação estabelecida na respectiva CIB e CIR. (Origem: PRT MS/GM 2776/2014, Art. 27)
Art. 55. Ficam incluídas as compatibilidades entre os procedimentos da Tabela de Procedimentos, Medicamentos, Órteses, Próteses e Materiais Especiais do SUS relacionados no Anexo XCVII da Portaria de Consolidação nº 6. (Origem: PRT MS/GM 2776/2014, Art. 31)
Art. 56. Os procedimentos incluídos nos termos do disposto no Anexo III-B, da Portaria GM/MS 2.776, de 18 de dezembro de 2014, deverão ser utilizados pelos estabelecimentos habilitados em Atenção Especializada às Pessoas com deficiência auditiva, de acordo com o estabelecido no art. 1090 da Portaria de Consolidação nº 6. (Origem: PRT MS/GM 2776/2014, Art. 33)
Art. 57. As Secretarias de Saúde dos Estados, do Distrito Federal e dos Municípios devem estabelecer fluxos assistenciais para a Atenção Especializada às Pessoas com Deficiência Auditiva. (Origem: PRT MS/GM 2776/2014, Art. 34)
Art. 58. Caberá à Coordenação-Geral dos Sistemas de Informação (CGSI/DRAC/SAS/MS), adotar as providências necessárias junto ao Departamento de Informática do SUS (DATASUS) para o cumprimento do disposto nesta Seção. (Origem: PRT MS/GM 2776/2014, Art. 36)
ANEXO 1 DO ANEXO VI
PROGRAMA MÍNIMO PARA CER (Origem: PRT MS/GM 1303/2013, Anexo 1)
TABELA 01 - PROGRAMA MÍNIMO PARA CER II (Revogação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
TABELA 02 - PROGRAMA MÍNIMO PARA CER III (Revogação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
TABELA 03 - PROGRAMA MÍNIMO PARA CER IV (Revogação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
TABELA 04 - PROGRAMA MÍNIMO PARA OFICINA ORTOPÉDICA (Revogação dada pela PRT GM/MS nº 1.526 de 11.10.2023)
ANEXO 2 DO ANEXO VI
LIMITES FÍSICOS DOS SERVIÇOS DE ATENÇÃO À SAÚDE AUDITIVA (Origem: PRT MS/GM 626/2006, Anexo 1)
LIMITES FÍSICOS DOS SERVIÇOS DE ATENÇÃO À SAÚDE AUDITIVA
| UF | Gestão | Município | UNIDADE | CNPJ | CNES |
|---|---|---|---|---|---|
| AL | MN | Arapiraca | OTOMED ALAGOAS | 5648824/0001- 96 | 2004984 |
| MN | Maceió | ADEFAL | 8427999000161 | 2006928 | |
| BA | EP | Lauro de Freitas | UNIDADE METROPOLITANA DE ASSISTENCIA SOCIAL E EDUCACAO | 07.272.422/0001-65 | 2385237 |
| EP | Salvador | CENTRO ESTADUAL DE PREVENCAO E REABILITACAO DE DEFICIENCIAS | 13.937.131/0001-42 | 2385237 | |
| MN | Feira de Santana | OTORRINOS | 16.076.424/0001-70 | 3021823 | |
| CE | MN | Cascavel | POLICLINICA MUNICIPAL DE CASCAVEL | 7589369000120 | 2564734 |
| MN | Fortaleza | NAMI NUCLEO DE ATENCAO MEDICA INTEGRADA | 7373434000186 | 2528673 | |
| MN | Fortaleza | NUTEP NUCLEO DE TRATAMENTO E ESTIMULACAO PRECOCE | 23706419000169 | 2479966 | |
| MN | Fortaleza | HOSPITAL UNIVERSITÁRIO WALTER CANTÍDIO | 7206048000280 | 2561492 | |
| MN | Sobral | SERVICO DE ATENCAO A SAUDE AUDITIVA | 7598634000137 | 3436683 | |
| MN | Fortaleza | ABCR CENTRAL | 7271240000412 | 2516659 | |
| MN | Fortaleza | HGF HOSPITAL GERAL DE FORTALEZA | 7954571001429 | 2497654 | |
| MN | Juazeiro do Norte | CENTRO DE DIAG TASSO R JEREISSATI | 02.628.917/0001-60 | 4011457 | |
| ES | EP | Vila Velha | POLICLINICA DE REFERENCIA UVV LTDA | 05.801.124/0001-90 | 3474151 |
| GO | MN | Goiânia | CRER | 07.077.444/0001-74 | 2673932 |
| MT | EP | Cuiabá | CENTRO DE REABILITACAO INTEGRAL DOM AQUINO CORREA CUIABA | 03.507.415/0002-25 | 2393417 |
| MS | MN | Campo Grande | FUNCRAF | 50844794000490 | 21709 |
| MG | MN | Juiz de Fora | CLINICA DR EVANDRO RIBEIRO DE OLIVEIRA | 21.177.373/0001-02 | 3005410 |
| MN | Alfenas | HOSPITAL UNIVERSITARIO ALZIRA VELANO | 17.878.554/0001-99 | 2171988 | |
| MN | Montes Claros | AUDIOBERA | 03.744.618/0001-54 | 3039781 | |
| MN | Patos de Minas | APAE PATOS DE MINAS | 17.835.364/0001-94 | 2221322 | |
| PE | Pouso alegre | INSTITUTO SUL MINEIRO DE OTORRINOLARINGOLOGIA\POUSO ALEGRE | 03.100.235/0001-43 | 3021912 | |
| MN | Belo Horizonte | HOSPITAL DAS CLINICAS DA UFMG | 17.217.985/003472 | 0027049 | |
| MN | Teófilo Otoni | OTOMED | 06.205.487/0001-25 | 3280349 | |
| MN | Governador Valadares | OTOMED | 05.493.130/0001-81 | 3144984 | |
| PE | Diamantina | HOSPITAL DE NOSSA SENHORA DA SAUDE | 20.081.238/0001-04 | 2761203 | |
| PE | Formiga | OTOCENTER DE FORMIGA | 1039967000140 | 2194287 | |
| PE | São Sebastião do Paraíso | HOSPITAL SAGRADO CORACAO DE JESUS LTDA | 3360034000185 | 2761084 | |
| PB | MN | João Pessoa | HOSPITAL EDSON RAMALHO | 10.848.191/0001-55 | 2400324 |
| PR | MN | Curitiba | ASSIFUR | 78774791000102 | 15520 |
| MN | Curitiba | ASTRAU | 75642892000123 | 16519 | |
| EP | Ponta Grossa | CLINICA PONT DE OTORRINOLARINGOLOGIA SC LTDA | 4886231000103 | 2686732 | |
| MN | Maringá | INSTITUTO DE AUDICAO SC LTDA | 5047646000148 | 2594625 | |
| MN | Maringá | CESUMAR CENTRO UNIVERSITARIO DE MARINGA | 79265617000199 | 2594722 | |
| MN | Apucarana | CLINICA MANTINE | 863372000141 | 2536064 | |
| MN | Londrina | CISMEPAR | 445188000181 | 2577984 | |
| MN | Londrina | ILES | 78622370000158 | 2578417 | |
| EP | São José dos Pinhais | CLINICAS INTEGRADAS SAO JOSE SC LTDA | 4111799000144 | 3028488 | |
| EP | Cascavel | CAC CENTRO AUDITIVO CASCAVEL LTDA | 1847970000190 | 2737140 | |
| MN | Francisco Beltrão | CRA CENTRO DE REABILITACAO AUDITIVA | 2990304000179 | 2679701 | |
| MN | Curitiba | UNIVERSIDADE TUIUTI DO PARANA UTP | 76590249000166 | OO15555 | |
| EP | Guarapuava | INSTITUTO DE AUDIOLOGIA E VOZ SC LTDA | 5147207000107 | 2742128 | |
| EP | Cornélio Procópio | Consórcio Intermunicipal de Saúde do Norte do Paraná- CISNOP | 126737000155 | 2582163 | |
| EP | Paranaguá | Clinica Auditiva de Paranaguá S/C Ltda | 5562051000120 | 2780194 | |
| EP | Paranavaí | CRECISPARANAVAI | 73966913000130 | 2781212 | |
| EP | Ponta Grossa | CEDRA | 4825073000173 | 2686724 | |
| EP | Toledo | CLINICA CHAMPAGNAT | 68836451000105 | 2809419 | |
| PE | EP | Recife | IMIP | 10.988.310/0001-29 | 0000434 |
| PI | MN | Teresina | CLINICA DR FLAVIO SANTOS LTDA | 23.633.829/0001-27 | 3036472 |
| RJ | PE | Natividade | APAE NATIVIDADE | 31.272.560/0001-29 | 2276321 |
| RN | EP | Pau dos Ferros | CLINICA DR WASHINGTON FALAENTE LTDA | 5536327000104 | 2693550 |
| EP | Mossoró | OTORRINOLARINGOLOGIA E FONAUDIOLOGIA LTDA | 2117857000111 | 2693674 | |
| MN | Natal | SUVAG | 8587107000190 | 2409135 | |
| EP | Caicó | UPDATE SC LTDA | 2766875000124 | 8006210 | |
| EP | Natal | OTOMED | 5503972000112 | 2693666 | |
| RS | MN | Porto Alegre | HOSPITAL DAS CLINICAS | 87020517000120 | 2237601 |
| MN | Porto Alegre | HOSPITAL NOSSA SENHORA DA CONCEICAO SA | 92.787.118/0001-20 | 2237571 | |
| MN | Canoas | HOSPITAL UNIVERSITARIO ULBRA | 88.332.580/0031-80 | 3508528 | |
| PE | Ijuí | CENTRO AUDITIVO PROAUDI | 1498920000144 | 2260557 | |
| PE | Santa Maria | HUSM HOSPITAL UNIVERSITARIO DE SANTA MARIA | 95591764001420 | 2244306 | |
| EP | Lageado | HOSPITAL BRUNO BORN | 91162511000165 | 2252287 | |
| RO | EP | Porto Velho | HOSPITAL DR MARCELO CANDIA | 60742616000240 | 2807092 |
| EP | Porto Velho | LIMIAR | 5236384000160 | 4001613 | |
| SC | MN | Joinville | NUCLEO DE REABILITACAO LABIO PALATAL | 79.361.028/0001-04 | 2511436 |
| EP | Florianópolis | OTOVIDA | 04.045.814/0001-01 | 2690926 | |
| MN | Jaraguá do Sul | AADAV | 79362281000182 | 2652056 | |
| MN | Itajaí | INSTITUTO DE FONAUDIOLOGIA DA UNIVALI | 84307974000102 | 3504719 | |
| SP | MN | Araraquara | CENTRO REGIONAL DE REABILITAÇÃO DE ARARAQUARASP | 45276128000110 | 2064774 |
| EP | Bauru | HOSPITAL DE REABILITACAO DE ANOMALIAS CRANOFACIAIS | 63025530008270 | 2790564 | |
| EP | Bauru | FACULDADE DE ODONTOLOGIA DE BAURU | 63025530002905 | 2790521 | |
| EP | Botucatu | HOSPITAL DAS CLINICAS DE BOTUCATU | 48.031.918/0019-53 | 2748223 | |
| EP | Cafelândia | SANTA CASA DE CAFELANDIA | 45923687000175 | 2791684 | |
| EP | Bauru | Lar Escola Rafael Maurício | 45030913000199 | 2790971 | |
| EP | Campinas | HOSPITAL DAS CLINICAS DA UNICAMP DE CAMPINAS | 46068425000133 | 2079798 | |
| MN | Campinas | CLINICA DE PSICOLOGIA PUCC | 46020301000188 | 2022966 | |
| EP | Divinolândia | CONDERG HOSPITAL REGIONAL DE DIVINOLANDIA | 52356268000245 | 2082810 | |
| MN | Franca | NGA 16 FRANCA | 47970769000104 | 2087669 | |
| EP | Itararé | FUNCRAF DE ITARERE | 50844794000300 | 2076039 | |
| MN | Jacareí | UNIDADE DE REFERENCIA DE ESPECIALIDADES | 46694139000183 | 2084937 | |
| MN | Jundiaí | ATEAL | 51910842000111 | 2095750 | |
| MN | Limeira | SANTA CASA DE LIMEIRA | 51473692000126 | 2081458 | |
| MN | Marília | HOSPITAL DAS CLINICAS UNIDADE CLINICO CIRURGICO | 52052420000115 | 2025507 | |
| EP | Presidente Prudente | HOSPITAL UNIVERSITARIO DE PRESIDENTE PRUDENTE | 44860740000254 | 2755130 | |
| MN | Ribeirão Pires | APRAESPI | 57621377000185 | 2096722 | |
| EP | Ribeirão Preto | HOSPITAL DAS CLINICAS FAEPA | 57722118000140 | 2082187 | |
| EP | S.J do Rio Preto | HOSPITAL DE BASE DE SAO JOSE DO RIO PRETO | 60003761000129 | 2077396 | |
| EP | Santo André | FUNCRAF SÃO BERNARDO DO CAMPO | 50844794000229 | 2786370 | |
| EP | São Paulo | HC DA FMUSP HOSPITAL DAS CLINICAS | 56577059000100 | 2078015 | |
| EP | São Paulo | HOSPITAL SAO PAULO UNIDADE I | 60453032000174 | 2077485 | |
| EP | São Paulo | SANTA CASA DE SAO PAULO HOSPITAL CENTRAL | 62779145000190 | 2688689 | |
| MN | São Paulo | FUND SAO PAULODERDIC | 60990751000124 | 2688530 | |
| MN | São Paulo | AMB ESPEC PENHAMAURICE PATE | 46392130000380 | 2751933 | |
| MN | São Paulo | HOSP MUN PIRITUBAJOSE SOARES HUNGRIA | 46392148001272 | 2077450 | |
| MN | São Paulo | INST CEMA DE OFTALMOLOGIA E OTORRINOLARINGOLOGIA | 3456304000156 | 2091550 | |
| MN | Sorocaba | APADAS SOROCOBA | 58983008000103 | 2690799 | |
| PE | Taubaté | HOSPITAL ESCOLA DA UNIVERSIDADE DE TAUBATE | 45176153000122 | 2749319 |
ANEXO 3 DO ANEXO VI
FORMULÁRIO DE VISTORIA DO GESTOR PARA HABILITAÇÃO DO ESTABELECIMENTO EM ATENÇÃO ESPECIALIZADA ÀS PESSOAS COM DEFICIÊNCIA AUDITIVA (Origem: PRT MS/GM 2776/2014, Anexo 2)
FORMULÁRIO DE VISTORIA DO GESTOR PARA HABILITAÇÃO DO ESTABELECIMENTO EM ATENÇÃO ESPECIALIZADA ÀS PESSOAS COM DEFICIÊNCIA AUDITIVA
Nome do estabelecimento: ________________________________________________________
CNPJ: _________________CNES:___________________________
Endereço: _______________________________________________
Município: _______________UF:_______________________
CEP:_________Telefones: ( )______________________________
Fax: ( ) ________________________________
E-mail:___________________________________________________
Diretor Técnico: ________________________________________________________
Telefones: ( )____________________________Fax: ( )______
E-mail: ________________________________________________
Gestor: ______________________
Telefones: ( )_______________ Fax: ( )_________________________________________________
E-mail: _________________________________________________
NORMAS ESPECÍFICAS PARA HABILITAÇÃO EM ATENÇÃO ESPECIALIZADA ÀS PESSOAS COM DEFICIÊNCIA AUDITIVA
A) EXIGÊNCIAS GERAIS:
1. Parecer conclusivo do respectivo Gestor (Municipal e/ou Estadual) do SUS - manifestação expressa, firmada pelo Secretário da Saúde, em relação ao credenciamento:
__________________________________________________________________________________________________________
2. A aprovação da habilitação foi pactuada em CIB: ( ) Sim ( ) Não
Informar CIB Nº:_______________________Data: ______de ________________de________________
3. Relatório de vistoria da VISA local com parecer conclusivo sobre a habilitação em pauta:
( ) Sim ( ) Não
B) EXIGÊNCIAS ESPECÍFICAS:
1. Dispõe de estrutura física e funcional, com equipe multiprofissional devidamente qualificada e capacitada para a prestação de assistência especializada às pessoas com doenças otológicas e em especial às pessoas com deficiência auditiva a nível hospitalar.
( ) Sim ( ) Não
2. Registro das informações do paciente em Serviço de Arquivo médico: ( ) Sim ( ) Não
Prontuário único para cada paciente contendo todos os tipos de atendimentos a ele referentes conforme item 2, do anexo II.
3. Recursos Humanos:
3.1 O Serviço conta com um responsável técnico, médico otorrinolaringologista, devidamente habilitado.
( ) Sim ( ) Não
Nome:__________________________________________________________________________
Registro Profissional: _____________________________________________________________
3.1.1. O técnico é responsável por um único serviço credenciado pelo SUS ( ) Sim ( ) Não
3.1.2 - O técnico responsável reside no mesmo município ou cidade circunvizinha do serviço que está solicitando o credenciamento
( ) Sim ( ) Não
3.2. O Estabelecimento dimensiona a sua equipe multiprofissional de acordo com os parâmetros de equipe mínima e qualificação profissional ( ) Sim ) Não
4. Equipe básica (mínima):
a - Otorrinolaringologista: ( ) Sim ( ) Não
Quantos: Nome:________________________________________________Especialidade:___________________
Nome:________________________________________________Especialidade:___________________
Nome:________________________________________________Especialidade:___________________
O Estabelecimento Possui:
- Residência Médica em Otorrinolaringologia ou título de especialista em otorrinolaringologia.
( ) Sim ( ) Não
- Experiência em cirurgia otológica, com a carga horária exigida na Residência Médica.
( ) Sim ( ) Não
- curso teórico prático de 60 horas e estágio prático de 80 horas em ambulatório, acompanhamento de 10 cirurgias de IC em adulto e 10 cirurgias de implante coclear em criança comprovados nos Serviços de Implante Coclear habilitados no mínimo há 10 anos
( ) Sim ( ) Não
b - Fonoaudiólogo: ( ) Sim ( ) Não
Quantos:
- 02 Fonoaudiólogos com especialização em audiologia clínica e com curso teórico prático de 60 horas e estágio prático de 80 horas em ambulatório, acompanhamento de 10 cirurgias de IC em adulto e 10 cirurgias de implante coclear em criança comprovados nos Serviços de Implante Coclear habilitados no mínimo há 10 anos.
( ) Sim ( ) Não
Nome:__________________________________________________________________________
Especialidade:___________________________________________________________________
Nome:__________________________________________________________________________
Especialidade:___________________________________________________________________
Nome:__________________________________________________________________________
Especialidade:___________________________________________________________________
Nome:__________________________________________________________________________
Especialidade:___________________________________________________________________
c - Psicólogo: ( ) Sim ( ) Não
Quantos:
Nome:__________________________________________________________________________
Especialidade:___________________________________________________________________
d - Assistente Social: ( ) Sim ( ) Não
Quantos:
Nome:__________________________________________________________________________
Especialidade:___________________________________________________________________
e - Anestesiologista: ( ) Sim ( ) Não
Quantos:
Nome:__________________________________________________________________________
Especialidade:___________________________________________________________________
f - Enfermagem: ( ) Sim ( ) Não
Quantos:
Nome:__________________________________________________________________________
Especialidade:___________________________________________________________________
5. Equipe Complementar:
a - Neurologista: ( ) Sim ( ) Não
Quantos:
Nome:__________________________________________________________________________
Especialidade____________________________________________________________________
b - Neuropediatra: ( ) Sim ( ) Não
Quantos:
Nome:__________________________________________________________________________
Especialidade____________________________________________________________________
c - Geneticista ( ) Sim ( ) Não
Quantos:
Nome:__________________________________________________________________________
Especialidade____________________________________________________________________
d - Clínico Geral ( ) Sim ( ) Não
Quantos:
Nome:__________________________________________________________________________
Especialidade_____________ e - Pediatra
( ) Sim ( ) Não
Quantos:
Nome:__________________________________________________________________________
Especialidade____________________________________________________________________
f - cardiologista ( ) Sim ( ) Não
Quantos:
Nome:__________________________________________________________________________
Especialidade____________________________________________________________________
g - cirurgião plástico
( ) Sim ( ) Não
Quantos: ( )
Nome:__________________________________________________________________________
Especialidade____________________________________________________________________
h - nutricionista
( ) Sim ( ) Não
Quantos:
Nome:__________________________________________________________________________
Especialidade____________________________________________________________________
6. Infraestrutura Hospitalar:
a - Laboratório clínico
( ) Sim ( ) Não
Quantos: _______________________________________________________________________
b - diagnóstico por imagem
( ) Sim ( ) Não
Quantos: _______________________________________________________________________
c - farmácia
( ) Sim ( ) Não
Quantos: _______________________________________________________________________
OBSERVAÇÕES : Os estabelecimentos poderão contratar serviços especializados de terceiros a seu critério e responsabilidade, desde que isso não comprometa a integralidade e interdisciplinaridade do tratamento ofertado ao paciente.
7 - Instalações físicas:
O Estabelecimento possui:
a - Consultório Médico com equipe e instrumental de otorrinolaringologia, incluindo microscópio otológico
( ) Sim ( ) Não
Quantos:
b - Consultórios Médicos para as diferentes especialidades médicas (neurologia, genética e pediatria
( ) Sim ( ) Não
Quantos:
c - Serviço de Audiologia Clínica com salas equipadas com: cabine acústica, VRA, audiômetro, imitanciômetro, BERA, amplificadores coletivos, vibradores táteis, ganho de inserção e emissões otoacústicas, equipamentos para testes perceptuais e conjuntos para teste de diferentes modelos de AASI, Hardware, Software e periféricos para ativação, mapeamento e balanceamento de eletrodos
( ) Sim ( ) Não
d - Sala para avaliação e terapia fonoaudiológica
( ) Sim ( ) Não
Quantos:
e - Sala para atendimento psicológico e serviço social
( ) Sim ( ) Não
Quantos:
f - Sala para serviços administrativos
( ) Sim ( ) Não
Quantos:
g - Sala de recepção e de espera para acompanhantes
( ) Sim ( ) Não
Quantos:
h - Área de arquivo médico e registro de pacientes
( ) Sim ( ) Não
Quantos:
i - Depósito de material de limpeza
( ) Sim ( ) Não
Quantos:
j - Área para guardar materiais/ equipamentos
( ) Sim ( ) Não
Quantos:
OBSERVAÇÕES :
a - deverão ser utilizados equipamentos de implante coclear e prótese auditiva ancorada no osso devidamente registrados na Agência Nacional de Vigilância Sanitária - ANVISA, do Ministério da Saúde - MS.
b - fica a critério do estabelecimento a escolha do equipamento mais indicado para cada caso.
8. - Materiais e equipamentos
8.1 - Dos materiais de atendimento otorrinolaringológico/ otológica:
a - instrumental em otorrinolaringologia para atendimento ambulatorial
( ) Sim ( ) Não
b - aspirador otológico de secreção
( ) Sim ( ) Não
c - cadeira com comando elétrico ou mecânico (para exame físico)
( ) Sim ( ) Não
d - cureta para remoção de cerúmen
( ) Sim ( ) Não
e - equipo de ORL
( ) Sim ( ) Não
f - espéculo auricular (20 unidades )
( ) Sim ( ) Não
g - espéculo nasal metálico (10 unidades)
( ) Sim ( ) Não
h - estilete para retirada de corpo estranho
( ) Sim ( ) Não
i - estilete porta algodão
( ) Sim ( ) Não
j - fotóforo
( ) Sim ( ) Não
k - otoscópio
( ) Sim ( ) Não
l - ponta de aspiração otológica
( ) Sim ( ) Não
m - seringa metálica de 100 ml para remoção de cerumem
( ) Sim ( ) Não
8.2 - Dos materiais destinados à atividade cirúrgica
a - Microscópio cirúrgico, com vídeo e possibilidade de documentação científica
( ) Sim ( ) Não
Quantos:
b - dois sistemas de brocas cirúrgicas com motor de alta rotação
( ) Sim ( ) Não
Quantos:
c - Monitor nervo facial transoperatório
( ) Sim ( ) Não
Quantos:
d - instrumental específico para cirurgia otológica de grande porte
( ) Sim ( ) Não
Quantos:
e - computador e periféricos para monitoramento intra-operatório para telemetria de respostas neurais (NRT) e outras provas
( ) Sim ( ) Não
Quantos:
f - notebook
( ) Sim ( ) Não
Quantos:
g - raio X intraoperatório
( ) Sim ( ) Não
Quantos:
h - interfaces e softwares para testes eletrofisiológicos intraoperatório e pós-operatório
( ) Sim ( ) Não
Quantos:
i - analisador de gases anestésicos
( ) Sim ( ) Não
Quantos:
j - capnógrafo
( ) Sim ( ) Não
Quantos:
k - desfibrilador com pás externas e internas
( ) Sim ( )Não
Quantos:
l - oxímetro de pulso
( ) Sim ( ) Não
Quantos:
m - monitor de transporte
( ) Sim ( ) Não
Quantos:
n - monitor de pressão não invasiva
( ) Sim ( ) Não
Quantos:
o - aquecedor de sangue
( ) Sim ( ) Não
Quantos:
p - respirador a volume, com misturador tipo blender microprocessado
( ) Sim ( ) Não
Quantos:
q - possibilidade de filtro bacteriológico, no aparelho respirador ou anestésico
( ) Sim ( ) Não
Quantos:
r - 02 bombas de infusão, no mínimo
( ) Sim ( ) Não
Quantos:
s - 01 termômetro termoeletrônico
( ) Sim ( ) Não
Quantos:
t - Equipamento de telemetria para aferição pós-operatório
( ) Sim ( ) Não
Quantos:
u - Sistema motor (brocas cirúrgicas)
( ) Sim ( ) Não
Quantos:
v - Sistema de vídeo documentação
( ) Sim ( ) Não
Quantos:
w - Condições bloco cirúrgico - favorável
( ) Sim ( ) Não
Quantos:
x - Condições anestésicas - favorável
( ) Sim ( ) Não
Quantos:
y - Condições UTI - favorável
( ) Sim ( ) Não
8.2 - Dos materiais de avaliação e reabilitação audiológica:
a - Cabina acústica
( ) Sim ( ) Não
Quantos:
b - Audiômetro de dois canais
( ) Sim ( ) Não
Quantos:
c - Imitanciômetro multifrequencial
( ) Sim ( ) Não
Quantos:
d - Sistema de campo livre
( ) Sim ( ) Não
Quantos:
e - Sistema completo de reforço visual
( ) Sim ( ) Não
Quantos:
f - Emissões Otoacústicas (evocadas transientes e por produto de distorção)
( ) Sim ( ) Não
Quantos:
g - Potenciais Evocados Auditivos de curta, média e longa latência
( ) Sim ( ) Não
Quantos:
h - Equipamento de verificação eletroacústica - ganho de inserção
( ) Sim ( ) Não
Quantos:
i - Interface de programação com todas as marcas de AASI (ex: HI-PRO, etc)
( ) Sim ( ) Não
Quantos:
j - Conjuntos de modelos de AASI adequados aos diferentes graus e tipos de perda auditiva para testes de seleção (no mínimo 3 conjuntos)
( ) Sim ( ) Não
Quantos:
k - Programas de computação periféricos para programação de AASI
( ) Sim ( ) Não
Quantos:
l - Conjunto de acessórios para AASI - testador de baterias, baterias, aspirador, estetoscópio, desumidificador, presilhas, alicate
( ) Sim ( ) Não
Quantos:
m - Caneta otoscópio, seringa e massa para pré-moldagem
( ) Sim ( ) Não
Quantos:
n - Materiais pedagógicos
( ) Sim ( ) Não
Quantos:
o - Espelho Fixo
( ) Sim ( ) Não
Quantos:
p - Televisão e vídeo para o trabalho com crianças
( ) Sim ( ) Não
Quantos:
q - Conjunto básico de instrumentos musicais
( ) Sim ( ) Não
Quantos:
r - Brinquedos para ludoterapia e terapia fonoaudiológica
( ) Sim ( ) Não
Quantos:
9. Recursos Auxiliares de Diagnóstico e Terapia
a - Laboratório de Análises Clínicas que realize exames na unidade, disponíveis nas 24 horas do dia de hematologia, bioquímica; microbiologia, gasometria, líquidos orgânicos e uroanálise.
( ) Sim ( ) Não
O Laboratório deverá participar de Programa de Controle de Qualidade
b - Serviço de Imagenologia: equipamento de Rx convencional de 500 mA fixo, equipamento de Rx portátil, Tomografia Computadorizada e Ressonância Magnética. O serviço de Imagenologia deverá participar de Programa de Controle de Qualidade.
( ) Sim ( ) Não
c - Hemoterapia disponível nas 24 horas do dia, por Agência Transfusional (AT) ou estrutura de complexidade maior, conforme legislação vigente.
( ) Sim ( ) Não
d - Unidade de Tratamento Intensivo (UTI) com leitos habilitados pelo SUS, conforme legislação vigente.
( ) Sim ( ) Não
10. Registro de Pacientes
Os estabelecimentos devem possuir um prontuário para cada paciente, com as informações sobre sua doença, seus diagnósticos, resultados de exames e tratamentos prévios, todos devidamente escritos, de forma clara e precisa, datadas e assinadas pelo profissional responsável pelo atendimento.
Os prontuários deverão estar devidamente ordenados no Serviço de Arquivo Médico.
Informações e procedimentos mínimos:
- Identificação do paciente
( ) Sim ( ) Não
- Histórico clínico e audiológico
( ) Sim ( ) Não
- Diagnóstico
( ) Sim ( ) Não
- Indicação do Implante Coclear
( ) Sim ( ) Não
- Descrição do ato cirúrgico
( ) Sim ( ) Não
- Condições na alta hospitalar e na retirada dos pontos
( ) Sim ( ) Não
- Acompanhamento do paciente com implante coclear nas etapas, conforme anexo I
- Diretrizes Gerais para a Atenção às Pessoas com Deficiência Auditiva no âmbito hospitalar no Sistema Único de Saúde - SUS, item D:
Transoperatório: potencial evocado eletricamente no sistema auditivo (telemetrias - impedância e compliância dos eletrodos, telemetria de respostas neurais)
( ) Sim ( ) Não
Ativação: do dispositivo interno (eletrodo), com adaptação da unidade externa, no prazo máximo de 45 dias após o ato cirúrgico (salvo nos casos de contraindicação clínica). Na ocasião deverão ser realizadas: telemetria neural, impedância dos eletrodos, medidas psicofísicas do implante coclear (programação ou mapeamento), avaliação dos limiares em campo livre com o Implante e avaliações e orientações clínicas pertinentes.
( ) Sim ( ) Não
Frequência dos acompanhamentos: Crianças:
- Primeiro ano de uso: 6 (seis) acompanhamentos
- Segundo ano de uso: 4 (quatro) acompanhamentos
- Terceiro ano de uso:
Para crianças de até três anos de idade: 4 (quatro) acompanhamentos
Para crianças com mais de três anos de idade: 2 (dois) acompanhamentos
- A partir do quarto ano: anualmente (uma vez/ano).
Adultos:
- Primeiro ano de uso: 4 (quatro) acompanhamentos;
- Segundo ano de uso: 2 (dois) acompanhamentos;
- A partir do quarto ano: anualmente (uma vez/ano).
Informações Adicionais:
Anexar cópia do diploma de graduação, títulos, curso de capacitação e comprovantes de experiência dos profissionais.
INTERESSE DO GESTOR (ESTADUAL OU MUNICIPAL) NO CREDENCIAMENTO:
_______________________________________________________________________________
CONCLUSÃO:
De acordo com vistoria realizada in loco, no dia___/___/______a Instituição cumpre com os requisitos da Portaria SAS/MS nº XXX, de XXX de XXX de 2013.
OBSERVAÇÕES:
_______________________________________________________________________________
LOCAL / DATA: _____________________
CARIMBO E ASSINATURA DO GESTOR:
_______________________________________________________________________________
ANEXO 4 DO ANEXO VI
DIRETRIZES PARA A ATENÇÃO ESPECIALIZADA ÀS PESSOAS COM DEFICIÊNCIA AUDITIVA NO SUS (Origem: PRT MS/GM 2776/2014, Anexo 5)
MINISTÉRIO DA SAÚDE
Secretaria de Atenção à Saúde Departamento de Atenção Especializada e Temática
Coordenação Geral de Média e Alta Complexidade
DIRETRIZES GERAIS PARA A ATENÇÃO ESPECIALIZADA ÀS PESSOAS COM DEFICIÊNCIA AUDITIVA NO SISTEMA ÚNICO DE SAÚDE (SUS)
APRESENTAÇÃO
Este documento visa estabelecer as diretrizes para o cuidado às pessoas com deficiência auditiva na Rede de Cuidados das Pessoas com Deficiência. É um documento de caráter nacional e deve ser utilizado pelas Secretarias de Saúde dos Estados, do Distrito Federal e dos Municípios na regulação do acesso assistencial, autorização, registro e ressarcimento dos procedimentos correspondentes, e pelos Serviços de Saúde habilitados junto ao SUS.
1.METODOLOGIA
A elaboração das Diretrizes Gerais para a Atenção Especializada às Pessoas com Deficiência Auditiva no Sistema Único de Saúde - SUS foi uma ação do Departamento de Atenção Especializada e Temática (DAET) da Coordenação de Média e Alta Complexidade (CGMAC), na qual participaram representantes do Ministério da Saúde, da Sociedade Brasileira de Fonoaudiologia - SBFa, Associação Brasileira de Otorrinolaringologia e Cirurgia Cérvico-Facial – ABORL-CCF, Academia Brasileira de Audiologia e especialistas de Centros/Núcleo de Implante Coclear habilitados no SUS.
2. OBJETIVO
O objetivo destas diretrizes é oferecer orientações às equipes multiprofissionais sobre o cuidado da pessoa com deficiência auditiva, em especial às que necessitam da cirurgia de implante coclear e prótese auditiva ancorada no osso. Envolve ações de âmbito ambulatorial (avaliações clínicas e audiológicas, acompanhamentos e reabilitação fonoaudiológica) e hospitalar (realização de cirurgias e acompanhamentos pré e pós – operatório), além de estabelecer critérios de indicações e contra indicações clinicas da prótese de implante coclear e prótese auditiva ancorada no osso.
DIRETRIZES
3. DIRETRIZES GERAIS PARA A ATENÇÃO ESPECIALIZADA ÀS PESSOAS COM DEFICIÊNCIA AUDITIVA NO SISTEMA ÚNICO DE SAÚDE (SUS)
Os cuidados para a atenção especializada às pessoas com deficiência auditiva devem ser estruturados pelos seguintes componentes:
a) Modalidade Ambulatorial - consiste nas ações de âmbito ambulatorial (avaliações clínicas e audiológicas, acompanhamentos e reabilitação fonoaudiológica), destinadas a promover atenção especializada aos pacientes submetidos às cirurgias de implante coclear e/ou prótese auditiva ancorada no osso definidas nesta portaria, e realizadas em estabelecimento de saúde cadastrado no Sistema de Cadastro Nacional de Estabelecimentos de Saúde (SCNES), que possua condições técnicas, instalações físicas e recursos humanos adequados.
b) Modalidade Hospitalar - consiste nas ações de âmbito hospitalar (realização de cirurgias e acompanhamentos pré e pós – operatório) destinadas a promover atenção especializada pacientes submetidos às cirurgias de implante coclear e/ou prótese auditiva ancorada no osso definidas nesta portaria e, realizadas em estabelecimento de saúde cadastrado no Sistema de Cadastro Nacional de Estabelecimentos de Saúde (SCNES) que possua condições técnicas, instalações físicas e recursos humanos adequados.
Com relação aos tratamentos cirúrgicos, os mesmos vêm sendo indicados como uma opção de tratamento para pacientes, adultos e crianças, com deficiência sensório-neural profunda bilateral que obtêm pouco ou nenhum benefício com AASI (Aparelho de Amplificação Sonora Individual). São considerados como um recurso efetivo, que permitem melhora significativa na maioria desses pacientes, sempre acompanhada de habilitação e/ou reabilitação auditiva. São procedimentos considerados de alta complexidade e especificidade, que demandam a existência de serviços altamente especializados, equipes multiprofissionais, instalações e equipamentos bastante diferenciados.
O tratamento cirúrgico é indicado apenas em casos específicos, cujas indicações estão descritas abaixo. Portanto, é apenas uma ação dentro de toda a linha de cuidado das pessoas com deficiência auditiva.
A. CRITÉRIOS DE INDICAÇÃO E CONTRAINDICAÇÃO DO IMPLANTE COCLEAR
1. CRITÉRIOS DE INDICAÇÃO:
O uso de implante coclear está indicado para habilitação e reabilitação auditiva de pessoas que apresentem perda auditiva neurossensorial bilateral, de grau severo a profundo.
1.1 Crianças com até 4 anos de idade incompletos, que apresentem perda auditiva neurossensorial, de grau severo e ou profundo bilateral, quando preenchidos todos os seguintes critérios:
a) experiência com uso de aparelhos de amplificação sonora individual (por um período mínimo de três meses) e idade mínima de 18 meses na perda auditiva severa. Idade mínima de 6 meses em casos de meningite e/ou surdez profunda de etiologia genética comprovada, e nestes casos, não é obrigatória a experiência com AASI;
b) falta de acesso aos sons de fala em ambas as orelhas com AASI, ou seja, limiares em campo livre com AASI piores que 50dBNA nas frequências da fala (500Hz a 4 kHz);
c) adequação psicológica e motivação da família para o uso do implante coclear, manutenção/cuidados e para o processo de reabilitação fonoaudiológica;
d) acesso à terapia fonoaudiológica com condições adequadas de reabilitação auditiva na região de origem (referência/contra referência);
e) compromisso em zelar dos componentes externos do implante coclear e realizar o processo de reabilitação fonoaudiológica.
1.2 Crianças a partir de 4 até 7 anos de idade incompletos, que apresentem perda auditiva neurossensorial, de grau severo e ou profundo bilateral, quando preenchidos todos os seguintes critérios:
a) resultado igual ou menor que 60% de reconhecimento de sentenças em conjunto aberto com uso de AASI na melhor orelha e igual ou menor do que 50% na orelha a ser implantada;
b) presença de indicadores favoráveis para o desenvolvimento de linguagem oral mensurado por protocolos padronizados;
c) adequação psicológica e motivação da família para o uso do implante coclear, manutenção/cuidados e para o processo de habilitação e reabilitação fonoaudiológica;
d) acesso e adesão à terapia fonoaudiológica com condições adequadas de habilitação e reabilitação auditiva na região de origem (referência/contra referência);
e) compromisso em zelar dos componentes externos do implante coclear e realizar o processo de reabilitação fonoaudiológica.
1.3 Crianças a partir de 7 até 12 anos de idade incompletos, que apresentem perda auditiva neurossensorial, de grau severo e ou profundo bilateral, quando preenchidos todos os seguintes critérios:
a) resultado igual ou menor que 60% de reconhecimento de sentenças em conjunto aberto com uso de AASI na melhor orelha e igual ou menor que 50% na orelha a ser implantada, com percepção de fala diferente de zero em conjunto fechado;
b) presença de código linguístico oral em desenvolvimento mensurados por protocolos padronizados. Devem apresentar comportamento linguístico predominantemente oral. Podem apresentar atraso no desenvolvimento da linguagem oral considerando a sua idade cronológica, manifestado por simplificações fonológicas, alterações sintáticas (uso de frases simples compostas por três a quatro palavras), alterações semânticas (uso de vocabulário com significado em menor número e em menor complexidade, podendo ser restrito para as situações domiciliares, escolares e outras situações do seu cotidiano) e alterações no desenvolvimento pragmático, com habilidades de narrativa e argumentação ainda incipientes;
c) adequação psicológica, motivação e expectativa adequada do paciente e da família para o uso do implante coclear;
d) acesso à terapia fonoaudiológica com condições adequadas para reabilitação auditiva na região de origem (referência/contra referência);
e) uso de AASI contínuo e efetivo desde no mínimo 2 (dois) anos de idade sugerindo a estimulação das vias auditivas centrais desde a infância; e
f) compromisso em zelar dos componentes externos do implante coclear e realizar o processo de reabilitação fonoaudiológica.
1.4 Adolescentes a partir de 12 anos de idade, que apresentem perda auditiva neurossensorial pré-lingual de grau severo e/ou profundo bilateral, quando preenchidos todos os seguintes critérios:
a) resultado igual ou menor que 60% de reconhecimento de sentenças em conjunto aberto com uso de AASI na melhor orelha e igual ou menor que 50% na orelha a ser implantada, com percepção de fala diferente de zero em conjunto fechado;
b) presença de código linguístico oral estabelecido e adequadamente reabilitado pelo método oral;
c) adequação psicológica, motivação e expectativa adequada do paciente e da família para o uso do implante coclear;
d) acesso à terapia fonoaudiológica com condições adequadas de reabilitação auditiva na região de origem (referência/contra referência);
e) Uso de AASI efetivo desde o diagnóstico da perda auditiva severa a profunda; e
f) Compromisso em zelar dos componentes externos do implante coclear e realizar o processo de reabilitação fonoaudiológica.
1.5 Adolescentes a partir de 12 anos de idade, que apresentem perda auditiva neurossensorial pós-lingual, de grau severo e ou profundo, bilateral, quando preenchidos todos os seguintes critérios:
a) resultado igual ou menor que 60% de reconhecimento de sentenças em conjunto aberto com uso de AASI na melhor orelha e igual ou menor do que 50% na orelha a ser implantada;
b) adequação psicológica, motivação e expectativa adequada do paciente e da família para o uso do implante coclear;
c) acesso e adesão à terapia fonoaudiológica com condições adequadas de reabilitação auditiva na região de origem (referência/contra referência); e
d) compromisso em zelar dos componentes externos do implante coclear e realizar o processo de reabilitação fonoaudiológica.
1.6 Em adultos que apresentem perda auditiva neurossensorial pré-lingual de grau severo e ou profundo bilateral, quando preenchidos todos os seguintes critérios:
a) resultado igual ou menor que 60% de reconhecimento de sentenças em conjunto aberto com uso de AASI na melhor orelha e igual ou menor que 50% na orelha a ser implantada, com percepção de fala diferente de zero em apresentação em conjunto fechado;
b) presença de código linguístico estabelecido e adequadamente reabilitado pelo método oral;
c) adequação psicológica e motivação adequada do paciente para o uso do implante coclear, manutenção/cuidados e para o processo de reabilitação fonoaudiológica;
d) condições adequadas de reabilitação na cidade de origem (referência/contra- referência).
e) uso de AASI efetivo desde o diagnóstico da perda auditiva severa a profunda; e
f) compromisso em zelar dos componentes externos do implante coclear e realizar o processo de reabilitação fonoaudiológica.
7.1 Em adultos que apresentem perda auditiva neurossensorial pós-lingual de grau severo ou profundo bilateral, quando preenchidos todos os seguintes critérios:
a) resultado igual ou menor que 60% de reconhecimento de sentenças em conjunto aberto com uso de AASI na melhor orelha e igual ou menor do que 50% na orelha a ser implantada;
b) adequação psicológica e motivação do paciente para o uso do implante coclear, manutenção/cuidados e para o processo de reabilitação fonoaudiológica;
c) condições adequadas de reabilitação na cidade de origem (referência/contra- referência); e
d) compromisso em zelar dos componentes externos do implante coclear e realizar o processo de reabilitação fonoaudiológica.
2. CRITÉRIOS DE CONTRAINDICAÇÃO
1. Está contraindicado o Implante Coclear nos seguintes casos:
2. Surdez pré-lingual em adolescentes e adultos não reabilitados por método oral;
3. Pacientes com agenesia coclear ou do nervo coclear bilateral; e
Contraindicações clínicas.
3.0 CRITÉRIOS ESPECIAIS
1. Espectro da Neuropatia Auditiva
2. Em crianças pré-linguais
a) uso obrigatório de AASI por um tempo mínimo de 12 meses em prova terapêutica fonoaudiológica;
b) nestes casos o desempenho nos testes de percepção auditiva da fala é soberano ao grau da perda auditiva;
c) idade mínima de 30 meses para as perdas moderadas e 18 meses para as perdas severas a profunda. A idade mínima não é exigência nos casos com etiologia genética do espectro da neuropatia auditiva comprovada;
d) os demais critérios de indicação do implante coclear seguem os constantes no item 1.
3. Em pacientes pós-linguais
a) nestes casos o desempenho nos testes de percepção auditiva da fala é soberano ao grau da perda auditiva;
b) os demais critérios de indicação do implante coclear seguem os constantes no item 1.
4. Cegueira associada independente da idade e época da instalação da surdez, o implante coclear está indicado quando:
a) resultado igual ou menor que 60% de reconhecimento de sentenças em conjunto aberto com uso de AASI na melhor orelha e igual ou menor do que 50% na orelha a ser implantada;
b) adequação psicológica e motivação do paciente para o uso do implante coclear, manutenção/cuidados e para o processo de reabilitação fonoaudiológica;
c) condições adequadas de reabilitação na cidade de origem (referência/contra- referência);
d) compromisso em zelar dos componentes externos do implante coclear e realizar o processo de reabilitação fonoaudiológica;
e) exceto pacientes com agenesia coclear ou do nervo coclear e contra-indicações clínicas.
4.0 CRITÉRIOS PARA INDICAÇÃO DE IMPLANTE COCLEAR BILATERAL
1.0 CRIANÇAS COM ATÉ 4 ANOS INCOMPLETOS
O Implante Coclear Bilateral em crianças com até 4 anos incompletos, que atendam os critérios constantes no item 1.1 e com pelo menos um dos critérios abaixo:
a) perda auditiva profunda bilateral podendo a implantação dos dispositivos ser simultânea ou sequencial;
b) a etiologia da deficiência auditiva é meningite ou outras etiologias que oferecem riscos para ossificação da cóclea podendo a implantação dos dispositivos ser simultânea ou sequencial;
c) apresentem visão subnormal, que dependam da audição binaural podendo a implantação dos dispositivos ser simultânea ou sequencial;
d) nos casos de perda auditiva neurosensorial severa bilateral ou em uma das orelhas, a implantação dos dispositivos deve ser obrigatoriamente sequencial.
B. CRIANÇAS COM IDADE ENTRE 4 E 7 ANOS INCOMPLETOS
Em crianças usuárias de implante coclear unilateral, entre 4 e 7 anos de idade incompletos, está indicado o implante coclear bilateral sequencial desde que o primeiro implante tenha sido realizado antes dos 4 anos de idade completos, e que atendam os critérios constantes no item 1.2 e com pelo menos um dos critérios abaixo:
a) perda auditiva profunda bilateral;
b) a etiologia da deficiência auditiva é meningite ou outras etiologias que oferecem riscos para ossificação da cóclea;
c) apresentem visão subnormal, que dependam da audição binaural.
3. CRIANÇAS COM PERDA AUDITIVA PROGRESSIVA E/OU PÓS-LINGUAL
Nestes casos não há limite de idade, desde que atendam todos os critérios dos itens abaixo:
a) resultado igual ou menor que 50% de reconhecimento de sentenças em conjunto aberto com uso de AASI em ambas as orelhas;
b) adequação psicológica e motivação da família para o uso do implante coclear, manutenção/cuidados e para o processo de habilitação e reabilitação fonoaudiológica;
c) acesso e adesão à terapia fonoaudiológica com condições adequadas de habilitação e reabilitação auditiva na região de origem (referência/contra-referência);
d) compromisso em zelar dos componentes externos do implante coclear e realizar o processo de reabilitação fonoaudiológica;
e) presença de código linguístico oral com pelo menos o uso de frases simples espontâneas;
f) uso de AASI efetivo e contínuo, desde o diagnóstico;
g) inserida no ensino regular com desempenho acadêmico compatível a sua faixa etária.
4. ADOLESCENTES E ADULTOS COM PERDA AUDITIVA PÓS-LINGUAL
Nestes casos o implante coclear bilateral deverá ser realizado sequencialmente, com intervalo mínimo de 1 ano de uso efetivo do implante, desde que atendam todos os critérios abaixo:
a) sem benefício de audição bimodal (entende-se como benefício de audição bimodal a melhora do índice de reconhecimento de fala no ruído, em conjunto aberto, para os monossílabos, maior ou igual a 12%);
b) resultado igual ou menor que 50% de reconhecimento de sentenças em conjunto aberto com uso de AASI em ambas as orelhas;
c) adequação psicológica e motivação do paciente para o uso do implante coclear, manutenção/cuidados e para o processo de reabilitação fonoaudiológica;
d) condições adequadas de reabilitação na cidade de origem (referência/contra- referência);
e) compromisso em zelar dos componentes externos do implante coclear e realizar o processo de reabilitação fonoaudiológica.
5. EXCEÇÃO:
Nos casos de meningite ou patologias com risco de ossificação coclear, o implante coclear bilateral poderá ser feito simultaneamente.
5. CRITÉRIOS DE REIMPLANTE
A indicação de reimplante deverá ocorrer nos seguintes casos:
a) falha do dispositivo interno;
b) complicações que necessitem de explantação; e
c) declínio do desempenho auditivo, por falha do dispositivo (unidade) interno fora da cobertura de garantia assegurada pelo fabricante.
Considera-se criança a pessoa com idade até 12 anos incompletos de acordo com o Estatuto da Criança e Adolescente (Lei 8069 de 13 de julho de 1990).
- CRITÉRIOS DE INDICAÇÃO E CONTRAINDICAÇÃO DA PRÓTESE AUDITIVA ANCORADA NO OSSO
1. CRITÉRIOS DE INDICAÇÃO DA PRÓTESE AUDITIVA ANCORADA NO OSSO UNILATERAL
A prótese auditiva ancorada no osso unilateral está indicada nos casos de perda auditiva condutiva ou mista bilateral quando preenchidos todos os seguintes critérios:
a) má formação congênita de orelha bilateral que impossibilite adaptação de AASI;
b) com gap maior que 30 dB na média das frequências de 0,5, 1, 2 e 3kHz;
c) limiar médio melhor que 60 dB para via óssea nas frequências de 0,5, 1, 2 e 3kHz na orelha a ser implantada; e
d) índice de reconhecimento de fala em conjunto aberto maior que 60 % em monossílabos sem AASI.
2. CRITÉRIOS PARA INDICAÇÃO DE PRÓTESE AUDITIVA ANCORADA NO OSSO BILATERAL
A prótese auditiva ancorada no osso bilateral está indicada nos caso de perda auditiva condutiva ou mista bilateral quando preenchidos todos os seguintes critérios:
a) má formação congênita de orelha bilateral que impossibilite adaptação de AASI;
b) com gap maior que 30 dB na média das frequências de 0,5, 1, 2 e 3kHz;
c) limiar médio melhor que 60 dB para via óssea nas frequências de 0,5, 1, 2 e 3kHz em ambas orelhas;
d) índice de reconhecimento de fala em conjunto aberto maior que 60 % em monossílabos sem AASI; e
e) a diferença interaural entre as médias dos limiares por via óssea de 0,5, 1, 2 e 3kHz não deve exceder a 10 dB e deve ser menor que 15 dB em todas as frequências isoladas.
OBSERVAÇÕES:
1- Em crianças abaixo de 5 anos enquanto não é possível realizar a cirurgia para colocação da prótese auditiva ancorada no osso, está indicada a adaptação do áudio processador posicionado por meio de banda elástica.
2- Nos casos em que a estrutura óssea da calota craniana não possibilite a osteointegração em tempo hábil, a cirurgia deverá ser realizada em 2 (dois) tempos.
3. CRITÉRIOS DE REIMPLANTE
A indicação de reimplante deverá ocorrer nos seguintes casos:
a) perda da osteointegração do implante de titânio;
b) complicações que impeçam o acoplamento do audioprocessador ao pilar; e
c) complicações que levem a necessidade de explantação.
3. AVALIAÇÃO PARA TRATAMENTO CIRÚRGICO DO IMPLANTE COCLEAR E DA PRÓTESE AUDITIVA ANCORADA NO OSSO
A avaliação do paciente deve considerar os critérios de indicação e contraindicação da cirurgia de implante coclear e/ou prótese auditiva ancorada no osso, devendo ser realizada por equipe multiprofissional na Atenção Especializada, além de:
- Avaliação do otorrinolaringologista;
- Avaliação audiológica completa com e sem AASI;
- Avaliação por exames de imagem;
- Avaliação do risco cirúrgico;
- Preparo da família e do paciente com relação às expectativas;
- Preparo clínico do paciente para o ato cirúrgico ao qual será submetido;
- Orientações para a reabilitação pós-operatória;
- Avaliação psicológica e social;
- Pareceres de outras especialidades quando necessário.
4. ASSISTÊNCIA PRÉ E PÓS-OPERATÓRIA NO TRATAMENTO CIRÚRGICO DO IMPLANTE COCLEAR
1.0 ACOMPANHAMENTO DE PACIENTES COM IMPLANTE COCLEAR
O acompanhamento do paciente com implante coclear consiste nas seguintes etapas:
- Transoperatório: potencial evocado eletricamente no sistema auditivo (telemetrias - impedância e compliância dos eletrodos, telemetria de respostas neurais).
- Ativação: no prazo máximo de 45 dias após o ato cirúrgico (salvo nos casos de contra indicação clínica) deverá ser feita a ativação do dispositivo interno (eletrodo), com adaptação da unidade externa. Na ocasião deverão ser realizadas: telemetria neural, impedância dos eletrodos, medidas psicofísicas do implante coclear (programação ou mapeamento), avaliação dos limiares em campo livre com o Implante e avaliações e orientações clínicas pertinentes.
Na ativação e em cada acompanhamento deverá ser realizado, de acordo com as necessidades de cada paciente e dispositivo utilizado, os seguintes procedimentos:
- Mapeamento e balanceamento dos eletrodos;
- Reflexo estapediano eliciado eletricamente;
- Potencial evocado eletricamente no sistema auditivo;
- Audiometria tonal;
- Limiar funcional do implante coclear - IC e com amplificação da orelha contralateral, caso haja indicação;
- Logoaudiometria;
- Imitanciometria;
- Testes de percepção de fala;
- Avaliação da linguagem oral;
- Orientação familiar;
- Consulta de seguimento otorrinolaringológica;
- Consulta de seguimento da assistência social;
- Consulta de seguimento psicológico;
- Avaliação da satisfação do usuário.
Frequência do acompanhamento em crianças:
- Primeiro ano de uso:
• 6 (seis) acompanhamentos
- Segundo ano de uso:
• 4 (quatro) acompanhamentos
- Terceiro ano de uso:
• Para crianças de até três anos de idade: 4 (quatro) acompanhamentos
• Para crianças com mais de três anos de idade: 2 (dois) acompanhamentos
- A partir do quarto ano: anualmente (uma vez/ano).
Frequência do acompanhamento em adultos:
- Primeiro ano de uso:
• 4 (quatro) acompanhamentos;
- Segundo ano de uso:
• 3 (três) acompanhamentos;
- Terceiro ano de uso:
• 2 (dois) acompanhamentos;
- A partir do quarto ano: anualmente (uma vez/ano).
Observação: Os acompanhamentos podem ser antecipados ou espaçados de acordo com a necessidade ou desempenho do paciente
B. TERAPIA FONOAUDIOLOGICA
A terapia fonoaudiológica é obrigatória para todos os pacientes e pode ser realizada no próprio Serviço ou em serviços de terapia fonoaudiológica referenciados.
Compete ao serviço oferecer assessoria técnica nos casos de referenciamento da terapia fonoaudiológica.
Compete ao serviço de terapia fonoaudiológica referenciado e ao serviço a emissão de relatórios de referência e contra referência.
Recomenda-se:
Adultos: terapias de 45 min., em séries de 6 (seis) sessões, individuais ou em grupo. Avaliação e reabilitação dos aspectos auditivos e de linguagem com registro de sua evolução.
Crianças: 2 (duas) sessões semanais de 45 minutos, individuais. Avaliação e reabilitação dos aspectos auditivos e de linguagem com registro de sua evolução.
3. MANUTENÇÃO DO IMPLANTE COCLEAR
O serviço é responsável pela reabilitação integral dos pacientes, devendo garantir, quando necessário e dentro do período de garantia a manutenção do implante coclear daqueles que se encontram em acompanhamento.
No caso do componente externo, dentro no período de 6 anos estão previstos todos os itens fundamentais para o perfeito funcionamento do componente externo, além de um episódio de dano, perda ou roubo comprovado, por boletim de ocorrência, e avaliados pelos serviços e autorizados pelo Gestor local.
A manutenção do componente externo consiste na substituição/trocas ou consertos dos itens fundamentais para o perfeito funcionamento do implante coclear, tais como: cabo de conexão, compartimento/gaveta de baterias, antena, baterias recarregáveis, controle remoto, imã da antena, carregador de bateria recarregável, gancho, gancho com microfone, desumidificador e processador de fala.
Ressalta-se que quando identificado, pelos serviços e ratificado pelo gestor, o mau uso do equipamento por parte do paciente, a manutenção não estará inserida na garantia, devendo a negativa constar no prontuário do paciente.
Vale lembrar que não são todos os itens que terão necessidade de trocas anuais. No entanto, compete ao serviço a análise técnica com justificativa, para as devidas trocas e manutenções, e autorização do Gestor local.
Fica estabelecido que as empresas que comercializam o implante coclear no País devem ofertar, sem custo adicional, manutenções preventivas aos pacientes dos serviços especializados. A periodicidade dessas manutenções fica a critérios dos serviços especializados e das empresas.
-
ASSISTÊNCIA PRÉ E PÓS-OPERATÓRIA NO TRATAMENTO CIRÚRGICO DA PROTESE AUDITIVA ANCORADA NO OSSO
-
ACOMPANHAMENTO DE PACIENTES COM PRÓTESE AUDITIVA ANCORADA NO OSSO
O acompanhamento do paciente com prótese auditiva ancorada no osso consiste nas seguintes etapas:
- Transoperatório: cuidados cirúrgicos
- Adaptação: no prazo máximo de 180 dias após o ato cirúrgico (salvo nos casos de contra indicação clinica) deverá ser feita a adaptação da prótese vibratória.
Na adaptação e em cada acompanhamento deverá ser realizado, de acordo com as necessidades de cada paciente e dispositivo utilizado, os seguintes procedimentos:
- Audiometria em campo livre;
- Limiar funcional com a prótese auditiva ancorada no osso;
- Logoaudiometria;
- Testes de percepção de fala;
- Avaliação da linguagem oral;
- Orientação familiar;
- Consulta de seguimento otorrinolaringológica;
- Consulta de seguimento da assistência social;
- Consulta de seguimento psicológico;
- Avaliação da satisfação do usuário;
- Orientações com relação à higienização, cuidados e manutenção.
Frequência do acompanhamento em crianças e adultos:
- Primeiro ano de uso:
• 4 (quatro) acompanhamentos;
- Segundo ano de uso:
• 2 (dois) acompanhamentos;
- A partir do terceiro ano: anualmente (uma vez/ano).
Observação: Os acompanhamentos podem ser antecipados ou espaçados de acordo com a necessidade ou desempenho do paciente
B. TERAPIA FONOAUDIOLÓGICA
A terapia fonoaudiológica é obrigatória para todos os pacientes e pode ser realizada no próprio serviço ou em serviços de terapia fonoaudiológica referenciados.
Compete ao serviço oferecer assessoria técnica nos casos de referenciamento da terapia fonoaudiológica,
Compete ao serviço de terapia fonoaudiológica referenciado e ao serviço a emissão de relatórios de referência e contra referência.
Recomenda-se:
Adultos: terapias de 45 min., em séries de 6 sessões, individual ou em grupo. Avaliação e reabilitação dos aspectos auditivos e de linguagem com registro de sua evolução.
Crianças: duas sessões semanais de 45 minutos, individual. Avaliação e reabilitação dos aspectos auditivos e de linguagem com registro de sua evolução.
4. BIBLIOGRAFIA CONSULTADA
ARISI E ET AL. Cochlear implantation in adolescents with prelinguistic deafness. Otolaryngol Head Neck Surg 2010;142(6):804-808.
BASURA GJ, EAPEN R, BUCHMAN CA. Bilateral cochlear implantation: current concepts, indications, and results. Laryngoscope. 2009 Dec;119(12):2395-401. Review.
COHEN R, LABADIE R, DIETRICH M, HAYNES D – Quality of life in hearing-impaired adults: the role of cochlear implants and hearing aids. Otloatyngology, Head neck Surgery 2004, 131(4): 413-22.
DORMAN MF, SHARMA A, GILLEY P, MARTING K, ROLAND P. Central auditory development: evidence form CAEP measurements in children fit with CI. J Commun Disord 2007; 40(4): 284-29
DUNN CC, NOBLE W, TYLER RS, KORDUS M, GANTZ BJ, JI H. - Bilateral and unilateral cochlear implant users compared on speech perception in noise.Ear Hear. 2010 Apr;31(2):296-8.
EAPEN RJ, BUSS E, ADUNKA MC, PILLSBURY HC 3RD, BUCHMAN CA. Hearing-in-noise benefits after bilateral simultaneous cochlear implantation continue to improve 4 years after implantation.Otol Neurotol. 2009 Feb;30(2):153-9.
EVANS AK, KAZAHAYA K. Canal atresia: "surgery or implantable hearing devices? The expert's question is revisited". Int J Pediatr Otorhinolaryngol 2007; 71: 367-7 PMID: 17196671.
FITZPATRICK E, ET AL. Cochlear implantation in adolescent and adults with prelinguistic deafness: outcomes and candidacy issues. International Congress Series 2004;1273:269-272
FDA. FOOD AND DRUG ADMINISTRATION (2009) What is cochlear implant. Disponível on line em: http://www.fda.gov/MedicalDevices/ProductsandMedicalProcedures/ImplantsandProsthetics/Coch learImplants/ucm062823.htm. Acessado em 23 de julho de 2009
FUCHSMANN C, TRINGALI S, DISANT F, BUIRET G, DUBREUIL C, FROEHLICH P, TRUY E. Hearing
rehabilitation in congenital aural atresia using the bone-anchored hearing aid: audiological and satisfaction results. Acta Otolaryngol 2010; 2 PMID: 20735185.
GELFAND SA, SILMAN S. Apparent auditory deprivation in children: implications of monaural versus binaural amplification. J Am Acad Audiol 1993;4:313–8
GIBSON, E – the Cochlear Implant journey: candidacy, expectations and aural rehabilitation. Hearing Review, august, 2006. Disponível em URL: http://www.hearingreview.com/issues/articles/2006- 08_06.asp Acessado em 23 de julho de 2010.
GIFFORD RH, DORMAN MF, SHALLOP JK, SYDLOWSKI SA.- Evidence for the expansion of adult cochlear implant candidacy. Ear Hear. 2010 Apr;31(2):186-9
GILLEY PM, SHARMA A, DORMAN MF. Cortical reorganization in children with cochlear implants.Brain Res. 2008 Nov 6;1239:56-65.
GRANSTRÖM G, BERGSTRÖM K, TJELLSTRÖM A. The bone-anchored hearing aid and bone-anchored epithesis for congenital ear malformations. Otolaryngol Head Neck Surg 1993; 109: 46-53. PMID: 8336967.
HAMZAVI J: POK, S; STOETTNER, W.; BAUMGARTNER, W. Speech perception with a cochlear implant used in conjunction with the hearing aid in the opposite ear. Int J Audiol 2004; 43: 61-66.
HOLT R & SVIRSKY M. An exploratory look at pediatric CI: is earliest always best? Ear Hear 2008; 29: 492-511.
KUHN-INACKER H, SHEHATA-DIELER W, MULLER J, ET AL. Bilateral cochlear implants: a way to optimize auditory perception abilities in deaf children? Int J Pediatr Otorhinolaryngol 2004;68:1257–66.
LITOVSKY R, PARKINSON A, ARCAROLI J, SAMMETH C. - Simultaneous bilateral cochlear implantation in adults: a multicenter clinical study. Ear Hear 2006;27:714–31.
NEUMAN AC, HARAVON A, SISLIAN N, ET AL. Sound-direction identification with bilateral cochlear implants. Ear Hear 2007;28:73–82.
PETERS BR, WYSS J, MANRIQUE M.- Worldwide trends in bilateral cochlear implantation.Laryngoscope. 2010 May;120 Suppl 2:S17-4
PORTARIA Nº 1.278/GM DE 20 DE OUTUBRO DE 1999. [acesso em: 9 abr 2009]. Disponível em URL: http://www.saude.mg.gov.br/atos_normativos/legislacao-sanitaria/estabelecimentos-de- saude/saude-auditiva/Portaria_1278.pdf
RAINE DH, SUMMERFIELD Q, STRACHAN DR, MARTIN JM, TOTTEN, C. The Cost and analysis of
nonuse of CI. Otol Neurotol 2008; 29: 221-22
RANCE G, BARKER EJ, SARANT JZ, CHING TYC. Receptive Language and Speech Production in Children with Auditory Neuropathy/Dyssynchrony Type Hearing Loss. Ear & Hearing 2007;28;694– 702.
ROBBINS, AM (2000). Rehabilitation after implantation. In Niparko (Ed.) Cochlear Implants: Principles and Practices. Philadelphia : Lippincott Williams & Wilkins.
ROBBINS, AM, SVIRSKY, M, MIYAMOTO, R. (2000). Aspects of linguistic development affected by cochlear implantation. In Waltzman & Cohen (Eds.) Cochlear Implants. NY: Thieme Medical.
SCHRAMM D. FITZPATRICK E., SÉGUIN C. Cochlear implantation for adolescent and adults with prelinguistic deafness. Otol Neurotol 2002;23(5):698-703
SHPAK T, ET AL. Perception of speech by prelingual pre-adolescent and adolescent cochlear implant users. Int J Audiol 2009;48(11):775-783
TAJUDEEN BA, WALTZMAN S, JETHANAMEST D, SVIRSKY M. Speech Perception in Congenitally Deaf Children Receiving Cochlear Implants in the First Year of Life. Otol Neurotol 31: 1254:1260.
WALTZMAN SB, ROLAND JT, COHEN NL. Delayed implantation in congenitally deaf chidren and adults. Otol Neurotol 2002;23(3):333-340
Fonte da internet:
http://bvsms.saude.gov.br/bvs/publicacoes/diretrizes_gerais_atencao_especializada_pessoas_deficiencia_auditiva_SUS.pdf
Data do acesso: 27/06/2017
ANEXO VII
Redes Estaduais de Assistência à Saúde do Idoso (Origem: PRT MS/GM 702/2002)
Art. 1º Ficam instituídos mecanismos para a organização e implantação de Redes Estaduais de Assistência à Saúde do Idoso. (Origem: PRT MS/GM 702/2002, Art. 1º)
Art. 2º As Secretarias de Saúde dos estados, do Distrito Federal e dos municípios em Gestão Plena do Sistema Municipal de Saúde que, de acordo com as respectivas condições de gestão e a divisão de responsabilidades, adotarão as providências necessárias à implantação das Redes Estaduais de Assistência à Saúde do Idoso e à organização/habilitação e cadastramento dos Centros de Referência que integrarão estas redes. (Origem: PRT MS/GM 702/2002, Art. 2º)
§ 1º As Redes de que trata o caput deste artigo deverão ser integradas por: (Origem: PRT MS/GM 702/2002, Art. 2º, § 1º)
I - Hospitais Gerais; (Origem: PRT MS/GM 702/2002, Art. 2º, § 1º, I)
II - Centros de Referência em Assistência à Saúde do Idoso. (Origem: PRT MS/GM 702/2002, Art. 2º, § 1º, II)
§ 2º Entende-se por Hospital Geral aquele que, embora sem as especificidades assistenciais dos Centros de Referência, seja integrante do Sistema Único de Saúde e tenha condições técnicas, instalações físicas, equipamentos e recursos humanos para realizar o atendimento geral a pacientes idosos, no nível ambulatorial e de internação hospitalar; (Origem: PRT MS/GM 702/2002, Art. 2º, § 2º)
§ 3º Entende-se por Centro de Referência em Assistência à Saúde do Idoso aquele hospital que, devidamente cadastrado como tal, disponha de condições técnicas, instalações físicas, equipamentos e recursos humanos específicos e adequados para a prestação de assistência à saúde de idosos de forma integral e integrada envolvendo as diversas modalidades assistenciais como a internação hospitalar, atendimento ambulatorial especializado, hospital-dia e assistência domiciliar, e tenha capacidade de se constituir em referência para a rede de assistência à saúde dos idosos. (Origem: PRT MS/GM 702/2002, Art. 2º, § 3º)
Art. 3º Na definição dos quantitativos e distribuição geográfica dos Hospitais/Centros de Referência que integrarão as Redes Estaduais de Assistência à Saúde do Idoso, as Secretarias de Saúde dos Estados e do Distrito Federal utilizarão os seguintes critérios: (Origem: PRT MS/GM 702/2002, Art. 3º)
I - população geral; (Origem: PRT MS/GM 702/2002, Art. 3º, a)
II - população idosa; (Origem: PRT MS/GM 702/2002, Art. 3º, b)
III - necessidades de cobertura assistencial; (Origem: PRT MS/GM 702/2002, Art. 3º, c)
IV - mecanismos de acesso e fluxos de referência e contra-referência; (Origem: PRT MS/GM 702/2002, Art. 3º, d)
V - nível de complexidade dos serviços; (Origem: PRT MS/GM 702/2002, Art. 3º, e)
VI - série histórica de atendimentos realizados a idosos; (Origem: PRT MS/GM 702/2002, Art. 3º, f)
VII - distribuição geográfica dos serviços; (Origem: PRT MS/GM 702/2002, Art. 3º, g)
VIII - integração com a rede de atenção básica e programa de saúde da família. (Origem: PRT MS/GM 702/2002, Art. 3º, h)
§ 1º Não há limitação quantitativa estabelecida para os Hospitais Gerais, sendo que poderão participar da Rede todos aqueles hospitais cadastrados pelo SUS que reúnam as condições necessárias para a assistência geral, hospitalar e ambulatorial, aos pacientes idosos e que sejam capazes, quando necessário, de garantir a referência dos pacientes a Centros de Referência em Assistência à Saúde do Idoso; (Origem: PRT MS/GM 702/2002, Art. 3º, § 1º)
§ 2º O quantitativo máximo de Centros de Referência em Assistência a Saúde do Idoso, por estado, encontra-se definido no Anexo 1 do Anexo VII . (Origem: PRT MS/GM 702/2002, Art. 3º, § 2º)
Art. 4º Uma vez definida a Rede Estadual de Assistência à Saúde do Idoso, as Secretaria de Saúde estabelecerão os fluxos assistenciais, os mecanismos de referência e contra-referência dos pacientes idosos e, ainda, adotarão as providências necessárias para que haja uma articulação assistencial entre a Rede constituída e a rede de atenção básica e o Programa de Saúde da Família. (Origem: PRT MS/GM 702/2002, Art. 4º)
Art. 5º A Secretaria de Atenção à Saúde definirá as Normas de Cadastramento de Centros de Referência em Assistência à Saúde do Idoso, as modalidades assistenciais a serem desenvolvidas, a operacionalização e o financiamento dos serviços, bem como adotará as providências necessárias ao fiel cumprimento do disposto neste Anexo. (Origem: PRT MS/GM 702/2002, Art. 5º)
ANEXO 1 DO ANEXO VII
QUANTITATIVO DE CENTROS DE REFERÊNCIA POR ESTADO (Origem: PRT MS/GM 702/2002, Anexo 1)
QUANTITATIVO DE CENTROS DE REFERÊNCIA POR ESTADO
| Estado | Quantitativo de Centros |
|---|---|
| ACRE | 01 |
| ALAGOAS | 01 |
| AMAPÁ | 01 |
| AMAZONAS | 01 |
| BAHIA | 05 |
| CEARÁ | 03 |
| DISTRITO FEDERAL | 01 |
| ESPÍRITO SANTO | 01 |
| GOIÁS | 02 |
| MARANHÃO | 02 |
| MATO GROSSO | 01 |
| MATO GROSSO DO SUL | 01 |
| MINAS GERAIS | 08 |
| PARÁ | 03 |
| PARAÍBA | 01 |
| PARANÁ | 04 |
| PERNAMBUCO | 03 |
| PIAUÍ | 01 |
| RIO DE JANEIRO | 07 |
| RIO GRANDE DO NORTE | 01 |
| RIO GRANDE DO SUL | 05 |
| RONDÔNIA | 01 |
| RORAIMA | 01 |
| SANTA CATARINA | 02 |
| SÃO PAULO | 15 |
| SERGIPE | 01 |
| TOCANTINS | 01 |
| BRASIL | 74 |
ANEXO VIII
Redes Estaduais de Assistência a Queimados (Origem: PRT MS/GM 1273/2000)
Art. 1º Ficam criados os mecanismos para a organização e implantação de Redes Estaduais de Assistência a Queimados. (Origem: PRT MS/GM 1273/2000, Art. 1º)
Art. 2º As Secretarias Estaduais de Saúde e do Distrito Federal organizarão suas respectivas Redes Estaduais de Assistência a Queimados que serão integradas por: (Origem: PRT MS/GM 1273/2000, Art. 2º)
I - Hospitais Gerais; e (Origem: PRT MS/GM 1273/2000, Art. 2º, a)
II - Centros de Referência em Assistência a Queimados. (Origem: PRT MS/GM 1273/2000, Art. 2º, b)
§ 1º Entende-se por Hospital Geral aquele que, embora não especializado na assistência a queimados, seja cadastrado pelo SUS e tenha condições técnicas, instalações físicas, equipamentos e recursos humanos adequados para realizar o primeiro atendimento, ambulatorial e de internação hospitalar aos pacientes com queimaduras. (Origem: PRT MS/GM 1273/2000, Art. 2º, § 1º)
§ 2º Entende-se por Centros de Referência em Assistência a Queimados, aqueles hospitais/serviços, devidamente cadastrados como tal, que, dispondo de um maior nível de complexidade, condições técnicas, instalações físicas, equipamentos e recursos humanos específicos para o atendimento a pacientes com queimaduras, sejam capazes de constituir a referência especializada na rede de assistência a queimados. (Origem: PRT MS/GM 1273/2000, Art. 2º, § 2º)
Art. 3º Ficam estabelecidos como critérios a serem utilizados pelas Secretarias de Saúde estaduais e do Distrito Federal na definição do quantitativo de hospitais que integrarão suas Redes os abaixo relacionados: (Origem: PRT MS/GM 1273/2000, Art. 3º)
I - população; (Origem: PRT MS/GM 1273/2000, Art. 3º, a)
II - necessidades de cobertura; (Origem: PRT MS/GM 1273/2000, Art. 3º, b)
III - nível de complexidade dos serviços; (Origem: PRT MS/GM 1273/2000, Art. 3º, c)
IV - série histórica de atendimentos realizados a queimados; (Origem: PRT MS/GM 1273/2000, Art. 3º, d)
V - distribuição geográfica dos serviços; (Origem: PRT MS/GM 1273/2000, Art. 3º, e)
VI - integração com o Sistema Estadual de Referência Hospitalar em Atendimento de Urgência e Emergências. (Origem: PRT MS/GM 1273/2000, Art. 3º, f)
§ 1º No que se refere a Hospitais Gerais, não há limitação quantitativa, podendo participar da Rede todo e qualquer Hospital cadastrado pelo SUS que reúna condições para a realização do primeiro atendimento a queimados, desde que adequadamente organizados de forma a garantir, quando necessária, a referência dos pacientes aos Centros de Referência em Assistência a Queimados. (Origem: PRT MS/GM 1273/2000, Art. 3º, § 1º)
§ 2º No que se refere a Centros de Referência em Assistência a Queimados, seu quantitativo máximo, por estado, é o estabelecido no Anexo 1 do Anexo VIII . (Origem: PRT MS/GM 1273/2000, Art. 3º, § 2º)
Art. 4º Uma vez definida a Rede Estadual de Assistência a Queimados, as Secretarias estabelecerão, também, os fluxos e mecanismos de referência e contra referência dos pacientes com queimaduras. (Origem: PRT MS/GM 1273/2000, Art. 4º)
Art. 5º Ficam aprovadas, na forma do Anexo 2 do Anexo VIII , as Normas para Cadastramento de Centros de Referência em Assistência a Queimados-Alta Complexidade. (Origem: PRT MS/GM 1273/2000, Art. 5º)
§ 1º Estados que eventualmente não disponham de pelo menos um serviço capaz de cumprir as Normas de que trata este artigo poderão solicitar, em caráter transitório, até a plena habilitação de seus serviços, o cadastramento de 01 (um) Centro de Referência em Assistência a Queimados - Intermediário. (Origem: PRT MS/GM 1273/2000, Art. 5º, § 1º)
§ 2º O Centro de Referência em Assistência a Queimados - Intermediário, de que trata o § 1º, deverá cumprir, no mínimo, as Normas para Cadastramento de Centro de Referência em Assistência a Queimados - Intermediário estabelecidas no Anexo 2 do Anexo VIII . (Origem: PRT MS/GM 1273/2000, Art. 5º, § 2º)
§ 3º Somente poderá ser cadastrado como Centro de Referência a Queimados - Intermediário aquele serviço que, cumprindo as normas fixadas no § 2°, esteja instalado em hospital cadastrado no Sistema de Referência Hospitalar em Atendimento de Urgências e Emergências e classificado como de tipo 1, II ou RI. (Origem: PRT MS/GM 1273/2000, Art. 5º, § 3º)
Art. 6º Ao enviarem ao Ministério da Saúde as solicitações de cadastramento de Centros de Referência, os estados o farão num único processo contendo a totalidade dos Centros a serem cadastrados, já devidamente integrados na Rede Estadual de Referência em Assistência a Queimados, ao Sistema Estadual em Atendimento de Urgência e Emergências e definidos os fluxos, referências e contra referências dos pacientes. (Origem: PRT MS/GM 1273/2000, Art. 6º)
Art. 7º Os Centros de Referência em Assistência a Queimados serão vistoriados e avaliados, no mínimo, anualmente pela autoridade sanitária competente. (Origem: PRT MS/GM 1273/2000, Art. 7º)
Art. 8º É obrigatório o preenchimento, pelos Centros cadastrados, do Relatório de Avaliação e Acompanhamento de Centro de Referência em Assistência a Queimados, constante do Anexo 3 do Anexo VIII . (Origem: PRT MS/GM 1273/2000, Art. 8º)
§ 1º Este Relatório tem por objetivo a formação de um banco de dados que permita a avaliação e acompanhamento, por Centro e em conjunto, da assistência prestada no país a pacientes com queimaduras, sendo acessível a qualquer profissional de saúde, hospital ou sociedade profissional envolvida com o assunto, preservados os aspectos éticos. (Origem: PRT MS/GM 1273/2000, Art. 8º, § 1º)
§ 2º O Relatório será preenchido anualmente pelo Responsável Técnico do Centro, em conformidade com as Instruções de Preenchimento constantes do Anexo 4 do Anexo VIII , sendo que o primeiro a ser apresentado envolverá os atendimentos realizados entre a data do cadastramento do Centro e o dia 31 de dezembro de 2001 e os subsequentes, no período de janeiro a dezembro de cada ano. (Origem: PRT MS/GM 1273/2000, Art. 8º, § 2º)
§ 3º O Relatório, devidamente preenchido em 02 (duas) vias, deverá ser enviado, anualmente, até 30 (trinta) dias após o término do ano a que se referir, da seguinte forma: (Origem: PRT MS/GM 1273/2000, Art. 8º, § 3º)
I - 1ª Via - ao Departamento de Regulação, Avaliação e Controle de Sistemas da Secretaria de Atenção à Saúde; (Origem: PRT MS/GM 1273/2000, Art. 8º, § 3º, a)
II - 2ª Via - à Secretaria da Saúde do estado ou do Distrito Federal sob cuja gestão esteja o Centro. (Origem: PRT MS/GM 1273/2000, Art. 8º, § 3º, b)
§ 4º O não envio do Relatório de que trata o este artigo implicará no descadastramento do Centro. (Origem: PRT MS/GM 1273/2000, Art. 8º, § 4º)
Art. 9º As Secretarias de Saúde dos estados e do Distrito Federal adotarão as providências necessárias ao cumprimento das normas contidas neste Anexo. (Origem: PRT MS/GM 1273/2000, Art. 9º)
Art. 10. A Secretaria de Atenção à Saúde adotará as medidas necessárias à implementação do disposto neste Anexo. (Origem: PRT MS/GM 1273/2000, Art. 10)
ANEXO 1 DO ANEXO VIII
QUANTITATIVO MÁXIMO DE CENTROS DE REFERÊNCIA EM ASSISTÊNCIA A QUEIMADOS POR ESTADO DA FEDERAÇÃO (Origem: PRT MS/GM 1273/2000, Anexo 1)
Quantitativo máximo de Centros de Referência em Assistência a Queimados por estado da Federação
| UF | Nº de Centros |
|---|---|
| São Paulo | 14 |
| Minas Gerais | 7 |
| Rio de Janeiro | 5 |
| Bahia | 5 |
| Rio Grande do Sul | 4 |
| Paraná | 4 |
| Pernambuco | 3 |
| Ceará | 3 |
| Pará | 2 |
| Santa Catarina | 2 |
| Goiás | 2 |
| Maranhão | 2 |
| Piauí | 1 |
| Amazonas | 1 |
| Mato Grosso | 1 |
| Mato Grosso do Sul | 1 |
| Distrito Federal | 1 |
| Sergipe | 1 |
| Tocantins | 1 |
| Paraíba | 1 |
| Espírito Santo | 1 |
| Alagoas | 1 |
| Rio Grande do Norte | 1 |
| Rondônia | 1 |
| Acre | 1 |
| Amapá | 1 |
| Roraima | 1 |
| TOTAL | 68 |
ANEXO 2 DO ANEXO VIII
NORMAS PARA CADASTRAMENTO DE CENTROS DE REFERÊNCIA EM ASSISTÊNCIA A QUEIMADOS (Origem: PRT MS/GM 1273/2000, Anexo 2)
NORMAS PARA CADASTRAMENTO DE CENTROS DE REFERÊNCIA EM ASSISTÊNCIA A QUEIMADOS
As presentes Normas Gerais são válidas para cadastramento de Centros de Referência em Assistência a Queimados - Alta Complexidade e Centros de Referência em Assistência a Queimados - Intermediário.
1.1 — Processo de Cadastramento:
1.1.1 - A abertura de qualquer Centro de Referência em Assistência a Queimados deverá ser precedida de consulta ao gestor do SUS, de nível local ou estadual, sobre as normas vigentes, a necessidade de sua criação e a possibilidade de cadastramento do mesmo, sem a qual o SUS não se obriga ao cadastramento;
1.1.2 - Uma vez confirmada a necessidade de criação do Centro, a solicitação de cadastramento deverá ser formalizada junto à Secretaria Estadual de Saúde, do Distrito Federal ou Municipal, de acordo com as respectivas condições de gestão e a divisão de responsabilidades pactuadas na Comissão Intergestores Bipartite, que se encarregará da avaliação inicial das condições de funcionamento do Serviço, por meio de vistoria in loco, da emissão de laudo conclusivo a respeito do cadastramento. No caso da formalização de solicitação de cadastramento ser feita em município em Gestão Plena do Sistema Municipal, o processo deverá conter, além do parecer do gestor municipal, o parecer da Secretaria Estadual de Saúde, que será responsável pela integração do novo Serviço na rede de referência estadual;
1.1.3 - Revogado pela PRT/GM 598/2006.
1.1.4 - Revogado pela PRT/GM 598/2006.
1.2 - Exigências Gerais para Cadastramento:
1.2.1 — Participação nos Sistemas Estaduais de Referência Hospitalar em Atendimento de Urgência e Emergência:
Para ser cadastrado como Centro de Referência em Assistência a Queimados — Alta Complexidade, o serviço deverá estar integrado e/ou instalado em Hospital classificado como de tipo I, II, ou III no Sistema Estadual de Referência Hospitalar em Atendimento de Urgência e Emergência.
Para ser cadastrado como Centro de Referência em Assistência a Queimados - Intermediário, o serviço deverá estar instalado em Hospital classificado no Sistema Estadual de Referência Hospitalar em Atendimento de Urgência e Emergência.
1.2.2 — Número de Leitos:
O Centro de Referência em Assistência a Queimados — Alta Complexidade ou Intermediário deverá situar-se em área física específica, com atendimento nos níveis de urgência/emergência, ambulatorial e internação hospitalar. Esta área deverá estar inserida ou interrelacionada com Hospital Geral ou ser integrante de Hospital especializado na assistência a queimados, devendo contar com no mínimo 08 e no máximo 20 leitos. Serão permitidos, no máximo, 06 leitos para a Unidade de Cuidados Especiais de Queimaduras — no caso de Centro de Referência em Assistência a Queimados - Alta Complexidade.
Obs.1: Serviços já existentes e em funcionamento que tenham mais do que 20 leitos, terão seu cadastramento analisado em separado. Neste caso, sua estrutura física, de pessoal, materiais e equipamentos deverá ser proporcional ao número de leitos existentes, tomando-se como parâmetro as exigências para 20 leitos. Serão cadastrados, no máximo, 06 leitos para a Unidade de Cuidados Especiais de Queimaduras;
Obs. 2: Não serão cadastrados serviços novos com menos de 08 e mais de 20 leitos.
1.2.3 - Área Física:
1.2.3.1 - Legislação:
As áreas físicas dos Centros deverão se enquadrar nos critérios e normas estabelecidos pela legislação em vigor ou outros ditames legais que as venham a substituir ou complementar, a saber:
a. Portaria GM/MS n° 1884, de II de novembro de 1994 — Normas para Projetos Físicos de Estabelecimentos Assistenciais de Saúde;
b. Resolução n° 05, de 05 de agosto de 1993, do CONAMA — Conselho Nacional de Meio Ambiente.
1.2.3.2 - Instalações Físicas:
A área física deverá contar com as seguintes instalações:
a - sala de recepção e espera;
b - secretaria;
c - copa;
d - sanitários para paciente ambulatoriais;
e - sala para atendimento de urgência/emergência, com área mínima de 10 m2, com sanitário, chuveiro, tanque de inox e lavabo para a equipe de saúde;
f - vestiário de enfermagem com sanitário e chuveiro, separados por sexo;
g - sala para conforto médico, com sanitário;
h - posto de enfermagem;
i - sala de serviço;
j - sala para guarda de material e equipamentos;
l - sala de utilidades/expurgo;
m — almoxarifado, com armário chaveado para guarda de psicotrópicos;
n - salas de cirurgia com lavabo e vestiário, com área mínima de 14 m²;
o - quartos com no máximo 02 leitos, lavabo para a equipe de saúde, sanitário e chuveiro;
p - enfermarias pediátricas com no máximo 04 leitos, com banheiro e/ou bancada em aço inox para higienização;
q - rouparia;
r - sala para recreação, com área mínima de 15 m2;
s - quarto do médico plantonista, com sanitário e chuveiro;
t - consultório médico;
1.2.3.3 - Pronto Atendimento:
As instalações físicas do pronto atendimento deverão contar com:
a - carrinho de emergência com tábua para massagem cardíaca externa;
b - monitor cardíaco/desfibrilador;
e - ambús com máscara ( adulto/pediátrico );
d - laringoscópios com fibra ótica, com lâminas retas/curvas, tamanhos P/M/G;
e - cânulas de traqueostomia e de entubação endotraqueal, com ou sem cuff, com numerações diversas;
f - cânulas de guedel, tamanhos P/M/G;
g- umidificadores para oxigênio;
h - medicamentos de urgência;
i- conjunto para nebulização ( traquéia/máscara);
j - aspirador elétrico à vácuo, portátil;
k - divã clínico;
l- escada com dois degraus;
m - cadeira de rodas;
n - suporte para soro;
o - caixa com instrumental para pequenas cirurgias, curativos e enxertia/debridamento;
p - bandejas para passagem de catéter venoso central e cateterismo vesical;
1.2.4 - Rotinas de Funcionamento e Atendimento
Os Centros deverão possuir Rotinas de Funcionamento e Atendimento escritas, atualizadas a cada quatro anos e assinadas pelo responsável técnico pelo serviço, contemplando, no mínimo, os seguintes itens:
a - procedimentos médico-cirúrgicos;
b - procedimentos de enfermagem;
e - rotinas de suporte nutricional;
d - condutas terapêuticas;
e - rotina de controle de infeçção;
f - ficha própria para descrição de ato cirúrgico;
g - manutenção preventiva de equipamentos.
1.2.5 - Registro de Pacientes:
O Centro deve possuir um prontuário para cada paciente com as informações completas do quadro clínico e sua evolução, todas devidamente escritas, de forma clara e precisa, datadas e assinadas pelo profissional responsável pelo atendimento. Os prontuários deverão estar devidamente ordenados no Serviço de Arquivo Médico.
Informações Mínimas do Prontuário:
- Identificação do paciente;
- Histórico clínico;
- Agente etiológico da queimadura;
- Extensão total (percentual) da queimadura;
- Pencentual da área corporal com queimaduras de 2° e 3º graus;
- Número de debridamentos (quando for o caso);
- Número de enxertias (quando for o caso);
- Número de curativos;
- Descrição do ato cirúrgico (quando for o caso);
- Condições na alta hospitalar.
1.2.6 - Relatório de Avaliação e Acompanhamento:
É obrigatório o preenchimento, pelos Centros cadastrados, e seu envio anual à Coordenação de Sistemas de Alta Complexidade do Ministério da Saúde e à Secretaria de Saúde sob cuja gestão esteja, do Relatório de Avaliação e Acompanhamento de Centro de Referência em Assistência a Queimados, constante do Anexo IV desta Portaria.
1.2.7 - Manutenção do Cadastramento
A manutenção do cadastramento estará vinculada a:
a - Cumprimento pelo Centro das normas estabelecidas nesta Portaria;
b - Preenchimento e envio, era tempo hábil, dos Relatórios anuais estabelecidos no artigo 8° da presente Portaria;
c - Avaliação dos Relatórios anuais;
d - Avaliação do Centro realizada por meio de vistoria anual da autoridade sanitária competente;
e - Avaliação de funcionamento dos serviços por meio da realização de auditorias periódicas pela Secretaria de Saúde sob cuja gestão esteja o Centro.
2 - NORMAS ESPECÍFICAS PARA CENTRO DE REFERÊNCIA EM ASSISTÊNCIA A QUEIMADOS - ALTA COMPLEXIDADE
São exigências de funcionamento para um Centro de Referência em Assistência a Queimados - Alta Complexidade, com no mínimo 08 e no máximo 20 leitos:
2.1 - Recursos Humanos:
O quadro de recursos humanos deve ser composto por:
a - 01 Responsável Técnico e Administrativo do Centro de Referência, em Assistência a Queimados - Alta Complexidade - o responsável deverá ser Cirurgião Plástico, com carga horária de 40 horas semanais, com título de especialista em Cirurgia Plástica reconhecido pela Sociedade Brasileira de Cirurgia Plástica, ou Certificado de Residência Médica em Cirurgia Plástica reconhecido pelo MEC;
b - 01 Responsável Técnico e Administrativo pelo Serviço de Enfermagem do Centro de Referência em Assistência a Queimados - Alta Complexidade - o responsável deverá ser Enfermeiro, com carga horária de 40 horas semanais;
c - 01 Cirurgião Plástico em regime de plantão nas 24 horas do dia (pode ser o cirurgião plástico do serviço de urgência/emergência - se houver);
d - 01 Médico Intensivista (pode ser o médico da Unidade de Tratamento Intensivo, classificada como tipo II ou ID), em regime de plantão nas 24 horas do dia;
e - 01 Médico Intensivista Pediátrico pode ser o médico da Unidade de Tratamento Intensivo Pediátrica, classificada como tipo II ou III) em regime de plantão nas 24 horas do dia, se o Centro prestar atendimento pediátrico;
f - 01 Anestesista em regime de plantão nas 24 horas do dia (pode ser o anestesista de plantão do serviço de urgência/emergência);
g - 01 Enfermeiro, por turno de trabalho (exclusivo da unidade de internação de queimados);
h - 01 Cirurgião Plástico diarista por turno de trabalho;
i- 01 Clínico Geral diarista por turno de trabalho;
j - 01 Pediatra diarista por turno de trabalho, se o Centro prestar atendimento pediátrico;
k - 01 Fisioterapeuta diarista por turno de trabalho;
l - 01 Nutricionista;
m - 01 Auxiliar/Técnico de Enfermagem para cada 02 leitos ou fração, nos turnos manhã e tarde, na enfermaria de queimados;
n - 01 Auxiliar/Técnico de Enfermagem para cada 04 leitos ou fração, no turno da noite, na enfermaria de queimados;
o - 01 Auxiliar Administrativo.
2.2 - Instalações Físicas:
2.2.1 - A área física deverá contar, além do disposto nas Normas Gerais, de:
a - Unidade de Cuidados Especiais de Queimaduras, com no máximo 6 leitos (9 m²/leito);
b - expurgo específico da Unidade de Cuidados Especiais de Queimaduras;
e - posto de enfermagem, com sala de serviço, específico da Unidade de Cuidados Especiais de Queimaduras;
d - sanitário e chuveiro para adultos e crianças, específico da Unidade de Cuidados Especiais de Queimaduras.
2.2.2. - No Pronto-Atendimento deverá contar com o seguinte:
a - Tanque de inox, com dimensões aproximadas de 70 cm de altura, 90 em de comprimento e 50 cm de largura.
2.3 - Materiais, Equipamentos e Instrumental Cirúrgico:
Os Centros, de acordo com suas unidades específicas, deverão contar com o seguinte:
2.3.1 - Unidade Ambulatorial:
a - divã clínico;
b - escada com dois degraus;
e - estetoscópio;
d - esfigmomanômetro;
e - maca com grade;
f - mesa auxiliar ( 60x40x90 cm ), com rodízios;
g - comadre/papagaio;
h - suporte para soro;
i - mesa;
j - cadeiras;
l - cadeira de rodas.
2.3.2 - Unidade de Internação:
a - camas de recuperação com grades;
b - mesas de cabeceira;
e - escadas com dois degraus;
d - mesas para refeições;
e - arcos de proteção;
f - mesas auxiliares com rodízios ( 40x60x90 cm ), para procedimentos;
g - suportes para soro;
h - estetoscópio e esfigmomanômetro/leito;
i - comadre/papagaio/leito;
j - aspirador elétrico à vácuo, portátil;
l - caixa com instrumental para pequenas cirurgias, curativos e enxertia/debridamento;
m - bandejas para passagem de catéter venoso central e cateterismo vesical;
n - nebulizadores;
o - conjunto de inaladores;
p - berços;
q - mesas e cadeiras infantis, de material lavável;
r - bebê conforto;
s - balança pediátrica;
t - balança antropométrica;
u - cadeira para banho/leito.
2.3.3 - Unidade de Cuidados Especiais de Queimaduras (máximo de 06 leitos):
2.3.3.1 - Para cada Leito:
a - estetoscópio e esfignomanômetro;
b - cama de recuperação;
e - escada com dois degraus;
d - suporte para soro;
e - mesa para refeições;
f - mesa auxiliar com rodízios ( 40x60x90 cm );
g - oxímetro de pulso;
h - monitor de pressão arterial não-invasivo;
i - monitor de temperatura ( vesical, esofágico e retal );
j - 2 bombas de infusão;
l - ventilômetro;
m - ventilador volumétrico (adulto);
n - ventilador pediátrico (fluxo/tempo/volume);
o - arco de proteção;
p - umidificador para oxigênio;
q - conjunto de inalador e nebulizadores;
r - comadre/papagaio;
s - bandeja inox;
t - cuba rim;
u - cúpula;
v - bacia inox;
x - jarra inox.
2.3.3.2 - Para cada 02 leitos:
a - capnógrafo;
b - laringoscópio com fibra ótica;
c - aquecedor à seco para fluidos.
2.3.3.3 - Para cada 04 leitos:
a - desfibrilador - cardioversor;
b - eletrocardiógrafo;
e - equipamento para monitorização hemodinâmica invasiva;
d - carrinho de emergência;
e - oto-oftalmoscópio;
f - aspirador elétrico à vácuo portátil.
2.3.4 - Centro-Cirúrgico:
a - 1 foco cirúrgico;
b - 1 mesa cirúrgica;
c - 2 unidades de anestesia;
d - 2 laringoscópios com fibra ótica;
e - 2 dematos elétricos;
f - 2 mesh skin graft - expansores de pele;
g - 5 facas de Blair adultos;
h - 5 facas de BIair pediátricas;
i - 1 monitor de E.C.G.;
j - 1 capnógrafo;
l - escada com 2 degraus;
m - aspirador elétrico à vácuo portátil;
n - mesa auxiliar com rodízios (40x60x90 cm).
2.3.5 - Instrumental cirúrgico para curativos, pequena cirurgia e enxertia /desbridamento:
a - 40 caixas de instrumental para curativo.
b - 10 caixas de instrumental para pequena cirurgia.
c - 10 caixas de instrumental para enxertia/desbridamento.
2.4 -. Recursos Diagnósticos:
O Centro deve contar em sua própria estrutura, nas 24 horas do dia, com:
2.4.1 - Laboratório de Patologia Clínica, no qual se realizem exames nas áreas de:
a - bioquímica;
b - hematologia;
c - microbiologia;
d - gasometria;
e - líquidos orgânicos, inclusive líquor.
Obs.: O laboratório deve possuir certificado de controle de qualidade.
2.4.2.- Unidade de Imagenologia, equipada com
a - Raios-X;
b - Raios-X portátil;
c - Ultrassonografia;
d - Tomografia Computadorizada;
e - Ressonância Magnética;.
Obs.: Os exames de Tomografia Computadorizada e Ressonância Magnética poderão ser realizados em serviços de terceiros, instalados dentro ou fora da estrutura ambulatório-hospitalar do Centro.
Neste caso, a referência deve ser devidamente formalizada de acordo com o que estabelece a Portaria SAS n° 494, de 26 de agosto de 1999.
2.4.3 - Unidade de Anatomia Patológica, na qual se realizem exames nas áreas de:
a - citologia;
b - histologia;
Obs.: A unidade de Anatomia Patológica deve participar de programa de avaliação de qualidade.
2.4.4 - Endoscopia Digestiva e Fibrobroncoscopia:
Estes procedimentos poderão ser realizados em serviços de terceiros, instalados dentro ou fora da estrutura ambulatório-hospitalar do Centro. Neste caso, a referência deve ser devidamente formalizada de acordo com o que estabelece a Portaria SAS n° 494, de 26 de agosto de 1999.
2.5 - - Hemoterapia:
O Centro deve contar com Banco de Sangue nas 24 horas do dia, próprio ou por meio de "acesso" (Portaria SAS n° 494, de 26 de agosto de 1999) e Unidade Transfusfonal instalada em sua própria estrutura física.
3 - NORMAS ESPECÍFICAS PARA CENTRO DE REFERÊNCIA EM ASSISTÊNCIA A QUEIMADOS - INTERMEDIÁRIO
São exigências de funcionamento para um Centro de Referência em Assistência a Queimados - Intermediário, com, no mínimo, 08 e, no máximo, 20 leitos:
3.1 - Recursos Humanos:
O quadro de recursos humanos deve ser composto por:
a - 01 Responsável Técnico e Administrativo - o responsável deverá ser Médico, com carga horária de 40 horas semanais,
b - 01 Responsável Técnico e Administrativo pelo Serviço de Enfermagem - o responsável deverá ser Enfermeiro, com carga horária de 40 horas semanais;
c - 01 Cirurgião Plástico alcançavel nas 24 horas do dia;
d - 01 Médico Intensivista, em regime de plantão nas 24 horas do dia;
e - 01 Médico Intensivista Pediátrico, em regime de plantão nas 24 horas do dia, se o Centro prestar atendimento pediátrico;
f - 01 Anestesista em regime de plantão nas 24 horas do dia;
g - 01 Enfermeiro, por turno de trabalho;
h - 01 Clínico Geral diarista por turno de trabalho;
i - 01 Pediatra diarista por turno de trabalho, se o Centro prestar atendimento pediátrico;
j - 01 Fisioterapeuta diarista por turno de trabalho;
k - 01 Psicólogo;
l - 01 Assistente Social;
m - 01 Nutricionista;
n - 01 Farmacêutico;
o - 01 Auxiliar/Técnico de Enfermagem para cada 04 leitos ou fração, por turno de trabalho, na enfermaria e ambulatório;
p - 01 Auxiliar Administrativo.
3.2 - Instalações Físicas:
3.2.1: Pronto Atendimento:
O pronto atendimento deverá contar com o seguinte:
a - Tanque de inox, com dimensões aproximadas de 70 cm de altura, 90 cm de comprimento e 50 cm de largura.
3.2.2 - Unidade de Internação:
a - camas de recuperação com grades;
b - mesas de cabeceira;
c - escadas com dois degraus;
d - mesas para refeições;
e - arcos de proteção;
f - mesas auxiliares com rodízios ( 40x60x90 cm ), para procedimentos;
g - suportes para soro;
h - estetoscópio e esfigmomanômetro/leito;
i - comadre/papagaio/leito;
j - aspirador elétrico à vácuo, portátil;
l - caixa com instrumental para pequenas cirurgias, curativos e enxertia/debridamento;
m - bandejas para passagem de catéter venoso central e cateterismo vesical;
n - nebulizadores;
o - conjunto de inaladores;
p - berços;
q - mesas e cadeiras infantis, de material lavável;
r - bebê conforto;
s - balança pediátrica;
t - balança antropométrica;
u - cadeira para banho/leito.
3.2.3 - Centro-Cirúrgico:
a - 1 foco cirúrgico;
b - 1 mesa cirúrgica;
c - 2 unidades de anestesia;
d - 2 laringoscópios com fibra ótica;
e - 2 dematos elétricos;
f - 2 mesh skin graft - expansores de pele;
g - 5 lacas de Blair adultos;
h - 5 facas de Blair pediátricas;
i - 1 monitor de E.C.G.;
j - 1 capnógrafo;
l - escada com 2 degraus;
m - aspirador elétrico à vácuo portátil;
n - mesa auxiliar com rodízios ( 40x60x90 cm).
3.2.4 - Instrumental cirúrgico para curativos, pequena cirurgia e enxertia /desbridamento:
a - 40 caixas de instrumental para curativo.
b - 10 caixas de instrumental para pequena cirurgia.
c - 10 caixas de instrumental para enxertia/desbridamento.
3.3 - Recursos Diagnósticos:
O Centro deve contar em Própria estrutura, nas 24 horas do dia, com:
3.3.1 - Laboratório de Patologia Clínica, no qual se realizem exames nas áreas de:
a - bioquímica;
b - hematologia;
c - microbiologia;
d - gasometria;
e - líquidos orgânicos, inclusive líquor.
Obs.: O laboratório deve possuir certificado de controle de qualidade.
3.3.2.- Unidade de Imagenologia, equipada com:
a - Raios-X;
b - Raios-X portátil;
c - Ultrassonografla;
d - Tomografia Computadorizada;
e - Ressonância Magnética;.
Obs.: Os exames de Tomografia Computadorizada e Ressonância Magnética poderão ser realizados em serviços de terceiros, instalados dentro ou fora da estrutura ambulatório-hospitalar do Centro.
Neste caso, a referência deve ser devidamente formalizada de acordo com o que estabelece a Portaria SAS n° 494, de.26.de agosto de 1999.
3.3.3 - Unidade de Anatomia Patológica, na qual se realizem exames nas áreas de:
a - citologia;
b - histologia;
Obs.: A unidade de Anatomia Patológica deve participar de programa de avaiiãção de qualidade.
3.3.4 - Endoscopia Digestiva e Fibrobroncoscopia:
Estes procedimentos poderão ser realizados em serviços de terceiros, instalados dentro ou fora da estrutura ambulatório-hospitalar do Centro. Neste caso, a referência deve ser devidamente formalizada de acordo com o que estabelece a Portaria SAS n° 494, de 26 de agosto de 1999.
3.4 - Hemoterapia:
O Centro deve contar com Banco de Sangue nas 24 horas do dia, próprio ou por meio de "acesso" (Portaria SAS n° 494, de 26 de agosto de 1999) e Unidade Transfusional instalada em sua própria estrutura física.
ANEXO 3 DO ANEXO VIII
RELATÓRIO DE AVALIAÇÃO E ACOMPANHAMENTO DE CENTRO DE ALTA COMPLEXIDADE EM ASSISTÊNCIA A QUEIMADOS (Origem: PRT MS/GM 1273/2000, Anexo 3)

ANEXO 4 DO ANEXO VIII
RELATÓRIO DE AVALIAÇÃO E ACOMPANHAMENTO DE CENTRO DE REFERÊNCIA EM ASSISTÊNCIA A QUEIMADOS (Origem: PRT MS/GM 1273/2000, Anexo 4)
RELATÓRIO DE AVALIAÇÃO E ACOMPANHAMENTO DE CENTRO DE REFERÊNCIA EM ASSISTÊNCIA A QUEIMADOS
- INSTRUÇÕES DE PREENCHIMENTO -
O Relatório de Avaliação e Acompanhamento de Centro de Referência em Assistência a Queimados tem por objetivo a formação de um banco de dados que permita uma análise qualitativa e quantitativa, por Centro e em conjunto, da assistência prestada no país a pacientes com queimaduras. Este banco de dados estará disponível e acessível a qualquer profissional de saúde, hospital ou sociedade profissional envolvida com o assunto, preservados os aspectos éticos.
A análise dos dados obtidos permitirá, aos órgãos governamentais e à própria sociedade médica, um melhor planejamento das ações na área, a orientação de investimentos além de subsidiar a realização de estudos científicos e assistenciais.
Como as informações contidas neste Relatório serão digitadas e arquivadas de modo informatizado, é imprescindível que o formulário seja preenchido com letra de forma legível, assinado pelo Responsável Técnico e carimbado.
Os dados a serem cadastrados no Relatório foram agrupados em 04 itens a saber: Identificação do Serviço, Atendimentos Realizados, Lesões Associadas e/ou Complicações e Infecção Hospitalar.
É fundamental que o formulário seja preenchido corretamente, refletindo as informações contidas nos prontuários dos pacientes atendidos. As informações são de caráter geral, devendo quantificar de maneira global às atendimentos realizados no ano, por item de informação. O primeiro Relatório a ser apresentado deverá conter as informações relativas aos atendimentos realizados no período compreendido entre a data do cadastramento do Centro e o dia 31 de dezembro de 2000. Os Relatórios subseqüentes envolverão os atendimentos realizados no período de janeiro a dezembro de cada ano.
Cada Relatório deverá ser enviado até 30 dias após o final do ano a que o mesmo se referir.
I - IDENTIFICAÇÃO DO SERVIÇO:
a - Nome do Hospital: nome completo da razão social- do Hospital, sem abreviaturas.
b - CNPJ (antigo CGC): depois de certificar-se de que se trata do número correto, escreva-o na linha correspondente;
c - Endereço: rua e complementos da localização do Hospital;
d - CEP: código do endereçamento postal, com 08 dígitos, correspondente ao endereço sede do Hospital;
e - Município: cidade onde se localiza o Hospital;
f - Estado: unidade da federação onde se localiza o Hospital;
g - Telefone: número do telefone do Hospital - os 05 (cinco) campos iniciais são destinados ao DDD e prestadora, e os demais para o número do telefone propriamente dito;
h - FAX: idem;
i - E-mail: endereço eletrônico do Hospital;
j - Natureza: assinalar com um xis (X) o campo correspondente à alternativa que melhor caracterize a natureza do Hospital, de acordo com seu cadastro no Sistema de Informações Hospitalares do Sistema único de Saúde - SIH/SUS;
k - Nome do Diretor Clínico: nome completo, sem abreviaturas, do Diretor Clínico do Hospital onde estiver instalado o Centro;
l - CPF: número de inscrição do Diretor Clínico no cadastro de pessoas físicas
m - CRM - número de inscrição do Diretor Clínico no Conselho Regional de Medicina, identificando a unidade da federação.
II - ATENDIMENTOS REALIZADOS:
Estas informações dizem respeito aos quantitativos globais de atendimentos realizados pelo Centro, no período informado, tanto no nível ambulatorial quanto hospitalar, exclusivamente em pacientes com queimaduras.
Período: informar o período a que se refere o Relatório;
- Pacientes Internados: informar o número total de pacientes atendidos em regime de internação hospitalar, no período compreendido;
2 - Pacientes atendidos no Ambulatório: informar o quantitativo de pacientes atendidos no ambulatório, oriundos da internação hospitalar, do serviço de emergência e aqueles atendidos exclusivamente em nível ambulatorial;
3 - Faixa Etária: informar, separadamente, o quantitativo de pacientes internados e atendidos no ambulatório, por agrupamento de faixa etária;
4 - Sexo: informar, separadamente, o quantitativo de pacientes internados e atendidos no ambulatório, por sexo;
5 - Agente Etiológico: informar, separadamente, o quantitativo de pacientes internados e atendidos no ambulatório, por agente etiológico da queimadura;
6 - Extensão da Queimadura: informar, separadamente, o quantitativo de pacientes internados e -atendidos no ambulatório, por extensão da queimadura;
7 - Pacientes atendidos na Unidade de Cuidados Especiais de Queimaduras: informar o quantitativo de pacientes que, durante a internação hospitalar, foram atendidos na UCEQ;
8 - Pacientes Atendidos na Emergência: informar o quantitativo de pacientes atendidos no Serviço de Urgência/Emergência do Centro;
9 - Cirurgias: informar quantitativo de cirurgias realizadas em pacientes com queimaduras;
10 - Cirurgias devido a sequelas de queimaduras: informar o quantitativo de cirurgias realizadas em pacientes com queimaduras, exclusivamente, em decorrência de sequelas de queimaduras;
11 - Curativos Ambulatoriais: informar o quantitativo de curativos realizados no ambulatório e no Serviço de Urgência/Emergência;
12 - Vagas Recusadas: informar o quantitativo de pacientes cuja internação foi recusada em função da indisponibilidade de leitos;
13 - Transferências: informar o quantitativo de pacientes transferidos para atendimento em outros serviços, oriundos da internação, ambulatório ou urgência do Centro;
14 - Óbitos: informar quantitativo de óbitos verificados no Centro, de pacientes internados e admitidos no Serviço de Urgência/Emergência.
III - LESÕES ASSOCIADAS E/OU COMPLICAÇÕES:
Estas informações dizem respeito ao quantitativo de pacientes atendidos (em regime de internação hospitalar) que apresentaram lesões associadas às queimaduras e/ou complicações delas decorrentes.
Informar, nos campos correspondentes, o quantitativo total de pacientes que apresentaram as respectivas lesões associadas às queimaduras dou complicações delas decorrentes. Na hipótese de não haver pacientes atendidos com uma determinada lesão associada e/ou preencher os campos correspondentes com quatro zeros (0000).
IV - INFECÇÃO HOSPITALAR:
Estas informações dizem respeito à ocorrência de infecção hospitalar no Centro, com o percentual de pacientes por ela acometidos em relação ao número total de pacientes com queimaduras internados e a flora microbiológica prevalente na unidade.
1 - Percentual de infecção Hospitalar: informar o percentual de infecção hospitalar sobre o número total de pacientes com queimaduras internados no Centro;
2 - Flora Microbiológica Prevalente na Unidade: informar os três microorganismos de maior prevalência no Centro, em ordem crescente de ocorrência.
Exemplo: Se o microorganismo que ocorre em maior freqüência no Centro for o Acinetobacter, assinalar no campo a ele correspondente o número "1", se o segundo microorganismo de maior freqüência for o Stafilococcus Aureus, assinalá-lo com o número "2" e assim por diante.
Local: informar o nome do município em que está localizado o Centro;
Data: informar a data - dia/mês/ano em que foi preenchido o Relatório;
Nome do Responsável Técnico pelo Centro de Referência em Assistência a Queimados: informar o nome completo, sem abreviaturas, do Responsável Técnico pelo Centro;
Assinatura e carimbo: o Responsável Técnico deverá assinar neste campo e apor seu carimbo de identificação.
ANEXO IX
Rede Nacional de Prevenção da Violência e Promoção da Saúde (Origem: PRT MS/GM 936/2004)
Art. 1º Fica aprovada a estruturação da Rede Nacional de Prevenção da Violência e Promoção da Saúde, com o objetivo de articular a gestão e as ações da Coordenação-Geral de Vigilância de Doenças e Agravos Não Transmissíveis e Promoção da Saúde, do Departamento de Vigilância de Doenças e Agravos Não Transmissíveis e Promoção da Saúde, da Secretaria de Vigilância em Saúde, do Ministério da Saúde, com os Núcleos de Prevenção da Violência e Promoção da Saúde Estaduais e Municipais e do Distrito Federal, com instituições acadêmicas e organizações não governamentais conveniadas com o Ministério da Saúde e outras iniciativas dos Municípios e Estados que contribuam para o desenvolvimento do Plano Nacional de Prevenção da Violência. (Origem: PRT MS/GM 936/2004, Art. 1º)
Art. 2º A Rede Nacional de Prevenção da Violência e Promoção da Saúde será constituída pela Coordenação-Geral de Vigilância de Doenças e Agravos Não Transmissíveis e Promoção da Saúde, do Departamento de Vigilância de Doenças e Agravos Não Transmissíveis e Promoção da Saúde, da Secretaria de Vigilância em Saúde, do Ministério da Saúde, pelos Núcleos Estaduais e Municipais, por organizações sociais e instituições acadêmicas conveniadas com o Ministério da Saúde e Municípios e Estados com iniciativas que contribuam para o desenvolvimento do Plano Nacional de Prevenção da Violência. (Origem: PRT MS/GM 936/2004, Art. 2º)
Art. 3º A Rede Nacional de Prevenção da Violência e Promoção da Saúde terá como objetivos: (Origem: PRT MS/GM 936/2004, Art. 3º)
I - promover a articulação da gestão de conhecimento no desenvolvimento de pesquisas, formulação de indicadores, disseminação de conhecimentos e práticas bem-sucedidas, criativas e inovadoras nacionais, regionais e locais; (Origem: PRT MS/GM 936/2004, Art. 3º, I)
II - implementar a troca de experiências de gestão e formulações de políticas públicas intersetorias e intra-setoriais; (Origem: PRT MS/GM 936/2004, Art. 3º, II)
III - fomentar o intercâmbio das práticas de atenção integral às pessoas vivendo situações de violência e segmentos populacionais sob risco; (Origem: PRT MS/GM 936/2004, Art. 3º, III)
IV - intercambiar as formas de participação da sociedade civil, organizações não-governamentais e comunidades no desenvolvimento do plano nas várias esferas de gestão; e (Origem: PRT MS/GM 936/2004, Art. 3º, IV)
V - acompanhar o desenvolvimento das ações do Plano Nacional de Prevenção da Violência e Promoção da Saúde nas várias esferas de gestão. (Origem: PRT MS/GM 936/2004, Art. 3º, V)
Art. 4º São atribuições dos componentes da Rede Nacional de Prevenção da Violência e Promoção da Saúde de que trata este Anexo: (Origem: PRT MS/GM 936/2004, Art. 4º)
I - Coordenação-Geral de Vigilância de Doenças e Agravos Não Transmissíveis e Promoção da Saúde, do Departamento de Vigilância de Doenças e Agravos Não Transmissíveis e Promoção da Saúde, da Secretaria de Vigilância em Saúde, do Ministério da Saúde: (Origem: PRT MS/GM 936/2004, Art. 4º, I)
a) implementar, em parceria com as esferas de gestão do SUS e instituições acadêmicas, o Plano Nacional de Prevenção da Violência e Promoção da Saúde a partir dos propósitos e diretrizes da Política Nacional de Redução da Morbimortalidade por Acidentes e Violências; (Origem: PRT MS/GM 936/2004, Art. 4º, I, a)
b) assessorar tecnicamente e estimular os estados e municípios para o trabalho de prevenção da violência e promoção da saúde; (Origem: PRT MS/GM 936/2004, Art. 4º, I, b)
c) incentivar o desenvolvimento de núcleos estaduais e municipais de prevenção da violência e promoção da saúde de acordo com critérios epidemiológicos e prioridades sociais; (Origem: PRT MS/GM 936/2004, Art. 4º, I, c)
d) identificar e apoiar estudos, pesquisas e ações em instituições acadêmicas e organizações sociais de relevância nacional, de interesse para o desenvolvimento do Plano Nacional de Prevenção da Violência e Promoção da Saúde; (Origem: PRT MS/GM 936/2004, Art. 4º, I, d)
e) garantir o funcionamento da Rede Nacional de Prevenção da Violência e Promoção da Saúde; (Origem: PRT MS/GM 936/2004, Art. 4º, I, e)
f) promover e participar de políticas e ações intersetoriais, no âmbito do Governo Federal, e de redes sociais que tenham como objetivo a prevenção da violência e a promoção da saúde; (Origem: PRT MS/GM 936/2004, Art. 4º, I, f)
g) qualificar a gestão do SUS para o trabalho de prevenção da violência e promoção da saúde; (Origem: PRT MS/GM 936/2004, Art. 4º, I, g)
h) articular as ações de prevenção da violência no âmbito do Ministério da Saúde; (Origem: PRT MS/GM 936/2004, Art. 4º, I, h)
i) assessorar políticas, programas e ações de capacitação, pesquisa e atenção, relacionados com o tema da violência no âmbito do Ministério da Saúde; (Origem: PRT MS/GM 936/2004, Art. 4º, I, i)
j) monitorar e avaliar o desenvolvimento dos planos estaduais e municipais de Prevenção da Violência e Promoção da Saúde; (Origem: PRT MS/GM 936/2004, Art. 4º, I, j)
k) implantar e implementar a notificação de violências interpessoais e autoprovocadas em conformidade com a legislação em vigor e as diretrizes da Secretaria de Vigilância em Saúde, possibilitando melhoria da qualidade da informação e participação nas redes internacionais, nacionais, estaduais e municipais de atenção integral para populações estratégicas em situação ou risco para a violência; (Origem: PRT MS/GM 936/2004, Art. 4º, I, l)
l) garantir a gestão participativa da sociedade civil, organizações não governamentais e movimentos sociais no desenvolvimento do plano nacional de prevenção da violência; (Origem: PRT MS/GM 936/2004, Art. 4º, I, m)
m) assessorar o Ministério da Saúde nas demandas relacionadas com o tema da violência junto aos organismos internacionais; e (Origem: PRT MS/GM 936/2004, Art. 4º, I, n)
n) apoiar e desenvolver ações de prevenção da violência e promoção da saúde, articuladas às políticas de integração regional, prioritariamente nos Municípios de fronteiras. (Origem: PRT MS/GM 936/2004, Art. 4º, I, o)
II - Núcleos Estaduais: (Origem: PRT MS/GM 936/2004, Art. 4º, II)
a) elaborar o Plano Estadual de Prevenção da Violência e Promoção da Saúde; (Origem: PRT MS/GM 936/2004, Art. 4º, II, a)
b) qualificar a gestão para o trabalho de prevenção da violência e promoção da saúde; (Origem: PRT MS/GM 936/2004, Art. 4º, II, b)
c) promover e participar de políticas e ações intersetoriais e de redes sociais que tenham como objetivo a prevenção da violência e a promoção da saúde; (Origem: PRT MS/GM 936/2004, Art. 4º, II, c)
d) assessorar, qualificar e articular em rede as ações de prevenção da violência e promoção da saúde desenvolvidas pelos núcleos dos Municípios de sua região; (Origem: PRT MS/GM 936/2004, Art. 4º, II, d)
e) garantir a implantação e implementação da notificação de violências interpessoais e autoprovocadas, possibilitando a melhoria da qualidade da informação e participação nas redes estaduais e nacional de atenção integral para populações estratégicas; (Origem: PRT MS/GM 936/2004, Art. 4º, II, e)
f) acompanhar e monitorar o desenvolvimento dos planos municipais de Prevenção da Violência e promoção da saúde; (Origem: PRT MS/GM 936/2004, Art. 4º, II, f)
g) estimular o desenvolvimento de estudos e pesquisas estratégicas; e (Origem: PRT MS/GM 936/2004, Art. 4º, II, g)
h) articular as redes de capacitação em parceria com os pólos de educação permanente loco-regionais. (Origem: PRT MS/GM 936/2004, Art. 4º, II, h)
III - Núcleos Municipais: (Origem: PRT MS/GM 936/2004, Art. 4º, III)
a) Elaborar o Plano Municipal de Prevenção da Violência e Promoção da Saúde; (Origem: PRT MS/GM 936/2004, Art. 4º, III, a)
b) Promover e participar de políticas e ações intersetoriais e de redes sociais que tenham como objetivo a prevenção da violência e a promoção da saúde; (Origem: PRT MS/GM 936/2004, Art. 4º, III, b)
c) Qualificar e articular a rede de atenção integral às pessoas vivendo situações de violência e desenvolver ações de prevenção e promoção da saúde para segmentos populacionais mais vulneráveis; (Origem: PRT MS/GM 936/2004, Art. 4º, III, c)
d) Garantir a implantação e implementação da notificação de violências interpessoais e autoprovocadas, possibilitando melhoria da qualidade da informação e participação nas redes locais de atenção integral para populações estratégicas; (Origem: PRT MS/GM 936/2004, Art. 4º, III, d)
e) Estimular o desenvolvimento de estudos e pesquisas estratégicas; e (Origem: PRT MS/GM 936/2004, Art. 4º, III, e)
f) Capacitar os profissionais, movimentos e conselhos sociais para o trabalho de prevenção da violência em parceria com os pólos de educação permanente loco-regionais. (Origem: PRT MS/GM 936/2004, Art. 4º, III, f)
IV - Núcleos nas Instituições Acadêmicas: (Origem: PRT MS/GM 936/2004, Art. 4º, IV)
a) elaborar o Plano Institucional de Apoio à Prevenção da Violência e Promoção da Saúde; (Origem: PRT MS/GM 936/2004, Art. 4º, IV, a)
b) desenvolver indicadores para sistematização de monitoramento das ações do Plano Nacional de Prevenção da Violência e Promoção da Saúde; (Origem: PRT MS/GM 936/2004, Art. 4º, IV, b)
c) assessorar tecnicamente as coordenações dos níveis federal, estadual e municipal no desenvolvimento dos referidos planos de prevenção à violência e promoção da saúde; (Origem: PRT MS/GM 936/2004, Art. 4º, IV, c)
d) apoiar a elaboração, edição e distribuição de publicações referentes ao tema específico; (Origem: PRT MS/GM 936/2004, Art. 4º, IV, d)
e) apoiar a elaboração e execução de eventos técnicos voltados às questões sobre violências e outras causas externas; (Origem: PRT MS/GM 936/2004, Art. 4º, IV, e)
f) desenvolver o espaço eletrônico para favorecimento da comunicação da Rede Nacional de Prevenção da Violência e Promoção da Saúde; (Origem: PRT MS/GM 936/2004, Art. 4º, IV, f)
g) desenvolver metodologias de comunicação para apoio à prevenção da violência e promoção da saúde em mídia eletrônica, impressa e rádios comunitárias; (Origem: PRT MS/GM 936/2004, Art. 4º, IV, g)
h) desenvolver tecnologias de apoio à implantação e implementação da notificação de violências interpessoais e autoprovocadas em conformidade com a legislação em vigor, possibilitando a melhoria da qualidade da informação e participação nas redes internacionais, nacionais, estaduais e municipais de atenção integral para populações estratégicas em situação ou risco para a violência; e (Origem: PRT MS/GM 936/2004, Art. 4º, IV, h)
i) desenvolver metodologias de avaliação sistematizada dos planos federal, estadual e municipal de prevenção à violência e promoção da saúde. (Origem: PRT MS/GM 936/2004, Art. 4º, IV, i)
Art. 5º Ficam determinados os seguintes critérios para a escolha dos Estados e Municípios onde serão implantados os núcleos: (Origem: PRT MS/GM 936/2004, Art. 5º)
I - Municípios acima de 100.000 habitantes; e (Origem: PRT MS/GM 936/2004, Art. 5º, I)
II - Estados com mais de um Município com núcleo implantado. (Origem: PRT MS/GM 936/2004, Art. 5º, II)
Art. 6º As instituições acadêmicas a serem conveniadas serão escolhidas em função dos critérios de representação regional e experiência reconhecida no desenvolvimento de conhecimentos e tecnologias de interesse na implementação da Rede Nacional de Prevenção da Violência e Promoção da Saúde. (Origem: PRT MS/GM 936/2004, Art. 6º)
ANEXO X
Rede Nacional de Atenção Integral à Saúde do Trabalhador e da Trabalhadora - RENASTT
(Redação dada pela PRT GM/MS n° 4.922 de 25.07.2024)
CAPÍTULO I
DAS DISPOSIÇÕES GERAIS
Art. 1º Fica instituída, no âmbito do Sistema Único de Saúde, a Rede Nacional de Atenção Integral à Saúde do Trabalhador e da Trabalhadora - RENASTT, a ser desenvolvida de forma articulada entre o Ministério da Saúde, as Secretarias de Saúde dos Estados, do Distrito Federal e dos Municípios. (Redação dada pela PRT GM/MS n° 4.922 de 25.07.2024)
Parágrafo Único. Deverá ser constituída, no âmbito do Ministério da Saúde, a Comissão Nacional de Implantação e de Acompanhamento da RENAST, composta por integrantes da Secretaria de Vigilância em Saúde e da Secretaria de Atenção à Saúde e órgãos vinculados ao Ministério da Saúde. (Origem: PRT MS/GM 1679/2002, Art. 1º, Parágrafo Único)
Art. 2º As Secretarias de Saúde dos Estados e do Distrito Federal devem elaborar o Plano Estadual de Saúde do Trabalhador, conformando a rede estadual de atenção integral à saúde do trabalhador, em consonância com as diretrizes da regionalização como estratégia de hierarquização dos serviços de saúde e de busca de maior equidade, da criação de mecanismos para o fortalecimento da capacidade de gestão do SUS e da atualização dos critérios de habilitação de estados e municípios. (Origem: PRT MS/GM 1679/2002, Art. 2º)
Parágrafo Único. As diretrizes para a elaboração do Plano Estadual de Saúde do Trabalhador estão definidas no Anexo 1 do Anexo X . (Origem: PRT MS/GM 1679/2002, Art. 2º, Parágrafo Único)
Art. 3º Para a estruturação da Rede Nacional de Atenção Integral à Saúde do Trabalhador, serão organizadas e implantadas: (Origem: PRT MS/GM 1679/2002, Art. 3º)
I - Ações na rede de Atenção Básica e no Programa de Saúde da Família (PSF). (Origem: PRT MS/GM 1679/2002, Art. 3º, I)
II - Rede de Centros de Referência em Saúde do Trabalhador (CEREST). (Origem: PRT MS/GM 1679/2002, Art. 3º, II)
III - Ações na rede assistencial de média e alta complexidade do SUS. (Origem: PRT MS/GM 1679/2002, Art. 3º, III)
Art. 4º As Equipes da Atenção Básica e do Programa de Saúde da Família serão capacitadas para a execução de ações em saúde do trabalhador, cujas atribuições serão estabelecidas em ato específico do Ministério da Saúde. (Origem: PRT MS/GM 1679/2002, Art. 4º)
Art. 5º As Secretarias de Saúde Estaduais e do Distrito Federal e as Secretarias Municipais de Saúde definirão, de forma pactuada e de acordo com o Plano Diretor de Regionalização, os serviços ambulatoriais e hospitalares envolvidos na implementação de ações em saúde do trabalhador, cujas atribuições devem estar em concordância com as diretrizes do Plano Estadual de Saúde do Trabalhador, definidas no Anexo 1 do Anexo X . (Origem: PRT MS/GM 1679/2002, Art. 5º)
Art. 6º Em cada estado, serão organizados dois tipos de Centros de Referência em Saúde do Trabalhador (CEREST): Centro de Referência Estadual, de abrangência estadual e Centro de Referência Regional, de abrangência regional, definidos por ordem crescente de complexidade e distinção de atribuições descritas no Anexo 2 do Anexo X . (Origem: PRT MS/GM 1679/2002, Art. 6º)
Parágrafo Único. Os CERESTs Estaduais e Regionais deverão estar integrados entre si e com as referências em saúde do trabalhador desenvolvidas na rede ambulatorial e hospitalar, compatibilizando um Sistema de Informação Integrado, a implementação conjunta dos Projetos Estruturadores, a execução do Projeto de Capacitação, a elaboração de material institucional e comunicação permanente, de modo a constituir um sistema em rede nacional. (Origem: PRT MS/GM 1679/2002, Art. 6º, Parágrafo Único)
Art. 7º O controle social da RENAST - por meio da participação das organizações de trabalhadores urbanos e rurais - se dará por intermédio das instâncias de controle social do SUS, conforme estabelecido na legislação vigente. (Origem: PRT MS/GM 1679/2002, Art. 7º)
Art. 8º Os Centros de Referência Estaduais, em número de 27, localizados em cada capital dos respectivos Estados e do Distrito Federal e os Centros de Referência Regionais, em número de 103, localizados nos municípios-pólo, sedes de regionais de saúde do trabalhador, definidos no Plano Estadual de Saúde do Trabalhador, serão ainda classificados de acordo com o seu porte, em modalidades diferenciadas, obedecendo à seguinte distribuição quantitativa, conforme se mostra na Tabela 1 e 2 do Anexo 3 do Anexo X : (Origem: PRT MS/GM 1679/2002, Art. 8º, Parágrafo Único)
I - Centro Estadual a - (8) - capitais com até 500 mil habitantes (Origem: PRT MS/GM 1679/2002, Art. 8º, Parágrafo Único, I)
II - Centro Estadual b - (7) - capitais com até 1 milhão de habitantes. (Origem: PRT MS/GM 1679/2002, Art. 8º, Parágrafo Único, II)
III - Centro Estadual c - (12) - capitais com mais de 1 milhão de habitantes. (Origem: PRT MS/GM 1679/2002, Art. 8º, Parágrafo Único, III)
IV - Centro Regional a - (51) - região com até 700.000 mil habitantes (Origem: PRT MS/GM 1679/2002, Art. 8º, Parágrafo Único, IV)
V - Centro Regional b - (40) - região com até 1,8 milhões de habitantes. (Origem: PRT MS/GM 1679/2002, Art. 8º, Parágrafo Único, V)
VI - Centro Regional c - (12) - região com mais de 1,8 milhões de habitantes (Origem: PRT MS/GM 1679/2002, Art. 8º, Parágrafo Único, VI)
Art. 9º Os CERESTs existentes, assim como os novos, serão cadastrados e habilitados, de acordo com Normas estabelecidas em ato específico da Secretaria de Atenção à Saúde/SAS/MS. (Origem: PRT MS/GM 1679/2002, Art. 9º)
Art. 10. Os procedimentos realizados pelos CERESTs serão informados e notificados por meio do subsistema APAC/SIA, sendo incluídos na relação de procedimentos estratégicos do SUS. (Origem: PRT MS/GM 1679/2002, Art. 12)
§ 1º Os gestores deverão alimentar, mensalmente, com as respectivas informações, o Banco de Dados Nacional do SIA/SUS. (Origem: PRT MS/GM 1679/2002, Art. 12, § 1º)
§ 2º A não alimentação do Banco de Dados Nacional implicará na suspensão dos repasses de recursos financeiros. (Origem: PRT MS/GM 1679/2002, Art. 12, § 2º)
Art. 11. A inclusão de serviços e procedimentos em saúde do trabalhador no subsistema APAC/SIA será objeto de Portaria específica da Secretaria de Atenção à Saúde/SAS/MS. (Origem: PRT MS/GM 1679/2002, Art. 16)
Art. 12. As secretarias de saúde dos municípios, estados e do DF adotarão as providências necessárias ao cumprimento das normas contidas neste Anexo. (Origem: PRT MS/GM 1679/2002, Art. 17)
Art. 13. A Secretaria de Atenção à Saúde adotará as providências necessárias ao cumprimento do disposto neste Anexo, procedendo a sua respectiva regulamentação. (Origem: PRT MS/GM 1679/2002, Art. 18)
CAPÍTULO II
DAS DISPOSIÇÕES ESPECÍFICAS
Art. 14. Este Capítulo dispõe sobre a Rede Nacional de Atenção Integral à Saúde do Trabalhador (RENAST), que deverá ser implementada de forma articulada entre o Ministério da Saúde, as Secretarias de Saúde dos Estados, do Distrito Federal e dos Municípios, com o envolvimento de órgãos de outros setores dessas esferas, executores de ações relacionadas com a Saúde do Trabalhador, além de instituições colaboradoras nessa área. (Origem: PRT MS/GM 2728/2009, Art. 1º)
§ 1º As ações em Saúde do Trabalhador deverão ser desenvolvidas, de forma descentralizada e hierarquizada, em todos os níveis de atenção do SUS, incluindo as de promoção, preventivas, curativas e de reabilitação. (Origem: PRT MS/GM 2728/2009, Art. 1º, § 1º)
§ 2º A RENAST integra a rede de serviços do SUS, voltados à promoção, à assistência e à vigilância, para o desenvolvimento das ações de Saúde do Trabalhador. (Origem: PRT MS/GM 2728/2009, Art. 1º, § 2º)
§3º A implementação da RENAST dar-se-á do seguinte modo: (Origem: PRT MS/GM 2728/2009, Art. 1º, § 3º)
I - estruturação da rede de Centros de Referência em Saúde do Trabalhador (CEREST); (Origem: PRT MS/GM 2728/2009, Art. 1º, § 3º, I)
II - inclusão das ações de saúde do trabalhador na atenção básica, por meio da definição de protocolos, estabelecimento de linhas de cuidado e outros instrumentos que favoreçam a integralidade; (Origem: PRT MS/GM 2728/2009, Art. 1º, § 3º, II)
III - implementação das ações de promoção e vigilância em saúde do trabalhador; (Origem: PRT MS/GM 2728/2009, Art. 1º, § 3º, III)
IV - instituição e indicação de serviços de Saúde do Trabalhador de retaguarda, de média e alta complexidade já instalados, aqui chamados de Rede de Serviços Sentinela em Saúde do Trabalhador; e (Origem: PRT MS/GM 2728/2009, Art. 1º, § 3º, IV)
V - caracterização de Municípios Sentinela em Saúde do Trabalhador. (Origem: PRT MS/GM 2728/2009, Art. 1º, § 3º, V)
§ 4º A orientação para o desenvolvimento da Rede de Serviços Sentinela em Saúde do Trabalhador está estabelecida nos Anexos 5, 6, 7 e 8 do Anexo X . (Origem: PRT MS/GM 2728/2009, Art. 1º, § 4º)
Art. 15. Os Municípios Sentinela serão definidos a partir de dados epidemiológicos, previdenciários e econômicos, que indiquem fatores de riscos significativos à saúde do trabalhador, oriundos de processos de trabalho em seus territórios. (Origem: PRT MS/GM 2728/2009, Art. 2º)
§ 1º Os Municípios Sentinela devem desenvolver políticas de promoção da saúde, de forma a garantir o acesso do trabalhador às ações integradas de vigilância e de assistência, em todos os níveis de atenção do SUS. (Origem: PRT MS/GM 2728/2009, Art. 2º, § 1º)
§ 2º Os critérios de definição dos Municípios Sentinela serão objeto de ato normativo do Ministério da Saúde, a ser expedido após pactuação por meio da Comissão Intergestores Tripartite (CIT) do SUS. (Origem: PRT MS/GM 2728/2009, Art. 2º, § 2º)
Art. 16. Compete à Secretaria de Vigilância em Saúde a gestão federal da RENAST, com a participação dos níveis estadual, distrital e municipal de gestão do SUS. (Origem: PRT MS/GM 2728/2009, Art. 3º)
Art. 17. Compete à Coordenação-Geral de Saúde do Trabalhador do Ministério da Saúde a coordenação técnica da RENAST. (Origem: PRT MS/GM 2728/2009, Art. 4º)
Art. 18. As Secretarias de Saúde dos Estados, do Distrito Federal e dos Municípios devem adotar as providências necessárias à implementação de ações em Saúde do Trabalhador, em todos os níveis da atenção da rede pública de saúde. (Origem: PRT MS/GM 2728/2009, Art. 5º)
Parágrafo Único. Deverão ser consideradas como estratégias de cumprimento do disposto neste artigo a criação de mecanismos para o fortalecimento da capacidade de gestão do SUS e a atualização dos critérios de habilitação e certificação dos serviços e atividades que vierem a integrá-lo, bem como as diretrizes operacionais contidas nos Pactos pela Vida, em Defesa do SUS e de Gestão. (Origem: PRT MS/GM 2728/2009, Art. 5º, Parágrafo Único)
Art. 19. As ações em Saúde do Trabalhador deverão estar inseridas expressamente nos Planos de Saúde nacional, estaduais, distrital e municipais e nas respectivas Programações Anuais. (Origem: PRT MS/GM 2728/2009, Art. 6º)
Parágrafo Único. Deverão ser consideradas nos Planos de Saúde e nas respectivas Programações Anuais, na forma do caput, ações e indicadores para: (Origem: PRT MS/GM 2728/2009, Art. 6º, Parágrafo Único)
I - organização de ações de atenção integral à saúde do trabalhador, compreendendo promoção, vigilância, atenção básica e serviços de média e alta complexidade; (Origem: PRT MS/GM 2728/2009, Art. 6º, Parágrafo Único, I)
II - inserção das ações de atenção integral à saúde do trabalhador nas redes de atenção à saúde locais e regionais; (Origem: PRT MS/GM 2728/2009, Art. 6º, Parágrafo Único, II)
III - qualificação em Saúde do Trabalhador, incluindo diretrizes de formação para representantes do controle social, como por exemplo, representantes de Conselhos de Saúde, sindicatos de trabalhadores e outros; e (Origem: PRT MS/GM 2728/2009, Art. 6º, Parágrafo Único, III)
IV - promoção da Saúde do Trabalhador por meio de articulação intra e intersetorial. (Origem: PRT MS/GM 2728/2009, Art. 6º, Parágrafo Único, IV)
Art. 20. O CEREST tem por função dar subsídio técnico para o SUS, nas ações de promoção, prevenção, vigilância, diagnóstico, tratamento e reabilitação em saúde dos trabalhadores urbanos e rurais. (Origem: PRT MS/GM 2728/2009, Art. 7º)
§ 1º Poderão ser implantados CERESTs, de abrangência estadual, regional e municipal. (Origem: PRT MS/GM 2728/2009, Art. 7º, § 1º)
§ 2º A implantação de CERESTs de abrangência municipal está condicionada a uma população superior a 500 mil habitantes. (Origem: PRT MS/GM 2728/2009, Art. 7º, § 2º)
§ 3º Os CERESTs habilitados de abrangência regional somente poderão alterar sua área de abrangência mediante prévia aprovação da Comissão Intergestores Bipartite (CIB). (Origem: PRT MS/GM 2728/2009, Art. 7º, § 3º)
§ 4º Os CERESTs não poderão assumir as funções ou atribuições correspondentes aos Serviços Especializados de Segurança e Medicina do Trabalho (SESMT) ou similar, tanto do setor público quanto do privado. (Origem: PRT MS/GM 2728/2009, Art. 7º, § 4º)
Art. 21. O controle social nos serviços que compõem a RENAST, com a participação de organizações de trabalhadores e empregadores, dar-se-á por intermédio das Conferências de Saúde e dos Conselhos de Saúde, previstos na Lei nº 8.142, de 28 de dezembro de 1990, bem como por meio das Comissões Intersetoriais de Saúde do Trabalhador (CIST) vinculadas aos respectivos Conselhos. (Origem: PRT MS/GM 2728/2009, Art. 8º)
Art. 22. Após o cumprimento dos procedimentos para habilitação dos novos CERESTs, de acordo com a Portaria nº 598 GM/MS, de 23 de março de 2006, será encaminhada à SVS, por meio de ofício do Gestor, cópia da publicação da resolução da CIB que aprovou a implantação do CEREST. (Origem: PRT MS/GM 2728/2009, Art. 9º)
§ 1º A implantação do serviço deverá ser atestada pelo gestor estadual do SUS, por meio de visita técnica, pela inscrição no Cadastro Nacional de Estabelecimentos de Saúde (CNES) e pela alimentação do Sistema de Informações Ambulatoriais do Sistema Único de Saúde (SIA/SUS), no prazo de noventa 90 (noventa) dias após o recebimento do recurso. (Origem: PRT MS/GM 2728/2009, Art. 9º, § 1º)
§ 2º No Distrito Federal, a implantação do serviço deverá ser atestada pelo gestor distrital do SUS. (Origem: PRT MS/GM 2728/2009, Art. 9º, § 2º)
Art. 23. Caberá à SVS publicar portaria constando os CEREST que foram habilitados. (Origem: PRT MS/GM 2728/2009, Art. 12)
Art. 24. Verificado o descumprimento do prazo para implantação do CEREST, a SVS adotará as seguintes providências: (Origem: PRT MS/GM 2728/2009, Art. 13)
I - oficiará ao gestor do SUS responsável e à CIB, para justificar o fato, no prazo de 30 (trinta) dias do recebimento da correspondência; (Origem: PRT MS/GM 2728/2009, Art. 13, I)
II - manifestará, em 30 (trinta) dias, seu entendimento sobre a justificativa apresentada; (Origem: PRT MS/GM 2728/2009, Art. 13, II)
III - não enviada a justificativa ou não aceita, a SVS solicitará ao Fundo Nacional de Saúde a suspensão do repasse mensal das parcelas subsequentes e comunicará a decisão aos responsáveis; e (Origem: PRT MS/GM 2728/2009, Art. 13, III)
IV - verificada a adequação, serão retomados os repasses. (Origem: PRT MS/GM 2728/2009, Art. 13, IV)
Art. 25. A comprovação da aplicação do incentivo e aos repasses mensais deverá constar do Relatório Anual de Gestão, apresentando os resultados na forma da regulamentação específica do SUS. (Origem: PRT MS/GM 2728/2009, Art. 14)
Art. 26. Os critérios de acompanhamento do funcionamento da RENAST, bem como o fluxo da informação, serão instituídos em ato normativo específico e pactuados na CIT. (Origem: PRT MS/GM 2728/2009, Art. 15)
Art. 27. Caberá à Secretaria de Vigilância em Saúde expedir os atos normativos específicos relativos a este Capítulo. (Origem: PRT MS/GM 2728/2009, Art. 16)
Art. 28. As atribuições e a composição de pessoal dos CERESTs serão explicitadas no Manual da RENAST. (Origem: PRT MS/GM 2728/2009, Art. 17)
Art. 29. Fica ampliada para 210 (duzentos e dez) a quantidade de Centros de Referência em Saúde do Trabalhador (CEREST) passíveis de implantação no território nacional. (Origem: PRT MS/GM 2978/2011, Art. 1º)
Art. 30. A distribuição dos CEREST no território nacional passa a vigorar na forma do Anexo 4 do Anexo X . (Origem: PRT MS/GM 2978/2011, Art. 2º)
ANEXO 1 DO ANEXO X
DIRETRIZES PARA A ELABORAÇÃO DO PLANO ESTADUAL DE SAÚDE DO TRABALHADOR (Origem: PRT MS/GM 1679/2002, Anexo 1)
DIRETRIZES PARA A ELABORAÇÃO DO PLANO ESTADUAL DE SAÚDE DO TRABALHADOR
I. O Plano Estadual de Saúde do Trabalhador deverá ser elaborado pela Coordenação, em conjunto com os CEREST, articulado com o COSEMS e com a participação das instâncias de controle social do SUS.
II.O Plano deverá apresentar as ações assumidas diretamente por cada Estado, segundo as diretrizes apontadas abaixo. Deverá apresentar o conjunto das ações propostas por cada região/microrregião de saúde, que compõe o PDR ou esboço de regionalização de cada estado, denominados aqui de Planos Regionais de Saúde do Trabalhador, que deverão contemplar as ações em saúde do trabalhador desenvolvidas nos diferentes níveis de atenção - da rede básica à alta complexidade - envolvendo os diferentes gestores municipais e regionais, segundo as diretrizes apresentadas abaixo.
III. O Plano deverá estabelecer a distribuição regionalizada dos CEREST, com a indicação das regiões/microrregiões e os municípios-pólo onde estarão sediados.
IV. O Plano deverá conter a indicação, ao nível do Módulo Assistencial, das referências especializadas em saúde do trabalhador.
V. O Plano deverá apresentar a forma como se organiza o controle social do SUS.
Ações de Responsabilidade dos Estados:
• Controle da qualidade das ações em saúde do trabalhador desenvolvidas pelos Municípios, conforme mecanismos de avaliação definidos em conjunto com as Secretarias Municipais de Saúde;
• Definição, em conjunto com os Municípios, de mecanismos de referência e contra-referência, além de outras medidas para assegurar o desenvolvimento de ações de assistência e vigilância;
• Capacitação de recursos humanos para a realização das ações em saúde do trabalhador;
• Estabelecimento de rotinas de sistematização, processamento e análise dos dados sobre saúde do trabalhador, gerados nos Municípios e no seu próprio campo de atuação e, de alimentação regular das bases de dados estaduais e municipais;
• Elaboração do perfil epidemiológico da saúde dos trabalhadores no Estado, a partir de fontes de informação existentes e, se necessário, por intermédio de estudos específicos, com vistas a subsidiar a programação e avaliação das ações de atenção à saúde do trabalhador;
• Prestação de cooperação técnica aos Municípios, para o desenvolvimento das ações em saúde do trabalhador;
• Instituição e manutenção de cadastro atualizado das empresas, classificadas nas atividades econômicas desenvolvidas no Estado, com indicação dos fatores de risco que possam ser gerados para o contingente populacional, direta ou indiretamente a eles expostos;
• Promoção de ações em saúde do trabalhador articuladas com outros setores e instituições que possuem interfaces com a Área, tais como a Previdência Social, Ministério do Trabalho e Emprego, Sindicatos, entre outros;
• Elaborar e dispor regulamentação e os instrumentos de gestão, no âmbito estadual, necessários para a operacionalização da atenção à Saúde do Trabalhador;
• Promoção da pactuação regional das ações de atenção à Saúde do Trabalhador.
Ações de Responsabilidade das Regiões e dos Municípios:
• Garantia do atendimento ao acidentado do trabalho e ao suspeito ou portador de doença profissional ou do trabalho, dentro dos diversos níveis da atenção, tendo a atenção básica e os serviços de urgência/emergência como portas de entrada no sistema, assegurando todas as condições, quando necessário, para o acesso a serviços de referência;
• Implementação da notificação dos agravos à saúde, na rede de atenção do SUS, e os riscos relacionados com o trabalho, alimentando regularmente o sistema de informações dos órgãos e serviços de vigilância, assim como a base de dados de interesse nacional;
• Estabelecimento de rotina de sistematização e análise dos dados gerados na assistência à saúde do trabalhador, de modo a orientar as intervenções de vigilância, a organização das ações em saúde do trabalhador, além de subsidiar os programas de capacitação, de acompanhamento e de avaliação;
•Implementação da emissão de laudos e relatórios circunstanciados sobre os agravos relacionados com o trabalho ou limitações (seqüelas) dele resultantes;
•Criação de mecanismos para o controle da qualidade das ações em saúde do trabalhador desenvolvidas pelos Municípios, conforme procedimentos de avaliação definidos em conjunto com os gestores do SUS;
•Instituição e operacionalização das referências em saúde do trabalhador, capazes de dar suporte técnico especializado para o estabelecimento da relação do agravo com o trabalho, a confirmação diagnóstica, o tratamento, a recuperação e a reabilitação da saúde;
•Apoio à realização sistemática de ações de vigilância nos ambientes e processos de trabalho, compreendendo o levantamento e análise de informações, a inspeção sanitária nos locais de trabalho, a identificação e avaliação de situações de risco, a elaboração de relatórios, a aplicação de procedimentos administrativos e a investigação epidemiológica;
•Instituição e manutenção do cadastro atualizado de empresas classificadas nas atividades econômicas desenvolvidas no Município, com indicação dos fatores de risco que possam ser gerados para o contingente populacional direta ou indiretamente a eles expostos;
•Promoção de ações em Saúde do Trabalhador articuladas localmente com outros setores e instituições que possuem interfaces com a Área, tais como a Previdência Social, Ministério do Trabalho e Emprego, Sindicatos, entre outros;
•Elaboração e disponibilização da regulamentação e dos instrumentos de gestão, no âmbito regional e municipal, necessários à operacionalização da atenção à Saúde do Trabalhador;
•Pactuação com os gestores regionais e municipais das ações de atenção integral à Saúde do Trabalhador.
ANEXO 2 DO ANEXO X
ATRIBUIÇÕES E AÇÕES DESENVOLVIDAS PELOS CENTROS DE REFERÊNCIA EM SAÚDE DO TRABALHADOR (Origem: PRT MS/GM 1679/2002, Anexo 2)
ATRIBUIÇÕES E AÇÕES DESENVOLVIDAS PELOS CENTROS DE REFERÊNCIA EM SAÚDE DO TRABALHADOR
Os Centros de Referência em Saúde do Trabalhador devem ser compreendidos como pólos irradiadores, no âmbito de um determinado território, da cultura especializada subentendida na relação processo de trabalho/processo saúde/doença, assumindo a função de suporte técnico e científico, deste campo do conhecimento. Suas atividades só fazem sentido se articuladas aos demais serviços da rede do SUS, orientando-os e fornecendo retaguarda nas suas práticas, de forma que os agravos à saúde relacionados ao trabalho possam ser atendidos em todos os níveis de atenção do SUS, de forma integral e hierarquizada. Em nenhuma hipótese, os CEREST poderão assumir atividades que o caracterizem como porta de entrada do sistema de atenção.
Este suporte deve ainda se traduzir pela função de supervisão da rede de serviços do SUS, além de concretizar-se em práticas conjuntas de intervenção especializada, incluindo a vigilância e a formação de recursos humanos.
Estruturação da Assistência de Alta e Média Complexidade:
Os CEREST Estaduais e Regionais desempenharão um papel na execução, organização e estruturação da assistência de média e alta complexidade, relacionados com os problemas e agravos à saúde apresentados abaixo:
•Câncer ocupacional
•Agravos produzidos pelos campos eletromagnéticos
•Problemas de saúde provocados pela radiação ionizante
•Transtornos da auto-imunidade
•Mutagenicidade e teratogenicidade
•Asbestose (exposição ao amianto)
•Problemas relacionados com o trabalho em turnos
•Alterações neuro-fisiológicas relacionadas ao trabalho
•Transtornos mentais condicionados pela organização do trabalho
•Agravos produzidos pela exposição ao calor excessivo
•Agravos provocados pela exposição a agentes biológicos: vírus, bactérias, fungos entre outros.
•Intoxicação crônica por metais pesados
•Exposição crônica aos solventes orgânicos
•Agravos produzidos por agrotóxicos
•Dermatoses ocupacionais
•Efeitos auditivos e não auditivos produzidos pelo ruído
•Pneumoconioses
•LER/DORT
Deve ficar claro que esta relação não contempla o conjunto dos problemas de saúde relacionados ao trabalho. Uma relação mais completa das Doenças Relacionadas ao Trabalho consta da Portaria GM/MS Nº 1339, de 18 de novembro de 1999.
Estruturação do Suporte Técnico e do Processo de Qualificação de Recursos Humanos da rede de serviços do SUS:
Serão criados dois tipos de CEREST - os CEREST Estaduais e Regionais - definidos por ordem crescente de porte, complexidade e de abrangência populacional. As atribuições destes Centros são distintas, conforme se apresenta abaixo:
CEREST Estaduais:
•Desenvolver estudos e pesquisas na área de saúde do trabalhador e do meio ambiente, atuando em conjunto com outras unidades e instituições, publicas ou privadas, de ensino e pesquisa ou que atuem em áreas afins à saúde e ao trabalho.
•Promover programas de formação, especialização e qualificação de recursos humanos na área de saúde do trabalhador.
•Dar suporte técnico para o aperfeiçoamento de práticas assistenciais interdisciplinares em saúde do trabalhador, organizada na forma de projetos de intervenção.
•Propor normas relativas a diagnóstico, tratamento e reabilitação de pacientes portadores de agravos à saúde decorrentes do trabalho; promoção de eventos técnicos, elaboração de protocolos clínicos e manuais.
•Atuar em articulação com os Centros de Vigilância Sanitária e Epidemiológica e com unidades e órgãos afins, nas atividades de normatização relativas à prevenção de agravos à saúde decorrentes do trabalho e de vigilância sanitária e epidemiológica em saúde do trabalhador.
•Promover, em conjunto com os órgãos competentes dos municípios, a definição de critérios de:
•Avaliação para controle da qualidade das ações de saúde do trabalhador desenvolvidas no âmbito municipal;
•Referência e contra-referência e outras medidas que assegurem o pleno desenvolvimento das ações de assistência e vigilância em saúde do trabalhador e do meio ambiente;
•Cooperação técnica para o desenvolvimento das ações e pesquisas em saúde do trabalhador e do meio ambiente;
•Produzir informações para subsidiar proposições de políticas na área de saúde do trabalhador.
•Desenvolver programas de educação em saúde sobre questões da relação saúde-trabalho para a população em geral.
•Promover o intercâmbio técnico-científico com instituições nacionais, internacionais e estrangeiras.
•Em conjunto com os gestores estaduais, coordenar o processo de preparação, organização e operacionalização do Programa Estadual de Qualificação Pessoal em Saúde do Trabalhador, estabelecido nesta portaria.
•Em conjunto com os gestores estaduais, coordenar o Programa de Acompanhamento e Avaliação da implantação da RENAST.
•Em conjunto com os gestores estaduais, participar do processo de elaboração, implantação e operacionalização do Plano Estadual de Atenção Integral à Saúde do Trabalhador junto aos municípios, nas diversas regiões do estado.
•Prestar suporte técnico para os municípios executarem a pactuação regional, afim de garantir, em toda a área do estado, o atendimento aos casos de doenças relacionadas ao trabalho.
•Participar, no âmbito de cada estado, do treinamento e capacitação de profissionais relacionados com o desenvolvimento de ações no campo da saúde do trabalhador, em todos os níveis de atenção: Vigilância em Saúde, PSF, Unidades Básicas, Ambulatórios, Pronto-Socorros, Hospitais Gerais e Especializados.
CEREST Regionais:
•Suporte técnico especializado para a rede de serviços do SUS efetuar o atendimento, de forma integral e hierarquizada, aos casos suspeitos de Doenças Relacionadas ao Trabalho, para estabelecer a relação causal entre o quadro clínico e o trabalho.
•Suporte técnico especializado para a rede de serviços do SUS efetuar o diagnóstico e o tratamento das Doenças Relacionadas ao Trabalho, o que inclui a realização de exames complementares, podendo incluir vistorias sanitárias aos locais de trabalho.
•Suporte técnico especializado para a rede de serviços do SUS efetuar o registro, notificação e relatórios sobre os casos atendidos e o encaminhamento destas informações aos órgãos competentes visando ações de vigilância e proteção à saúde.
•Suporte técnico às ações de vigilância, de média e alta complexidade, a ambientes de trabalho, de forma integrada às equipes e serviços de vigilância municipal e/ou estadual.
•Retaguarda técnica aos serviços de vigilância epidemiológica para o processamento e análise de indicadores de agravos à saúde relacionados com o trabalho, em sua área de abrangência.
•Ações de promoção à Saúde do Trabalhador, incluindo ações integradas com outros setores e instituições, tais como Ministério do Trabalho, Previdência Social, Ministério Público, entre outros.
•Participar, no âmbito do seu território de abrangência, do treinamento e capacitação de profissionais relacionados com o desenvolvimento de ações no campo da saúde do trabalhador, em todos os níveis de atenção: PSF, Unidades Básicas, Ambulatórios, Pronto-Socorros, Hospitais Gerais e Especializados.
Recursos Humanos dos CEREST - Estadual e Regional:
Os recursos humanos dispostos em cada Equipe dos CEREST deverão ser dimensionados e pactuados na Comissão Intergestores Bipartite, tendo como parâmetros mínimos de composição, considerando carga horária mínima de 20 horas:
| Modalidade | Dimensão da Equipe Mínima | Recursos Humanos Mínimos |
|---|---|---|
| CEREST Regional a | 8 | Pelo menos 2 médicos e 1 enfermeiro com formação em saúde do trabalhador, 1 auxiliar de enfermagem, 1 profissional de nível médio (*) e 3 profissionais de nível superior (**). |
| CEREST Regional b | 10 | Equipe do CEREST Regional a + 1 profissional de nível superior, 1 profissionais de nível médio. |
| CEREST Regional c | 15 | Equipe do CEREST Regional b + 2 profissionais de nível superior, 2 profissionais de nível médio. |
| CEREST Estadual a | 10 | 2 médicos e 1 enfermeiro com formação em saúde do trabalhador, 1 auxiliar de enfermagem, 3 profissionais de nível médio, 5 profissionais de nível superior. |
| CEREST Estadual b | 15 | Equipe do CEREST Estadual a + 2 profissionais de nível médio, 2 profissionais de nível superior. |
| CEREST Estadual c | 20 | Equipe do CEREST Estadual b + 2 profissionais de nível médio, 1 profissional de nível superior. |
(*) - Profissional de nível médio, com capacitação em saúde do trabalhador: auxiliar de enfermagem, técnico de higiene e segurança do trabalho, auxiliar administrativo, arquivistas.
(**) - Profissional de nível superior, com formação em saúde do trabalhador: médicos generalistas, médico do trabalho, médicos especialistas, sanitaristas, engenheiro, enfermeiro, psicólogo, assistente social, fonoaudiólogo, fisioterapeuta, sociólogo, ecólogo, biólogo, terapeuta ocupacional, advogado.
ANEXO 3 DO ANEXO X
TABELAS DE DISTRIBUIÇÃO DOS CENTROS DE REFERÊNCIA EM SAÚDE DO TRABALHADOR (Origem: PRT MS/GM 1679/2002, Anexo 3)
Tabelas de Distribuição dos Centros de Referência em Saúde do Trabalhador
Tabela 1 - DISTRIBUIÇÃO CONSOLIDADA DOS CENTROS DE REFERÊNCIA EM SAÚDE DO TRABALHADOR - ESTADUAIS E REGIONAIS
| Regiões/Estados | População | CEREST Regional a | CEREST Regional b | CEREST Regional c | CEREST Estadual a | CEREST Estadual b | CEREST Estadual c | Total |
|---|---|---|---|---|---|---|---|---|
| NORTE | 13.504.612 | 3 | 1 | - | 5 | - | 2 | 11 |
| Rondônia | 1.431.776 | - | - | - | 1 | - | - | 1 |
| Acre | 586.945 | - | - | - | 1 | - | - | 1 |
| Amazonas | 2.961.804 | - | - | - | - | - | 1 | 1 |
| Roraima | 346.866 | - | - | - | 1 | - | - | 1 |
| Amapá | 516.514 | - | - | - | 1 | - | - | 1 |
| Pará | 6.453.699 | 3 | 1 | - | - | - | 1 | 5 |
| Tocantins | 1.207.008 | - | - | - | 1 | - | - | 1 |
| NORDESTE | 48.845.219 | 15 | 3 | - | 1 | 5 | 3 | 27 |
| Maranhão | 5.803.283 | 1 | - | - | - | 1 | - | 2 |
| Piauí | 2.898.191 | - | - | - | - | 1 | - | 1 |
| Ceará | 7.654.540 | 3 | - | - | - | - | 1 | 4 |
| R.G. Norte | 2.852.800 | 1 | - | - | - | 1 | - | 2 |
| Paraíba | 3.494.965 | 1 | - | - | - | 1 | - | 2 |
| Pernambuco | 8.084.722 | 3 | 1 | - | - | - | 1 | 5 |
| Alagoas | 2.887.526 | - | - | - | - | 1 | - | 1 |
| Sergipe | 1.846.042 | - | - | - | 1 | - | - | 1 |
| Bahia | 13.323.150 | 6 | 2 | - | - | - | 1 | 9 |
| SUDESTE | 74.447.443 | 20 | 28 | 11 | 1 | - | 3 | 63 |
| Espírito Santo | 3.201.712 | 3 | - | - | 1 | - | - | 4 |
| Minas Gerais | 18.343.518 | 7 | 5 | - | - | - | 1 | 13 |
| Rio de Janeiro | 14.724.479 | 4 | 2 | 4 | - | - | 1 | 11 |
| São Paulo | 38.177.734 | 6 | 21 | 7 | - | - | 1 | 35 |
| SUL | 25.734.111 | 11 | 7 | 1 | 1 | - | 2 | 21 |
| Paraná | 9.797.965 | 5 | 1 | - | - | - | 1 | 7 |
| Santa Catarina | 5.527.718 | 1 | 1 | - | 1 | - | - | 3 |
| R.G.do Sul | 10.408.428 | 5 | 5 | 1 | - | - | 1 | 12 |
| CENTRO-OESTE | 12.101.547 | 3 | - | - | - | 2 | 2 | 7 |
| Mato Grosso | 2.000.000 | 1 | - | - | - | 1 | - | 2 |
| M. G. do Sul | 2.140.620 | - | - | - | - | 1 | - | 1 |
| Goiás | 7.000.000 | 2 | - | - | - | - | 1 | 3 |
| Distrito Federal | 2.097.447 | - | - | - | - | - | 1 | 2 |
| TOTAL | 174.632.932 | 52 | 39 | 12 | 8 | 7 | 12 | 130 |
Tabela 2 - DISTRIBUIÇÃO DOS CENTROS ESTADUAIS DE REFERÊNCIA EM SAÚDE DO TRABALHADOR NAS CAPITAIS
| Regiões/Estados | Capitais | População | CEREST a | CEREST b | CEREST c | To t a l |
|---|---|---|---|---|---|---|
| NORTE | - | 4.008.915 | 5 | - | 2 | 7 |
| Rondônia | Porto Velho | 342.264 | 1 | - | - | 1 |
| Acre | Rio Branco | 261.430 | 1 | - | - | 1 |
| Amazonas | Manaus | 1.451.958 | - | - | 1 | 1 |
| Roraima | Boa Vista | 208.514 | 1 | - | - | 1 |
| Amapá | Macapá | 295.898 | 1 | - | - | 1 |
| Pará | Belém | 1.304.314 | - | - | 1 | 1 |
| Tocantins | Palmas | 144.546 | 1 | - | - | 1 |
| NORDESTE | Capitais | 10.932.137 | 1 | 5 | 3 | 9 |
| Maranhão | São Luís | 889.129 | - | 1 | - | 1 |
| Piauí | Teresina | 728.881 | - | 1 | - | 1 |
| Ceará | Fortaleza | 2.183.612 | - | - | 1 | 1 |
| R.G. Norte | Natal | 722.144 | - | 1 | - | 1 |
| Paraíba | João Pessoa | 607.441 | - | 1 | - | 1 |
| Pernambuco | Recife | 1.437.190 | - | - | 1 | 1 |
| Alagoas | Maceió | 817.444 | - | 1 | - | 1 |
| Sergipe | Aracajú | 468.297 | 1 | - | - | 1 |
| Bahia | Salvador | 2.485.702 | - | - | 1 | 1 |
| SUDESTE | Capitais | 28.163.324 | 1 | - | 3 | 4 |
| Espírito Santo | Vitória | 296.012 | 1 | - | - | 1 |
| Minas Gerais | Belo Horizonte | 2.258.857 | - | - | 1 | 1 |
| Rio de Janeiro | Rio de Janeiro | 5.897.485 | - | - | 1 | 1 |
| São Paulo | São Paulo | 10.499.133 | - | - | 1 | 1 |
| SUL | Capitais | 3.345.933 | 1 | - | 2 | 3 |
| Paraná | Curitiba | 1.620.219 | - | - | 1 | 1 |
| Santa Catarina | Florianópolis | 352.401 | 1 | - | - | 1 |
| R.G.do Sul | Porto Alegre | 1.373.313 | - | - | 1 | 1 |
| CENTRO-OESTE | Capitais | 2.283.797 | - | 2 | 2 | 4 |
| Mato Grosso | Cuiabá | 492.894 | - | 1 | - | 1 |
| M. G. do Sul | Campo Grande | 679.281 | - | 1 | - | 1 |
| Goiás | Goiânia | 1.111.622 | - | - | 1 | 1 |
| Distrito Federal | Brasília | 2.097.447 | - | - | 1 | 1 |
| TOTAL | Capitais | 48.734.106 | 8 | 7 | 12 | 27 |
ANEXO 4 DO ANEXO X
DISTRIBUIÇÃO DOS CENTROS DE REFERÊNCIA EM SAÚDE DO TRABALHADOR (Origem: PRT MS/GM 2978/2011, Anexo 1)
DISTRIBUIÇÃO DOS CENTROS DE REFERÊNCIA EM SAÚDE DO TRABALHADOR
| REGIOES/ESTADOS/DF | Número de novos CEREST | TOTAL |
|---|---|---|
| NORTE | 2 | 21 |
| Rondônia | 1 | 3 |
| Acre | 1* | |
| Amazonas | 3 | |
| Roraima | 1 | 3 |
| Amapá | 2 | |
| Pará | 6* | |
| Tocantins | 3 | |
| NORDESTE | 2 | 58 |
| Maranhão | 5 | |
| Piauí | 1 | 5 |
| Ceará | 1 | 9 |
| Rio Grande do Norte | 4 | |
| Paraíba | 4 | |
| Pernambuco | 9 | |
| Alagoas | 4 | |
| Sergipe | 3 | |
| Bahia | 15 | |
| SUDESTE | 1 | 83 |
| Espírito Santo | 5 | |
| Minas Gerais | 1 | 20 |
| Rio de Janeiro | 16 | |
| São Paulo | 42 | |
| SUL | 29 | |
| Paraná | 10 | |
| Santa Catarina | 7 | |
| Rio Grande do Sul | 12 | |
| CENTRO-OESTE | 5 | 19 |
| Mato Grosso | 2 | 5 |
| Mato Grosso do Sul | 1 | 4 |
| Goiás | 2 | 7 |
| Distrito Federal | 3 | |
| TOTAL | 10** | 210 |
(*) Dentro do número de CEREST cuja implantação já estava autorizada desde a Portaria nº 2.728/GM/MS, de 11 de novembro de 2009, o Estado do Acre perde um CEREST passível de implantação, que será recebido pelo Estado do Pará, que passa de 5 para 6 CEREST.
(**) A ampliação por Estados dar-se-á mediante os pleitos pactuado nas CIBs, aprovados pelo Ministério da Saúde, com enfoque nas necessidades de atenção à população do campo e da floresta.
ANEXO 5 DO ANEXO X
FUNÇÕES DO MINISTÉRIO DA SAÚDE NA GESTÃO DA RENAST (Origem: PRT MS/GM 2728/2009, Anexo 1)
Funções do Ministério da Saúde na gestão da RENAST
O Ministério da Saúde, na gestão nacional da RENAST, deve atuar na definição das diretrizes, na regulação e pactuação das ações e no apoio político, financeiro e técnico, com as seguintes incumbências:
I - elaborar a Política Nacional de Saúde do Trabalhador para o SUS, aprovada pelo Conselho Nacional de Saúde (CNS) e pactuada pela CIT;
II - coordenar a RENAST com a participação das esferas estaduais e municipais de gestão do SUS;
III - elaboração de projetos de lei e normas técnicas pertinentes à área, com a participação de outros atores sociais como entidades representativas dos trabalhadores, universidades e organizações não-governamentais;
IV - inserir as ações de Saúde do Trabalhador na Atenção Básica, Urgência/Emergência, Rede Hospitalar, Vigilância Sanitária, Epidemiológica e Ambiental;
V - assessorar os Estados na realização de ações de alta complexidade, quando solicitados;
VI - definir acordos e cooperação técnica com instituições afins com a Saúde do Trabalhador para capacitação e apoio à pesquisa na área;
VII - definir rede de laboratórios de análises químicas e toxicológicas como referências regionais ou estaduais;
VIII - definir a Rede Sentinela e os Municípios Sentinela em Saúde do Trabalhador no âmbito nacional;
IX - definir o financiamento federal para as ações de Saúde do Trabalhador, garantindo repasses regulares fundo a fundo;
X - realizar estudos e pesquisas definidos a partir de critérios de prioridade, considerando a aplicação estratégica dos recursos e conforme a demanda social; e
XI - promover a articulação intersetorial com os Ministérios do Trabalho e Emprego, da Previdência Social, do Meio Ambiente e outros, com vistas a fortalecer o modelo de atenção integral a saúde dos trabalhadores.
ANEXO 6 DO ANEXO X
FUNÇÕES DAS SECRETARIAS DE SAÚDE ESTADUAIS E DO DISTRITO FEDERAL NA GESTÃO DA RENAST (Origem: PRT MS/GM 2728/2009, Anexo 2)
Funções das Secretarias de Saúde Estaduais e do Distrito Federal na gestão da RENAST
As Secretarias de Saúde Estaduais e do Distrito Federal devem definir diretrizes, regular e pactuar ações de Saúde do Trabalhador no seu âmbito respectivo e, quando necessário, atuar de forma integrada ou complementar aos Municípios e aos serviços de referências regionais, na qualidade de instância gestora, técnica e política da área de saúde do Trabalhador na região, com as seguintes competências:
I - elaborar a Política de Saúde do Trabalhador, definir o financiamento, pactuar n a CIB e submeter à aprovação do Conselho de Saúde, em seu âmbito respectivo;
II - conduzir as negociações nas instâncias do SUS no sentido de inserir as ações e indicadores de Saúde do Trabalhador no Plano de Saúde e na Programação Anual de Saúde, bem como seu financiamento no seu âmbito respectivo;
III - contribuir na elaboração de projetos de lei e normas técnicas pertinentes à área, com outros atores sociais como entidades representativas dos trabalhadores, universidades e organizações não-governamentais;
IV - inserir as ações de Saúde do Trabalhador na Atenção Básica, Urgência/Emergência e Rede Hospitalar, por meio da definição de protocolos, estabelecimento de linhas de cuidado e outros instrumentos que favoreçam a integralidade;
V - executar ações de vigilância epidemiológica, sanitária e ambiental voltadas à Saúde do Trabalhador no seu âmbito respectivo;
VI - implementar as ações de atenção de média e alta complexidade, definidas em conjunto com a CIB;
VII - assessorar os CERESTs, os serviços e as instâncias regionais e municipais na realização de ações de Saúde do Trabalhador, no seu âmbito respectivo;
VIII - definir e executar projetos especiais em questões de interesse próprio com repercussão local, em conjunto com as equipes municipais, quando e onde couber;
IX - realizar estudos e pesquisas definidos a partir de critérios de prioridade, considerando a aplicação estratégica dos recursos e conforme a demanda social;
X - articular e capacitar, em parceria com os Municípios e com os Centros de Referência em Saúde do Trabalhador, os profissionais de saúde do SUS, em especial as equipes dos centros regionais, da atenção básica e de outras vigilâncias e manter a educação continuada e a supervisão em serviço, respeitadas as diretrizes para implementação da Política Nacional de Educação Permanente em Saúde;
XI - implementar estratégias de comunicação e de educação permanente em saúde dirigidas à sociedade em geral, aos trabalhadores e a seus representantes, aos profissionais de saúde e às autoridades públicas;
XII - estabelecer e definir fluxo de trabalho integrado com a rede de serviços de apoio diagnóstico e terapêutico, incluindo, entre outros, exames radiológicos, de anatomia patológica, de patologia clínica, de toxicologia e retaguarda de reabilitação;
XIII - estabelecer e definir fluxo de trabalho integrado com a rede de laboratórios de análises para avaliações de amostras de contaminantes ambientais e produtos de interesse à Saúde do Trabalhador;
XIV - pactuar na CIB a Rede Sentinela e os Municípios Sentinela em Saúde do Trabalhador no seu âmbito respectivo;
XV - propor as linhas de cuidado para todos os agravos de notificação compulsória dispostos na Portaria nº 777/GM, de 28 de abril de 2004, a ser seguidas para a atenção integral dos trabalhadores usuários do SUS, a ser aprovada pela CIB;
XVI - propor os fluxos de referência e contra-referência de cada linha de cuidado de atenção integral à Saúde do Trabalhador, a ser aprovado na CIB;
XVII - propor normas relativas a diagnóstico, tratamento e reabilitação de pacientes portadores de agravos à saúde decorrentes do trabalho, a ser aprovada na CIB; e
XVIII - participar nas instâncias de definições políticas de desenvolvimento econômico e social junto às demais Secretarias do Estado e Distrito Federal.
ANEXO 7 DO ANEXO X
FUNÇÕES DAS SECRETARIAS MUNICIPAIS DE SAÚDE NA GESTÃO DA RENAST (Origem: PRT MS/GM 2728/2009, Anexo 3)
Funções das Secretarias Municipais de Saúde na gestão da RENAST
As Secretarias Municipais de Saúde devem definir diretrizes, regular, pactuar e executar as ações de Saúde do Trabalhador no âmbito do respectivo Município, de forma pactuada regionalmente, com as seguintes competências:
I - realizar a pactuação, o planejamento e a hierarquização de suas ações, que devem ser organizadas em seu território a partir da identificação de problemas e prioridades, e incluídas no Plano Municipal de Saúde;
II - atuar e orientar no desenvolvimento de protocolos de investigação e de pesquisa clínica e de intervenção, juntamente ou não, com as universidades ou órgãos governamentais locais ou da rede do SUS;
III - articular com outros Municípios quando da identificação de problemas e prioridades comuns;
IV - informar a sociedade, em especial os trabalhadores, as CIPAs e os respectivos sindicatos sobre os riscos e danos à saúde no exercício da atividade laborativa e nos ambientes de trabalho;
V - capacitar, em parceria com as Secretarias Estaduais de Saúde e com os CERESTs, os profissionais e as equipes de saúde para identificar e atuar nas situações de riscos à saúde relacionados ao trabalho, assim como para o diagnóstico dos agravos à saúde relacionados com o trabalho, respeitadas as diretrizes para implementação da Política Nacional de Educação Permanente em Saúde.
VI - inserir as ações de Saúde do Trabalhador na Atenção Básica, Urgência/Emergência e Rede Hospitalar, por meio da definição de protocolos, estabelecimento de linhas de cuidado e outros instrumentos que favoreçam a integralidade;
VII - executar ações de vigilância epidemiológica, sanitária e ambiental;
VIII - definir a Rede Sentinela em Saúde do Trabalhador no âmbito do Município;
IX - tornar público o desenvolvimento e os resultados das ações de vigilância em Saúde do Trabalhador, sobretudo as inspeções sanitárias nos ambientes de trabalho e sobre os processos produtivos para garantir a transparência na condução dos processos administrativos no âmbito do direito sanitário;
X - estabelecer e definir fluxo de trabalho integrado com a rede de serviços de apoio diagnóstico e terapêutico, incluindo, entre outros, exames radiológicos, de anatomia patológica, de patologia clínica, de toxicologia e retaguarda de reabilitação;
XI - propor os fluxos de referência e contrarreferência de cada linha de cuidado de atenção integral à Saúde do Trabalhador, a ser aprovado no nível municipal;
XII - realizar estudos e pesquisas definidos a partir de critérios de prioridade, considerando a aplicação estratégica dos recursos e conforme a demanda social; e
XIII - participar nas instâncias de definições políticas de desenvolvimento econômico e social junto às demais Secretarias do Município.
ANEXO 8 DO ANEXO X
DISTRIBUIÇÃO DOS CENTROS DE REFERÊNCIA EM SAÚDE DO TRABALHADOR (Origem: PRT MS/GM 2728/2009, Anexo 4)
DISTRIBUIÇÃO DOS CENTROS DE REFERÊNCIA EM SAÚDE DO TRABALHADOR
| REGIOES/ESTADOS/DF | Número de novos CEREST | TOTAL |
|---|---|---|
| NORTE | 2 | 21 |
| Rondônia | 1 | 3 |
| Acre | 1* | |
| Amazonas | 3 | |
| Roraima | 1 | 3 |
| Amapá | 2 | |
| Pará | 6* | |
| Tocantins | 3 | |
| NORDESTE | 2 | 58 |
| Maranhão | 5 | |
| Piauí | 1 | 5 |
| Ceará | 1 | 9 |
| Rio Grande do Norte | 4 | |
| Paraíba | 4 | |
| Pernambuco | 9 | |
| Alagoas | 4 | |
| Sergipe | 3 | |
| Bahia | 15 | |
| SUDESTE | 1 | 83 |
| Espírito Santo | 5 | |
| Minas Gerais | 1 | 20 |
| Rio de Janeiro | 16 | |
| São Paulo | 42 | |
| SUL | 29 | |
| Paraná | 10 | |
| Santa Catarina | 7 | |
| Rio Grande do Sul | 12 | |
| CENTRO-OESTE | 5 | 19 |
| Mato Grosso | 2 | 5 |
| Mato Grosso do Sul | 1 | 4 |
| Goiás | 2 | 7 |
| Distrito Federal | 3 | |
| TOTAL | 10** | 210 |
ANEXO XI
Rede Brasileira de Centros e Serviços de Informação sobre Medicamentos (REBRACIM) (Origem: PRT MS/GM 2647/2013)
CAPÍTULO I
DAS DISPOSIÇÕES GERAIS
(Origem: PRT MS/GM 2647/2013, CAPÍTULO I)
Art. 1º Fica instituída a Rede Brasileira de Centros e Serviços de Informação sobre Medicamentos (REBRACIM). (Origem: PRT MS/GM 2647/2013, Art. 1º)
Art. 2º A REBRACIM é uma rede de centros colaboradores no País voltada para execução de serviços e atividades direcionadas à produção e à difusão de informação sobre medicamentos, visando ao uso racional dessas tecnologias no âmbito do Sistema Único de Saúde (SUS). (Origem: PRT MS/GM 2647/2013, Art. 2º)
Parágrafo Único. Para os fins deste Anexo, entende-se por informação sobre medicamento a provisão de informação imparcial, bem referenciada e criticamente avaliada sobre qualquer aspecto referente aos medicamentos, considerando-se: (Origem: PRT MS/GM 2647/2013, Art. 2º, Parágrafo Único)
I - indicação de uso; (Origem: PRT MS/GM 2647/2013, Art. 2º, Parágrafo Único, I)
II - posologia; (Origem: PRT MS/GM 2647/2013, Art. 2º, Parágrafo Único, II)
III - administração ou modo de uso; (Origem: PRT MS/GM 2647/2013, Art. 2º, Parágrafo Único, III)
IV - farmacologia geral; (Origem: PRT MS/GM 2647/2013, Art. 2º, Parágrafo Único, IV)
V - farmacocinética e farmacodinâmica; (Origem: PRT MS/GM 2647/2013, Art. 2º, Parágrafo Único, V)
VI - reconstituição, diluição e estabilidade e compatibilidade físico-química; (Origem: PRT MS/GM 2647/2013, Art. 2º, Parágrafo Único, VI)
VII - reações adversas; (Origem: PRT MS/GM 2647/2013, Art. 2º, Parágrafo Único, VII)
VIII - interações medicamentosas e alimentares; (Origem: PRT MS/GM 2647/2013, Art. 2º, Parágrafo Único, VIII)
IX - teratogenicidade; (Origem: PRT MS/GM 2647/2013, Art. 2º, Parágrafo Único, IX)
X - farmacoterapia de eleição; (Origem: PRT MS/GM 2647/2013, Art. 2º, Parágrafo Único, X)
XI - conservação e armazenamento; (Origem: PRT MS/GM 2647/2013, Art. 2º, Parágrafo Único, XI)
XII - toxicologia; (Origem: PRT MS/GM 2647/2013, Art. 2º, Parágrafo Único, XII)
XIII - disponibilidade no mercado; (Origem: PRT MS/GM 2647/2013, Art. 2º, Parágrafo Único, XIII)
XIV - farmacotécnica; (Origem: PRT MS/GM 2647/2013, Art. 2º, Parágrafo Único, XIV)
XV - legislação; (Origem: PRT MS/GM 2647/2013, Art. 2º, Parágrafo Único, XV)
XVI - eficácia; e (Origem: PRT MS/GM 2647/2013, Art. 2º, Parágrafo Único, XVI)
XVII - segurança, tais como precauções, contraindicações, reações adversas e erros de medicação. (Origem: PRT MS/GM 2647/2013, Art. 2º, Parágrafo Único, XVII)
Art. 3º A REBRACIM adotará os princípios da Política Nacional de Medicamentos e da Assistência Farmacêutica, visando à promoção do uso racional de medicamentos entre profissionais de saúde e usuários do SUS. (Origem: PRT MS/GM 2647/2013, Art. 3º)
Art. 4º São objetivos da REBRACIM: (Origem: PRT MS/GM 2647/2013, Art. 4º)
I - prestar informações sobre medicamentos aos profissionais de saúde, usuários e gestores do SUS, como forma de subsidiar, tecnicamente, o processo de atenção à saúde prestada ao paciente, aumentando a segurança e a qualidade do serviço; (Origem: PRT MS/GM 2647/2013, Art. 4º, I)
II - subsidiar as Comissões de Farmácia e Terapêutica (CFT) dos serviços de saúde municipais, distrital e estaduais nas demandas de informação sobre medicamentos para elaboração das respectivas relações de medicamentos essenciais, formulários terapêuticos e protocolos clínicos, além de dar suporte à Comissão Nacional de Incorporação de Tecnologias (CONITEC) no que se refere à seleção de informação para subsidiar as suas decisões; (Origem: PRT MS/GM 2647/2013, Art. 4º, II)
III - produzir, divulgar e disseminar materiais informativos sobre medicamentos; (Origem: PRT MS/GM 2647/2013, Art. 4º, III)
IV - promover a educação continuada de profissionais de saúde acerca da informação sobre medicamentos; (Origem: PRT MS/GM 2647/2013, Art. 4º, IV)
V - trabalhar de forma articulada com as Instituições de Ensino Superior para formação de profissionais para o serviço de informação sobre medicamentos; (Origem: PRT MS/GM 2647/2013, Art. 4º, V)
VI - fortalecer a temática da informação sobre medicamentos para o uso racional nos currículos de graduação e pós-graduação da área de saúde; (Origem: PRT MS/GM 2647/2013, Art. 4º, VI)
VII - promover a articulação intersetorial para o fomento de projetos de pesquisa em estudos de utilização de medicamentos; (Origem: PRT MS/GM 2647/2013, Art. 4º, VII)
VIII - contribuir com o Sistema Nacional de Farmacovigilância e com o Programa Nacional de Segurança do Paciente no tocante à segurança na utilização de medicamentos; e (Origem: PRT MS/GM 2647/2013, Art. 4º, VIII)
IX - fomentar a participação da sociedade nas ações de vigilância e atenção à saúde, voltadas para a informação sobre medicamentos, por meio de ações que incluem o apoio ao controle social, à educação popular e à mobilização social. (Origem: PRT MS/GM 2647/2013, Art. 4º, IX)
CAPÍTULO II
DA COMPOSIÇÃO E ORGANIZAÇÃO
(Origem: PRT MS/GM 2647/2013, CAPÍTULO II)
Art. 5º A REBRACIM é uma iniciativa de caráter técnico científico, com natureza e fins não lucrativos, dedicada à promoção do uso racional de medicamentos, constituída pelos Centros e Serviços de Informação sobre Medicamentos em funcionamento no Brasil. (Origem: PRT MS/GM 2647/2013, Art. 5º)
Art. 6º A REBRACIM será composta por: (Origem: PRT MS/GM 2647/2013, Art. 6º)
I - Comitê Gestor; (Origem: PRT MS/GM 2647/2013, Art. 6º, I)
II - Grupos Executivos; e (Origem: PRT MS/GM 2647/2013, Art. 6º, II)
III - Secretaria Técnica. (Origem: PRT MS/GM 2647/2013, Art. 6º, III)
Seção I
Do Comitê Gestor
(Origem: PRT MS/GM 2647/2013, CAPÍTULO II, Seção I)
Art. 7º O Comitê Gestor da REBRACIM é constituído por um representante de cada um dos seguintes órgãos e entidades: (Origem: PRT MS/GM 2647/2013, Art. 7º)
I - do Ministério da Saúde: (Origem: PRT MS/GM 2647/2013, Art. 7º, I)
a) DAF/SCTIE/MS, que o coordenará; (Origem: PRT MS/GM 2647/2013, Art. 7º, I, a)
b) Departamento de Ciência e Tecnologia (DECIT/SCTIE/MS); e (Origem: PRT MS/GM 2647/2013, Art. 7º, I, b)
c) Departamento de Gestão e Incorporação de Tecnologias em Saúde (DGITS/SCTIE/MS). (Origem: PRT MS/GM 2647/2013, Art. 7º, I, c)
II - Comitê Nacional Para a Promoção do Uso Racional de Medicamentos (CNPURM); e (Origem: PRT MS/GM 2647/2013, Art. 7º, II)
III - Agência Nacional de Vigilância Sanitária (ANVISA). (Origem: PRT MS/GM 2647/2013, Art. 7º, III)
§ 1º Cada representante titular terá um suplente, que o substituirá em seus impedimentos eventuais ou permanentes. (Origem: PRT MS/GM 2647/2013, Art. 7º, § 1º)
§ 2º Os representantes, titulares e suplentes, serão indicados pelos dirigentes de seus respectivos órgãos e entidades ao Secretário de Ciência, Tecnologia e Insumos Estratégicos do Ministério da Saúde no prazo de 15 (quinze) dias contado da data de publicação da Portaria nº 2647/GM/MS, de 04 de novembro de 2013. (Origem: PRT MS/GM 2647/2013, Art. 7º, § 2º)
Art. 8º Fica assegurada a participação no Comitê Gestor da REBRACIM de um representante das seguintes entidades e instâncias: (Origem: PRT MS/GM 2647/2013, Art. 8º)
I - Unidade de Medicamentos e Tecnologia da Organização Pan-Americana de Saúde (OPAS/OMS); (Origem: PRT MS/GM 2647/2013, Art. 8º, I)
II - Associação Brasileira de Ensino Farmacêutico (ABENFAR); (Origem: PRT MS/GM 2647/2013, Art. 8º, II)
III - Associação Brasileira de Centros de Informação Toxicológica (ABRACIT); (Origem: PRT MS/GM 2647/2013, Art. 8º, III)
IV - Sociedade Brasileira de Farmácia Hospitalar (SBRAFH); (Origem: PRT MS/GM 2647/2013, Art. 8º, IV)
V - Conselho Federal de Farmácia (CFF); e (Origem: PRT MS/GM 2647/2013, Art. 8º, V)
VI - Coordenação dos Grupos Executivos da REBRACIM. (Origem: PRT MS/GM 2647/2013, Art. 8º, VI)
§ 1º Cada representante titular terá um suplente, que o substituirá em seus impedimentos eventuais ou permanentes. (Origem: PRT MS/GM 2647/2013, Art. 8º, § 1º)
§ 2º A participação de cada uma das entidades e instâncias de que trata o "caput" será formalizada após resposta a convite a eles encaminhado pelo Secretário de Ciência, Tecnologia e Insumos Estratégicos do Ministério da Saúde. (Origem: PRT MS/GM 2647/2013, Art. 8º, § 2º)
§ 3º Os representantes titulares e suplentes das entidades de que tratam os incisos I a V do "caput" serão indicados pelos seus dirigentes máximos ao Secretário de Ciência, Tecnologia e Insumos Estratégicos do Ministério da Saúde no prazo de 15 (quinze) dias contado do recebimento do respectivo convite. (Origem: PRT MS/GM 2647/2013, Art. 8º, § 3º)
§ 4º Os representantes da Coordenação dos Grupos Executivos da REBRACIM serão definidos nos termos do regimento interno da REBRACIM. (Origem: PRT MS/GM 2647/2013, Art. 8º, § 4º)
Art. 9º Ao Comitê Gestor da REBRACIM compete: (Origem: PRT MS/GM 2647/2013, Art. 9º)
I - elaborar e propor alterações do regimento interno da REBRACIM; (Origem: PRT MS/GM 2647/2013, Art. 9º, I)
II - estabelecer eixos prioritários relacionados à promoção do uso racional de medicamentos, que apoiem a implementação da Política Nacional de Assistência Farmacêutica; (Origem: PRT MS/GM 2647/2013, Art. 9º, II)
III - planejar as ações e atividades da REBRACIM; (Origem: PRT MS/GM 2647/2013, Art. 9º, III)
IV - elaborar o plano de trabalho anual da REBRACIM; (Origem: PRT MS/GM 2647/2013, Art. 9º, IV)
V - apoiar a produção e a disseminação de material técnico e educativo sobre o uso racional de medicamentos no âmbito do SUS; e (Origem: PRT MS/GM 2647/2013, Art. 9º, V)
VI - propor a criação de Grupos Executivos, além dos já definidos neste Anexo, e de Grupos de Trabalho sempre que necessários ao cumprimento das finalidades da REBRACIM. (Origem: PRT MS/GM 2647/2013, Art. 9º, VI)
Art. 10. O Comitê Gestor da REBRACIM poderá convidar representantes de órgãos e entidades, públicas e privadas, bem como especialistas em assuntos ligados ao tema, cuja presença seja considerada necessária ao cumprimento do disposto neste Anexo. (Origem: PRT MS/GM 2647/2013, Art. 10)
Seção II
Dos Grupos Executivos
(Origem: PRT MS/GM 2647/2013, CAPÍTULO II, Seção II)
Art. 11. A REBRACIM é composta pelos seguintes Grupos Executivos, de caráter permanente: (Origem: PRT MS/GM 2647/2013, Art. 11)
I - Grupo Executivo de Gestão da informação; (Origem: PRT MS/GM 2647/2013, Art. 11, I)
II - Grupo Executivo de Educação para a Promoção do Uso Racional de Medicamentos; e (Origem: PRT MS/GM 2647/2013, Art. 11, II)
III - Grupo Executivo de Ensino e Pesquisa. (Origem: PRT MS/GM 2647/2013, Art. 11, III)
§ 1º Os objetivos, metas, representantes e os coordenadores dos Grupos Executivos de que trata o "caput" serão definidos no regimento interno da REBRACIM. (Origem: PRT MS/GM 2647/2013, Art. 11, § 1º)
§ 2º O Comitê Gestor poderá propor ao Ministro de Estado da Saúde, após aprovação pelo Secretário de Ciência, Tecnologia e Insumos Estratégicos, a criação de Grupos Executivos de caráter temporário e Grupos de Trabalho, sempre que necessário ao cumprimento das finalidades da REBRACIM. (Origem: PRT MS/GM 2647/2013, Art. 11, § 2º)
Seção III
Da Secretaria Técnica
(Origem: PRT MS/GM 2647/2013, CAPÍTULO II, Seção III)
Art. 12. O DAF/SCTIE/MS exercerá a função de Secretaria Técnica da REBRACIM, com as seguintes competências: (Origem: PRT MS/GM 2647/2013, Art. 12)
I - apoiar as atividades dos Grupos Executivos e Grupos de Trabalho; (Origem: PRT MS/GM 2647/2013, Art. 12, I)
II - praticar os atos de gestão administrativa necessários ao desenvolvimento das atividades da REBRACIM; (Origem: PRT MS/GM 2647/2013, Art. 12, II)
III - sistematizar as informações relativas às atividades da REBRACIM; (Origem: PRT MS/GM 2647/2013, Art. 12, III)
IV - gerenciar o endereço eletrônico da REBRACIM e demais meios de comunicação da rede; e (Origem: PRT MS/GM 2647/2013, Art. 12, IV)
V - promover o apoio técnico aos Centros e Serviços de Informação sobre Medicamentos, assegurando a qualidade dos serviços. (Origem: PRT MS/GM 2647/2013, Art. 12, V)
CAPÍTULO III
DAS DISPOSIÇÕES FINAIS
(Origem: PRT MS/GM 2647/2013, CAPÍTULO III)
Art. 13. As funções exercidas pelos membros e participantes da REBRACIM não serão remuneradas e serão consideradas de relevante interesse público. (Origem: PRT MS/GM 2647/2013, Art. 13)
Art. 14. As despesas decorrentes do disposto neste Anexo correrão à conta das dotações orçamentárias da Secretaria de Ciência, Tecnologia e Insumos Estratégicos do Ministério da Saúde. (Origem: PRT MS/GM 2647/2013, Art. 14)
Art. 15. A REBRACIM será composta inicialmente pelos membros descritos no Anexo 1 do Anexo XI . (Origem: PRT MS/GM 2647/2013, Art. 15)
Art. 16. As regras de organização e funcionamento da REBRACIM serão definidas em regimento interno, a ser elaborado pelo Comitê Gestor no prazo de 180 (cento e oitenta) dias contado da data de publicação da Portaria nº 2647/GM/MS, de 04 de novembro de 2013. (Origem: PRT MS/GM 2647/2013, Art. 16)
Parágrafo Único. A proposta de regimento interno e suas alterações serão submetidas à aprovação e à edição pelo Ministro de Estado da Saúde. (Origem: PRT MS/GM 2647/2013, Art. 16, Parágrafo Único)
Art. 17. A inclusão e permanência de membros na REBRACIM dependerá do atendimento de critérios a serem estabelecidos no seu regimento interno. (Origem: PRT MS/GM 2647/2013, Art. 17)
ANEXO 1 DO ANEXO XI
INSTITUIÇÕES INTEGRANTES DA REDE BRASILEIRA DE CENTROS E SERVIÇOS DE INFORMAÇÃO SOBRE MEDICAMENTOS (REBRACIM) (Origem: PRT MS/GM 2647/2013, Anexo 1)
INSTITUIÇÕES INTEGRANTES DA REDE BRASILEIRA DE CENTROS E SERVIÇOS DE INFORMAÇÃO SOBRE MEDICAMENTOS (REBRACIM)
1. Centro de Informações sobre Medicamentos do Hospital de Clinicas de Porto Alegre (RS);
2. Centro de Informações sobre Medicamentos do Rio Grande do Sul;
3. Centro de Informações sobre Medicamentos da Irmandade Santa Casa de Misericórdia de Porto Alegre (RS);
4. Centro de Informação sobre Medicamentos do Complexo- Hospitalar Universitário Professor Edgard Santos da Universidade Federal da Bahia (UFBA);
5. Centro de Informação sobre Medicamentos da Bahia da Secretaria de Saúde do Estado da Bahia;
6. Centro de Informação de Medicamentos do Conselho Regional de Farmácia da Bahia;
7. Centro de Informação de Medicamentos da Paraíba do Hospital Universitário Lauro Wanderley da Universidade Federal da Paraíba (UFPB);
8. Centro de Informações de Medicamentos da Universidade Estadual da Paraíba (UEPB)/Fundação Assistencial da Paraíba;
9. Centro de Informações sobre Medicamentos do Hospital Universitário Júlio Muller da Universidade Federal em Mato Grosso (UFMT);
10. Serviço de Informação e Segurança de Medicamentos do Hospital Israelita Albert Einstein;
11. Centro de Informações sobre Medicamentos da Secretaria Municipal de Saúde de São Paulo (SP);
12. Centro de Informações sobre medicamentos da Universidade Paranaense (UNIPAR) / Instituto Nossa Senhora Aparecida;
13. Centro Regional de Informação de Medicamentos da Universidade Federal do Rio de Janeiro (UFRJ);
14. Centro de Apoio a Terapia Racional pela Informação de Medicamentos da Faculdade de Farmácia da Universidade Federal Fluminense (UFF);
15. Centro de Informação sobre Medicamentos do Grupo de Prevenção ao Uso Indevido de Medicamentos do Departamento de Farmácia da Universidade Federal do Ceará (UFC);
16. Centro de Informação sobre Medicamentos da Prefeitura de Fortaleza (CE);
17. Centro de Estudos e Informação sobre Medicamentos da Secretaria de Saúde do Estado do Ceará;
18. Serviço de Informações de Medicamentos da Amazônia do Centro Universitário do Pará (CESUPA);
19. Centro Brasileiro de Informação sobre Medicamentos do Conselho Federal de Farmácia (CFF);
20. Serviço de Informações sobre Medicamentos do Hospital Universitário de Brasília da Universidade de Brasília (UnB); >
21. Centro de Estudos do Medicamento da Universidade Federal de Minas Gerais (UFMG);
22. Centro de Informações sobre Medicamentos do Hospital de Clínicas de Uberlândia da Universidade Federal de Uberlândia (UFU);
23. Centro de Informações sobre Medicamentos de Santa Catarina da Universidade Vale do Itajaí (UNIVALI); e
24. Centro de Informação sobre Medicamentos do Conselho Regional de Farmácia do Paraná.
ANEXO XII
Rede de Escolas Técnicas e Centros Formadores vinculados às instâncias gestoras do Sistema Único de Saúde (RETSUS) (Origem: PRT MS/GM 2970/2009)
Art. 1º Ficam instituídos a Rede de Escolas Técnicas e Centros Formadores vinculados às instâncias gestoras do Sistema Único de Saúde (RETSUS), com os seguintes objetivos: (Origem: PRT MS/GM 2970/2009, Art. 1º)
I - compartilhar informações e conhecimentos; (Origem: PRT MS/GM 2970/2009, Art. 1º, I)
II - buscar soluções para problemas de interesse comum; (Origem: PRT MS/GM 2970/2009, Art. 1º, II)
III - difundir metodologias e outros recursos tecnológicos destinados à melhoria das atividades de ensino, pesquisa e cooperação técnica, tendo em vista a implementação de políticas de educação profissional em saúde, prioritariamente para os trabalhadores do SUS; e (Origem: PRT MS/GM 2970/2009, Art. 1º, III)
IV - promover a articulação das instituições de educação profissional em saúde no país, para ampliar sua capacidade de atuação em sintonia com as necessidades ou demandas do SUS. (Origem: PRT MS/GM 2970/2009, Art. 1º, IV)
Art. 2º Compõem a Rede de Escolas Técnicas do SUS as instituições relacionadas no Anexo 1 do Anexo XII - Quadro das Escolas Técnicas e Centros Formadores do SUS, que têm as seguintes características: (Origem: PRT MS/GM 2970/2009, Art. 2º)
I - Quanto à gestão: (Origem: PRT MS/GM 2970/2009, Art. 2º, I)
a) descentralização curricular (Origem: PRT MS/GM 2970/2009, Art. 2º, I, a)
b) processo administrativo centralizado (Origem: PRT MS/GM 2970/2009, Art. 2º, I, b)
c) atuação multiprofissional (Origem: PRT MS/GM 2970/2009, Art. 2º, I, c)
II - Quanto ao modelo pedagógico: (Origem: PRT MS/GM 2970/2009, Art. 2º, II)
a) eixo metodológico que contemple a integração ensino-serviço: (Origem: PRT MS/GM 2970/2009, Art. 2º, II, a)
b) adequação do currículo ao contexto regional (Origem: PRT MS/GM 2970/2009, Art. 2º, II, b)
c) utilização pedagógica dos espaços de trabalho (Origem: PRT MS/GM 2970/2009, Art. 2º, II, c)
d) avaliação de desempenho com supervisão e acompanhamento pedagógico (Origem: PRT MS/GM 2970/2009, Art. 2º, II, d)
e) docência exercida no campo de trabalho por profissional de nível superior qualificado pedagogicamente (Origem: PRT MS/GM 2970/2009, Art. 2º, II, e)
f) princípios e diretrizes do SUS como norteadores dos planos de cursos. (Origem: PRT MS/GM 2970/2009, Art. 2º, II, f)
Parágrafo Único. Poderão ser admitidas, na RETSUS, outras instituições públicas formadoras, mediante aprovação da Comissão Intergestores Bipartite, obedecendo aos seguintes critérios: (Origem: PRT MS/GM 2970/2009, Art. 2º, Parágrafo Único)
I - ser pública, (Origem: PRT MS/GM 2970/2009, Art. 2º, Parágrafo Único, I)
II - estar vinculada à gestão do SUS, seja com vínculo direto com a SES ou a SMS ou cogestão; (Origem: PRT MS/GM 2970/2009, Art. 2º, Parágrafo Único, II)
III - ser legalmente criada, o que deve ser comprovado mediante lei ou decreto de criação da escola; (Origem: PRT MS/GM 2970/2009, Art. 2º, Parágrafo Único, III)
IV - estar autorizada pelo sistema formal de ensino, o que deve ser comprovado mediante resolução do Conselho Estadual de Educação. Para se manter na Rede, a escola deverá também apresentar ato de reconhecimento, de acordo com a periodicidade determinada pela Legislação Educacional Estadual, (Origem: PRT MS/GM 2970/2009, Art. 2º, Parágrafo Único, IV)
V - ser referendada pelo CGR ou CIB, segundo área de abrangência, devendo ser comprovada em ata que indique suas fontes de financiamento, (Origem: PRT MS/GM 2970/2009, Art. 2º, Parágrafo Único, V)
VI - ter como eixo orientador do projeto político-pedagógico os princípios do SUS, tomando por base a integração ensino-serviço-comunidade; (Origem: PRT MS/GM 2970/2009, Art. 2º, Parágrafo Único, VI)
VII - comprovar, pelo Regimento Interno, possuir as características inerentes às Escolas Técnicas do SUS - ETSUS. (Origem: PRT MS/GM 2970/2009, Art. 2º, Parágrafo Único, VII)
Art. 3º O funcionamento da RETSUS contará com a seguinte estrutura: (Origem: PRT MS/GM 2970/2009, Art. 3º)
I - Comissão Geral de Coordenação que fará a condução político-administrativa da RETSUS, inclusive com a aprovação e o acompanhamento de seu Plano de Trabalho Anual; e (Origem: PRT MS/GM 2970/2009, Art. 3º, I)
II - Secretaria Técnica, indicada pela Comissão Geral de Coordenação, fará o apoio técnico e administrativo para o funcionamento da RETSUS, inclusive para a elaboração e implementação de seu Plano Anual de Trabalho. (Origem: PRT MS/GM 2970/2009, Art. 3º, II)
§ 1º A Comissão Geral de Coordenação da RETSUS será constituída por um representante, titular e suplente, dos seguintes órgãos e instituições: (Origem: PRT MS/GM 2970/2009, Art. 3º, § 1º)
I - Coordenação-Geral de Ações Técnicas em Educação na Saúde do Departamento de Gestão da Educação na Saúde (DEGES) da Secretaria de Gestão do Trabalho e da Educação na Saúde (SGTES) do Ministério da Saúde (MS); (Origem: PRT MS/GM 2970/2009, Art. 3º, § 1º, I)
II - Conselho Nacional de Secretários de Saúde (CONASS); (Origem: PRT MS/GM 2970/2009, Art. 3º, § 1º, II)
III - Conselho Nacional de Secretários Municipais de Saúde (CONASEMS); (Origem: PRT MS/GM 2970/2009, Art. 3º, § 1º, III)
IV - Organização Pan-Americana de Saúde - OPAS/Representação do Brasil, e, (Origem: PRT MS/GM 2970/2009, Art. 3º, § 1º, IV)
V - Representante das Escolas Técnicas do SUS (ETSUS) de cada uma das cinco regiões brasileiras; (Origem: PRT MS/GM 2970/2009, Art. 3º, § 1º, V)
§ 2º A Coordenação-Geral de Ações Técnicas em Educação na Saúde do DEGES/SGTES/MS coordenará a Comissão Geral de Coordenação da RETSUS. (Origem: PRT MS/GM 2970/2009, Art. 3º, § 2º)
Art. 4º O Ministério da Saúde, por intermédio da Coordenação-Geral de Ações Técnicas em Educação na Saúde do DEGES/SGTES/MS, bem como os Estados e os Municípios que possuem ETSUS na sua estrutura organizacional, apoiarão a RETSUS com recursos técnicos e financeiros necessários para a efetiva execução do Plano de Trabalho Anual. (Origem: PRT MS/GM 2970/2009, Art. 4º)
Parágrafo Único. A OPAS contribuirá para a execução do Plano de Trabalho acima referido, conforme o estabelecido na programação de cooperação técnica da Representação do Brasil. (Origem: PRT MS/GM 2970/2009, Art. 4º, Parágrafo Único)
ANEXO 1 DO ANEXO XII
QUADRO DAS ESCOLAS TÉCNICAS E CENTROS FORMADORES DO SUS (Origem: PRT MS/GM 2970/2009, Anexo 1)
Quadro das Escolas Técnicas e Centros Formadores do SUS.
AC Escola Técnica em Saúde Maria Moreira da Rocha
AL Escola Técnica de Saúde Profª Valéria Hora
AM Escola de Formação Profissional Enfermeira Sanitarista Francisca Saavedra
BA Escola de Formação Técnica em Saúde Prof. Jorge Novis
CE Escola de Saúde Pública do Ceará
CE Escola de Formação em Saúde da Família Visconde de Sabóia;
CE Escola de Saúde Pública de Iguatú
DF Escola Técnica de Saúde de Brasília
ES Núcleo de Educação e Formação em Saúde
ES Escola Técnica Professora Ângela Maria Campos da Silva
GO Centro de Educação Profissional de Saúde do Estado de Goiás
MA Escola Técnica do SUS Drª Maria Nazareth Ramos de Neiva
MG Escola de Saúde Pública do Estado de Minas Gerais
MG Escola Técnica de Saúde da Unimontes
MS Escola Técnica do SUS Profª Ena de Araújo Galvão
MT Escola de Saúde Pública do Estado de Mato Grosso
PA Escola Técnica do SUS
PB Centro Formador de Recursos Humanos
PE Escola Técnica de Saúde Pública de Pernambuco
PI Centro Estadual de Educação Profissional em Saúde Monsenhor José Luiz Barbosa Cortez
PR Centro Formador de RH Caetano Munhoz da Rocha
RJ Escola de Formação Técnica em Saúde Enfermeira Izabel dos Santos
RJ Escola Politécnica de Saúde Joaquim Venâncio
RN Centro de Formação de Pessoal para os Serviços de Saúde Dr Manoel da Costa Souza
RO Centro de Educação Técnico-Profissional da Área de Saúde de Rondônia
RR Escola Técnica de Saúde do SUS em Roraima
RS Escola Estadual de Educação Profissional em Saúde do Rio Grande do Sul
SC Escola de Formação em Saúde/EFOS
SC Escola Técnica de Saúde de Blumenau
SE Escola Técnica de Saúde do SUS em Sergipe
SE Centro de Educação Permanente da Saúde (CEPS)
SP Centro Formador de Osasco
SP Centro Formador de Pessoal de Nível Médio para Área da Saúde de São Paulo
SP Centro Formador de Pessoal para a Saúde - Franco da Rocha
SP Centro Formador de Pessoal para a Saúde de Araraquara
SP Centro Formador de Pessoal para a Saúde de Assis
SP Centro Formador de RH de Pessoal de Nível Médio para a Saúde
SP Escola Técnica do Sistema Único de Saúde de São Paulo
TO Escola Técnica de Saúde do Tocantins
ANEXO XIII
Rede de Ensino para a Gestão Estratégica do Sistema Único de Saúde (REGESUS) (Origem: PRT MS/GM 176/2006)
Art. 1º Fica instituída a Rede de Ensino para a Gestão Estratégica do Sistema Único de Saúde (REGESUS), com os seguintes objetivos: (Origem: PRT MS/GM 176/2006, Art. 1º)
I - estimular a elaboração de projetos de formação e capacitação em consonância com as reais necessidades do SUS; (Origem: PRT MS/GM 176/2006, Art. 1º, I)
II - incentivar a realização de programas de cooperação técnica entre as instituições formadoras e as diversas instâncias de gestão do SUS; e (Origem: PRT MS/GM 176/2006, Art. 1º, II)
III - viabilizar a execução de projetos de pesquisas na área de formação e de capacitação de pessoal para a gestão estratégica do SUS. (Origem: PRT MS/GM 176/2006, Art. 1º, III)
Art. 2º Poderão integrar a REGESUS as escolas de saúde pública e as instituições públicas de ensino superior que tenham desenvolvido competências nas áreas de formação e, de capacitação de pessoal para a gestão estratégica do SUS. (Origem: PRT MS/GM 176/2006, Art. 2º)
Art. 3º Para integrar a REGESUS a instituição de ensino deverá manifestar seu interesse por meio de carta de intenção dirigida à Secretaria de Gestão do Trabalho e da Educação na Saúde (SGTES), especificando o âmbito de sua atuação, observada a previsão do art. 1º. (Origem: PRT MS/GM 176/2006, Art. 3º)
§ 1º Deverão constar da carta de intenção as descrições do perfil da instituição e dos currículos do seu quadro profissional envolvido nas atividades do seu âmbito de atuação, assim como um relato de sua produção acadêmica dos últimos 5 (cinco) anos e uma declaração de que as ações desenvolvidas em proveito da REGESUS integrarão o conjunto de suas atividades permanentes. (Origem: PRT MS/GM 176/2006, Art. 3º, § 1º)
§ 2º A instituição de ensino deverá autorizar, prévia e expressamente, a disponibilização dos produtos de sua atividade pela REGESUS, além de se comprometer com a criação e a manutenção de meio eletrônico para divulgação de sua produção na internet. (Origem: PRT MS/GM 176/2006, Art. 3º, § 2º)
Art. 4º A REGESUS será administrada por um Comitê Gestor, composto por representantes das seguintes instituições: (Origem: PRT MS/GM 176/2006, Art. 4º)
I - Ministério da Saúde; (Origem: PRT MS/GM 176/2006, Art. 4º, I)
II - Associação Brasileira de Pós-Graduação em Saúde Coletiva (ABRASCO); e (Origem: PRT MS/GM 176/2006, Art. 4º, II)
III - Organização Pan-Americana da Saúde (OPAS). (Origem: PRT MS/GM 176/2006, Art. 4º, III)
Parágrafo Único. O Comitê Gestor contará com uma Secretaria Técnica vinculada à Fundação Oswaldo Cruz. (Origem: PRT MS/GM 176/2006, Art. 4º, Parágrafo Único)
Art. 5º Compete ao Comitê-Gestor da REGESUS: (Origem: PRT MS/GM 176/2006, Art. 5º)
I - deferir ou não as solicitações de adesão à REGESUS; (Origem: PRT MS/GM 176/2006, Art. 5º, I)
II - subsidiar o Secretário de Gestão do Trabalho e da Educação na Saúde nas decisões referentes às demandas formuladas pelos integrantes da REGESUS; e (Origem: PRT MS/GM 176/2006, Art. 5º, II)
III - contribuir com proposições para a divulgação e a consolidação da REGESUS. (Origem: PRT MS/GM 176/2006, Art. 5º, III)
Parágrafo Único. As decisões do Comitê-Gestor deverão sempre considerar as necessidades de formação e de desenvolvimento de tecnologias de gestão para os níveis técnico-administrativo e político-institucional das instituições públicas de saúde nos diferentes contextos loco-regionais do SUS. (Origem: PRT MS/GM 176/2006, Art. 5º, Parágrafo Único)
Art. 6º A Secretaria de Gestão do Trabalho e da Educação na Saúde propiciará os recursos necessários para o funcionamento da REGESUS, inclusive no que se refere à comunicação permanente entre os seus integrantes, por meio de foros presenciais e/ou meios eletrônicos. (Origem: PRT MS/GM 176/2006, Art. 6º)
Art. 7º O Secretário de Gestão do Trabalho e da Educação na Saúde expedirá os atos normativos complementares necessários ao regular funcionamento da REGESUS. (Origem: PRT MS/GM 176/2006, Art. 7º)
ANEXO XIV
Rede Brasileira de Avaliação de Tecnologias em Saúde (REBRATS) (Origem: PRT MS/GM 2915/2011)
Art. 1º Fica instituída a Rede Brasileira de Avaliação de Tecnologias em Saúde-REBRATS, de natureza colaborativa, no âmbito da Secretário de Ciência, Tecnologia, Inovação e Insumos Estratégicos em Saúde do Ministério da Saúde. (Redação dada pela PRT GM/MS nº 146 de 26.01.2021)
Parágrafo único. A REBRATS é uma rede constituída pelos Núcleos de Avaliação de Tecnologias em Saúde - NATS, que tenham entre suas finalidades a Avaliação de Tecnologias em Saúde - ATS. (Redação dada pela PRT GM/MS nº 146 de 26.01.2021)
CAPÍTULO I
DA REDE BRASILEIRA DE AVALIAÇÃO DE TECNOLOGIAS EM SAÚDE
(Redação dada pela PRT GM/MS nº 146 de 26.01.2021)
Art. 2º O Núcleo de Avaliação de Tecnologias em Saúde é a estrutura que reúne, dentro de uma instituição pública ou privada sem fins lucrativos, recursos e profissionais com competência técnica para desenvolver, promover e executar a ATS. (Redação dada pela PRT GM/MS nº 146 de 26.01.2021)
Parágrafo único. Para integrar a REBRATS os Núcleos de Avaliação de Tecnologias em Saúde - NATS devem desenvolver, dentre outras, as seguintes atividades: (Redação dada pela PRT GM/MS nº 146 de 26.01.2021)
I - promoção de ações voltadas a capacitação técnica de instituições para inserção na REBRATS; (Redação dada pela PRT GM/MS nº 146 de 26.01.2021)
II - fomento à formação de discentes para atuarem em atividades de ensino e pesquisa voltadas à avaliação de tecnologias em saúde; (Redação dada pela PRT GM/MS nº 146 de 26.01.2021)
III - desenvolvimento de ações para a educação permanente e capacitação de profissionais e técnicos na área de saúde para elaboração de estudos de ATS; (Redação dada pela PRT GM/MS nº 146 de 26.01.2021)
IV - incentivo e produção de pesquisas, estudos e revisões sistemáticas voltados ao uso da evidência científica na tomada de decisão; (Redação dada pela PRT GM/MS nº 146 de 26.01.2021)
V - participação na revisão de diretrizes clínicas, em consonância com as necessidades do SUS; (Redação dada pela PRT GM/MS nº 146 de 26.01.2021)
VI - promoção de avaliação de tecnologias em saúde nos serviços de saúde; e (Redação dada pela PRT GM/MS nº 146 de 26.01.2021)
VII - fomento da articulação entre ensino e serviço na área de avaliação de tecnologias em saúde e saúde baseada em evidências. (Redação dada pela PRT GM/MS nº 146 de 26.01.2021)
Art. 3º Para fins do disposto nesta Portaria, a Avaliação de Tecnologias em Saúde - ATS é o processo contínuo de análise e síntese dos benefícios para a saúde e das consequências econômicas e sociais do emprego das tecnologias em saúde, observado os seguintes aspectos: (Redação dada pela PRT GM/MS nº 146 de 26.01.2021)
I - segurança; (Redação dada pela PRT GM/MS nº 146 de 26.01.2021)
II - acurácia; (Redação dada pela PRT GM/MS nº 146 de 26.01.2021)
III - eficácia; (Redação dada pela PRT GM/MS nº 146 de 26.01.2021)
IV - efetividade; (Redação dada pela PRT GM/MS nº 146 de 26.01.2021)
V - equidade; (Redação dada pela PRT GM/MS nº 146 de 26.01.2021)
VI - impactos éticos, culturais e ambientais; (Redação dada pela PRT GM/MS nº 146 de 26.01.2021)
VII - custos; (Redação dada pela PRT GM/MS nº 146 de 26.01.2021)
VIII - custo-efetividade; e (Redação dada pela PRT GM/MS nº 146 de 26.01.2021)
IX - impacto orçamentário. (Redação dada pela PRT GM/MS nº 146 de 26.01.2021)
Art. 4º São objetivos da REBRATS: (Redação dada pela PRT GM/MS nº 146 de 26.01.2021)
I - produzir e disseminar estudos e pesquisas prioritárias no campo de ATS; (Redação dada pela PRT GM/MS nº 146 de 26.01.2021)
II - padronizar metodologias; (Redação dada pela PRT GM/MS nº 146 de 26.01.2021)
III - promover capacitação profissional na área; e (Redação dada pela PRT GM/MS nº 146 de 26.01.2021)
IV - estabelecer mecanismos para monitoramento de tecnologias novas e emergentes. (Redação dada pela PRT GM/MS nº 146 de 26.01.2021)
Parágrafo único. Para a execução de seus objetivos, a REBRATS observará os princípios da Política Nacional de Gestão de Tecnologias em Saúde - PNGTS, observadas as seguintes diretrizes: (Redação dada pela PRT GM/MS nº 146 de 26.01.2021)
I - a maximização dos benefícios de saúde a serem obtidos com os recursos disponíveis, assegurando o acesso da população a tecnologias efetivas e seguras e em condições de equidade; (Redação dada pela PRT GM/MS nº 146 de 26.01.2021)
II - a busca por qualidade e excelência em ATS no SUS, por meio da conexão entre pesquisa, política e gestão, observada a transparência, independência e rigor metodológico; e (Redação dada pela PRT GM/MS nº 146 de 26.01.2021)
III - a disseminação do conhecimento de forma contínua aos profissionais de saúde e à população. (Redação dada pela PRT GM/MS nº 146 de 26.01.2021)
CAPÍTULO II
DO COMITÊ GESTOR E DA SECRETARIA-EXECUTIVA DA REBRATS
(Redação dada pela PRT GM/MS nº 146 de 26.01.2021)
Seção I
Do Comitê Gestor
(Redação dada pela PRT GM/MS nº 146 de 26.01.2021)
Art. 5º A REBRATS contará com: (Redação dada pela PRT GM/MS nº 146 de 26.01.2021)
I - Comitê Gestor; e (Redação dada pela PRT GM/MS nº 146 de 26.01.2021)
II - Secretaria-Executiva. (Redação dada pela PRT GM/MS nº 146 de 26.01.2021)
Art. 6º O Comitê Gestor da REBRATS é órgão de assessoramento da REBRATS destinado a: (Redação dada pela PRT GM/MS nº 146 de 26.01.2021)
I - estabelecer eixos prioritários relacionados à ATS, que apoiem a implementação da Política Nacional de Gestão de Tecnologias em Saúde; (Redação dada pela PRT GM/MS nº 146 de 26.01.2021)
II - elaborar propostas de ações e atividades da REBRATS; (Redação dada pela PRT GM/MS nº 146 de 26.01.2021)
III - estimular a integração dos NATS da REBRATS; (Redação dada pela PRT GM/MS nº 146 de 26.01.2021)
IV - elaborar o plano de trabalho anual da REBRATS, considerando as disparidades regionais; (Redação dada pela PRT GM/MS nº 146 de 26.01.2021)
V - fomentar a produção, a disseminação e o uso de ATS no âmbito do SUS e da saúde suplementar; (Redação dada pela PRT GM/MS nº 146 de 26.01.2021)
VI - elaborar as normas de organização e funcionamento da REBRATS; e (Redação dada pela PRT GM/MS nº 146 de 26.01.2021)
VII - elaborar seu regimento interno. (Redação dada pela PRT GM/MS nº 146 de 26.01.2021)
Art. 7º O Comitê Gestor da REBRATS será composto por: (Redação dada pela PRT GM/MS nº 146 de 26.01.2021)
I - três representantes da Secretaria de Ciência, Tecnologia, Inovação e Insumos Estratégicos em Saúde, sendo: (Redação dada pela PRT GM/MS nº 146 de 26.01.2021)
a) um representante do Departamento de Gestão e Incorporação de Tecnologias e Inovação em Saúde; (Redação dada pela PRT GM/MS nº 146 de 26.01.2021)
b) um representante do Departamento de Ciência e Tecnologia; e (Redação dada pela PRT GM/MS nº 146 de 26.01.2021)
c) um representante do Departamento de Assistência Farmacêutica e Insumos Estratégicos; (Redação dada pela PRT GM/MS nº 146 de 26.01.2021)
II - um representante da Secretaria de Atenção Primária à Saúde; (Redação dada pela PRT GM/MS nº 146 de 26.01.2021)
III - um representante da Secretaria de Atenção Especializada à Saúde; (Redação dada pela PRT GM/MS nº 146 de 26.01.2021)
IV - um representante da Secretaria de Vigilância em Saúde; (Redação dada pela PRT GM/MS nº 146 de 26.01.2021)
V - um representante do Departamento de Economia da Saúde, Investimentos e Desenvolvimento da Secretaria-Executiva; (Redação dada pela PRT GM/MS nº 146 de 26.01.2021)
VI - um representante Agência Nacional de Vigilância Sanitária; (Redação dada pela PRT GM/MS nº 146 de 26.01.2021)
VII - um representante do Conselho Nacional de Secretarias Municipais de Saúde; (Redação dada pela PRT GM/MS nº 146 de 26.01.2021)
VIII - um representante do Conselho Nacional de Secretários de Saúde; (Redação dada pela PRT GM/MS nº 146 de 26.01.2021)
IX - um representante da Agência Nacional de Saúde Suplementar; e (Redação dada pela PRT GM/MS nº 146 de 26.01.2021)
X - cinco representantes de Núcleos de Avaliação de Tecnologias em Saúde, sendo preferencialmente um de cada região geográfica do País. (Redação dada pela PRT GM/MS nº 146 de 26.01.2021)
§ 1º A coordenação do Comitê Gestor será exercida pelo Departamento de Gestão e Incorporação de Tecnologias e Inovação em Saúde. (Redação dada pela PRT GM/MS nº 146 de 26.01.2021)
§ 2º Cada membro do Comitê Gestor terá um suplente, que o substituirá em suas ausências e impedimentos. (Redação dada pela PRT GM/MS nº 146 de 26.01.2021)
§ 3º Os membros do Comitê Gestor de que tratam os incisos I a IX do caput serão indicados pelos titulares dos órgãos representados. (Redação dada pela PRT GM/MS nº 146 de 26.01.2021)
§ 4º Os membros dos Núcleos de Avaliação de Tecnologias em Saúde serão escolhidos mediante processo eletivo, que será promovido pela secretaria-executiva da REBRATS. (Redação dada pela PRT GM/MS nº 146 de 26.01.2021)
§ 5º Os membros do Comitê Gestor de que trata o caput serão designados pelo Secretário de Ciência, Tecnologia, Inovação e Insumos Estratégicos em Saúde. (Redação dada pela PRT GM/MS nº 146 de 26.01.2021)
§ 6º Os membros do Comitê Gestor terão mandato de dois anos, permitida a recondução e a destituição, a qualquer tempo, a critério da autoridade titular da indicação nos casos previstos nos incisos I a IX do caput. (Redação dada pela PRT GM/MS nº 146 de 26.01.2021)
§ 7º O regimento interno do Comitê Gestor disporá sobre as formas de destituição e substituição dos membros previstos no inciso X do caput. (Redação dada pela PRT GM/MS nº 146 de 26.01.2021)
Art. 8º O Comitê Gestor se reunirá, em caráter ordinário, anualmente, de acordo com calendário previamente por ele aprovado. (Redação dada pela PRT GM/MS nº 146 de 26.01.2021)
§ 1º O Coordenador do Comitê Gestor poderá convocar reunião extraordinária, para tratar de tema específico, por iniciativa própria ou a pedido de qualquer de seus membros, condicionada sua realização à aprovação de, no mínimo, um terço de seus membros. (Redação dada pela PRT GM/MS nº 146 de 26.01.2021)
§ 2º A reunião do Comitê Gestor ocorrerá com a presença de no mínimo 9 (nove) membros. (Redação dada pela PRT GM/MS nº 146 de 26.01.2021)
§ 3º As deliberações do Comitê Gestor serão aprovadas preferencialmente por consenso. (Redação dada pela PRT GM/MS nº 146 de 26.01.2021)
§ 4º Caso não haja consenso, as deliberações do Comitê Gestor serão tomadas pela maioria simples de seus membros. (Redação dada pela PRT GM/MS nº 146 de 26.01.2021)
§ 5º Os membros e convidados do Comitê Gestor que se encontrarem no Distrito Federal se reunirão presencialmente e os membros que se encontrarem em outros entes federativos participarão da reunião preferencialmente por meio de videoconferência. (Redação dada pela PRT GM/MS nº 146 de 26.01.2021)
Art. 9º O Comitê Gestor poderá convidar representantes de órgãos ou entidades públicos ou privados, que atuem profissionalmente em atividades relacionadas à ATS, sempre que entenda necessária a sua colaboração para o pleno alcance dos seus objetivos. (Redação dada pela PRT GM/MS nº 146 de 26.01.2021)
Seção II
Da Secretaria-Executiva
(Redação dada pela PRT GM/MS nº 146 de 26.01.2021)
Art. 10. A Secretaria-Executiva da REBRATS será exercida pelo Departamento de Gestão e Incorporação de Tecnologias e Inovação em Saúde. (Redação dada pela PRT GM/MS nº 146 de 26.01.2021)
Art. 11. Compete à Secretaria-Executiva: (Redação dada pela PRT GM/MS nº 146 de 26.01.2021)
I - praticar atos de gestão técnica e administrativa necessários ao desenvolvimento e manutenção das atividades da REBRATS; (Redação dada pela PRT GM/MS nº 146 de 26.01.2021)
II - sistematizar as informações relativas às atividades da REBRATS; e (Redação dada pela PRT GM/MS nº 146 de 26.01.2021)
III - manter e atualizar o endereço eletrônico da REBRATS na internet. (Redação dada pela PRT GM/MS nº 146 de 26.01.2021)
CAPÍTULO III
DAS DISPOSIÇÕES FINAIS
(Redação dada pela PRT GM/MS nº 146 de 26.01.2021)
Art. 12. A participação dos membros do Comitê Gestor será considerada prestação de serviço público relevante, não remunerado. (Redação dada pela PRT GM/MS nº 146 de 26.01.2021)
Art. 13. As despesas relativas ao funcionamento da REBRATS serão custeados por dotações orçamentárias da União consignadas anualmente no orçamento do Ministério da Saúde, observados os limites de movimentação, de empenho e de pagamento fixados anualmente. (Redação dada pela PRT GM/MS nº 146 de 26.01.2021)
Art. 14. As normas de organização e funcionamento da REBRATS deverão ser publicadas no prazo máximo de 180 (cento e oitenta) dias contados da data da instalação do Comitê Gestor. (Redação dada pela PRT GM/MS nº 146 de 26.01.2021)
Art. 15. (Revogado pela PRT GM/MS nº 146 de 26.01.2021)
ANEXO 1 DO ANEXO XIV
INSTITUIÇÕES-MEMBRO DA REDE BRASILEIRA DE AVALIAÇÃO DE TECNOLOGIAS EM SAÚDE - REBRATS (Origem: PRT MS/GM 2915/2011, Anexo 1)
INSTITUIÇÕES-MEMBRO DA REDE BRASILEIRA DE AVALIAÇÃO DE TECNOLOGIAS EM SAÚDE - REBRATS
INSTITUTOS DE ENSINO E PESQUISA:
1.Centro Cochrane do Brasil da Universidade Federal de São Paulo;
2.Centro Paulista de Economia da Saúde da Universidade Federal de São Paulo;
3.Instituto de Saúde Coletiva da Universidade Federal da Bahia;
4.Instituto de Avaliação de Tecnologias em Saúde da Universidade Federal do Rio Grande do Sul;
5.Departamento de Medicina Preventiva da Faculdade de Medicina da Universidade de São Paulo;
6.Programa de Engenharia Biomédica do Instituto Alberto Luiz Coimbra de Pós-Graduação e Pesquisa de Engenharia/COPPE/UFRJ;
7.Instituto de Medicina Social da Universidade do Estado do Rio de Janeiro;
8.Departamento de Medicina Preventiva e Social da Faculdade de Medicina da Universidade Federal de Minas Gerais;
9.Departamento de Farmácia Social da Faculdade de Farmácia da Universidade Federal de Minas Gerais;
10.Instituto de Ensino e Pesquisa do Hospital do Coração;
11.Escola Nacional de Saúde Pública Sérgio Arouca/FIOCRUZ;
12.Centro de Desenvolvimento Tecnológico em Saúde/FIOCRUZ;
13.Instituto de Patologia Tropical e Saúde Pública da Universidade Federal de Goiás;
14.Faculdade de Ciências da Saúde da Universidade de Brasília;
15.Centro de Ciências da Saúde da Universidade Federal de Pernambuco;
INSTITUIÇÕES GESTORAS:
1. Departamento de Ciência e Tecnologia - DECIT/SCTIE/MS;
2.Agência Nacional de Vigilância Sanitária - ANVISA;
3.Agência Nacional de Saúde Suplementar - ANS;
4.Conselho Nacional de Secretários de Saúde - CONASS;
5.Conselho Nacional de Secretarias Municipais de Saúde - CONASEMS;
NÚCLEOS DE AVALIAÇÃO DE TECNOLOGIAS EM SAÚDE EM HOSPITAIS DE ENSINO - NATS:
1.Hospital Universitário Getúlio Vargas - AM;
2.Complexo Hospitalar Universitário Professor Edgard Santos - BA;
3.Hospital Geral de Fortaleza - CE;
4.Hospital Universitário Walter Cantídio - CE;
5.Hospital de Messejana Dr. Carlos Alberto Studart Gomes - CE;
6.Hospital Universitário de Brasília - DF;
7.Hospital de Base do Distrito Federal - DF;
8.Hospital das Clínicas da Universidade Federal de Goiás - GO;
9.Hospital Universitário da Universidade Federal do Maranhão - MA;
10.Hospital das Clínicas da Universidade Federal de Minas Gerais - MG;
11.Hospital Universitário João de Barros Barreto - PA;
12.Hospital Universitário Oswaldo Cruz - PE;
13.Complexo Hospitalar da Universidade Federal do Rio de Janeiro - RJ;
14.Instituto Nacional de Câncer/INCA - RJ;
15 Instituto Nacional de Cardiologia - RJ;
16.Instituto Nacional de Traumato Ortopedia/INTO - RJ;
17.Instituto Fernandes Figueira da Fundação Oswaldo Cruz/IFF/FIOCRUZ - RJ;
18.Hospital Universitário Onofre Lopes - RN;
19.Grupo Hospitalar Conceição - GHC - RS;
20.Hospital de Clínicas de Porto Alegre - RS;
21.Hospital das Clínicas da Faculdade de Medicina da Universidade de São Paulo - HC/FMUSP - SP;
22.Hospital das Clínicas da Faculdade de Medicina de Botucatu - UNESP - SP;
23.Hospital das Clínicas da Faculdade de Medicina de Ribeirão Preto da USP - SP; e
24.Hospital das Clínicas da UNICAMP - SP.
ANEXO XV
Redes Nacionais de Pesquisa em Saúde (RNPS) (Origem: PRT MS/GM 137/2014)
Art. 1º Este Anexo dispõe sobre as Redes Nacionais de Pesquisa em Saúde (RNPS). (Origem: PRT MS/GM 137/2014, Art. 1º)
Art. 2º As RNPS são articulações cooperativas entre instituições de ciência, tecnologia, inovação e produção em saúde, públicas e privadas, e pesquisadores, que visam o desenvolvimento científico e tecnológico que priorize as necessidades e demandas do Sistema Único de Saúde (SUS). (Origem: PRT MS/GM 137/2014, Art. 2º)
Art. 3º As RNPS adotarão os princípios da Política Nacional de Ciência Tecnologia e Inovação em Saúde, orientando-se pelo compromisso ético e social de contribuir para a melhoria das condições de saúde da população brasileira. (Origem: PRT MS/GM 137/2014, Art. 3º)
Art. 4º Caberá à Secretaria de Ciência, Tecnologia e Insumos Estratégicos (SCTIE/MS) a articulação com os Ministérios da Ciência, Tecnologia, Inovações e Comunicações, da Educação (MEC), da Indústria, Comércio Exterior e Serviços, suas entidades vinculadas e demais unidades da Administração Pública Direta e Indireta nos campos da ciência, tecnologia e inovação, para participarem nas atividades das RNPS, sempre que for pertinente em razão de suas funções e atribuições. (Origem: PRT MS/GM 137/2014, Art. 4º)
Art. 5º A instituição e regulamentação de cada RNPS será realizada por ato normativo específico do Ministro de Estado da Saúde, que atenderá as disposições de parecer técnico apresentado pela SCTIE/MS. (Origem: PRT MS/GM 137/2014, Art. 5º)
Parágrafo Único. O ato e o parecer técnico de que trata o "caput" disporá obrigatoriamente sobre: (Origem: PRT MS/GM 137/2014, Art. 5º, Parágrafo Único)
I - os objetivos e atribuições da Rede; (Origem: PRT MS/GM 137/2014, Art. 5º, Parágrafo Único, I)
II - a composição da Rede; (Origem: PRT MS/GM 137/2014, Art. 5º, Parágrafo Único, II)
III - os critérios e procedimentos de inclusão e exclusão de membros da Rede; (Origem: PRT MS/GM 137/2014, Art. 5º, Parágrafo Único, III)
IV - as formas de representação dos membros da Rede; (Origem: PRT MS/GM 137/2014, Art. 5º, Parágrafo Único, IV)
V - os fluxos de trabalho no âmbito da Rede; (Origem: PRT MS/GM 137/2014, Art. 5º, Parágrafo Único, V)
VI - a instituição, atribuições e funcionamento do Comitê Gestor da Rede; e (Origem: PRT MS/GM 137/2014, Art. 5º, Parágrafo Único, VI)
VII - as atribuições dos Coordenadores da Rede. (Origem: PRT MS/GM 137/2014, Art. 5º, Parágrafo Único, VII)
Art. 6º Um vez instituída a respectiva RNPS pelo ato normativo específico de que trata o art. 5º, será facultado à mesma elaborar, conjuntamente com o Departamento de Ciência e Tecnologia (DECIT/SCTIE/MS), regimento interno para detalhar o seu funcionamento, observadas as disposições constantes do ato normativo que a instituiu. (Origem: PRT MS/GM 137/2014, Art. 6º)
Parágrafo Único. O regimento interno de que trata o "caput" deverá ser homologado por ato específico do Secretário de Ciência, Tecnologia e Insumos Estratégicos. (Origem: PRT MS/GM 137/2014, Art. 6º, Parágrafo Único)
Art. 7º Ficam constituídas com a edição deste Anexo as seguintes RNPS: (Origem: PRT MS/GM 137/2014, Art. 7º)
I - Rede Nacional de Terapia Celular (RNTC); (Origem: PRT MS/GM 137/2014, Art. 7º, I)
II - (Revogado pela PRT GM/MS nº 3.136 de 27.07.2022)
III - (Revogado pela PRT GM/MS nº 3.136 de 27.07.2022)
IV - Rede Nacional de Pesquisas em Acidente Vascular Cerebral (RNPAVC); (Origem: PRT MS/GM 137/2014, Art. 7º, IV)
V - (Revogado pela PRT GM/MS nº 3.136 de 27.07.2022)
VI - (Revogado pela PRT GM/MS nº 3.136 de 27.07.2022)
Parágrafo Único. A constituição das RNPS de que trata o "caput" não prejudica a edição do ato de regulamentação de que trata o art. 5º. (Origem: PRT MS/GM 137/2014, Art. 7º, Parágrafo Único)
Art. 8º Já se encontram constituídas e regulamentadas com base no Anexo XVII e no Anexo XIV , respectivamente, a: (Origem: PRT MS/GM 137/2014, Art. 8º)
I - (Revogado pela PRT GM/MS nº 3.136 de 27.07.2022)
II - Rede Brasileira de Avaliação de Tecnologias em Saúde (REBRATS). (Origem: PRT MS/GM 137/2014, Art. 8º, II)
Parágrafo Único. As disposições deste Anexo não prejudicam a instituição e regulamentação das RNPS de que tratam os incisos I e II do "caput", nos termos dispostos no Anexo XVII e no Anexo XIV . (Origem: PRT MS/GM 137/2014, Art. 8º, Parágrafo Único)
ANEXO XVI
Rede Nacional de Pesquisa sobre Política de Saúde (RNPPS) (Origem: PRT MS/GM 193/2014)
(Revogado pela PRT GM/MS nº 3.136 de 27.07.2022)
ANEXO XVII
Rede Nacional de Pesquisa Clínica (RNPC) em Hospitais de Ensino (Origem: PRT MS/GM 794/2011)
(Revogado pela PRT GM/MS nº 3.136 de 27.07.2022)
ANEXO 1 DO ANEXO XVII
INSTITUIÇÕES PERTENCENTES À REDE NACIONAL DE PESQUISA CLÍNICA (Origem: PRT MS/GM 794/2011, Anexo 1)
(Revogado pela PRT GM/MS nº 3.136 de 27.07.2022)
ANEXO XVIII
Rede Nacional de Pesquisa Clínica em Câncer (RNPCC) (Origem: PRT MS/GM 192/2014)
(Revogado pela PRT GM/MS nº 3.136 de 27.07.2022)
ANEXO XIX
Rede Nacional de Pesquisa em Doenças Cardiovasculares (RNPDC) (Origem: PRT MS/GM 190/2014)
(Revogado pela PRT GM/MS nº 3.136 de 27.07.2022)
ANEXO XX
Rede Nacional de Terapia Celular (RNTC) (Origem: PRT MS/GM 194/2014)
Art. 1º Fica instituída a Rede Nacional de Terapia Celular (RNTC), composta por instituições de ciência, tecnologia, inovação e produção em saúde, públicas e privadas. (Origem: PRT MS/GM 194/2014, Art. 1º)
Art. 2º Constituem-se objetivos da RNTC: (Origem: PRT MS/GM 194/2014, Art. 2º)
I - estruturar o esforço nacional de pesquisa em terapia celular por meio do trabalho em rede dos grupos de pesquisa integrantes da RNTC; (Origem: PRT MS/GM 194/2014, Art. 2º, I)
II - fortalecer a infraestrutura de pesquisa existente no país em terapia celular, otimizando os recursos humanos e materiais disponíveis; (Origem: PRT MS/GM 194/2014, Art. 2º, II)
III - induzir a busca de novas parcerias, tendo por objetivo o aumento da eficiência e da competitividade institucional; e (Origem: PRT MS/GM 194/2014, Art. 2º, III)
IV - estimular as equipes de pesquisa em terapia celular a produzirem um sistema de acesso comum aos dados produzidos pelas pesquisas que envolvem esta temática. (Origem: PRT MS/GM 194/2014, Art. 2º, IV)
Parágrafo Único. O efetivo comprometimento das unidades integrantes da RNTC deverá, em qualquer circunstância, sustentar-se em dois princípios: (Origem: PRT MS/GM 194/2014, Art. 2º, Parágrafo Único)
I - as relações institucionais entre os centros de pesquisa que compõem a RNTC e os contratadores de seus serviços; e (Origem: PRT MS/GM 194/2014, Art. 2º, Parágrafo Único, I)
II - as necessidades de realização de pesquisas que, do ponto de vista do Ministério da Saúde, forem consideradas prioritárias ao SUS. (Origem: PRT MS/GM 194/2014, Art. 2º, Parágrafo Único, II)
Art. 3º Fica instituído, no âmbito do Ministério da Saúde, o Comitê Gestor da RNTC, com o objetivo de programar as ações, coordenar e supervisionar a execução das atividades técnicas e administrativas que se fizerem necessárias para o bom funcionamento da RNTC, com regulamento próprio. (Origem: PRT MS/GM 194/2014, Art. 3º)
Art. 4º Ao Comitê Gestor compete: (Origem: PRT MS/GM 194/2014, Art. 4º)
I - estabelecer diretrizes que subsidiem políticas relativas à realização de pesquisas na área de atuação da RNTC; (Origem: PRT MS/GM 194/2014, Art. 4º, I)
II - propor, aprovar e alterar os procedimentos de cooperação das unidades da RNTC; (Origem: PRT MS/GM 194/2014, Art. 4º, II)
III - definir critérios para admissão e exclusão de unidades na RNTC; (Origem: PRT MS/GM 194/2014, Art. 4º, III)
IV - estimular a integração das atividades de pesquisa no âmbito da RNTC; e (Origem: PRT MS/GM 194/2014, Art. 4º, IV)
V - delinear o planejamento orçamentário da RNTC. (Origem: PRT MS/GM 194/2014, Art. 4º, V)
Art. 5º O Comitê Gestor da RNTC será composto por representantes, titular e suplente, dos órgãos e entidades a seguir relacionados: (Origem: PRT MS/GM 194/2014, Art. 5º)
I - 1 (um) representante do Departamento de Ciência e Tecnologia da Secretaria de Ciência, Tecnologia e Insumos Estratégicos do Ministério da Saúde (DECIT/SCTIE/MS), que convocará as reuniões do Comitê Gestor; (Origem: PRT MS/GM 194/2014, Art. 5º, I)
II - 1 (um) representante do CNPq/MCTI; (Origem: PRT MS/GM 194/2014, Art. 5º, II)
III - 1 (um) representante da CAPES/MEC; (Origem: PRT MS/GM 194/2014, Art. 5º, III)
IV - 1 (um) representante da ANVISA; (Origem: PRT MS/GM 194/2014, Art. 5º, IV)
V - 1 (um) representante dos Centros de Tecnologia Celular (CTC); e (Origem: PRT MS/GM 194/2014, Art. 5º, V)
VI - 1 (um) representante designado pela RNTC. (Origem: PRT MS/GM 194/2014, Art. 5º, VI)
§ 1º Os representantes, titulares e suplentes, serão indicados pelos dirigentes de seus respectivos órgãos e entidades à Coordenação do Comitê Gestor, no prazo de 30 (trinta) dias contado da data de publicação da Portaria nº 194/GM/MS, de 31 de janeiro de 2014. (Origem: PRT MS/GM 194/2014, Art. 5º, § 1º)
§ 2º As reuniões do Comitê Gestor serão coordenadas pelo representante do DECIT/SCTIE/MS e, na sua ausência, por qualquer um dos membros titulares, segundo sua indicação. (Origem: PRT MS/GM 194/2014, Art. 5º, § 2º)
Art. 6º O Comitê Gestor poderá convocar entidades ou pessoas do setor público e privado, que atuem profissionalmente em atividades relacionadas à matéria, sempre que entenda necessária a sua colaboração para o pleno alcance dos seus objetivos. (Origem: PRT MS/GM 194/2014, Art. 6º)
Art. 7º As funções dos membros do Comitê Gestor não serão remuneradas e seu exercício será considerado de serviço público relevante. (Origem: PRT MS/GM 194/2014, Art. 7º)
Art. 8º O Comitê Gestor indicará um centro coordenador, por um período de 3 (três) anos, como órgão de articulação, gestão das atividades da rede e operacionalização das políticas estratégicas e das prioridades de pesquisa em saúde, passível de renovação. (Origem: PRT MS/GM 194/2014, Art. 8º)
Art. 9º O Comitê Gestor elaborará, conjuntamente com o Departamento de Ciência e Tecnologia (DECIT/SCTIE/MS), o regimento interno da Rede no prazo máximo de 90 (noventa) dias contado a partir da data de sua instalação. (Origem: PRT MS/GM 194/2014, Art. 9º)
§ 1º O Regimento Interno que trata o "caput" deverá ser apreciado quanto ao atendimento à Política Nacional de Saúde e homologado por ato específico do Secretário de Ciência, Tecnologia e Insumos Estratégicos. (Origem: PRT MS/GM 194/2014, Art. 9º, § 1º)
§ 2º O Regimento Interno deverá dispor, dentre outros, obrigatoriamente sobre: (Origem: PRT MS/GM 194/2014, Art. 9º, § 2º)
I - os critérios e procedimentos de inclusão e exclusão de membros da RNTC; (Origem: PRT MS/GM 194/2014, Art. 9º, § 2º, I)
II - as formas de representação dos membros da RNTC; e (Origem: PRT MS/GM 194/2014, Art. 9º, § 2º, II)
III - os fluxos de trabalho no âmbito da RNTC. (Origem: PRT MS/GM 194/2014, Art. 9º, § 2º, III)
ANEXO XXI
Rede Nacional de Pesquisas em Doenças Negligenciadas (RNPDN) (Origem: PRT MS/GM 191/2014)
(Revogado pela PRT GM/MS nº 3.136 de 27.07.2022)
ANEXO XXII
Rede Nacional de Pesquisas em Acidente Vascular Cerebral (RNPAVC) (Origem: PRT MS/GM 195/2014)
Art. 1º Fica instituída a Rede Nacional de Pesquisas em Acidente Vascular Cerebral (RNPAVC), composta por instituições de ciência, tecnologia, inovação e produção em saúde, públicas e privadas. (Origem: PRT MS/GM 195/2014, Art. 1º)
Art. 2º Constituem-se objetivos da RNPAVC: (Origem: PRT MS/GM 195/2014, Art. 2º)
I - propor, implementar e acompanhar pesquisas colaborativas entre as instituições de ensino e pesquisa em acidentes vasculares cerebrais (AVC); (Origem: PRT MS/GM 195/2014, Art. 2º, I)
II - capacitar técnica e cientificamente no âmbito acadêmico e dos serviços de saúde; e (Origem: PRT MS/GM 195/2014, Art. 2º, II)
III - produzir, sistematizar e difundir conhecimentos voltados à melhoria da qualidade da prevenção, tratamento e promoção da saúde com foco no AVC. (Origem: PRT MS/GM 195/2014, Art. 2º, III)
Parágrafo Único. O efetivo comprometimento das unidades integrantes da Rede deverá, em qualquer circunstância, sustentar-se em dois princípios: (Origem: PRT MS/GM 195/2014, Art. 2º, Parágrafo Único)
I - as relações institucionais entre os centros de pesquisa que compõem a RNPAVC e os contratadores de seus serviços; e (Origem: PRT MS/GM 195/2014, Art. 2º, Parágrafo Único, I)
II - as necessidades de realização de pesquisas que, do ponto de vista do Ministério da Saúde, forem consideradas prioritárias ao SUS. (Origem: PRT MS/GM 195/2014, Art. 2º, Parágrafo Único, II)
Art. 3º Fica instituído, no âmbito do Ministério da Saúde, o Comitê Gestor da RNPAVC, com o objetivo de programar as ações, coordenar e supervisionar a execução das atividades técnicas e administrativas que se fizerem necessárias para o bom funcionamento da RNPAVC e suas sub-redes, com regulamento próprio. (Origem: PRT MS/GM 195/2014, Art. 3º)
Art. 4º Ao Comitê Gestor compete: (Origem: PRT MS/GM 195/2014, Art. 4º)
I - estabelecer diretrizes que subsidiem políticas relativas à realização de pesquisas na área de atuação da RNPAVC; (Origem: PRT MS/GM 195/2014, Art. 4º, I)
II - propor, aprovar e alterar os procedimentos de cooperação das unidades da RNPAVC; (Origem: PRT MS/GM 195/2014, Art. 4º, II)
III - definir critérios para admissão e exclusão de unidades na RNPAVC; (Origem: PRT MS/GM 195/2014, Art. 4º, III)
IV - estimular a integração das atividades de pesquisa no âmbito da RNPAVC; e (Origem: PRT MS/GM 195/2014, Art. 4º, IV)
V - delinear o planejamento orçamentário da RNPAVC. (Origem: PRT MS/GM 195/2014, Art. 4º, V)
Art. 5º O Comitê Gestor da RNPAVC será composto por representantes, titular e suplente, dos órgãos e entidades a seguir relacionados: (Origem: PRT MS/GM 195/2014, Art. 5º)
I - 1 (um) representante do Departamento de Ciência e Tecnologia da Secretaria de Ciência, Tecnologia e Insumos Estratégicos do Ministério da Saúde (DECIT/SCTIE/MS), que convocará as reuniões do Comitê Gestor; (Origem: PRT MS/GM 195/2014, Art. 5º, I)
II - 1 (um) representante do CNPq/MCTI; (Origem: PRT MS/GM 195/2014, Art. 5º, II)
III - 1 (um) representante do Ministério da Saúde ou de suas agências/institutos que esteja diretamente vinculado à temática; (Origem: PRT MS/GM 195/2014, Art. 5º, III)
IV - 1 (um) representante da RNPAVC. (Origem: PRT MS/GM 195/2014, Art. 5º, IV)
§ 1º Os representantes, titulares e suplentes, serão indicados pelos dirigentes de seus respectivos órgãos e entidades à Coordenação do Comitê Gestor, no prazo de 30 (trinta) dias contado da data de publicação da Portaria nº 195/GM/MS, de 31 de janeiro de 2014. (Origem: PRT MS/GM 195/2014, Art. 5º, § 1º)
§ 2º As reuniões do Comitê Gestor serão coordenadas pelo representante do DECIT/SCTIE/MS e, na sua ausência, por qualquer um dos membros titulares, segundo sua indicação. (Origem: PRT MS/GM 195/2014, Art. 5º, § 2º)
Art. 6º O Comitê Gestor poderá convocar entidades ou pessoas do setor público e privado, que atuem profissionalmente em atividades relacionadas à matéria, sempre que entenda necessária a sua colaboração para o pleno alcance dos seus objetivos. (Origem: PRT MS/GM 195/2014, Art. 6º)
Art. 7º As funções dos membros do Comitê Gestor não serão remuneradas e seu exercício será considerado de serviço público relevante. (Origem: PRT MS/GM 195/2014, Art. 7º)
Art. 8º O Comitê Gestor indicará um centro coordenador, por um período de 3 (três) anos, como órgão de articulação, gestão das atividades da Rede e operacionalização das políticas estratégicas e das prioridades de pesquisa em saúde, passível de renovação. (Origem: PRT MS/GM 195/2014, Art. 8º)
Art. 9º O Comitê Gestor elaborará, conjuntamente com o Departamento de Ciência e Tecnologia (DECIT/SCTIE/MS), o regimento interno da Rede no prazo máximo de 90 (noventa) dias contado a partir da data de sua instalação. (Origem: PRT MS/GM 195/2014, Art. 9º)
§ 1º O Regimento Interno que trata o "caput" deverá ser apreciado quanto ao atendimento à Política Nacional de Saúde e homologado por ato específico do Secretário de Ciência, Tecnologia e Insumos Estratégicos. (Origem: PRT MS/GM 195/2014, Art. 9º, § 1º)
§ 2º O Regimento Interno deverá dispor, dentre outros, obrigatoriamente sobre: (Origem: PRT MS/GM 195/2014, Art. 9º, § 2º)
I - os critérios e procedimentos de inclusão e exclusão de membros da RNPAVC; (Origem: PRT MS/GM 195/2014, Art. 9º, § 2º, I)
II - as formas de representação dos membros da RNPAVC; e (Origem: PRT MS/GM 195/2014, Art. 9º, § 2º, II)
III - os fluxos de trabalho no âmbito da RNPAVC. (Origem: PRT MS/GM 195/2014, Art. 9º, § 2º, III)
ANEXO XXIII
Rede Nacional de Especialistas em Zika e Doenças Correlatas (RENEZIKA) (Origem: PRT MS/GM 1046/2016)
(Revogado pela PRT GM/MS nº 3.136 de 27.07.2022)
ANEXO XXIV
Rede Interagencial de Informações para a Saúde (RIPSA) (Origem: PRT MS/GM 495/2006)
CAPÍTULO I
DAS DISPOSIÇÕES GERAIS
Art. 1º Fica instituída a Rede Interagencial de Informações para a Saúde (RIPSA), com a finalidade de contribuir com a definição, produção e análise de dados, de informações e de indicadores relativos às condições de saúde e seus determinantes. (Redação dada pela PRT GM/MS nº 545 de 16.02.2022)
Parágrafo único. A RIPSA é composta por instituições governamentais e não governamentais voltadas à geração, análise e disseminação de dados e indicadores aplicados às políticas públicas de saúde no Brasil. (Redação dada pela PRT GM/MS nº 545 de 16.02.2022)
Art. 2º A RIPSA tem por objetivos: (Redação dada pela PRT GM/MS nº 545 de 16.02.2022)
I - estabelecer um conjunto de indicadores básicos sobre as condições de saúde e seus determinantes, a partir de informações facilmente acessíveis pelos usuários e construídas mediante processo de pactuação interinstitucional; (Redação dada pela PRT GM/MS nº 545 de 16.02.2022)
II - propor mecanismos para o aperfeiçoamento contínuo da definição, produção, conhecimento, padronização, disseminação e publicização de dados e informações em saúde; (Redação dada pela PRT GM/MS nº 545 de 16.02.2022)
III - promover o intercâmbio com outros sistemas especializados de informação da administração pública direta e indireta; (Redação dada pela PRT GM/MS nº 545 de 16.02.2022)
IV - contribuir com a elaboração de estudos relevantes para a compreensão da situação de saúde e do quadro sanitário brasileiro; (Redação dada pela PRT GM/MS nº 545 de 16.02.2022)
V - fomentar mecanismos indutores de fortalecimento e de aprimoramento da gestão da informação em saúde para o apoio aos processos decisórios no âmbito do Sistema Único de Saúde (SUS); e (Redação dada pela PRT GM/MS nº 545 de 16.02.2022)
VI - promover ações de intercâmbio de conhecimentos que aprimorem a análise da situação de saúde, a gestão da informação, o planejamento, o monitoramento e a avaliação da saúde da população brasileira. (Redação dada pela PRT GM/MS nº 545 de 16.02.2022)
Art. 3º A RIPSA será composta pelos seguintes órgãos e instituições governamentais e não governamentais: (Redação dada pela PRT GM/MS nº 545 de 16.02.2022)
I - Ministério da Saúde (MS); (Redação dada pela PRT GM/MS nº 1.915 de 27.06.2022)
II - Conselho Nacional de Secretários de Saúde (CONASS); (Redação dada pela PRT GM/MS nº 1.915 de 27.06.2022)
III - Conselho Nacional de Secretarias Municipais de Saúde (CONASEMS); (Redação dada pela PRT GM/MS nº 1.915 de 27.06.2022)
IV - Instituto Brasileiro de Geografia e Estatística (IBGE); (Redação dada pela PRT GM/MS nº 1.915 de 27.06.2022)
V - Instituto de Pesquisa Econômica Aplicada (IPEA); (Redação dada pela PRT GM/MS nº 1.915 de 27.06.2022)
VI - organismos internacionais envolvidos na produção, análise e disseminação de dados e indicadores de saúde; (Redação dada pela PRT GM/MS nº 1.915 de 27.06.2022)
VII - instituições de ensino e pesquisa públicas ou privadas sem fins lucrativos que realizem, há mais de dez anos, estudos e pesquisas no campo do monitoramento e da avaliação de indicadores em saúde e para a saúde; e (Redação dada pela PRT GM/MS nº 545 de 16.02.2022)
VIII - instituições públicas ou privadas sem fins lucrativos que representem segmentos técnicos e científicos, envolvidas na produção, análise e disseminação de dados e indicadores de saúde. (Redação dada pela PRT GM/MS nº 545 de 16.02.2022)
§ 1º A RIPSA será coordenada pelo Departamento de Monitoramento, Avaliação e Disseminação de Dados e Informações Estratégicas em Saúde da Secretaria-Executiva do Ministério da Saúde (DEMAS/SE/MS). (Redação dada pela PRT GM/MS nº 1.915 de 27.06.2022)
§ 2º Cada instituição participante indicará dois representantes para integrar a RIPSA, sendo um titular e um suplente. (Redação dada pela PRT GM/MS nº 545 de 16.02.2022)
§ 3º As instituições previstas nos incisos VI, VII e VIII do caput serão convidadas pela coordenação da RIPSA, após análise e aprovação da Secretaria Técnica da Rede, conforme os critérios estabelecidos em seu regimento interno. (Redação dada pela PRT GM/MS nº 1.915 de 27.06.2022)
Art. 4º A RIPSA atuará por meio de núcleos temáticos para o aperfeiçoamento contínuo dos indicadores, bem como para o aprofundamento da análise de questões metodológicas e operacionais relacionadas ao trabalho da Rede, os quais serão coordenados pela Secretaria Técnica. (Redação dada pela PRT GM/MS nº 545 de 16.02.2022)
Parágrafo único. Os núcleos temáticos serão constituídos a partir das seguintes categorias: (Redação dada pela PRT GM/MS nº 545 de 16.02.2022)
I - demográfica; (Redação dada pela PRT GM/MS nº 545 de 16.02.2022)
II - socioeconômica; (Redação dada pela PRT GM/MS nº 545 de 16.02.2022)
III - mortalidade; (Redação dada pela PRT GM/MS nº 545 de 16.02.2022)
IV - morbidade e fatores de risco; (Redação dada pela PRT GM/MS nº 545 de 16.02.2022)
V - recursos em saúde; (Redação dada pela PRT GM/MS nº 545 de 16.02.2022)
VI - cobertura em saúde; (Redação dada pela PRT GM/MS nº 545 de 16.02.2022)
VII - gestão em saúde; e (Redação dada pela PRT GM/MS nº 545 de 16.02.2022)
VIII - outros temas interdisciplinares e prioritários em saúde pública. (Redação dada pela PRT GM/MS nº 545 de 16.02.2022)
Art. 5º A Secretaria Técnica da RIPSA será composta por um representante dos seguintes órgãos e entidades: (Redação dada pela PRT GM/MS nº 545 de 16.02.2022)
I - Secretaria-Executiva do Ministério da Saúde (SE/MS), por intermédio do Departamento de Monitoramento, Avaliação e Disseminação de Dados e Informações Estratégicas em Saúde (DEMAS/SE/MS), que a coordenará; (Redação dada pela PRT GM/MS nº 1.915 de 27.06.2022)
II - Organização Pan-Americana da Saúde (OPAS); (Redação dada pela PRT GM/MS nº 1.915 de 27.06.2022)
III - Conselho Nacional de Secretários de Saúde (CONASS); e (Redação dada pela PRT GM/MS nº 1.915 de 27.06.2022)
IV - Conselho Nacional de Secretarias Municipais de Saúde (CONASEMS). (Redação dada pela PRT GM/MS nº 1.915 de 27.06.2022)
Parágrafo único. Cada representante da Secretaria Técnica da RIPSA terá um suplente, que o substituirá em suas ausências e impedimentos. (Redação dada pela PRT GM/MS nº 1.915 de 27.06.2022)
Art. 6º Compete à Secretaria Técnica da RIPSA: (Redação dada pela PRT GM/MS nº 545 de 16.02.2022)
I - apoiar a coordenação-geral da RIPSA; (Redação dada pela PRT GM/MS nº 545 de 16.02.2022)
II - analisar e aprovar os pedidos de inclusão de instituições previstas nos incisos VI, VII e VIII do art. 3º, observado o disposto no regimento interno; (Redação dada pela PRT GM/MS nº 1.915 de 27.06.2022)
III - propor e acompanhar os procedimentos pertinentes ao planejamento operacional da Rede; (Redação dada pela PRT GM/MS nº 545 de 16.02.2022)
IV - promover mecanismos que viabilizem as propostas e recomendações da RIPSA; (Redação dada pela PRT GM/MS nº 545 de 16.02.2022)
V - manter a interlocução com os núcleos temáticos de que dispõe o art. 4º; (Redação dada pela PRT GM/MS nº 545 de 16.02.2022)
VI - convocar as reuniões da Rede; (Redação dada pela PRT GM/MS nº 1.915 de 27.06.2022)
VII - prestar apoio técnico e administrativo à RIPSA; (Redação dada pela PRT GM/MS nº 545 de 16.02.2022)
VIII - analisar e aprovar as propostas de alteração da estrutura da RIPSA, observado o disposto no regimento interno; (Redação dada pela PRT GM/MS nº 1.915 de 27.06.2022)
IX - convidar, eventualmente, especialistas de outros órgãos e entidades, públicas ou privadas, que tenham renomado saber e competência técnica ou científica nos temas específicos de debate, para participar das reuniões da Rede; e (Redação dada pela PRT GM/MS nº 545 de 16.02.2022)
X - solicitar a participação de unidades do Ministério da Saúde e de especialistas de outros órgãos e entidades, de acordo com o tema a ser tratado na Rede. (Redação dada pela PRT GM/MS nº 545 de 16.02.2022)
§ 1º A Secretaria Técnica da RIPSA se reunirá, em caráter ordinário, a cada dois meses e em caráter extraordinário, sempre que convocado por sua coordenação. (Redação dada pela PRT GM/MS nº 1.915 de 27.06.2022)
§ 2º O quórum de reunião da Secretaria Técnica da RIPSA é de maioria simples dos membros e o quórum de aprovação é de maioria dos presentes. (Redação dada pela PRT GM/MS nº 1.915 de 27.06.2022)
§ 3º Em caso de empate, além do voto ordinário, a coordenação da Secretaria Técnica da RIPSA exercerá o voto de qualidade. (Redação dada pela PRT GM/MS nº 1.915 de 27.06.2022)
Art. 6º-A Compete à coordenação da Secretaria Técnica da RIPSA: (Redação dada pela PRT GM/MS nº 1.915 de 27.06.2022)
I - coordenar as reuniões da Rede; (Redação dada pela PRT GM/MS nº 1.915 de 27.06.2022)
II - elaborar o regimento interno da RIPSA; e (Redação dada pela PRT GM/MS nº 1.915 de 27.06.2022)
III - decidir e deliberar sobre as hipóteses não previstas nesta Portaria. (Redação dada pela PRT GM/MS nº 1.915 de 27.06.2022)
Parágrafo único. O regimento interno de que dispõe o inciso II do caput será elaborado em até 60 (sessenta) dias após a data de publicação desta Portaria, apresentado na Rede para conhecimento e anuência dos participantes e publicado no sítio eletrônico do Ministério da Saúde. (Redação dada pela PRT GM/MS nº 1.915 de 27.06.2022)
Art. 6º-B A participação na RIPSA e em suas estruturas de funcionamento será considerada como de relevante interesse público e não será remunerada. (Redação dada pela PRT GM/MS nº 1.915 de 27.06.2022)
CAPÍTULO II
DO COMITÊ GESTOR DO INQUÉRITO NACIONAL DE SAÚDE (INS)
Art. 7º Fica instituído, no âmbito do Ministério da Saúde, o Comitê Gestor com a finalidade de planejar e coordenar a criação do Inquérito Nacional de Saúde (INS). (Origem: PRT MS/GM 1811/2009, Art. 1º)
Art. 8º Caberá ao Comitê Gestor: (Origem: PRT MS/GM 1811/2009, Art. 2º)
I - estabelecer as diretrizes gerais, planejar, organizar, fazer os levantamentos referentes às informações sobre inquéritos populacionais de saúde já realizados pelo Ministério da Saúde e aprovar o programa de trabalho a ser desenvolvido para a realização do INS; (Origem: PRT MS/GM 1811/2009, Art. 2º, I)
II - solicitar às diversas áreas do Ministério da Saúde que apresentem as suas necessidades de informação para que se possa compor os objetos, a serem pesquisados no Inquérito Nacional de Saúde; (Origem: PRT MS/GM 1811/2009, Art. 2º, II)
III - selecionar os objetos de pesquisa no INS; (Origem: PRT MS/GM 1811/2009, Art. 2º, III)
IV - contatar o Instituto Brasileiro de Geografia e Estatística (IBGE) para realizar em conjunto com o Ministério da Saúde a execução da pesquisa do INS; (Origem: PRT MS/GM 1811/2009, Art. 2º, IV)
V - estabelecer interlocução junto aos Institutos de Ensino e Pesquisa e Universidades para levantar as experiências acumuladas em Inquéritos por eles gerenciados; (Origem: PRT MS/GM 1811/2009, Art. 2º, V)
VI - articular com a Rede Interagencial de Informação para a Saúde (RIPSA) o planejamento e realização do INS; (Origem: PRT MS/GM 1811/2009, Art. 2º, VI)
VII - definir plano de trabalho e cronograma para a realização do INS; e (Origem: PRT MS/GM 1811/2009, Art. 2º, VII)
VIII - propor e viabilizar formas de disseminação e uso das informações geradas a partir da sistematização elaborada pelo Comitê Gestor. (Origem: PRT MS/GM 1811/2009, Art. 2º, VIII)
Art. 9º O Comitê Gestor será composto por representantes, titulares e suplentes, dos seguintes órgãos e entidade do Ministério da Saúde, sob a coordenação do primeiro: (Origem: PRT MS/GM 1811/2009, Art. 3º)
I - Secretaria de Vigilância em Saúde (SVS); (Origem: PRT MS/GM 1811/2009, Art. 3º, I)
II - Secretaria de Ciência, Tecnologia e Insumos Estratégicos (SCTIE); (Origem: PRT MS/GM 1811/2009, Art. 3º, II)
III - Secretaria-Executiva (SE); e (Origem: PRT MS/GM 1811/2009, Art. 3º, III)
IV - Fundação Oswaldo Cruz (FIOCRUZ). (Origem: PRT MS/GM 1811/2009, Art. 3º, IV)
Parágrafo Único. Os membros, titulares e suplentes, do Comitê deverão ser indicados respectivamente pelos órgãos e entidade, à coordenação do Comitê. (Origem: PRT MS/GM 1811/2009, Art. 3º, Parágrafo Único)
Art. 10. O Comitê poderá convidar entidades ou pessoas do setor público e privado, que atuem profissionalmente em atividades relacionadas ao objeto deste Capítulo, sempre que entenda necessária a sua colaboração para o pleno alcance dos seus objetivos. (Origem: PRT MS/GM 1811/2009, Art. 4º)
Art. 11. As funções dos membros do Comitê não serão remuneradas e seu exercício será considerado serviço público relevante. (Origem: PRT MS/GM 1811/2009, Art. 5º)
ANEXO XXV
Políticas Informadas por Evidências (EVIDENCE-INFORMED POLICY NETWORK – EVIPNET) (Origem: PRT MS/GM 2363/2009)
Art. 1º Fica instituído o Conselho Consultivo do Projeto EVIPNet Brasil, com a finalidade de propor temas, estabelecer prioridades, elaborar plano de trabalho, estabelecer metodologias, validar sumários executivos de evidências e avaliar resultados para aperfeiçoamento e sustentabilidade da rede. (Origem: PRT MS/GM 2363/2009, Art. 1º)
Art. 2º Compõem o Conselho Consultivo as seguintes instituições, que designarão um representante titular e respectivo suplente: (Origem: PRT MS/GM 2363/2009, Art. 2º)
I - Ministério da Saúde: (Origem: PRT MS/GM 2363/2009, Art. 2º, I)
a) Secretaria de Ciência, Tecnologia e Insumos Estratégicos (SCTIE), por meio do Departamento de Ciência e Tecnologia; (Origem: PRT MS/GM 2363/2009, Art. 2º, I, a) (com redação dada pela PRT MS/GM 2001/2013)
b) Secretaria-Executiva (SE); (Origem: PRT MS/GM 2363/2009, Art. 2º, I, b) (com redação dada pela PRT MS/GM 2001/2013)
c) Secretaria de Vigilância em Saúde (SVS); (Origem: PRT MS/GM 2363/2009, Art. 2º, I, c) (com redação dada pela PRT MS/GM 2001/2013)
d) Secretaria de Gestão Estratégica e Participativa (SGEP); (Origem: PRT MS/GM 2363/2009, Art. 2º, I, d) (dispositivo acrescentado pela PRT MS/GM 2001/2013)
e) Secretaria de Atenção à Saúde(SAS); (Origem: PRT MS/GM 2363/2009, Art. 2º, I, e) (dispositivo acrescentado pela PRT MS/GM 2001/2013)
f) Secretaria Especial de Saúde Indígena (SESAI); (Origem: PRT MS/GM 2363/2009, Art. 2º, I, f) (dispositivo acrescentado pela PRT MS/GM 2001/2013)
g) Secretaria de Gestão do Trabalho e da Educação na Saúde (SGTES). (Origem: PRT MS/GM 2363/2009, Art. 2º, I, g) (dispositivo acrescentado pela PRT MS/GM 2001/2013)
II - Organização Pan-Americana da Saúde (OPAS/OMS); (Origem: PRT MS/GM 2363/2009, Art. 2º, II) (com redação dada pela PRT MS/GM 2001/2013)
III - Centro Latino-Americano e do Caribe de Informação em Ciências da Saúde (Bireme/OPAS/OMS) ; (Origem: PRT MS/GM 2363/2009, Art. 2º, III) (com redação dada pela PRT MS/GM 2001/2013)
IV - Associação Brasileira de Saúde Coletiva (Abrasco); (Origem: PRT MS/GM 2363/2009, Art. 2º, IV) (com redação dada pela PRT MS/GM 2001/2013)
V - Fundação Oswaldo Cruz (FIOCRUZ); (Origem: PRT MS/GM 2363/2009, Art. 2º, V) (com redação dada pela PRT MS/GM 2001/2013)
VI - Conselho Nacional de Secretários de Saúde (CONASS); e (Origem: PRT MS/GM 2363/2009, Art. 2º, VI) (com redação dada pela PRT MS/GM 2001/2013)
VII - Conselho Nacional de Secretarias Municipais de Saúde (CONASEMS). (Origem: PRT MS/GM 2363/2009, Art. 2º, VII) (com redação dada pela PRT MS/GM 2001/2013)
Art. 3º A coordenação do Conselho Consultivo da EVIPNet Brasil será exercida pelo Departamento de Ciência e Tecnologia, da Secretaria de Ciência, Tecnologia e Insumos Estratégicos, do Ministério da Saúde. (Origem: PRT MS/GM 2363/2009, Art. 3º)
Art. 4º O Conselho Consultivo deverá reunir-se, ordinariamente, a cada seis meses e, extraordinariamente, sempre que a coordenação assim o convocar. (Origem: PRT MS/GM 2363/2009, Art. 4º)
ANEXO XXVI
(Redação dada pela PRT GM/MS nº 1.694 de 23.07.2021)
Art. 1º A Rede Nacional de Vigilância Epidemiológica Hospitalar (Renaveh) tem como objetivo permitir o conhecimento, a detecção, a preparação e a resposta imediata às emergências em saúde pública que ocorram no âmbito hospitalar. (Redação dada pela PRT GM/MS nº 1.694 de 23.07.2021)
Art. 2º A Renaveh é constituída pelos Núcleos Hospitalares de Epidemiologia (NHE), instituídos no âmbito dos hospitais estratégicos vinculados ao Ministério da Saúde. (Redação dada pela PRT GM/MS nº 1.694 de 23.07.2021)
§ 1º Os NHE que integram a Renaveh serão identificados pelos gestores locais, mediante pactuação nas comissões intergestores do Sistema Único de Saúde (SUS). (Redação dada pela PRT GM/MS nº 1.694 de 23.07.2021)
§ 2º Os hospitais estratégicos, para fins deste Anexo, serão definidos de acordo com a importância epidemiológica para a Rede, considerado os critérios estabelecidos pelo Ministério Saúde. (Redação dada pela PRT GM/MS nº 1.694 de 23.07.2021)
§ 3º Os NHE deverão operar como unidade sentinela no território. (Redação dada pela PRT GM/MS nº 1.694 de 23.07.2021)
Art. 3º No âmbito da Renaveh compete ao Ministério da Saúde, por meio da Secretaria de Vigilância em Saúde (SVS/MS): (Redação dada pela PRT GM/MS nº 1.694 de 23.07.2021)
I - coordenar a Renaveh em articulação com as estratégias de emergência em saúde pública; (Redação dada pela PRT GM/MS nº 1.694 de 23.07.2021)
II - realizar orientação técnica, promover e apoiar o processo de capacitação de recursos humanos voltados ao desenvolvimento das atividades inerentes ao NHE; (Redação dada pela PRT GM/MS nº 1.694 de 23.07.2021)
III - elaborar orientação técnica referente ao desenvolvimento das atividades dos NHE que compõem a Renaveh; (Redação dada pela PRT GM/MS nº 1.694 de 23.07.2021)
IV - definir e operacionalizar o processo de monitoramento e avaliação da Vigilância Epidemiológica Hospitalar (VEH), em articulação com os gestores estaduais e municipais do SUS; (Redação dada pela PRT GM/MS nº 1.694 de 23.07.2021)
V - monitorar, avaliar e divulgar o perfil de morbimortalidade hospitalar; (Redação dada pela PRT GM/MS nº 1.694 de 23.07.2021)
VI - participar, juntamente com outros setores do Ministério da Saúde e demais órgãos interessados, da elaboração e da avaliação de protocolos clínicos assistenciais das doenças e agravos de notificação compulsória no ambiente hospitalar; e (Redação dada pela PRT GM/MS nº 1.694 de 23.07.2021)
VII - monitorar os sistemas de informação nacionais de interesse para vigilância epidemiológica hospitalar, em articulação com os gestores estaduais e municipais do SUS. (Redação dada pela PRT GM/MS nº 1.694 de 23.07.2021)
Art. 4º Compete ao gestor estadual do SUS no âmbito da Renaveh: (Redação dada pela PRT GM/MS nº 1.694 de 23.07.2021)
I - identificar os hospitais estratégicos para compor a Rede em seu território, nos termos do § 2º do art. 2º deste Anexo; (Redação dada pela PRT GM/MS nº 1.694 de 23.07.2021)
II - coordenar, em seu âmbito de ação, a VEH articulada com os atores estratégicos da resposta às emergências em saúde pública; (Redação dada pela PRT GM/MS nº 1.694 de 23.07.2021)
III - elaborar orientações técnicas complementares às orientações do Ministério da Saúde, sempre que necessário, em articulação com os gestores municipais do SUS; (Redação dada pela PRT GM/MS nº 1.694 de 23.07.2021)
IV - apoiar tecnicamente os hospitais na implantação dos NHE a serem vinculados à Renaveh, por meio de orientação técnica e promover a capacitação de recursos humanos; (Redação dada pela PRT GM/MS nº 1.694 de 23.07.2021)
V - apoiar a estruturação e a manutenção dos NHE de hospitais de gestão estadual que integrarão a Renaveh; (Redação dada pela PRT GM/MS nº 1.694 de 23.07.2021)
VI - executar as ações de vigilância epidemiológica hospitalar no âmbito de suas unidades hospitalares; (Redação dada pela PRT GM/MS nº 1.694 de 23.07.2021)
VII - auxiliar as unidades hospitalares municipais na execução de ações de vigilância epidemiológica; e (Redação dada pela PRT GM/MS nº 1.694 de 23.07.2021)
VIII - monitorar e avaliar, no seu âmbito de ação, a vigilância epidemiológica em âmbito hospitalar em articulação com os gestores municipais. (Redação dada pela PRT GM/MS nº 1.694 de 23.07.2021)
Art. 5º Compete ao gestor municipal do SUS no âmbito da Renaveh: (Redação dada pela PRT GM/MS nº 1.694 de 23.07.2021)
I - identificar os hospitais estratégicos para compor a Rede em seu território, nos termos do § 2º do art. 2º deste Anexo; (Redação dada pela PRT GM/MS nº 1.694 de 23.07.2021)
II - apoiar tecnicamente os hospitais na implantação dos NHE, por meio de orientação técnica e promover a capacitação de recursos humanos; (Redação dada pela PRT GM/MS nº 1.694 de 23.07.2021)
III - apoiar a estruturação e a manutenção dos NHE que passarem a integrar a Rede; (Redação dada pela PRT GM/MS nº 1.694 de 23.07.2021)
IV - elaborar orientação técnicas complementares às orientações do Ministério da Saúde sempre que necessário, em articulação com gestor estadual; (Redação dada pela PRT GM/MS nº 1.694 de 23.07.2021)
V - coordenar, em seu âmbito de ação, a VEH, articulada com os atores estratégicos da resposta às emergências em saúde pública; (Redação dada pela PRT GM/MS nº 1.694 de 23.07.2021)
VI - executar as ações desencadeadas conforme as atividades de vigilância epidemiológica realizadas no âmbito hospitalar em seu território; e (Redação dada pela PRT GM/MS nº 1.694 de 23.07.2021)
VII - monitorar e avaliar, em seu âmbito de ação, a VEH em articulação com o gestor estadual. (Redação dada pela PRT GM/MS nº 1.694 de 23.07.2021)
Art. 6º As atividades dos NHE vinculados à Renaveh deverão observar as atividades estabelecidas no art. 335-U da Seção VI do Capítulo XIII do Título II da Portaria de Consolidação GM/MS nº 5 de 28 de setembro de 2017. (Redação dada pela PRT GM/MS nº 1.694 de 23.07.2021)
Art. 7º As instalações físicas dos NHE vinculados à Renaveh devem ser adequadas, incluindo computador conectado à internet, que possibilite a utilização de programas e sistemas de informação nacionais. (Redação dada pela PRT GM/MS nº 1.694 de 23.07.2021)
Art. 8º Os NHE deverão se compostos por profissionais com formação superior ou intermediária (nível técnico) e, preferencialmente, com conhecimentos e experiência em vigilância epidemiológica. (Redação dada pela PRT GM/MS nº 1.694 de 23.07.2021)
§ 1º É recomendado que a equipe de que trata o caput seja multidisciplinar, dimensionada e estruturada para o cumprimento integral das atividades inerentes a sua função. (Redação dada pela PRT GM/MS nº 1.694 de 23.07.2021)
§ 2º Os profissionais de que trata o caput devem ser designados pelo gestor do hospital em articulação com o responsável pela Renaveh no âmbito estadual e municipal. (Redação dada pela PRT GM/MS nº 1.694 de 23.07.2021)
§ 3º O responsável pelo NHE vinculado à Renaveh deve ser, preferencialmente, um profissional de saúde de nível superior com experiência em vigilância em saúde. (Redação dada pela PRT GM/MS nº 1.694 de 23.07.2021)
Art. 9º A organização dos NHE vinculados à Renaveh no Distrito Federal compreenderá, no que couber, simultaneamente, as competências referentes aos Estados e Municípios. (Redação dada pela PRT GM/MS nº 1.694 de 23.07.2021)
ANEXO XXVII
(Redação dada pela PRT GM/MS nº 1.802 de 03.08.2021)
Art. 1º Fica instituída a Rede de Vigilância, Alerta e Resposta às Emergências em Saúde Pública do Sistema Único de Saúde - Rede VIGIAR- SUS, no âmbito do Sistema Nacional de Vigilância Epidemiológica, com finalidade de aprimorar a capacidade de preparação e resposta do país às emergências em saúde pública. (Redação dada pela PRT GM/MS nº 1.802 de 03.08.2021)
Art. 2º São objetivos da Rede VIGIAR-SUS: (Redação dada pela PRT GM/MS nº 1.802 de 03.08.2021)
I - estabelecer, monitorar e avaliar as ações de vigilância, alerta e resposta às emergências em saúde pública no SUS; (Redação dada pela PRT GM/MS nº 4.085 de 23.11.2022)
II - garantir a articulação e a integração das ações de vigilância, alerta e resposta às emergências em saúde pública em instituições de saúde públicas e privadas para prevenção e redução de danos causados por surtos, epidemias, pandemias e desastres; (Redação dada pela PRT GM/MS nº 4.085 de 23.11.2022)
III - fortalecer a capacidade de vigilância, alerta e resposta às emergências em saúde pública no país; (Redação dada pela PRT GM/MS nº 4.085 de 23.11.2022)
IV - estabelecer estratégias de vigilância em saúde para preparação e resposta às emergências em saúde pública, em articulação com os estados, municípios e Distrito Federal; (Redação dada pela PRT GM/MS nº 4.085 de 23.11.2022)
V - realizar a detecção oportuna de mudanças no cenário epidemiológico, com alerta imediato às instâncias de gestão do SUS; (Redação dada pela PRT GM/MS nº 4.085 de 23.11.2022)
VI - identificar, mapear, comunicar e monitorar, a partir dos sistemas oficiais de dados, áreas de risco para desastres e populações vulneráveis, com vistas a intervenções oportunas para redução e eliminação de danos à saúde humana; (Redação dada pela PRT GM/MS nº 4.085 de 23.11.2022)
VII - promover ações oportunas para interromper, mitigar ou minimizar os efeitos de surtos, epidemias, pandemias e desastres na saúde da população; (Redação dada pela PRT GM/MS nº 4.085 de 23.11.2022)
VIII - estabelecer e coordenar as equipes de resposta em vigilância das emergências em saúde pública, quando necessário; e (Redação dada pela PRT GM/MS nº 4.085 de 23.11.2022)
IX - identificar lacunas, ofertar, certificar e monitorar capacitações para o aprimoramento das ações de Vigilância, Alerta e Resposta às emergências em saúde pública. (Redação dada pela PRT GM/MS nº 4.085 de 23.11.2022)
Art. 3º São diretrizes da Rede VIGIAR-SUS: (Redação dada pela PRT GM/MS nº 1.802 de 03.08.2021)
I - atuação, de forma oportuna e eficaz, diante de emergências em saúde pública no território nacional; (Redação dada pela PRT GM/MS nº 4.085 de 23.11.2022)
II - gestão de risco por meio de estratégias para detecção, planejamento, intervenção, comunicação e monitoramento de emergências em saúde pública ou eventos com potencial de ocasionar emergências em saúde pública; (Redação dada pela PRT GM/MS nº 4.085 de 23.11.2022)
III - produção de evidências a partir da análise da situação de saúde da população; (Redação dada pela PRT GM/MS nº 4.085 de 23.11.2022)
IV - cooperação e intercâmbio técnico-científico, no âmbito nacional e internacional com organizações governamentais e não governamentais para fortalecimento das estratégias de vigilância, alerta e resposta às emergências em saúde pública; (Redação dada pela PRT GM/MS nº 4.085 de 23.11.2022)
V - promoção da articulação intersetorial, interfederativa e interinstitucional, considerando as especificidades das respectivas esferas de atuação do SUS; e (Redação dada pela PRT GM/MS nº 4.085 de 23.11.2022)
VI - promoção de melhores práticas nas estratégias de capacitação para aprimoramento das ações de vigilância, alerta e resposta às emergências em saúde pública. (Redação dada pela PRT GM/MS nº 4.085 de 23.11.2022)
Art. 4º Para operacionalização da Rede VIGIAR-SUS cabe: (Redação dada pela PRT GM/MS nº 1.802 de 03.08.2021)
I - à União, por intermédio do Ministério da Saúde, apoiar a implementação, incentivo financeiro, monitoramento e avaliação da Rede em todo território nacional; (Redação dada pela PRT GM/MS nº 1.802 de 03.08.2021)
II - aos Estados, por meio de suas Secretarias de Saúde, implementar e apoiar a execução das atividades sob sua gestão, monitoramento e avaliação da Rede no território estadual; e (Redação dada pela PRT GM/MS nº 1.802 de 03.08.2021)
III - aos Municípios, por meio de suas secretarias de saúde, a implementar, executar as atividades sob sua gestão, monitoramento e avaliação da Rede no território municipal. (Redação dada pela PRT GM/MS nº 1.802 de 03.08.2021)
Art. 5º A Rede VIGIAR-SUS tem como componentes: (Redação dada pela PRT GM/MS nº 1.802 de 03.08.2021)
I - Rede Nacional dos Centros de Informações Estratégicas de Vigilância em Saúde - Rede CIEVS (Redação dada pela PRT GM/MS nº 4.085 de 23.11.2022)
II - Rede Nacional de Vigilância Epidemiológica Hospitalar - RENAVEH; (Redação dada pela PRT GM/MS nº 1.802 de 03.08.2021)
III - Programa de Treinamento em Epidemiologia Aplicada aos Serviços do Sistema Único de Saúde - Programa EpiSUS; (Redação dada pela PRT GM/MS nº 4.085 de 23.11.2022)
IV - Programa Nacional de Vigilância em Saúde dos Riscos Associados aos Desastres - Programa Vigidesastres; e (Redação dada pela PRT GM/MS nº 4.085 de 23.11.2022)
V - Programa de Formação em Emergências em Saúde Pública - Profesp. (Redação dada pela PRT GM/MS nº 4.085 de 23.11.2022)
Art. 6º A Rede CIEVS constitui-se como o centro de comunicação da Rede VIGIAR-SUS, com as seguintes competências: (Redação dada pela PRT GM/MS nº 4.085 de 23.11.2022)
I - gerenciar informações, monitorar e avaliar indicadores estratégicos para a preparação e resposta às emergências em saúde pública; (Redação dada pela PRT GM/MS nº 1.802 de 03.08.2021)
II - fomentar a captação de notificações, mineração, manejo e análise de dados e informações estratégicas para a preparação e resposta às emergências em saúde pública; (Redação dada pela PRT GM/MS nº 1.802 de 03.08.2021)
III - congregar mecanismos de comunicação avançados permitindo oportunizar ações imediatas; (Redação dada pela PRT GM/MS nº 1.802 de 03.08.2021)
IV - receber dos demais componentes da Rede VIGIAR-SUS informações sobre mudanças no cenário epidemiológico nacional; (Redação dada pela PRT GM/MS nº 1.802 de 03.08.2021)
V - analisar as informações recebidas sobre mudanças no cenário epidemiológico nacional; (Redação dada pela PRT GM/MS nº 1.802 de 03.08.2021)
VI - manter comunicação ativa com os demais componentes da Rede VIGIAR-SUS; (Redação dada pela PRT GM/MS nº 1.802 de 03.08.2021)
VII - acionar os demais componentes da Rede VIGIAR-SUS para a tomada de providências de acordo com as competências definidas neste Anexo, com a finalidade de interromper, mitigar ou minimizar os efeitos de surtos, epidemias e pandemias na saúde da população; e (Redação dada pela PRT GM/MS nº 1.802 de 03.08.2021)
VIII - manter comunicação ativa com os órgãos ou entidades responsáveis quando identificados casos de emergência ou potenciais emergências em saúde pública, para a tomada de providências imediatas com a finalidade de interromper, mitigar ou minimizar os efeitos de surtos, epidemias e pandemias na saúde da população. (Redação dada pela PRT GM/MS nº 1.802 de 03.08.2021)
Art. 7º Compete à Renaveh, no âmbito da Rede VIGIAR-SUS: (Redação dada pela PRT GM/MS nº 1.802 de 03.08.2021)
I - realizar o conhecimento, detecção, monitoramento e resposta às emergências ou potenciais emergências em saúde pública que ocorram nos hospitais vinculados à rede; (Redação dada pela PRT GM/MS nº 1.802 de 03.08.2021)
II - manter comunicação ativa e sistemática com as coordenações estaduais de vigilância epidemiológica hospitalar e o CIEVS acerca de mudanças no cenário epidemiológico e no perfil de morbimortalidade hospitalar; (Redação dada pela PRT GM/MS nº 4.085 de 23.11.2022)
III - encaminhar ao CIEVS diagnóstico epidemiológico da unidade hospitalar sempre que identificadas mudanças no cenário epidemiológico; (Redação dada pela PRT GM/MS nº 1.802 de 03.08.2021)
IV - realizar a investigação epidemiológica das doenças, agravos, eventos constantes na lista nacional de doenças e agravos de notificação compulsória, detectados no ambiente hospitalar, incluindo as atividades de interrupção da cadeia de transmissão de casos e surtos, quando pertinentes, segundo as normas e procedimentos estabelecidos pelo Ministério da Saúde; e (Redação dada pela PRT GM/MS nº 1.802 de 03.08.2021)
V - cooperar com a investigação de surtos de Doenças de Notificação Compulsória e Infecções Relacionadas à Assistência à Saúde (IRAS). (Redação dada pela PRT GM/MS nº 1.802 de 03.08.2021)
Parágrafo único. As competências estabelecidas no caput são executadas pelos Núcleos Hospitalares de Epidemiologia (NHE), observadas as competências estabelecidas na art.335-U da Seção VI do Capítulo XII do Título II da Portaria GM/MS nº 5, de 28 de setembro de 2017. (Redação dada pela PRT GM/MS nº 1.802 de 03.08.2021)
Art. 8º (Revogado pela PRT GM/MS nº 4.085 de 23.11.2022)
Art. 9º Compete ao Programa EpiSUS, no âmbito da Rede VIGIAR-SUS: (Redação dada pela PRT GM/MS nº 4.085 de 23.11.2022)
I - atuar frente às investigações epidemiológicas, quando identificada mudança no cenário epidemiológico; (Redação dada pela PRT GM/MS nº 1.802 de 03.08.2021)
II - planejar e conduzir investigações e estudos epidemiológicos de surtos, epidemias e pandemias, de maneira a subsidiar a tomada de decisão dos gestores nas ações de prevenção e controle, em situações emergenciais; (Redação dada pela PRT GM/MS nº 4.085 de 23.11.2022)
III - colaborar e conduzir avaliações de sistemas de vigilância em saúde ou programas específicos de saúde pública e análise de dados gerados pelos sistemas de informação oficiais do Ministério da Saúde, quando identificadas mudanças no cenário epidemiológico; e (Redação dada pela PRT GM/MS nº 1.802 de 03.08.2021)
IV - direcionar as ações de prevenção e controle de eventos relacionados à emergências ou potencias emergências em saúde pública. (Redação dada pela PRT GM/MS nº 1.802 de 03.08.2021)
Art. 9º-A. Compete ao Programa Vigidesastres, no âmbito da Rede VIGIAR-SUS: (Redação dada pela PRT GM/MS nº 4.085 de 23.11.2022)
I - identificar, mapear, comunicar e monitorar, a partir dos sistemas oficiais de dados, áreas de risco para desastres e populações vulneráveis, com vistas a intervenções oportunas para redução e eliminação de danos à saúde humana; (Redação dada pela PRT GM/MS nº 4.085 de 23.11.2022)
II - propor e implementar ações e políticas públicas oportunas de vigilância para preparação e resposta às emergências em saúde pública por desastres naturais, antropológicos e tecnológicos; (Redação dada pela PRT GM/MS nº 4.085 de 23.11.2022)
III - estabelecer e apoiar estratégias de preparação e resposta coordenada às emergências em saúde pública por desastres, em articulação com os estados, municípios e Distrito Federal; e (Redação dada pela PRT GM/MS nº 4.085 de 23.11.2022)
IV - apoiar estados e municípios na instituição e no funcionamento de Comitês Estaduais e Municipais de Saúde em Desastres, para tratar de assuntos relacionados à gestão de risco de emergências em saúde pública por desastres em âmbito local e regional. (Redação dada pela PRT GM/MS nº 4.085 de 23.11.2022)
Art. 9º-B. Compete ao Profesp, no âmbito da Rede VIGIAR-SUS: (Redação dada pela PRT GM/MS nº 4.085 de 23.11.2022)
I - identificar lacunas de capacitação profissional em emergências em saúde pública no território nacional; e (Redação dada pela PRT GM/MS nº 4.085 de 23.11.2022)
II - propor, ofertar, certificar e monitorar cursos de capacitação voltados para preparação de resposta às emergências em saúde pública, para as unidades de vigilância em saúde do território nacional. (Redação dada pela PRT GM/MS nº 4.085 de 23.11.2022)
Art. 10. Compete à Secretaria de Vigilância em Saúde a edição de normas específicas para o funcionamento da Rede VIGIAR-SUS. (Redação dada pela PRT GM/MS nº 4.085 de 23.11.2022)
Art. 10-A. Compete ao Departamento de Emergência em Saúde Pública, da Secretaria de Vigilância em Saúde, a gestão da Rede VIGIAR-SUS. (Redação dada pela PRT GM/MS nº 4.085 de 23.11.2022)
Art. 11. A Rede VIGIAR-SUS acionará, quando necessário, órgãos e entidades governamentais e não governamentais externos a Rede pelos meios oficiais para preparação, vigilância e resposta às emergências em saúde pública. (Redação dada pela PRT GM/MS nº 1.802 de 03.08.2021)
ANEXO XXVIII
(Redação dada pela PRT GM/MS nº 4.641 de 28.12.2022)
Art. 1º Fica instituída a Rede Nacional dos Centros de Informações Estratégicas em Vigilância em Saúde - Rede CIEVS no âmbito do Sistema Nacional de Vigilância em Saúde - SNVS do Sistema Único de Saúde - SUS. (Redação dada pela PRT GM/MS nº 4.641 de 28.12.2022)
Art. 2º A Rede CIEVS tem como finalidade aprimorar a capacidade de detecção, notificação, verificação, avaliação, comunicação, monitoramento e apoio à resposta a eventos de saúde que possam constituir emergência em saúde pública, no âmbito das três esferas de gestão do SUS. (Redação dada pela PRT GM/MS nº 4.641 de 28.12.2022)
Art. 3º A Rede CIEVS é composta pelos Centros de Informações Estratégicas em Vigilância em Saúde - CIEVS, unidades de inteligência epidemiológica instituídas pelas vigilâncias locais no âmbito do SNVS do SUS. (Redação dada pela PRT GM/MS nº 4.641 de 28.12.2022)
Art. 4º A Rede CIEVS está organizada nos respectivos níveis de gestão do SUS de acordo com as seguintes tipologias: (Redação dada pela PRT GM/MS nº 4.641 de 28.12.2022)
I - CIEVS Nacional; (Redação dada pela PRT GM/MS nº 4.641 de 28.12.2022)
II - CIEVS Estaduais; (Redação dada pela PRT GM/MS nº 4.641 de 28.12.2022)
III - CIEVS Regionais; (Redação dada pela PRT GM/MS nº 4.641 de 28.12.2022)
IV - CIEVS Municipais; (Redação dada pela PRT GM/MS nº 4.641 de 28.12.2022)
V - CIEVS do Distrito Federal; (Redação dada pela PRT GM/MS nº 4.641 de 28.12.2022)
VI - CIEVS dos Distritos Sanitários Especiais Indígenas; e (Redação dada pela PRT GM/MS nº 4.641 de 28.12.2022)
VII - CIEVS de Fronteira. (Redação dada pela PRT GM/MS nº 4.641 de 28.12.2022)
§ 1º Os CIEVS Regionais e os CIEVS de Fronteiras poderão ser de gestão municipal ou estadual, de acordo com pactuação entre as comissões intergestores, bipartite ou tripartite, conforme área de abrangência. (Redação dada pela PRT GM/MS nº 4.641 de 28.12.2022)
§ 2º Os CIEVS dos Distritos Sanitários Especiais Indígenas terão sua abrangência no território indígena, sendo as especificidades de sua organização estabelecidas pela Secretaria Especial de Saúde Indígena do Ministério da Saúde. (Redação dada pela PRT GM/MS nº 4.641 de 28.12.2022)
§ 3º A implantação de novas unidades de CIEVS deverá ser comunicada ao CIEVS Nacional para incorporação na Rede CIEVS. (Redação dada pela PRT GM/MS nº 4.641 de 28.12.2022)
Art. 5º Compete à Rede CIEVS: (Redação dada pela PRT GM/MS nº 4.641 de 28.12.2022)
I - garantir a articulação e a integração entre todos os componentes da Rede; (Redação dada pela PRT GM/MS nº 4.641 de 28.12.2022)
II - ampliar a capacidade de inteligência epidemiológica; (Redação dada pela PRT GM/MS nº 4.641 de 28.12.2022)
III - estabelecer diretrizes para orientar ações de vigilância e resposta a eventos de saúde que possam constituir emergência em saúde pública, no âmbito das três esferas de gestão do SUS; (Redação dada pela PRT GM/MS nº 4.641 de 28.12.2022)
IV - monitorar e avaliar a execução das ações de competência das unidades do CIEVS, estabelecidas no art. 141-AJ da Seção VII do Capítulo V do Título I da Portaria de Consolidação GM/MS nº 5, de 28 de setembro de 2017; (Redação dada pela PRT GM/MS nº 4.641 de 28.12.2022)
V - apoiar o processo de formação continuada dos recursos humanos que compõem a Rede; e (Redação dada pela PRT GM/MS nº 4.641 de 28.12.2022)
VI - realizar cooperação técnica para fortalecimento das capacidades de vigilância, alerta e resposta a eventos de saúde que possam constituir emergência em saúde pública. (Redação dada pela PRT GM/MS nº 4.641 de 28.12.2022)
Parágrafo único. Além das competências estabelecidas neste artigo, a Rede CIEVS deverá observar as competências previstas no art. 6º do Anexo XXVII da Portaria de Consolidação GM/MS nº 3 de 28 de setembro de 2017, que dispõe sobre a Rede de Vigilância, Alerta e Resposta às Emergências em Saúde Pública do Sistema Único de Saúde - Rede VIGIAR-SUS. (Redação dada pela PRT GM/MS nº 4.641 de 28.12.2022)
Art. 6º As competências dos componentes da Rede CIEVS deverão observar o previsto na Seção VII do Capítulo V do Título I da Portaria de Consolidação GM/MS nº 5, de 28 de setembro de 2017, que dispõe sobre os CIEVS. (Redação dada pela PRT GM/MS nº 4.641 de 28.12.2022)
Art. 7º Compete ao Departamento de Emergências em Saúde Pública da Secretaria de Vigilância em Saúde do Ministério da Saúde a coordenação da Rede CIEVS, em articulação com os gestores estaduais e municipais do SUS. (Redação dada pela PRT GM/MS nº 4.641 de 28.12.2022)
Art. 8º Compete à Secretaria de Vigilância em Saúde do Ministério da Saúde a edição de normas específicas para o funcionamento da Rede CIEVS. (Redação dada pela PRT GM/MS nº 4.641 de 28.12.2022)
ANEXO XXIX
CRITÉRIOS PARA HABILITAÇÃO E HOMOLOGAÇÃO DE UNIDADE DE TERAPIA INTENSIVA - UTI E DE UNIDADE DE CUIDADOS INTERMEDIÁRIOS - UCI
(Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
1. UNIDADE DE TERAPIA INTENSIVA ADULTO - UTI-A, TIPO II E TIPO III (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
1.1. Para habilitação em uma das duas tipologias (Tipo II ou Tipo III), o estabelecimento hospitalar deverá cumprir requisitos a seguir. (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
1.2. Dispor, na própria estrutura hospitalar, dos seguintes serviços de apoio diagnóstico e terapêutica: (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
I - centro cirúrgico; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
II - serviço radiológico convencional; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
III - serviço de ultrassonografia portátil; IV - serviço de ecodopplercardiografia; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
VI - serviço de laboratório clínico, incluindo microbiologia; e (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
V - hemogasômetro 24 horas. (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
1.3. Garantir acesso em tempo hábil aos seguintes serviços de diagnóstico e terapêutica, no hospital ou em outro estabelecimento, por meio de acesso formalizado com grade de referência estabelecida oficialmente e validado pelas centrais de regulação: (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
I - Cirurgia Cardiovascular; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
II - Cirurgia Vascular; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
III - Cirurgia Neurológica; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
IV - Cirurgia Ortopédica; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
V - Cirurgia Urológica; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
VI - Cirurgia Buco - Maxilo facial; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
VII - Radiologia intervencionista; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
VIII - Ressonância Magnética; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
IX - Tomografia Computadorizada; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
X - Anatomia Patológica; e (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
XI - Agência Transfusional 24 horas. (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
1.4. A UTI-a Tipo II deverá contar com a seguinte equipe multiprofissional mínima: (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
I - 1 (um) médico responsável técnico com jornada mínima de 4 horas diárias, podendo acumular o papel de médico rotineiro, com habilitação em Terapia Intensiva comprovada por título; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
II - 1 (um) médico rotineiro, para cada 10 (dez) leitos ou fração, com jornada de 4 (quatro) horas diárias, para a unidade, com habilitação em Terapia Intensiva comprovada por título; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
III - 1 (um) médico plantonista, para cada 10 (dez) leitos ou fração, em cada turno, com no mínimo três certificações entre as descritas a seguir: (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
a) suporte avançado de vida em cardiologia; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
b) fundamentos em medicina intensiva; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
c) via aérea difícil; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
d) ventilação mecânica; e (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
e) suporte do doente neurológico grave. (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
IV - 1 (um) enfermeiro coordenador, com jornada mínima de 4 horas diárias, podendo acumular o papel de enfermeiro rotineiro, com habilitação em Terapia Intensiva comprovada por título; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
V - 1 (um) enfermeiro rotineiro, para cada 10 (dez) leitos ou fração, com jornada de 04 (quatro) horas diárias, com habilitação em Terapia Intensiva comprovada por título; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
VI - 1 (um) enfermeiro plantonista, para cada 10 (dez) leitos ou fração, em cada turno; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
VII - 1 (um) fisioterapeuta responsável técnico, com jornada diária mínima de 6 horas, com no mínimo 2 anos de experiência profissional, comprovada em Unidade de Terapia Intensiva; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
VIII - 1 (um) fisioterapeuta plantonista, para cada 10 (dez) leitos ou fração, em cada turno, sendo exclusivo em pelo menos três turnos, perfazendo um total de 18 horas diárias; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
IX - 1 (um) fonoaudiólogo disponível para a unidade; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
X - 1 (um) psicólogo disponível para a unidade; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
XI - técnicos de enfermagem: no mínimo 1 (um) para cada 2 (dois) leitos em cada turno; XII- Auxiliares administrativos: no mínimo 1 (um) exclusivo da unidade; e (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
XII - funcionários exclusivos para serviço de limpeza da unidade, em cada turno. (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
1.4.1. O médico e o enfermeiro poderão assumir responsabilidade técnica ou coordenação em, no máximo, 2 (duas) UTI. (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
1.5. Os seguintes recursos assistenciais deverão ser garantidos no hospital por meios próprios ou terceirizados, com os seguintes serviços à beira do leito: (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
I - assistência nutricional; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
II - terapia nutricional (enteral e parenteral); (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
III - assistência farmacêutica; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
IV - assistência clínica vascular; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
V - assistência clínica cardiovascular; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
VI - assistência clínica neurológica; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
VII - assistência clínica ortopédica; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
VIII - assistência clínica urológica; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
IX - assistência clínica gastroenterológica; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
X - assistência clínica nefrológica, incluindo hemodiálise; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
XI - assistência clínica hematológica; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
XII - assistência clínica hemoterápica; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
XIII - assistência clínica oftalmológica; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
XIV - assistência clínica otorrinolaringológica; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
XV - assistência clínica de infectologia; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
XVI - assistência clínica cirúrgica geral; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
XVII - assistência clínica ginecológica; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
XVIII - assistência odontológica; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
XIX - assistência de terapia ocupacional; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
XX - assistência social; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
XXI - assistência endocrinológica; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
XXII - serviço de radiografia móvel; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
XXIII - serviço de endoscopia digestiva alta e baixa; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
XXIV - serviço de fibrobroncoscopia; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
XXV - serviço de eletroencefalografia; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
XXVI - capacidade de comprovação de morte encefálica. (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
1.6. Para habilitação no SUS, a Unidade de Terapia Intensiva Adulto deverá dispor, minimamente, dos seguintes materiais e equipamentos: (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
EQUIPAMENTOS - UTI ADULTO |
|
"Maleta" (kit) para acompanhar o transporte de pacientes graves, contendo medicamentos e materiais para atendimento às emergências |
01 (uma) para cada 10 (dez) leitos ou fração |
Maca para transporte, com grades laterais, com suporte para equipamento de infusão controlada de fluidos, suporte para cilindro de oxigênio |
01 (uma) paracada 10 (dez) leitos ou fração |
Monitor para monitorização contínua de múltiplos parâmetros (oximetria de pulso, pressão arterial não invasiva, cardioscopia, frequência respiratória), específico para transporte, com bateria |
01 (um) para cada 10 (dez) leitos |
Cilindro transportável de oxigênio |
01 (um) por unidade |
Cama hospitalar com ajuste de posição, grades laterais e rodízios |
01 (uma) por leito |
Poltronas removíveis, com revestimento impermeável, para paciente |
01 (um) por leito |
Conjunto padronizado de beira de leito contendo: estetoscópio, fita métrica, kit reanimador manual tipo bolsa auto-inflável com máscara e reservatório, termômetro. |
01 (um) para cada leito. RESERVA: 01 (um) para cada 02 (dois) leitos |
Bandejas para procedimentos de: material para punção lombar; diálise peritoneal, materiais para drenagem torácica em sistema fechado; material para traqueostomia; materiais para acesso venoso profundo, incluindo cateterização venosa central de inserção periférica (PICC); material para flebotomia, materiais para curativo, materiais para cateterismo vesical de demora em sistema fechado. |
Conforme necessidade da unidade. Mínimo de uma bandeja para cada procedimento |
Equipamento para infusão contínua e controlada de fluidos ("bomba de infusão") |
04 (quatro) por leito. RESERVA: 01 (um) para cada 03 (três) leitos |
Conjunto de nebulização, em máscara |
01 (um) conjunto para cada leito. RESERVA: 02 (dois) conjuntos para cada 05 leitos |
Máscara facial (Venturi) que permite diferentes concentrações de oxigênio |
01 (um) para cada 02 (dois)leitos |
Material para monitorização de pressão venosa central |
01 (um) para cada 02 (dois) leitos |
Ventilador pulmonar mecânico microprocessado |
01 (um) para cada 02 (dois) leitos. RESERVA: 01 (um) para cada 05 (cinco) leitos |
Equipamento para aferição de glicemia capilar, específico para uso hospitalar |
01 (um) para cada 05 (cinco) leitos ou fração |
Marcapasso cardíaco temporário, eletrodos e gerador |
01 (um) para cada 10 (dez) leitos |
Materiais e equipamento para monitorização de pressão arterial invasiva |
01 (um) para cada 10 (dez) leitos ou fração |
Materiais para aspiração traqueal em sistemas aberto e fechado |
Conforme necessidade da unidade. Mínimo de um por unidade |
Equipamento desfibrilador e cardioversor, com bateria |
01 (um) para cada 10 (dez) leitos |
Equipamento para mensurar pressão de balonete de tubo/cânula endotraqueal (cuffômetro) |
01 (um) por unidade |
Eletrocardiógrafo portátil |
01 (um) para cada 10 (dez) leitos ou fração |
Foco auxiliar portátil e Aspirador cirúrgico portátil |
01 (um) por unidade |
Monitor de débito cardíaco |
01 (um) por unidade |
Refrigerador com temperatura interna de 2 a 8°C, de uso exclusivo para guarda de medicamentos, com conferência e registro de temperatura a intervalos máximos de 24 horas |
01 (um) por unidade |
Ventilômetro |
01 (um) por unidade |
Capnógrafo |
01 (um) para cada 10 (dez) leitos |
Dispositivo para elevar, transpor e pesar o paciente |
01 (um) por unidade |
Negatoscópio ou sistema informatizado para visualização de imagens disponível na unidade |
Conforme necessidade da unidade. Mínimo de um por unidade |
Oftalmoscópio e Otoscópio |
Conforme necessidade da unidade. Mínimo de um por unidade |
(Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
1.7. A Unidade de Terapia Adulto - UTI-a Tipo III, no SUS, deverá cumprir os critérios já descritos para a UTI-a Tipo II e deverá contar: (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
I - ao menos 50% dos médicos plantonistas com habilitação em Terapia Intensiva comprovada por título, para cada 5 leitos ou fração; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
II - enfermeiro responsável técnico com habilitação em Terapia Intensiva comprovada por título; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
III - 1 (um) enfermeiro plantonista, para cada 5 leitos ou fração, exclusivo da unidade; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
IV - responsável técnico de fisioterapia com especialização em Terapia Intensiva ou em outra especialidade relacionada à assistência ao paciente grave, específica para modalidade de atuação; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
V - acesso, na unidade hospitalar, a Tomografia Computadorizada e Anatomia Patológica; e (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
VI - 1 (um) capnógrafo para cada 5 (cinco) leitos. (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
2. UNIDADE DE TERAPIA INTENSIVA CORONARIANA - UCO (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
2.1. Unidade de Terapia Intensiva Coronariana ou Unidade Coronariana (UCO) é a Unidade de Terapia Intensiva dedicada ao cuidado a pacientes com Síndrome Coronariana Aguda. (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
2.2. Para habilitação em UCO, o hospital deverá cumprir os seguintes requisitos: (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
I - cumprir com os requisitos hospitalares exigidos para habilitação de uma UTI-a Tipo II ou Tipo III; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
II - ser habilitado como Unidade ou Centro de Referência de Assistência em Alta Complexidade Cardiovascular; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
III - contar com Serviço de Assistência de Alta Complexidade em Cardiologia Intervencionista, de acordo com Portaria específica; e (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
IV - estar integrado com os demais pontos de atenção a urgências e emergências de modo a garantir o cuidado integral e de qualidade ao paciente com Síndrome Coronariana Aguda. (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
V - Poderá ser habilitado um percentual mínimo de 20%, dos leitos de Unidades de Terapia Intensiva Adulto tipo II ou III já existentes, como leitos UCO, de acordo com sua necessidade, desde que o hospital cumpra os critérios específicos dispostos nesta Portaria. (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
3. UNIDADE DE TERAPIA INTENSIVA QUEIMADOS - UTI-Q (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
3.1. Para habilitação, a Unidade de Terapia Intensiva Especializada em Queimados (UTI-q - Adulto e Pediátrica) deverá cumprir os seguintes requisitos: (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
I - estar localizada em Hospital habilitado pelo Ministério da Saúde como Centro de Referência em Assistência a Queimados - Alta Complexidade; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
II - possuir equipamentos, materiais, recursos humanos e assistenciais equiparados à UTI Tipo II ou III, conforme descritos nesta Portaria, para leitos Adultos e/ou Pediátricos; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
III - possuir isolamento físico entre os leitos; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
IV - prover acesso a médico cirurgião plástico em caráter permanente no hospital; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
V - possuir, no mínimo, 5 leitos destinados aos usuários queimados em situação clínica grave ou de risco. (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
4. UNIDADE DE TERAPIA INTENSIVA PEDIÁTRICA - UTI-PED, TIPO II E TIPO III (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
4.1. Para habilitação em uma das duas tipologias (Tipo II ou Tipo III), o estabelecimento hospitalar deverá cumprir os seguintes requisitos: (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
4.2. Dispor, na própria estrutura hospitalar, dos seguintes serviços de diagnóstico e terapêutica: (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
I - centro cirúrgico; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
II - serviço radiológico convencional; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
III - serviço de ultrassonografia portátil; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
IV - serviço de ecodopplercardiografia; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
V - hemogasômetro 24 horas; e (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
VI - serviço de laboratório clínico, incluindo microbiologia. (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
4.3. Garantir acesso em tempo hábil aos seguintes serviços de diagnóstico e terapêutica, no hospital ou em outro estabelecimento, por meio de acesso formalizado com grade de referência estabelecida oficialmente e validado pelas centrais de regulação: (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
I - Cirurgia Cardiovascular; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
II - Cirurgia Vascular; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
III - Cirurgia Neurológica; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
IV - Cirurgia Ortopédica; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
V - Cirurgia Urológica; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
VI - Cirurgia Buco-Maxilo facial; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
VII - Radiologia intervencionista; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
VIII - Ressonância Magnética; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
IX - Tomografia Computadorizada; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
X - Anatomia Patológica; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
XI - Exame Comprobatório de fluxo sanguíneo encefálico; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
XII - Agência Transfusional 24 horas; e (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
XIII - assistência Clínica de Genética. (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
4.4. Para habilitação, a UTI-ped Tipo II deverá contar com a seguinte equipe multiprofissional mínima: (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
I - 1 (um) médico responsável técnico com jornada mínima de 4 horas diárias, podendo acumular o papel de médico rotineiro, com habilitação em Terapia Intensiva Pediátrica comprovada por título; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
II - 1 (um) médico rotineiro, para cada 10 (dez) leitos ou fração, com jornada de 4 (quatro) horas diárias, com habilitação em Terapia Intensiva Pediátrica comprovada por título; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
III - 1 (um) médico plantonista, para cada 10 (dez) leitos ou fração, em cada turno, com no mínimo três certificações entre as descritas a seguir: (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
a) suporte avançado de vida em pediatria; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
b) fundamentos em terapia intensiva pediátrica; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
c) via aérea difícil; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
d) ventilação mecânica; e (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
e) suporte do doente pediátrico grave. (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
IV - 1 (um) enfermeiro coordenador, com jornada mínima de 4 horas diárias, podendo acumular o papel de enfermeiro rotineiro, com habilitação em Terapia Intensiva Pediátrica comprovada por título; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
V - 1 (um) enfermeiro rotineiro, para cada 10 (dez) leitos ou fração, com jornada de 4 (quatro) horas diárias, com habilitação em Terapia Intensiva Pediátrica comprovada por título; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
VI - 1 (um) enfermeiro plantonista, para cada 10 (dez) leitos ou fração, em cada turno; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
VII - 1 (um) fisioterapeuta responsável técnico, com jornada diária mínima de 06 horas, com no mínimo 2 anos de experiência profissional, comprovada em Unidade de Terapia Intensiva Pediátrica; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
VIII - 1 (um) fisioterapeuta plantonista, para cada 10 (dez) leitos ou fração, em cada turno, sendo exclusivo em pelo menos três turnos, perfazendo um total de 18 horas diárias; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
IX - 1 (um) fonoaudiólogo disponível para a unidade; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
X - 1 (um) psicólogo disponível para a unidade; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
XI - Técnicos de enfermagem: no mínimo 1 (um) para cada 2 (dois) leitos em cada turno; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
XII - Auxiliares administrativos: no mínimo 1 (um) exclusivo da unidade; e (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
XIII - Funcionários exclusivos para serviço de limpeza da unidade, em cada turno. (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
4.4.1. O médico e o enfermeiro poderão assumir responsabilidade técnica ou coordenação em, no máximo, 2 (duas) UTI. (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
4.5. Os seguintes recursos assistenciais deverão ser garantidos por meios próprios ou terceirizados, com os seguintes serviços à beira do leito: (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
I - assistência nutricional; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
II - terapia nutricional (enteral e parenteral); (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
III - assistência farmacêutica; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
IV - assistência clínica vascular; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
V - assistência clínica cardiovascular; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
VI - assistência clínica neurológica; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
VII - assistência clínica ortopédica; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
VIII - assistência clínica urológica; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
IX - assistência clínica gastrenterologia; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
X - assistência clínica nefrológica, incluindo hemodiálise; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
XI - assistência clínica hematológica; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
XII - assistência clínica hemoterapia; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
XIII - assistência clínica oftalmológica; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
XIV - assistência clínica otorrinolaringológica; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
XV - assistência clínica de infectologia; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
XVI - assistência clínica cirúrgica pediátrica; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
XVII - assistência odontológica; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
XVIII - assistência de terapia ocupacional; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
XIX - assistência social; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
XX - assistência endocrinológica; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
XXI - serviço de laboratório clinico, incluindo microbiologia e hemogasometria; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
XXII - serviço de radiografia móvel; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
XXIII - serviço de Endoscopia digestiva alta e baixa; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
XXIV - serviço de fibrobroncoscopia; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
XXV - serviço de diagnostico clinico e notificação compulsória de morte encefálica; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
XXVI - serviço de Eletroencefalografia; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
XXVII - capacidade de comprovação de morte encefálica; e (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
XXVIII - serviço de manipulação de dieta ou Lactário. (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
4.6. Para habilitação no SUS, a Unidade de Terapia Intensiva Pediátrica deverá dispor, minimamente, dos seguintes materiais e equipamentos: (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
EQUIPAMENTOS - UTI PED |
|
Foco auxiliar portátil e Aspirador cirúrgico portátil |
01 (um) por unidade |
Balança eletrônica para lactentes e criança maiores |
01 (um) para cada 10 (dez) leitos |
Bandejas para procedimentos de: material para punção lombar; diálise peritoneal, materiais para drenagem torácica em sistema fechado; material para traqueostomia; materiais para acesso venoso profundo, incluindo cateterização venosa central de inserção periférica (PICC); material para flebotomia, materiais para curativo, materiais para cateterismo vesical de demora em sistema fechado |
Conforme necessidade da unidade. Mínimo de uma bandeja para cada procedimento |
Equipamento para infusão contínua e controlada de fluidos ("bomba de infusão") |
04 (quatro) por leito. RESERVA: 01 (um) para cada 03 (três) leitos |
Cama Fowler com grades laterais ou Berço hospitalar com ajuste de posição, grades laterais e rodízio |
01 (um) por leito |
Capnógrafo |
01 (um) para cada 10 (dez) leitos |
Cilindro transportável de oxigênio |
01 (um) por unidade |
Conjunto padronizado de beira de leito contendo: estetoscópio, fita métrica, kit reanimador manual tipo bolsa auto-inflável com máscara e reservatório, termômetro |
01 (um) para cada leito RESERVA: 01 (um) para cada 02 (dois) leitos |
Eletrocardiógrafo portátil |
Conforme necessidade da unidade. Mínimo de 01 (um) por unidade |
Equipamento desfibrilador e cardioversor, com bateria |
01 (um) por unidade |
Equipamento para aferição de glicemia capilar, específico para uso hospitalar |
01 (um) para cada 05 (cinco) leitos ou fração |
Máscara facial (Venturi) que permite diferentes concentrações de oxigênio |
01 (um) para cada 02 (leitos) |
Equipamento para infusão contínua e controlada de fluidos ("bomba de infusão") |
04 (quatro) por leito. RESERVA: 01 (um) para cada 03 (três) leitos. |
Equipamento para mensurar pressão de balonete de tubo/cânula endotraqueal (cuffômetro) |
01 (um) por unidade |
Equipamento para ventilação pulmonar não-invasiva |
01 (um) para cada 05 (cinco) leitos ou 1 (um) conjunto para interface facial para ventilação pulmonar não invasiva (máscara) para cada 02 leitos, quando o ventilador pulmonar microprocessado possuir recursos para realizar a modalidade de ventilação não invasiva |
Maca para transporte, com grades laterais, com suporte para equipamento de infusão controlada de fluídos, suporte para cilindro de oxigênio, kit ("maleta") para acompanhar o transporte de pacientes graves, contendo medicamentos e materiais para atendimento às emergências |
01 (um) para cada 10 (dez) leitos ou fração |
Máscaras com reservatório, capacetes ou tenda para oxigenoterapia |
01 (um)para cada 03 (três) leitos |
Materiais e equipamento para monitorização de pressão arterial invasiva |
01 (um) para cada 02 (dois) leitos RESERVA: 01 (um) equipamento para cada 10 (dez) leitos |
Materiais para aspiração traqueal em sistemas aberto ou fechado |
Conforme necessidade da unidade. Mínimo de 01 (um) por unidade |
Material e equipamento para reanimação (conforme Apêndice IV) |
01 (um) para cada 10 (dez) leitos |
Material para monitorização pressão venosa central |
01 (um) para cada 02 (dois) leitos |
Monitor de beira de leito para monitorização contínua de frequência cardíaca, cardioscopia, oximetria de pulso e pressão não invasiva com manguitos neonatal, lactente, pré-escolar, escolar e adulto, frequência respiratória e temperatura |
01 (um) para cada leito |
Negatoscópio ou sistema informatizado para visualização de exames de imagem |
Disponível na unidade. Mínimo de 01 (um) por unidade |
Oftalmoscópio |
Disponível na unidade. Mínimo de 01 (um) por unidade |
Otoscópio |
Disponível na unidade. Mínimo de 01 (um) por unidade |
Poltronas removíveis, com revestimento impermeável, para acompanhante |
01 (um) por leito |
Pontos de gás medicinal por leito: 02 pontos de oxigênio; 01 ponto de ar comprimido medicinal com válvulas reguladoras de pressão e 01 ponto de vácuo |
Os 04 (quatro) pontos por leito |
Refrigerador com temperatura interna de 2 a 8°C, de uso exclusivo para guarda de medicamentos, com conferência e registro de temperatura a intervalos máximos de 24 horas |
01 (um) por unidade |
Ventilador pulmonar específico para transporte, com bateria |
01 (um) para cada 10 (dez) leitos |
Ventilador pulmonar mecânico microprocessado |
01 (um) para cada 02 (dois) leitos RESERVA: 01 (um) equipamento para cada 05 (cinco) leitos devendo dispor cada equipamento de, no mínimo, 02 (dois) circuitos completos |
(Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
4.7. A Unidade de Terapia Pediátrica - UTI-ped Tipo III, no SUS, deverá cumprir os critérios já descritos para a UTI-ped Tipo II e deverá contar com: (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
I - ao menos 50% dos médicos plantonistas com habilitação em Terapia Intensiva Pediátrica comprovada por título, para cada 5 (cinco) leitos ou fração; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
II - enfermeiro responsável técnico com habilitação em Terapia Intensiva Pediátrica comprovada por título; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
III - um enfermeiro plantonista, para cada 5 (cinco) leitos ou fração, exclusivo da unidade; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
IV - responsável técnico de fisioterapia com especialização em Terapia Intensiva ou em outra especialidade relacionada à assistência ao paciente grave, especifica para modalidade de atuação; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
V - acesso na unidade hospitalar a Tomografia Computadorizada e Anatomia Patológica; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
VI - 1 (um) Capnógrafo para cada 5 (cinco) leitos; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
VII - materiais e equipamento para monitorização de pressão arterial invasiva sendo 1 (um) para cada leito. RESERVA: 1 (um) equipamento para cada 10 (dez) leitos; e
VIII - ventilador pulmonar mecânico microprocessado sendo 1 (um) para cada leito. RESERVA: 1 (um) equipamento para cada 5 (cinco) leitos devendo dispor cada equipamento de, no mínimo, 2 (dois) circuitos completos. (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
5. UNIDADE DE CUIDADO INTERMEDIÁRIO ADULTO UCI-A (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
5.1. Para a habilitação, da UCI-a no SUS, deverá ser garantido acesso a UTI Adulto tipo II ou III, bem como referência para serviços de maior complexidade. (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
5.2. Para habilitação, a Unidade de Cuidados Intermediários Adulto deverá contar com a seguinte equipe multiprofissional mínima, conforme segue: (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
I - 1 (um) médico rotineiro com jornada de 04 (quatro) horas diárias, para a unidade, com habilitação em Terapia Intensiva comprovada por título; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
II - 1 (um) médico plantonista, para cada 15 (quinze) leitos ou fração, em cada turno; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
III - 1 (um) enfermeiro rotineiro com jornada de 4 (quatro) horas diárias, para a unidade, com habilitação em Terapia Intensiva comprovada por título; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
IV - 1 (um) enfermeiro plantonista, para cada 15 (quinze) leitos ou fração, em cada turno; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
V - 1 (um) fisioterapeuta plantonista, para cada 15 (quinze) leitos ou fração, em cada turno, sendo exclusivo em pelo menos três turnos, perfazendo um total de 18 horas diárias; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
VI - técnicos de enfermagem: no mínimo 1 (um) para cada 5 (cinco) leitos em cada turno; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
VII - auxiliares administrativos: no mínimo 1 (um) exclusivo da unidade; e (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
VIII - funcionários exclusivos para serviço de limpeza da unidade, em cada turno. (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
5.3. Caso o hospital conte com UTI-a e UCI-a, o psicólogo e o fonoaudiólogo deverão atender as duas unidades, garantido a continuidade do cuidado. (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
5.4. O médico, enfermeiro e fisioterapeuta responsáveis técnicos pela UTI-a deverão também ser responsáveis pela UCI-a, garantindo a continuidade do cuidado e o gerenciamento de leitos, podendo existir um coordenador adjunto ou responsável técnico específico para a UCI-a. (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
5.5. Para habilitação no SUS, a Unidade de Cuidados Intermediários - Adulto deverá dispor, minimamente, dos seguintes materiais e equipamentos: (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
EQUIPAMENTOS - UCI Adulto |
|
"Maleta" (kit) para acompanhar o transporte de pacientes graves, contendo medicamentos e materiais para atendimento às emergências |
01 (uma) para cada 15 (quinze) leitos ou fração |
Maca para transporte, com grades laterais, com suporte para equipamento de infusão controlada de fluidos, suporte para cilindro de oxigênio |
01 (uma) para cada 15 (quinze) leitos ou fração |
Monitor para monitorização contínua de múltiplos parâmetros (oximetria de pulso, pressão arterial não invasiva, cardioscopia, frequência respiratória), específico para transporte, com bateria |
01 (uma) para cada 15 (quinze) leitos ou fração |
Cilindro transportável de oxigênio |
1 (um) por unidade |
Cama hospitalar com ajuste de posição, grades laterais e rodízios |
1 (uma) por leito |
Poltronas removíveis, com revestimento impermeável, para paciente |
01 (um) por leito |
Conjunto padronizado de beira de leito ontendo: estetoscópio, fita métrica, kit reanimador manual tipo bolsa auto-inflável com máscara e reservatório, termômetro. |
01 (um) para cada leito. RESERVA: 01 (um) para cada 02 (dois) leitos |
Bandejas para procedimentos de: material para punção lombar; diálise peritoneal, materiais para drenagem torácica em sistema fechado; material para traqueostomia; materiais para acesso venoso profundo, incluindo cateterização venosa central de inserção periférica (PICC); material para flebotomia, materiais para curativo, materiais para cateterismo vesical de demora em sistema fechado |
Conforme necessidade da unidade. Mínimo de uma bandeja para cada procedimento |
Equipamento para infusão contínua e controlada de fluidos ("bomba de infusão") |
02 (dois) por leito. |
Conjunto de nebulização, em máscara |
01 (um) conjunto para cada leito. RESERVA: 02 (dois) conjuntos para cada 05 leitos |
Máscara facial (Venturi) que permite diferentes concentrações de oxigênio |
01 (um) para cada leito |
Material para monitorização de pressão venosa central |
01 (um) para cada 05 (cinco) leitos |
Ventilador pulmonar mecânico microprocessado |
01 (um) para cada 03 (três) leitos. RESERVA: 01 (um) para cada 05 (cinco) leitos |
Equipamento para aferição de glicemia capilar, específico para uso hospitalar |
01 (um) para cada 05 (cinco) leitos ou fração |
Material, medicamentos e equipamentos para reanimação |
01 (uma) para cada 15 (quinze) leitos ou fração |
Marcapasso cardíaco temporário, eletrodos e gerador |
01 (um) para cada 15 (quinze) leitos ou fração |
Materiais e equipamento para monitorização de pressão arterial invasiva |
01 (um) para cada 15 (quinze) leitos ou fração |
Materiais para aspiração traqueal em sistemas aberto e fechado |
Conforme necessidade da unidade. Mínimo de um por unidade |
Equipamento desfibrilador e cardioversor, com bateria |
01 (um) para cada 15 (quinze) leitos |
Equipamento para mensurar pressão de balonete de tubo/cânula endotraqueal (cuffômetro) |
01 (um) por unidade |
Eletrocardiógrafo portátil |
01 (um) por unidade |
Foco auxiliar portátil e Aspirador cirúrgico portátil |
01 (um) por unidade |
Monitor de débito cardíaco |
01 (um) por unidade |
Refrigerador com temperatura interna de 2 a 8°C, de uso exclusivo para guarda de medicamentos, com conferência e registro de temperatura a intervalos máximos. de 24 horas |
01 (um) por unidade |
Ventilômetro |
01 (um) por unidade |
Dispositivo para elevar, transpor e pesar o paciente |
01 (um) por unidade |
Negatoscópio ou sistema informatizado para visualização de imagens disponível na unidade |
Conforme necessidade da unidade. Mínimo de um por unidade |
Oftalmoscópio e Otoscópio |
Conforme necessidade da unidade. Mínimo de um por unidade |
(Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
6. UNIDADE DE CUIDADO INTERMEDIÁRIO PEDIÁTRICA UCI-PED (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
6.1. Para a habilitação, da UCI-p no SUS, deverá ser garantido acesso a UTI Pediátrica tipo II ou III, bem como referência para serviços de maior complexidade. (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
6.2. Para habilitação, a Unidade de Cuidados Intermediários Pediátrica deverá contar com a seguinte equipe multiprofissional mínima, conforme segue: (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
I - 1 (um) médico rotineiro, para cada 15 (quinze) leitos ou fração, com jornada de 04 (quatro) horas diárias com habilitação em Terapia Intensiva Pediátrica comprovada por título; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
II - 1 (um) médico plantonista, para cada 15 (quinze) leitos ou fração, em cada turno; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
III - 1 (um) enfermeiro rotineiro, para cada 15 (quinze) leitos ou fração, com jornada de 04 (quatro) horas diárias, com habilitação em Terapia Intensiva Pediátrica comprovada por título; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
IV - 1 (um) enfermeiro plantonista, para cada 15 (quinze) leitos ou fração, em cada turno; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
V - 1 (um) fisioterapeuta plantonista, para cada 15 (quinze) leitos ou fração, em cada turno, sendo exclusivo em pelo menos três turnos, perfazendo um total de 18 horas diárias; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
VI - técnicos de enfermagem: no mínimo 1 (um) para cada 5 (cinco) leitos em cada turno; VII - auxiliares administrativos: no mínimo 1 (um) exclusivo da unidade; e (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
VIII - funcionários exclusivos para serviço de limpeza da unidade, em cada turno. (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
6.3. Caso o hospital conte com UTI-p e UCI-p, o psicólogo e o fonoaudiólogo deverão atender as duas unidades, garantido a continuidade do cuidado. (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
6.4. O médico, enfermeiro e fisioterapeuta responsáveis técnicos pela UTI-ped deverão também ser responsáveis pela UCI-ped, garantindo a continuidade do cuidado e o gerenciamento de leitos, podendo existir um coordenador adjunto ou responsável técnico específico para a UCI-ped. (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
6.5. Para habilitação no SUS, a Unidade de Cuidados Intensivos e Intermediários - Pediátrico deverá dispor, minimamente, dos seguintes materiais e equipamentos: (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
EQUIPAMENTOS - UCI PED |
|
Foco auxiliar portátil e Aspirador cirúrgico portátil |
01 (um) por unidade |
Balança eletrônica para lactentes e criança maiores |
01 (um) para cada 15 (quinze) leitos |
Bandejas para procedimentos de: material para punção lombar; diálise peritoneal, materiais para drenagem torácica em sistema fechado; material para traqueostomia; materiais para acesso venoso profundo, incluindo cateterização venosa central de inserção periférica (PICC); material para flebotomia, materiais para curativo, materiais para cateterismo vesical de demora em sistema fechado |
Conforme necessidade da unidade. Mínimo de uma bandeja para cada procedimento |
Equipamento para infusão contínua e controlada de fluidos ("bomba de infusão") |
02 (dois) por leito. RESERVA: 01 (um) para cada 03 (três) leitos |
Cama Fowler com grades laterais ou Berço hospitalar com ajuste de posição, grades laterais e rodízio |
01 (um) por leito |
Capnógrafo |
01 (um) para cada 15 (quinze) leitos |
Cilindro transportável de oxigênio |
01 (um) por unidade |
Conjunto padronizado de beira de leito contendo: estetoscópio, fita métrica, kit reanimador manual tipo bolsa auto-inflável com máscara e reservatório, termômetro |
01 (um) para cada leito RESERVA: 01 (um) para cada 02 (dois) leitos |
Eletrocardiógrafo portátil |
Conforme necessidade da unidade. Mínimo de 01 (um) por unidade |
Equipamento desfibrilador e cardioversor, com bateria |
01 (um) por unidade |
Equipamento para aferição de glicemia capilar, específico para uso hospitalar |
01 (um) para cada 05 (cinco) leitos ou fração |
Máscara facial (Venturi) que permite diferentes concentrações de oxigênio |
01 (um) para cada leito |
Equipamento para infusão contínua e controlada de fluidos ("bomba de infusão") |
02 (dois) por leito. RESERVA: 01 (um) para cada 03 (três) leitos |
Equipamento para mensurar pressão de balonete de tubo/cânula endotraqueal (cuffômetro) |
01 (um) por unidade |
Equipamento para ventilação pulmonar não-invasiva |
01 (um) para cada 05 (cinco) leitos ou 1 (um) conjunto para interface facial para ventilação pulmonar não invasiva (máscara) para cada 02 leitos, quando o ventilador pulmonar microprocessado possuir recursos para realizar a modalidade de ventilação não invasiva |
Maca para transporte, com grades laterais, com suporte para equipamento de infusão controlada de fluídos, suporte para cilindro de oxigênio, kit ("maleta") para acompanhar o transporte de pacientes graves, contendo medicamentos e materiais para atendimento às emergências |
01 (um) para cada 15 (quinze) leitos ou fração |
Máscaras com reservatório, capacetes ou tenda para oxigenoterapia |
01 (um) para cada 05 (cinco) leitos |
Materiais e equipamento para monitorização de pressão arterial invasiva |
01 (um) para cada 05 (cinco) leitos RESERVA: 01 (um) equipamento para cada 10 (dez) leitos |
Materiais para aspiração traqueal em sistemas aberto ou fechado. |
Conforme necessidade da unidade. Mínimo de 01 (um) por unidade |
Material e equipamento para reanimação. |
01 (um) para cada 15 (quinze) leitos |
Material para monitorização pressão venosa central. |
01 (um) para cada 05 (cinco) leitos |
Monitor de beira de leito para monitorização contínua de frequência cardíaca, cardioscopia, oximetria de pulso e pressão não invasiva com manguitos neonatal, lactente, pré-escolar, escolar e adulto, frequência respiratória e temperatura. |
01 (um) para cada leito |
Negatoscópio ou sistema informatizado para visualização de exames de imagem |
Disponível na unidade. Mínimo de 01 (um) por unidade |
Oftalmoscópio |
Disponível na unidade. Mínimo de 01 (um) por unidade |
Otoscópio |
Disponível na unidade. Mínimo de 01 (um) por unidade |
Poltronas removíveis, com revestimento impermeável, para acompanhante. |
01 (um) por leito |
Pontos de gás medicinal por leito: 02 pontos de oxigênio; 01 ponto de ar comprimido medicinal com válvulas reguladoras de pressão e 01 ponto de vácuo. |
Os 04 (quatro) pontos por leito |
Refrigerador com temperatura interna de 2 a 8°C, de uso exclusivo para guarda de medicamentos, com conferência e registro de temperatura a intervalos máximos de 24 horas. |
01 (um) por unidade |
Ventilador pulmonar específico para transporte, com bateria. |
01 (um) para cada 15 (quinze) leitos |
Ventilador pulmonar mecânico microprocessado. |
01 (um) para cada 05 (cinco) leitos RESERVA: 01 (um) equipamento para cada 05 (cinco) leitos devendo dispor cada equipamento de, no mínimo, 02 (dois) circuitos completos |
(Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
7. Indicadores de monitoramento (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
7.1. As Unidades de Terapia Intensiva e de Cuidados Intermediários deverão monitorar, manter atualizados e disponíveis ao gestor do SUS, os seguintes indicadores: (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
I - taxa de ocupação; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
II - taxa de mortalidade da unidade; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
III - média de permanência; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
IV - taxa de reinternação em 24 horas; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
V - incidência de Pneumonia Associada à Ventilação Mecânica (PAV); (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
VI - incidência de Infecção Primária da Corrente Sanguínea (IPCS) relacionada ao Acesso Vascular Central; (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
VII - taxa de utilização de cateter venoso central (CVC); e (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
VIII - incidência de Infecções do Trato Urinário (ITU) relacionada ao cateter vesical. (Redação dada pela PRT GM/MS n° 2.862 de 29.12.2024)
ANEXO XXX
Rede de Atenção à Saúde Bucal
(Redação dada pelas PRT GM/MS n° 6.213 de 19.12.2024)
Art. 1° Fica instituída a Rede de Atenção à Saúde Bucal - RASB na Política Nacional de Saúde Bucal - PNSB, no âmbito do Sistema Unicode Saúde - SUS. (Redação dada pelas PRT GM/MS n° 6.213 de 19.12.2024)
§ 1° Considera-se como RASB o conjunto de diferentes ações e serviços de saúde bucal no SUS, direta ou indiretamente a ele vinculadas, de qualquer nível de atenção, que articulados formam uma rede. (Redação dada pelas PRT GM/MS n° 6.213 de 19.12.2024)
CAPITULO I
DAS DISPOSIÇÕES GERAIS
(Redação dada pelas PRT GM/MS n° 6.213 de 19.12.2024)
Art. 2º São princípios da RASB: (Redação dada pelas PRT GM/MS n° 6.213 de 19.12.2024)
I - integralidade do cuidado em saúde bucal; (Redação dada pelas PRT GM/MS n° 6.213 de 19.12.2024)
II - interdisciplinaridade e colaboração entre equipes multiprofissionais; (Redação dada pelas PRT GM/MS n° 6.213 de 19.12.2024)
III - acessibilidade aos serviços em todos os níveis de atenção; (Redação dada pelas PRT GM/MS n° 6.213 de 19.12.2024)
IV - equidade na oferta de ações e serviços; (Redação dada pelas PRT GM/MS n° 6.213 de 19.12.2024)
V - ética e humanização no atendimento; (Redação dada pelas PRT GM/MS n° 6.213 de 19.12.2024)
VI - planejamento ascendente e participativo; (Redação dada pelas PRT GM/MS n° 6.213 de 19.12.2024)
VII - eficiência e otimização dos recursos disponíveis; (Redação dada pelas PRT GM/MS n° 6.213 de 19.12.2024)
VIII - respeito as especificidades socioculturais dos usuários; (Redação dada pelas PRT GM/MS n° 6.213 de 19.12.2024)
IX - educação permanente e capacitação dos profissionais; e (Redação dada pelas PRT GM/MS n° 6.213 de 19.12.2024)
X - incorporação de inovações tecnológicas e digitais. ( (Redação dada pelas PRT GM/MS n° 6.213 de 19.12.2024)
Art. 3º São diretrizes da RASB: (Redação dada pelas PRT GM/MS n° 6.213 de 19.12.2024)
I - organização dos serviços considerando as características territoriais e epidemiológicas, com garantia de fluxos assistenciais claros; (Redação dada pelas PRT GM/MS n° 6.213 de 19.12.2024)
II - adoção de um modelo de atenção baseado na clínica ampliada e centrada na pessoa; (Redação dada pelas PRT GM/MS n° 6.213 de 19.12.2024)
III - implementação de protocolos e critérios regulatórios para assegurar atendimento em tempo oportuno e resolutivo; (Redação dada pelas PRT GM/MS n° 6.213 de 19.12.2024)
IV - articulação entre os serviços especializados e a atenção primária à saúde bucal, com comunicação integrada e corresponsabilização pelo cuidado; (Redação dada pelas PRT GM/MS n° 6.213 de 19.12.2024)
V - utilização de ferramentas de saúde digital, incluindo teleodontologia, para ampliar o acesso, o diagnóstico e qualificar o cuidado; (Redação dada pelas PRT GM/MS n° 6.213 de 19.12.2024)
VI - monitoramento contínuo das ações e serviços, com indicadores que avaliem a qualidade, a eficiência, o impacto e o resultado; (Redação dada pelas PRT GM/MS n° 6.213 de 19.12.2024)
VII - promoção de ações de acolhimento, educação em saúde e orientação ao autocuidado pelas equipes de saúde bucal; (Redação dada pelas PRT GM/MS n° 6.213 de 19.12.2024)
VIII - adoção de mecanismos de governança sistêmica que integre a APS, os pontos de atenção a saúde, os sistemas de apoio diagnóstico e terapêutico e os sistemas de apoio logístico da rede; (Redação dada pelas PRT GM/MS n° 6.213 de 19.12.2024)
IX - integração intersetorial com serviços do território para complementar o cuidado em saúde bucal; e (Redação dada pelas PRT GM/MS n° 6.213 de 19.12.2024)
X - garantia da segurança do usuário e paciente e das boas praticas por meio de protocolos clínicos e diretrizes técnicas. (Redação dada pelas PRT GM/MS n° 6.213 de 19.12.2024)
CAPITULO II
DA ESTRUTURA OPERACIONAL
(Redação dada pelas PRT GM/MS n° 6.213 de 19.12.2024)
Art. 4º Compõem a RASB: (Redação dada pelas PRT GM/MS n° 6.213 de 19.12.2024)
I - Atenção Primaria a Saúde; (Redação dada pelas PRT GM/MS n° 6.213 de 19.12.2024)
II - Atenção Especializada Ambulatorial; (Redação dada pelas PRT GM/MS n° 6.213 de 19.12.2024)
III - Atenção Especializada Ambulatorial Hospitalar, Atenção Hospitalar e Urgência e Emergência; e (Redação dada pelas PRT GM/MS n° 6.213 de 19.12.2024)
IV - outros Serviços de Apoio Logístico, Diagnóstico e Terapêutico. (Redação dada pelas PRT GM/MS n° 6.213 de 19.12.2024)
Art. 5º É objetivo geral da RASB organizar a saúde bucal na Rede de Atenção a Saúde - RAS no âmbito do Sistema Único de Saúde - SUS, promovendo a integralidade, acessibilidade, equidade e eficiência dos serviços de saúde bucal para atender as necessidades da população brasileira com qualidade, humanização e resolutividade. (Redação dada pelas PRT GM/MS n° 6.213 de 19.12.2024)
Art. 6º São objetivos específicos da RASB: (Redação dada pelas PRT GM/MS n° 6.213 de 19.12.2024)
I - ampliar o acesso aos serviços de saúde bucal em todos os níveis de atenção, garantindo a integração entre os pontos de cuidado e a continuidade do atendimento, com base em protocolos e fluxos assistenciais elucidados; (Redação dada pelas PRT GM/MS n° 6.213 de 19.12.2024)
II - promover a qualificação continua e a educação permanente dos profissionais da saúde bucal, incentivando o uso de inovações tecnoIógicas e ferramentas digitais para aprimorar a qualidade do cuidado; (Redação dada pelas PRT GM/MS n° 6.213 de 19.12.2024)
III - fomentar a articulação intersetorial e a interdisciplinaridade entre equipes multiprofissionais, assegurando a corresponsabilidade pelo cuidado e o respeito as especificidades socioculturais dos usuários; (Redação dada pelas PRT GM/MS n° 6.213 de 19.12.2024)
IV - planejar e efetivar a RASB, em cada território regional, contemplando a transformação digital, no contexto dos respectivos planos de ação do Programa SUS Digital; e (Redação dada pelas PRT GM/MS n° 6.213 de 19.12.2024)
V - investir no desenvolvimento de novas tecnologias, inovação e cuidado em saúde bucal no contexto do Complexo Econômico-lndustrial da Saúde. (Redação dada pelas PRT GM/MS n° 6.213 de 19.12.2024)
CAPITULO III
DAS COMPETÊNCIAS E RESPONSABILIDADES
(Redação dada pelas PRT GM/MS n° 6.213 de 19.12.2024)
Art. 7º Os entes federativos têm suas competências na organização e funcionamento da RASB definidas nos artigos 16 a 18 da Lei n2 8.080/90. (Redação dada pelas PRT GM/MS n° 6.213 de 19.12.2024)
Art. 8º No âmbito da RASB, as competências da União, dos Estados, do Distrito Federal e dos Municípios, ao organizarem e implementarem as ações e serviços em saúde bucal, referem-se as diretrizes da PNSB, definidas no art. 22, incisos I a X, da Lei n2 14.572/23. (Redação dada pelas PRT GM/MS n° 6.213 de 19.12.2024)
ANEXO XXX[A]
Rede de Prevenção e Controle do Câncer - RPCC
(Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
CAPÍTULO I
DAS DISPOSIÇÕES GERAIS
(Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
Art. 1º Fica instituída, no âmbito da Política Nacional de Prevenção e Controle do Câncer - PNCC, a Rede de Prevenção e Controle do Câncer - RPCC. (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
Art. 2º A RPCC tem como objetivo organizar o cuidado integral das pessoas com câncer, em todos os pontos de atenção, por meio de ações e serviços de promoção, prevenção, detecção precoce, diagnóstico, tratamento, reabilitação, cuidados paliativos e apoio psicológico ao paciente e familiares. (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
Art. 3º São diretrizes da RPCC: (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
I - ampliação e garantia do acesso e acolhimento às pessoas com câncer em tempo oportuno, em todos os pontos de atenção à saúde, inclusive para a população infantojuvenil; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
II - cuidado integral à pessoa com câncer considerando a promoção, prevenção, detecção precoce, diagnóstico, tratamento, reabilitação, cuidados paliativos, e o acompanhamento psicológico oferecido ao paciente e familiares; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
III - promoção de um modelo de atenção centrado nas necessidades de saúde das pessoas e no cuidado ao usuário, que engaje a pessoa na produção de seu cuidado e favoreça o compartilhamento de decisões e a atuação interprofissional, interdisciplinar e integrada das diferentes equipes e serviços; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
IV - respeito às diversidades étnico-raciais, culturais, sociais e religiosas e aos hábitos e cultura locais, considerando as diferentes vulnerabilidades, com a finalidade de reduzir as iniquidades em saúde; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
V - humanização da atenção à saúde, buscando a efetivação de um modelo centrado no usuário, baseado nas suas necessidades de saúde; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
VI - participação da sociedade e atuação do controle social no processo de monitoramento e avaliação da RPCC; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
VII - modelo de cuidado centrado no usuário e realizado por equipes multiprofissionais, com realização de ações coletivas e individuais; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
VIII - qualificação da regulação assistencial, a partir das necessidades identificadas na Atenção Primária à Saúde - APS, enquanto centro de comunicação, ordenadora da Rede de Atenção à Saúde - RAS e coordenadora do cuidado; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
IX - promoção, em todos os pontos de atenção da RAS, da cultura de segurança do paciente e dos cuidados paliativos para pessoas com câncer; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
X - promoção de ações intersetoriais voltadas ao enfrentamento dos determinantes e condicionantes sociais, econômicos, políticos, comerciais, culturais e ambientais de saúde que levam ao câncer; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
XI - articulação entre os diversos serviços, ações e sistemas de saúde de atenção ao câncer, constituindo redes de saúde com integração e comunicação por meio da navegação de pessoas com câncer; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
XII - atuação territorial com definição e organização de redes regionalizadas e descentralizadas, considerando os critérios de acesso oportuno, de escala, de escopo, de segurança do usuário e de qualidade do cuidado, a partir das necessidades de saúde das respectivas populações, seus riscos e vulnerabilidades específicas; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
XIII - fortalecimento das instâncias de governança, com o reconhecimento da importância da articulação interfederativa entre os diversos gestores de saúde no território em convergência com os instrumentos de planejamento e gestão do SUS; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
XIV - monitoramento e avaliação da qualidade dos serviços por meio de indicadores de estrutura, processo e desempenho que investiguem a efetividade e a resolutividade da atenção à saúde; e (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
XV - estímulo à adoção de estratégias de formação, educação permanente, valorização, provimento e fixação de profissionais de saúde em todos os níveis de atenção. (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
Art. 4º São objetivos específicos da RPCC: (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
I - ampliar o acesso da pessoa com câncer em todos serviços da RAS, em tempo oportuno, com qualidade e segurança, considerando suas necessidades, por meio de ações e serviços de promoção, prevenção, detecção precoce, diagnóstico, tratamento, reabilitação, cuidados paliativos e apoio psicológico; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
II - organizar o acesso da pessoa com câncer, em tempo oportuno, com referência territorial, regionalizada, integrada aos demais serviços da RAS, garantindo a equidade no atendimento, a qualidade assistencial, a integralidade, a efetividade e a eficiência na aplicação dos recursos financeiros; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
III - promover a ampliação do escopo e o adensamento tecnológico da APS, incluindo novos procedimentos especializados, aumentando sua resolutividade no cuidado das pessoas com câncer e diminuindo o tempo do percurso assistencial até a confirmação diagnóstica; e (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
IV - estimular ações voltadas ao enfrentamento de determinantes e condicionantes sociais, econômicos, políticos, comerciais, culturais e ambientais de saúde que levam ao câncer e ações de prevenção de condições crônicas que agravam a situação de saúde do paciente com câncer. (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
CAPÍTULO II
DOS COMPONENTES DA RPCC
(Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
Art. 5º A estrutura operacional da RPCC é constituída por diferentes pontos de atenção à saúde, onde se ofertam ações e serviços de saúde, e por ligações que os comunicam, compreendendo os seguintes componentes e subcomponentes: (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
I - Atenção Primária à Saúde: (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
a) Unidade Básica de Saúde; e (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
b) Atenção Domiciliar; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
II - Atenção Especializada: (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
a) Ambulatorial; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
b) Hospitalar; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
c) Urgências e Emergências; e (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
d) Reabilitação Oncológica; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
III - sistemas de apoio: (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
a) diagnóstico e terapêutico; e (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
b) assistência farmacêutica; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
IV - sistemas logísticos de transporte sanitário; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
V - regulação; e (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
VI - governança. (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
Parágrafo único. Reconhece-se a APS como principal porta de entrada e centro de comunicação da RAS, que coordena e cuidado e ordena as ações e serviços disponibilizados na rede. (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
Seção I
Dos componentes da Atenção Primária à Saúde
(Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
Art. 6º A APS consiste no centro de comunicação da RAS, com a responsabilidade de realizar o cuidado integral e contínuo da população sob sua responsabilidade e ser a porta de entrada prioritária para organização do cuidado. (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
Parágrafo único. Compete ao subcomponente Unidade Básica de Saúde no contexto da RPCC: (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
I - exercer um conjunto de ações, no âmbito individual e coletivo, que abrange a promoção, proteção, prevenção de agravos, rastreamento, detecção precoce, diagnóstico, acompanhamento do tratamento, reabilitação, cuidados paliativos e a manutenção da saúde, de acordo com o plano de cuidado e plano terapêutico singular estabelecido pela equipe, bem como os protocolos e as diretrizes clínicas do SUS; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
II - compartilhar o cuidado com a atenção especializada dos casos de suspeita de câncer para aprofundamento ou confirmação do diagnóstico, realização de procedimentos clínicos ou cirúrgicos em função de possíveis complicações, ou quando esgotadas as possibilidades terapêuticas na APS; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
III - acompanhar os fatores de risco que possam levar ao agravamento da condição clínica da pessoa com câncer, de acordo com diretrizes clínicas, regulação e pactuação locais, considerando as necessidades individuais; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
IV - utilizar ferramentas de telessaúde como estratégia de matriciamento entre os pontos de atenção para o fortalecimento do cuidado, inclusive com dedicação de parte da carga horária dos profissionais para essas ações; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
V - implementar ações para prevenção e controle do sobrepeso e obesidade na população e nos usuários com diagnóstico de câncer; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
VI - implementar ações para promover as práticas corporais e atividade física para a população geral e pessoas com diagnóstico de câncer; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
VII - implementar ações para promover o aleitamento materno até dois anos ou mais e o aleitamento materno exclusivo até os seis meses de vida; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
VIII - implementar ações para promoção da alimentação adequada, saudável e sustentável na população geral e nas pessoas com diagnóstico de câncer; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
IX - implementar ações de promoção da segurança alimentar e nutricional, de eliminação e redução de fatores de riscos ocupacionais carcinogênicos, considerando e valorizando as especificidades culturais e regionais dos diferentes grupos e etnias; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
X - realizar vacinação conforme Programa Nacional de Imunizações - PNI, em especial contra a Hepatite B e o HPV; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
XI - implementar estratégias para a identificação precoce de fatores de risco para o câncer, bem como o desenho de iniciativas para a redução individual e coletiva dos mesmos no território, envolvendo os ciclos de vida; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
XII - promover ações educacionais nas escolas públicas e privadas, espaços comunitários e coletivos, voltadas para a prevenção e a redução dos fatores de risco para o câncer; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
XIII - implementar, em conjunto com a atenção especializada, fluxos e protocolos de alta suspeição, de compartilhamento do cuidado e de alta responsável a outro ponto de atenção que orientem as práticas e a organização da RPCC; e (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
XIV - ofertar o tratamento do tabagismo como uma etapa do cuidado integral à pessoa com câncer, aos fumantes ou àqueles que utilizam produtos de tabaco e seus derivados, diagnosticados com câncer. (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
Art. 7º O subcomponente Atenção Domiciliar é compreendido como o conjunto de ações integradas e articuladas de promoção à saúde, prevenção e tratamento de doenças e reabilitação, que ocorrem no domicílio, constituindo-se nova modalidade de atenção à saúde que acontece no território e reorganiza o processo de trabalho das equipes, que realizam o cuidado domiciliar na atenção primária, ambulatorial e hospitalar. (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
Parágrafo único. Compete ao subcomponente Atenção Domiciliar: (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
I - realizar o cuidado domiciliar das pessoas com câncer que estejam em situação de restrição ao leito ou lar ou em condição clínica ou de vulnerabilidade, de forma temporária ou permanente, na qual a atenção domiciliar é considerada a oferta mais oportuna para tratamento, paliação, reabilitação e prevenção de agravos; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
II - realizar os cuidados paliativos para as pessoas com câncer em situação de restrição ao leito ou domicílio, atuando em articulação com a família, RAS e comunidade, promovendo que o domicílio seja o principal local de cuidado, principalmente quando for vontade manifesta do usuário; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
III - identificar, orientar e capacitar os cuidadores e a pessoa com câncer em atendimento, envolvendo-os na realização de cuidados, acolhendo dúvidas e respeitando seus limites e potencialidades, reconhecendo-os, ainda, como sujeitos do processo; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
IV - promover espaços de cuidado e de trocas de experiências para cuidadores e familiares; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
V - pactuar fluxos para atestado de óbito, devendo ser preferencialmente emitido por médico da equipe de AD ou da Equipe de Atenção Básica do respectivo território; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
VI - articular, com os demais estabelecimentos da RAS, fluxos para admissão e alta das pessoas com câncer que estejam em atendimento domiciliar, a partir dos critérios de elegibilidade em cada ponto da rede, tendo em vista a navegação, transição segura e continuidade do cuidado; e (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
VII - realizar apoio matricial na Atenção Primária à Saúde junto às UBS, voltado para a qualificação do manejo clínico no domicílio e gestão da condição de saúde das pessoas com câncer. (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
Seção II
Dos Componentes da Atenção Especializada
(Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
Art. 8º A Atenção Especializada constitui um conjunto de pontos de atenção com diferentes densidades tecnológicas para a realização de ações e serviços de urgência e emergência e ambulatoriais especializados e hospitalares, apoiando e complementando os serviços da Atenção Básica de forma resolutiva e em tempo oportuno. (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
Art. 9º A Atenção Ambulatorial é um subcomponente da atenção especializada que constitui um conjunto de ações e serviços eletivos de média e alta densidade tecnológica, com a finalidade de propiciar a continuidade do cuidado no contexto da Rede de Prevenção e Controle do Câncer no âmbito do SUS. (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
Parágrafo único. Compete à Atenção Ambulatorial: (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
I - atuar de forma territorial, sendo referência para uma população definida, a partir do perfil epidemiológico das doenças e das necessidades de saúde da população de cada região, considerando-se os conceitos de escala, no que se refere à economia e à qualidade do cuidado; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
II - prestar assistência ambulatorial eletiva de média e alta densidade tecnológica, de forma multiprofissional, incluindo os serviços de reabilitação física das sequelas oncológicas e apoio de saúde mental, para fins de rastreamento, detecção precoce, diagnóstico em tempo oportuno e tratamento, de acordo com os protocolos e as diretrizes clínicas estabelecidas pelo Ministério da Saúde ou elaboradas pelo nível local ou regional; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
III - realizar matriciamento com as equipes da Atenção Primária, presencialmente ou por meio das ferramentas de telessaúde ou de outras estratégias locais, dedicando parte da carga horária dos profissionais especificamente para essas ações; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
IV - realizar compartilhamento do cuidado com a atenção primária e com o subcomponente hospitalar; e (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
V - encaminhar para a atenção hospitalar os casos diagnosticados com indicação de procedimentos clínicos ou cirúrgicos de diagnósticos ou internação, em função de possíveis complicações, quando esgotadas as possibilidades terapêuticas no subcomponente ambulatorial. (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
Art. 10. A Atenção Hospitalar é um subcomponente estratégico da atenção especializada voltado para as internações eletivas ou de urgência de pacientes agudos ou crônicos agudizados, no contexto da Rede de Prevenção e Controle do Câncer. (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
Parágrafo único. Compete à Atenção Hospitalar: (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
I - realizar avaliação e tratamento dos casos referenciados pela Atenção Primária ou pelo subcomponente ambulatorial da Atenção Especializada para procedimentos clínicos ou cirúrgicos de diagnósticos ou internação e tratamento das complicações decorrentes do câncer; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
II - prestar cuidado integral e multiprofissional às internações eletivas ou de urgência de pessoas com câncer, encaminhadas ou não de outro ponto de atenção, conforme os protocolos e as diretrizes clínicas estabelecidas pelo SUS; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
III - programar alta hospitalar responsável e realizar o compartilhamento do cuidado com os demais pontos de atenção, com a participação da equipe multiprofissional, realizando orientações com foco no autocuidado; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
IV - realizar matriciamento com as equipes de Atenção Primária presente no território e oferecer atendimento por meio das ferramentas de telessaúde ou outras estratégias pactuadas localmente; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
V - assegurar clínica ampliada e a gestão da clínica na atenção hospitalar da pessoa com câncer, com a implementação de equipes multiprofissionais de referência, de forma a assegurar o vínculo entre a equipe, o usuário e os familiares, com a garantia de visita aberta com a presença do acompanhante e com a valorização de fatores subjetivos e sociais; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
VI - implementar a horizontalização da atenção à pessoa com câncer, e estratégias para efetivação da equipe de referência, com fortalecimento de vínculo entre profissionais, usuários e familiares; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
VII - elaborar plano terapêutico da pessoa com câncer de forma conjunta pelas equipes, especialmente quando se tratar de um usuário com quadro clínico complexo ou de alta vulnerabilidade, com o objetivo de reavaliar diagnósticos e redefinir as linhas de intervenção terapêutica, devendo ser registrado em prontuário unificado compartilhado pela equipe multiprofissional; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
VIII - adotar as Diretrizes Terapêuticas e Protocolos Clínicos do SUS, que visam garantir intervenções seguras e resolutivas, além de evitar ações desnecessárias, qualificando a assistência prestada ao usuário, de acordo com o estabelecido pelo SUS; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
IX - assegurar a qualidade da atenção e boas práticas em saúde voltadas à segurança do paciente com redução de incidentes desnecessários e evitáveis, além de atos inseguros relacionados ao cuidado; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
X - adotar os sistemas de informação relacionados à oncologia, utilizando os dados analisados para planejamento e tomada de decisões oportunas, garantindo acesso, equidade e qualidade do cuidado para os usuários; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
XI - qualificar e acompanhar o envio dos dados dos sistemas de informação relacionados à oncologia, conforme periodicidade regulamentada, utilizando o repositório de dados federados da Rede Nacional de Dados em Saúde; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
XII - garantir a utilização dos critérios técnico-operacionais estabelecidos pelo Comitê Gestor de Saúde Digital para a organização e funcionamento dos sistemas de informação sobre o câncer, considerando a interoperabilidade com a Rede Nacional de Dados em Saúde; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
XIII - integrar as Unidades de Alta Complexidade em Oncologia - UNACON ou Centros de Alta Complexidade em Oncologia - CACON aos demais pontos da RPCC e com outras políticas presentes no território, mediadas pelo gestor local, para garantir resolutividade da atenção e continuidade do cuidado; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
XIV - realizar o estadiamento dos casos confirmados de câncer em tempo oportuno ou encaminhar para o ponto de atenção de referência; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
XV - oferecer o tratamento de alta complexidade adequado às necessidades do usuário, incluindo os serviços de cirurgia, radioterapia e quimioterapia, em nível ambulatorial e internação, a depender do serviço e do seu tipo de habilitação na alta complexidade em oncologia; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
XVI - estender o seu serviço de oncologia clínica para outro município, desde que respeitados os limites estaduais e observados a necessidade de descentralização de atendimento em oncologia clínica e sua localização que deverão estar em concordância com o Planejamento Regional Integrado - PRI e o plano de atenção para o diagnóstico e tratamento do câncer pactuados nas instâncias colegiadas; e (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
XVII - ofertar os cuidados paliativos, com equidade, integralidade, qualidade assistencial e humanização no atendimento. (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
Art. 11. O subcomponente de urgência e emergência da Atenção Especializada constitui o conjunto de ações e serviços voltados aos usuários que necessitam de cuidados imediatos nos diferentes pontos de atenção, inclusive de acolhimento aos pacientes que apresentam agudização. (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
Parágrafo único. Compete ao subcomponente de urgência e emergência da Atenção Especializada: (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
I - prestar assistência e o primeiro cuidado às urgências e emergências, em ambiente adequado, até o encaminhamento dos indivíduos com complicações agudas decorrentes do câncer a outros pontos de atenção da RPCC, quando necessário, com a implantação de acolhimento e classificação de riscos e vulnerabilidades; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
II - realizar compartilhamento do cuidado com os demais pontos de atenção à saúde, de acordo com cada caso; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
III - garantir o acesso em tempo oportuno aos pacientes com sintomas agudizados, tratamento de pacientes crônicos agudizados e pacientes em processo de morte, que apresentem sintomas que comprometam a qualidade de vida; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
IV - ofertar a teleurgência e outras ferramentas de telessaúde para apoio à conduta clínica e manejo de paciente em urgência oncológica; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
V - participar da elaboração de fluxos e protocolos de compartilhamento do cuidado para a pessoa com câncer no território, articulando o Serviço de Atendimento Móvel de Urgência, Unidades de Pronto Atendimento com outros serviços da rede de prevenção e controle do câncer; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
VI - garantir a retaguarda às urgências pelos outros pontos de atenção de RAS, mediante o fornecimento de procedimentos diagnósticos, leitos clínicos, leitos de terapia intensiva e cirurgias, prioritariamente para o Centro de Assistência de Alta Complexidade em Oncologia - CACON ou Unidade de Assistência de Alta Complexidade em Oncologia - UNACON, conforme pactuações locais; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
VII - dispor de equipe médica e multiprofissional capacitada a atender urgências oncológicas, compatível com as características do serviço, o porte da Porta de Entrada Hospitalar de Urgência ou da Unidades de Pronto Atendimento; e (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
VIII - implementar mecanismos de gestão da clínica, qualificação do cuidado, reorganização dos fluxos e processos, além de equipe de referência para responsabilização e acompanhamento dos casos de forma conjunta com os demais pontos da RAS. (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
Art. 12. O subcomponente de reabilitação oncológica integra o cuidado integral para os pacientes com sequelas ou com limitações em decorrência do câncer ou do seu tratamento. (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
Parágrafo único. Compete ao subcomponente de reabilitação oncológica: (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
I - diminuir, eliminar ou controlar perdas funcionais, desconfortos e sofrimento psíquico; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
II - garantir acesso oportuno a procedimentos clínicos ou cirúrgicos de correção de sequelas ou mutilações a todos os usuários com câncer, sempre que necessário, visando recuperação motora, funcional e a qualidade de vida, com integração em todos os pontos de atenção da Rede de Atenção à Saúde; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
III - oferecer suporte psicossocial e nutricional; e (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
IV - iniciar de forma precoce as medidas de pré-reabilitação e de reabilitação. (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
Seção III
Dos Componentes de Sistemas de Apoio
(Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
Art. 13. O componente Sistemas de Apoio constitui os sistemas de apoio diagnóstico e terapêutico, tais como patologia clínica e imagens, e de assistência farmacêutica. (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
Parágrafo único. Compete aos Sistemas de Apoio: (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
I - realizar apoio diagnóstico e terapêutico das solicitações provenientes de todos os pontos de atenção, de acordo com as pactuações locais ou regionais definidas com base nos protocolos e nas diretrizes clínicas estabelecidas pelo SUS; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
II - prestar assistência farmacêutica necessária ao tratamento clínico das pessoas com câncer, considerando-se a forma de organização da gestão local e regional, as necessidades de saúde locais e a Relação Nacional de Medicamentos Essenciais; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
III - oferecer acesso a medicamentos oncológicos incorporados no âmbito do SUS, considerando a integralidade do tratamento medicamentoso na atenção especializada na Rede Prevenção e Controle do Câncer, a partir das linhas de cuidado preconizadas nos Protocolos Clínicos e Diretrizes Terapêuticas - PCDT disponibilizados no SUS; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
IV - prover a descentralização para os serviços especializados as ações de oferta e dispensação de medicamentos voltados ao tratamento de pessoas com Câncer, com definição das responsabilidades, de forma pactuada e visando a ampliação de acesso; e (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
V - implementar o cuidado farmacêutico. (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
Seção IV
Do Componente de sistemas logísticos
(Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
Art. 14. Os sistemas logísticos constituem soluções em saúde, em geral relacionadas às tecnologias de informação, integradas pelos sistemas de identificação e de acompanhamento dos usuários, o registro eletrônico em saúde, os sistemas de transporte sanitários e os sistemas de informação em saúde. (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
Parágrafo único. Compete aos sistemas logísticos: (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
I - oferecer soluções tecnológicas e operacionalizar a implementação de sistemas de informação que permitam o acompanhamento do cuidado, a gestão de casos, o apoio às decisões clínicas e a regulação do acesso aos serviços da Atenção Especializada, assim como promover a integração dos dados e das informações epidemiológicas e assistenciais disponíveis para o planejamento, monitoramento e avaliação das ações e serviços de saúde; e (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
II - ofertar transporte sanitário, a partir de pactuações nas Comissões Intergestores Regionais - CIR e nas Comissões Intergestores Bipartite - CIB e no Colegiado de Gestão da Secretaria de Estado de Saúde do Distrito Federal - CGSES/DF, que permita o fluxo adequado das pessoas com câncer entre os pontos de atenção, tanto na urgência quanto nas ações eletivas, por meio de veículos adaptados, quando necessário. (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
Seção V
Do Componente de Regulação
(Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
Art. 15. O componente de regulação no âmbito da RPCC tem objetivo viabilizar o acesso equânime e oportuno, com atenção integral, de qualidade, universalizado e realizador de direitos sociais da pessoa com câncer. (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
§1º A Política Nacional de Regulação do SUS define que as ações de regulação devem estar organizadas em diferentes dimensões de atuação, necessariamente integradas entre si. (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
§2º No contexto da RPCC, a regulação da atenção à saúde e a regulação do acesso à assistência devem observar: (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
I - regulação da Atenção à Saúde: a produção de ações diretas e finais de atenção à saúde, definindo estratégias e macrodiretrizes para a Regulação do Acesso à Assistência e controle da oferta de serviços, executando ações de contratualização, monitoramento, controle, avaliação, auditoria e vigilância da atenção e da assistência à saúde no âmbito do SUS; e (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
II - regulação do Acesso: a organização, o controle, o gerenciamento e a priorização do acesso e dos fluxos assistenciais no âmbito do SUS pelos respectivos gestores públicos, estabelecida pelo complexo regulador e suas unidades operacionais, incluindo a regulação médica, exercendo autoridade sanitária para a garantia do acesso baseada em protocolos, classificação de risco e demais critérios de priorização. (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
Seção VI
Do Componente de Governança
(Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
Art. 16. O componente de Governança compreende o conjunto de mecanismos, processos e estruturas que organizam, coordenam e controlam as interações entre diferentes atores, instituições e setores para alcançar objetivos coletivos, buscando promover um excedente colaborativo e alcançar resultados sanitários e econômicos benéficos para a população. (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
Parágrafo único. A Governança é realizada por meio do Comitê Executivo de Governança da RAS, a quem compete: (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
I - acompanhar e avaliar a implementação da RPCC, considerando necessidade, demanda e oferta de ações, serviços de saúde e pactuação regional; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
II - monitorar continuamente os resultados e impactos das ações na RPCC; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
III - monitorar os indicadores estabelecidos para o acompanhamento da RPCC; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
IV - recomendar novos arranjos, fluxos e organização da RPCC, em consonância com Planejamento Regional Integrado - PRI; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
V - recomendar medidas que favoreçam as articulações das políticas interinstitucionais nos territórios; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
VI - observar as diretrizes, objetivos e metas do Plano de Ações Estratégicas para o Enfrentamento das Doenças Crônicas e Agravos Não Transmissíveis no Brasil; e (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
VII - estimular a participação e controle social nas decisões relacionadas à saúde. (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
CAPÍTULO III
DOS CUIDADOS PALIATIVOS NA RPCC
(Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
Art. 17. No contexto da RPCC compreende-se como cuidados paliativos as ações e os serviços de saúde para alívio da dor, do sofrimento e de outros sintomas que ameaçam ou limitam a continuidade da vida das pessoas com câncer, incluindo seus familiares e cuidadores. (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
Art. 18. Compete a todos os pontos de atenção da RAS a oferta de Cuidados Paliativos no contexto da Rede Prevenção e Controle do Câncer no âmbito do Sistema Único de Saúde, em conformidade com a PNCP, levando em conta os seguintes fatores: (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
I - ofertar os cuidados paliativos em todos os pontos de atenção da Rede de Atenção à Saúde, com equidade, integralidade, qualidade assistencial e humanização no atendimento; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
II - realizar avaliações abrangentes da pessoa cuidada para promoção do alívio da dor e outros sintomas, considerando suas necessidades físicas, psicológicas, espirituais e sociais; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
III - estimular a elaboração de um conjunto de medidas e recursos sociofamiliares que preservem ao máximo a autonomia da pessoa em seu modo de viver; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
IV - disponibilizar medicamentos que promovam o controle seguro dos sintomas da pessoa com câncer elegível aos cuidados paliativos, incluindo o controle da dor e o fornecimento de opiáceos, promovendo o máximo de conforto e qualidade de vida à pessoa; e (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
V - elaborar plano de cuidados paliativos para execução continuada e integrada à Rede de Atenção à Saúde, com navegação do cuidado, conforme o caso; e VI - articular e prestar apoio às equipes matriciais de cuidados paliativos - EMCP, realizando o uso racional de opióides e definindo critérios de elegibilidade para programas de atenção domiciliar, conforme Política Nacional de Cuidados Paliativos. (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
CAPÍTULO IV
DAS COMPETÊNCIAS DAS ESFERAS DE GESTÃO
(Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
Art. 19. Compete ao Ministério da Saúde e às Secretarias de Saúde dos Estados, do Distrito Federal e dos Municípios, em seus respectivos âmbitos de atuação: (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
I - garantir que todos os estabelecimentos de saúde que prestam atendimento às pessoas com câncer possuam infraestrutura e tecnologias adequadas, recursos humanos capacitados e qualificados, recursos materiais, equipamentos e insumos suficientes, de maneira a garantir o cuidado necessário; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
II - garantir o financiamento para o cuidado integral das pessoas com câncer, de acordo com as responsabilidades pactuadas e o comando instituído pela Lei nº 14.758, de 19 de dezembro de 2023; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
III - integrar os sistemas de informação vigentes para os cuidados prestados às pessoas com câncer, com a finalidade de obter informações que possibilitem o planejamento, o monitoramento, a avaliação, o controle e a regulação das ações realizadas, garantindo-se a interoperabilidade entre eles; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
IV - definir diretrizes clínicas, protocolos assistenciais e de regulação do acesso nacionais, nos termos da Política Nacional de Regulação do SUS; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
V - elaborar e divulgar protocolos clínicos e diretrizes terapêuticas para qualificar o cuidado das pessoas com câncer; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
VI - adotar mecanismos de monitoramento, avaliação e auditoria com vistas à melhoria da qualidade das ações e dos serviços ofertados, considerando-se as especificidades dos estabelecimentos de saúde e suas responsabilidades; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
VII - promover a formação e a qualificação dos profissionais e dos trabalhadores de saúde de acordo com as diretrizes da Política Nacional de Educação Permanente em Saúde - PNEPS; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
VIII - utilizar da Relação Nacional de Medicamentos Essenciais - RENAME, atualizada periodicamente, como instrumento racionalizador das ações no âmbito da assistência farmacêutica; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
IX - desenvolver estratégias nacionais de valorização, formação, fixação e capacitação de recursos humanos, com destaque para regiões de vazios assistenciais em oncologia; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
X - estimular a participação popular e o controle social visando à contribuição na elaboração de estratégias para implantação de orientações de promoção e prevenção da saúde e linhas de cuidado; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
XI - elaborar, desenvolver estratégias de comunicação e disponibilizar publicações, materiais didáticos, informativos ou outros materiais de interesse da população e dos profissionais de saúde relacionados às doenças crônicas e seus fatores de risco; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
XII - manter atualizado os dados dos profissionais e de serviços de saúde, de acordo com o respectivo nível de gestão, públicos e privados, que prestam serviço ao SUS, no Sistema de Cadastro Nacional de Estabelecimentos de Saúde - SCNES. (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
XIII - compor o comitê-executivo de governança da Rede de Prevenção e Controle do Câncer, com o objetivo de monitorar, acompanhar, avaliar e propor soluções para o seu adequado funcionamento; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
XIV - participar da elaboração de linhas de cuidado da RPCC; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
XV - organizar na RAS os pontos de atenção que façam o cuidado da oncologia pediátrica, incluindo com matriciamento com os Centros Especializados; e (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
XVI - disponibilizar, sempre que possível e necessário, casas de apoio provisório de cuidado objetivando acolhimento aos pacientes que demandam atenção diária em serviço de saúde de alta complexidade. (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
Art. 20. Compete ao Ministério da Saúde: (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
I - implementar a Política Nacional Prevenção e Controle do Câncer por meio da Rede de Prevenção e Controle do Câncer; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
II - definir diretrizes gerais para estruturação das linhas de cuidado e organização da Rede de Prevenção e Controle do Câncer; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
III - prestar apoio institucional às Secretarias de Saúde dos Estados, do Distrito Federal e dos Municípios no processo de consolidação e qualificação das ações voltadas à atenção às pessoas com Câncer; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
IV - habilitar os estabelecimentos de saúde que realizam ações de atenção às pessoas com câncer, quando couber, de acordo com critérios técnicos estabelecidos em Portarias específicas; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
V - desenvolver e disponibilizar sistemas de informação para os cuidados prestados às pessoas com câncer com a finalidade de obter informações que possibilitem o planejamento, o monitoramento, a avaliação, o controle e a regulação das ações realizadas, garantindo-se a interoperabilidade entre eles; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
VI - garantir o financiamento de medicamentos necessários para o tratamento das pessoas com câncer de acordo com a Relação Nacional de Medicamentos Essenciais - RENAME e de acordo com o disposto em legislações específicas, no que couber, conforme pactuações; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
VII - realizar estudos no intuito de subsidiar e justificar a incorporação de novas tecnologias ou novos usos de tecnologias já existentes no SUS que possam ser utilizadas para qualificar o cuidado das pessoas com câncer; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
VIII - publicar materiais orientativos de apoio para a organização da rede de serviços linhas de cuidado no território; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
IX - garantir a manutenção do financiamento federal das ações e serviços da Rede de Prevenção e Controle do Câncer; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
X - construir espaço de discussão com o Conselho Nacional de Saúde para o aprimoramento da Rede; e (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
XI - adotar estratégias de educação permanente aos profissionais da RAS e a comunidade sobre os cuidados paliativos na pessoa com câncer. (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
Art. 21. Compete às Secretarias de Saúde dos Estados: (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
I - prestar apoio institucional às Secretarias Municipais de Saúde no processo de implementação, qualificação e de consolidação das ações voltadas à atenção às pessoas com câncer; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
II - realizar a articulação interfederativa para pactuação de ações e de serviços em âmbito regional ou inter-regional para garantia da equidade e da integralidade do cuidado; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
III - definir estratégias de articulação com as Secretarias Municipais de Saúde do seu Estado, com vistas ao desenvolvimento de planos regionais para elaboração das linhas de cuidado; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
IV - coordenar, acompanhar e apoiar a organização e a implementação regional das linhas de cuidado que irão compor a Rede de Prevenção e Controle do Câncer, considerando todos os pontos de atenção, bem como os sistemas logísticos e de apoio necessários para garantir a oferta de ações e serviços de promoção, prevenção, rastreamento, detecção precoce, diagnóstico, tratamento, reabilitação, cuidados paliativos e apoio psicológico; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
V - organizar, em conjunto com os municípios, a referência e a contrarreferência estaduais, macrorregionais e regionais por meio da regulação com definição de critérios e do fluxo dos usuários entre os pontos de atenção da rede, de acordo com as necessidades de saúde dos usuários; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
VI - garantir o acesso aos insumos e medicamentos necessários para o tratamento das pessoas com câncer, de acordo com a RENAME e de acordo com o disposto em legislações específicas, no que couber, conforme pactuações; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
VII - adotar sistemas de informação disponibilizados no SUS e apoiar sua organização nos municípios; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
VIII - contratualização dos serviços sob sua gestão; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
IX - garantir o funcionamento dos serviços da Rede de Prevenção e Controle do Câncer e demais serviços da Rede de Atenção à Saúde que estão sob a gestão estadual; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
X - garantir a manutenção do financiamento estadual das ações e serviços da Rede de Prevenção e Controle do Câncer de acordo com as responsabilidades pactuadas; e (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
XI - fomentar a participação popular na disseminação da cultura dos cuidados paliativos, conforme previsto na Política Nacional de Cuidados Paliativos. (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
Art. 22. Compete às Secretarias de Saúde dos Municípios: (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
I - planejar e programar as ações e os serviços necessários para o cuidado das pessoas com câncer, considerando-se os serviços disponíveis, a base territorial, o perfil e as necessidades de saúde locais; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
II - organizar a implementação regional das linhas de cuidado que irão compor a Rede de Prevenção e Controle do Câncer, considerando todos os pontos de atenção, bem como os sistemas logísticos e de apoio necessários para garantir a oferta de ações e serviços de promoção, prevenção, rastreamento, detecção precoce, diagnóstico, tratamento, reabilitação, cuidados paliativos e apoio psicológico; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
III - pactuar as linhas de cuidado com os Municípios da respectiva região de saúde, garantindo a oferta de cuidado integral às pessoas com câncer; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)ctuar as diretrizes, o fluxo e a regulação intra e intermunicipal das ações e dos serviços da rede de atenção à saúde, visando à garantia do acesso dos usuários, de acordo com suas necessidades;
V - adotar sistemas de informação disponibilizados no SUS e contribuir para sua utilização de forma a obter registros dos dados relativos ao cuidado das pessoas com câncer nos serviços de saúde que estão sob responsabilidade do Município; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
VI - garantir o acesso aos insumos e medicamentos necessários para o tratamento do câncer de acordo com a RENAME e de acordo com o disposto em legislações específicas, no que couber, conforme pactuações; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
VII - garantir a manutenção do financiamento municipal das ações e serviços da Rede de Prevenção e Controle do Câncer de acordo com as responsabilidades pactuadas; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
VIII - contratualização dos serviços sob sua gestão; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
IX - garantir o funcionamento dos serviços da Rede de Prevenção e Controle do Câncer e demais serviços da Rede de Atenção à Saúde que estão sob a gestão municipal; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
X - qualificar a discussão da Rede no âmbito da CIR no sentido de qualificar a implantação da RPCC; e (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
XI - promover a integração das comunidades do território na cultura e execução dos cuidados paliativos, tendo como referência as comunidades compassivas, conforme previsto na Política Nacional de Cuidados Paliativos. (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
Art. 23. Aplica-se, no que cabível, à Secretaria de Saúde do Distrito Federal o disposto nos arts. 21 e 22. (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
CAPÍTULO V
DAS LINHAS DE CUIDADO
(Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
Art. 24. A implantação da RPCC se dará por meio da organização e operacionalização de linhas de cuidado específicas do câncer. (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
Art. 25. No âmbito da RPCC as linhas de cuidado deverão: (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
I - expressar os fluxos assistenciais que precisam ser garantidos ao usuário, a fim de atender às necessidades de saúde relacionadas a sua condição; e (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
II - definir as ações e os serviços que serão ofertados por cada componente da RPCC, baseados em diretrizes clínicas e de acordo com a realidade de cada região de saúde, sempre considerando as evidências científicas. (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
Art. 26. As linhas de cuidado no âmbito da RPCC devem ser baseadas em evidências, com a descrição das competências e atribuições de cada componente, visando a integralidade do cuidado, considerando: (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
I - os fluxos de atendimento integrados, garantindo a continuidade do cuidado desde a prevenção até o tratamento, incluindo os cuidados paliativos; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
II - a elaboração e publicação de protocolos clínicos e diretrizes terapêuticas baseadas em evidências para o manejo do câncer; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
III - formação e capacitação contínua dos profissionais de saúde envolvidos nas diversas etapas do cuidado oncológico; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
IV - a integração de ações de promoção e prevenção, incluindo campanhas de conscientização sobre fatores de risco e a importância do diagnóstico precoce; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
V - a garantia da articulação entre os diferentes pontos de atenção na Rede de Atenção à Saúde, assegurando que os pacientes sejam encaminhados de forma eficiente e eficaz; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
VI - o monitoramento e avaliação da qualidade dos serviços prestados, com base em indicadores de desempenho e satisfação dos usuários. (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
VII - a garantia da regionalização da atenção especializada de forma que esta trabalhe com abrangência territorial e populacional, conforme pactuações loco-regionais; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
VIII - a articulação dos recursos existentes para operacionalização das linhas de cuidado, segundo o planejamento de cada unidade federada; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
IX - a garantia de acesso regulado à atenção especializada, ambulatorial e hospitalar; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
X - a implementação de sistemas de informação que permitam o acompanhamento do cuidado, a gestão de casos, o apoio às decisões clínicas e a regulação do acesso aos serviços de atenção especializada, assim como o planejamento, o monitoramento e a avaliação das ações e serviços; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
XI - a oferta de apoio diagnóstico e terapêutico adequado para prevenção e tratamento, com efetivação de um modelo centrado no usuário, baseado nas suas necessidades de saúde, respeitando-se as diversidades étnico-raciais, culturais, sociais e religiosas; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
XII - o estabelecimento de estratégias para apoio ao autocuidado de maneira a garantir a autonomia do usuário, o conhecimento sobre sua saúde e a corresponsabilização dos atores envolvidos; (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
XIII - a articulação de ações intersetoriais para promoção da saúde, incluindo incentivo à alimentação adequada e saudável e às práticas corporais e atividade física, de forma a apoiar os indivíduos, as famílias e a comunidade na adoção de modos de vida saudáveis, respeitando-se hábitos e culturas locais; e (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
XIV - a definição de indicadores e metas de acompanhamento e avaliação para as linhas de cuidado das doenças crônicas. (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
CAPÍTULO VI
DAS DISPOSIÇÕES FINAIS
(Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
Art. 27. Deverão ser discutidas e pactuadas no âmbito da Comissão Intergestores Tripartite - CIT as responsabilidades de cada ente federado no processo de financiamento dos serviços assistenciais, respeitada a manutenção do equilíbrio financeiro entre as esferas de gestão do SUS e a garantia da linha de cuidado da doença. (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
Parágrafo único. A implementação da RPCC nos territórios será garantido por meio da operacionalização do Plano Operativo a ser pactuado no âmbito tripartite, com indicação de ações estratégicas e atividades a serem desenvolvidas e monitoradas pelas três esferas de gestão. (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
Art. 28. Compete à Coordenação-Geral da Política Nacional de Prevenção e Controle do Câncer - CGCAN e ao Instituto Nacional de Câncer - INCA da Secretaria de Atenção Especializada à Saúde, do Ministério da Saúde, promover, em conjunto com demais Secretarias do Ministério, as diretrizes para a estruturação e implementação da PNPCC. (Redação dada pela PRT GM/MS n° 6.591 de 04.02.2025)
ANEXO XXX[B]
Rede de Imunobiológicos para Pessoas com Situações Especiais - RIE
(Redação dada pela PRT GM/MS n° 6.623 de 14.02.2025)
CAPÍTULO I
DAS DISPOSIÇÕES GERAIS
(Redação dada pela PRT GM/MS n° 6.623 de 14.02.2025)
Art. 1º Fica instituída a Rede de Imunobiológicos para Pessoas com Situações Clínicas Especiais - RIE no Sistema Único de Saúde - SUS. (Redação dada pela PRT GM/MS n° 6.623 de 14.02.2025)
Art. 2º São objetivos da RIE: (Redação dada pela PRT GM/MS n° 6.623 de 14.02.2025)
I - disponibilizar os imunobiológicos e garantir a vacinação da população com condições especiais de morbidade, possibilitando que aconteça no município de residência; (Redação dada pela PRT GM/MS n° 6.623 de 14.02.2025)
II - disponibilizar os imunobiológicos e garantir a vacinação da população com situação de risco à saúde, preferencialmente no município de residência; e (Redação dada pela PRT GM/MS n° 6.623 de 14.02.2025)
III - promover treinamentos sobre imunização de pessoas com situações especiais aos profissionais de saúde de toda a rede SUS. (Redação dada pela PRT GM/MS n° 6.623 de 14.02.2025)
Parágrafo único. Os imunobiológicos disponibilizados à RIE são indicados pelo Programa Nacional de Imunizações. (Redação dada pela PRT GM/MS n° 6.623 de 14.02.2025)
Art. 3º São considerados imunobiológicos especiais vacina, soro e imunoglobulina não contemplados no Calendário Nacional de Vacinação, que são destinados: (Redação dada pela PRT GM/MS n° 6.623 de 14.02.2025)
I - aos pacientes com situações especiais, que demandam avaliação clínica individualizada; (Redação dada pela PRT GM/MS n° 6.623 de 14.02.2025)
II - aos grupos prioritários, alvos de ação de vacinação específica do Programa Nacional de Imunizações; e (Redação dada pela PRT GM/MS n° 6.623 de 14.02.2025)
III - às pessoas que demandam avaliação clínica individualizada. (Redação dada pela PRT GM/MS n° 6.623 de 14.02.2025)
Art. 4º Compete à RIE: (Redação dada pela PRT GM/MS n° 6.623 de 14.02.2025)
I - avaliar os casos para aplicação ou dispensação de imunobiológicos às pessoas com situações clínicas especiais; (Redação dada pela PRT GM/MS n° 6.623 de 14.02.2025)
II - encaminhar os imunobiológicos para o atendimento das pessoas com situações clínicas especiais às respectivas unidades de atenção à saúde ou à gestão municipal do Programa Nacional de Imunizações; (Redação dada pela PRT GM/MS n° 6.623 de 14.02.2025)
III - aplicar os imunobiológicos nas pessoas com situações clínicas especiais de morbidade e de risco à saúde; e (Redação dada pela PRT GM/MS n° 6.623 de 14.02.2025)
IV - disponibilizar treinamentos sobre imunização de pessoas com situações especiais aos profissionais de saúde de toda a rede SUS. (Redação dada pela PRT GM/MS n° 6.623 de 14.02.2025)
CAPÍTULO II
DAS DIRETRIZES
(Redação dada pela PRT GM/MS n° 6.623 de 14.02.2025)
Art. 5º São princípios da RIE: (Redação dada pela PRT GM/MS n° 6.623 de 14.02.2025)
I - a universalidade, a equidade, a integralidade e a ampliação do acesso à vacinação para as pessoas com situações clínicas especiais de morbidade e de risco à saúde; (Redação dada pela PRT GM/MS n° 6.623 de 14.02.2025)
II - o fortalecimento da atuação integrada, do desenvolvimento do cuidado compartilhado e das relações horizontais de articulação com a Atenção Primária em Saúde e demais pontos das Redes de Atenção à Saúde; e (Redação dada pela PRT GM/MS n° 6.623 de 14.02.2025)
III - a organização e o funcionamento de forma regionalizada e com base na territorialização da saúde, definidos e pactuados no âmbito da Comissão Intergestores Bipartite - CIB. (Redação dada pela PRT GM/MS n° 6.623 de 14.02.2025)
CAPÍTULO III
DA COMPOSIÇÃO
(Redação dada pela PRT GM/MS n° 6.623 de 14.02.2025)
Art. 6º Compõem a RIE: (Redação dada pela PRT GM/MS n° 6.623 de 14.02.2025)
I - os Centros de Referência em Imunobiológicos Especiais - CRIE; (Redação dada pela PRT GM/MS n° 6.623 de 14.02.2025)
II - os Centros Intermediários de Imunobiológicos Especiais - CIIE; e (Redação dada pela PRT GM/MS n° 6.623 de 14.02.2025)
III - as salas de vacina do SUS, centros de vacinação do SUS e clínicas de saúde do SUS, integradas à Atenção Primária, Urgência e Emergência e, na Atenção Especializada. (Redação dada pela PRT GM/MS n° 6.623 de 14.02.2025)
CAPÍTULO IV
DO CENTRO DE REFERÊNCIA EM IMUNOBIOLÓGICOS ESPECIAIS - CRIE
(Redação dada pela PRT GM/MS n° 6.623 de 14.02.2025)
Art. 7º É considerado um CRIE: (Redação dada pela PRT GM/MS n° 6.623 de 14.02.2025)
I - os centros especializados que possuem infraestrutura e logística destinadas ao atendimento de pessoas portadoras de situações clínicas especiais; e (Redação dada pela PRT GM/MS n° 6.623 de 14.02.2025)
II - os centros especializados que façam avaliação de casos e aplicação de imunobiológicos. (Redação dada pela PRT GM/MS n° 6.623 de 14.02.2025)
Parágrafo único. A base territorial dos CRIE é definida e pactuada pela CIB. (Redação dada pela PRT GM/MS n° 6.623 de 14.02.2025)
Art. 8º Para validação de um CRIE faz-se necessário: (Redação dada pela PRT GM/MS n° 6.623 de 14.02.2025)
I - possuir registro no Cadastro Nacional de Estabelecimentos de Saúde - Cnes, conforme código e classificação previstas em normativa vigente; (Redação dada pela PRT GM/MS n° 6.623 de 14.02.2025)
II - possuir instalação em unidade de saúde federal, estadual ou municipal; (Redação dada pela PRT GM/MS n° 6.623 de 14.02.2025)
III - atender às normas da Agência Nacional de Vigilância Sanitária e do Ministério da Saúde para funcionamento de sala de vacina, rede de frio e registro de doses aplicadas, e eventos supostamente atribuíveis à vacinação ou imunização - ESAVI em sistema de informação compatível com a Rede Nacional de Dados em Saúde - RNDS; (Redação dada pela PRT GM/MS n° 6.623 de 14.02.2025)
IV - funcionar durante oito horas por dia, no mínimo; (Redação dada pela PRT GM/MS n° 6.623 de 14.02.2025)
V - dispor de equipe técnica qualificada exclusiva, dimensionada com base na população da região de referência, composta por profissional de nível superior na área da saúde para avaliar clinicamente o paciente, analisar a solicitação e liberação dos imunobiológicos especiais e realizar os procedimentos de vacinação; (Redação dada pela PRT GM/MS n° 6.623 de 14.02.2025)
VI - manter o registro individual do paciente com as vacinas aplicadas, relatórios com justificativa clínica, CID e a indicação do imunobiológico especial; (Redação dada pela PRT GM/MS n° 6.623 de 14.02.2025)
VII - garantir os mecanismos de notificação, investigação, acompanhamento e elucidação dos casos de - ESAVI graves ou inusitados associados temporalmente às aplicações de imunobiológicos; e (Redação dada pela PRT GM/MS n° 6.623 de 14.02.2025)
VIII - possuir profissionais de saúde com nível superior, médicos e enfermeiros, capacitados para avaliar as indicações dos imunobiológicos em pacientes com situações clínicas especiais e os ESAVI. (Redação dada pela PRT GM/MS n° 6.623 de 14.02.2025)
Art. 9º Para o atendimento no CRIE o usuário deve apresentar: (Redação dada pela PRT GM/MS n° 6.623 de 14.02.2025)
I - o encaminhamento com a indicação do imunobiológico e o relatório clínico sobre o caso, feito por profissional de saúde de nível superior; e (Redação dada pela PRT GM/MS n° 6.623 de 14.02.2025)
II - laudo comprobatório da condição clínica do paciente, que justifique a indicação do imunobiológico, caso o encaminhamento não seja feito por médico. (Redação dada pela PRT GM/MS n° 6.623 de 14.02.2025)
Parágrafo único. O CRIE tem autonomia para promover a avaliação clínica e liberar o imunobiológico especial, se este for constituído nos moldes do art. 6º e, se lhe for dada essa atribuição pela CIB. (Redação dada pela PRT GM/MS n° 6.623 de 14.02.2025)
CAPÍTULO V
DO CENTRO INTERMEDIÁRIO DE IMUNOBIOLÓGICO ESPECIAL - CIIE
(Redação dada pela PRT GM/MS n° 6.623 de 14.02.2025)
Art. 10. É considerada CIIE, a sala de vacina que atender aos seguintes critérios: (Redação dada pela PRT GM/MS n° 6.623 de 14.02.2025)
I - manter-se em um local de atendimento de serviço especializado para pacientes com condições clínicas especiais; (Redação dada pela PRT GM/MS n° 6.623 de 14.02.2025)
II - possuir profissionais de saúde capacitados para aplicar imunobiológicos em pessoas com situações clínicas especiais; (Redação dada pela PRT GM/MS n° 6.623 de 14.02.2025)
III - atender às normas sanitárias da Agência Nacional de Vigilância Sanitária; e (Redação dada pela PRT GM/MS n° 6.623 de 14.02.2025)
IV - não possuir a estrutura mínima de CRIE ou base populacional e territorial pactuada pela CIB. (Redação dada pela PRT GM/MS n° 6.623 de 14.02.2025)
Art. 11. Para o atendimento no CIIE faz-se necessário que o usuário apresente a indicação do imunobiológico realizada por profissional de saúde de nível superior. (Redação dada pela PRT GM/MS n° 6.623 de 14.02.2025)
§ 1º O CIIE poderá ter autonomia para avaliar casos e validar a indicação de imunobiológico especial, se a sala de vacina tiver um profissional de saúde de nível superior responsável e ter essas funções reconhecidas pela CIB. (Redação dada pela PRT GM/MS n° 6.623 de 14.02.2025)
§ 2º Na ausência de autonomia para avaliar casos e validar a indicação de imunobiológico especial, as solicitações de imunobiológicos especiais deverão ser validadas a distância, por via eletrônica (correio eletrônico ou sistema de informação específico), por profissional ou serviço de referência com competência para a referida validação, indicado pela CIB. (Redação dada pela PRT GM/MS n° 6.623 de 14.02.2025)
CAPÍTULO VI
SALAS DE VACINAS DO SISTEMA ÚNICO DE SAÚDE
(Redação dada pela PRT GM/MS n° 6.623 de 14.02.2025)
Art. 12. As salas de vacina do SUS poderão imunizar pessoas com situações clínicas especiais nas seguintes situações: (Redação dada pela PRT GM/MS n° 6.623 de 14.02.2025)
I - quando a indicação do imunobiológico especial for validada a distância, por via eletrônica (teleconsulta, correio eletrônico ou sistema de informação específico), por profissional ou serviço de referência com competência para a referida validação, reconhecido pela CIB; (Redação dada pela PRT GM/MS n° 6.623 de 14.02.2025)
II - quando a liberação do imunobiológico especial for autorizada por documento técnico específico do Ministério da Saúde; ou (Redação dada pela PRT GM/MS n° 6.623 de 14.02.2025)
III - vacinação de urgência. (Redação dada pela PRT GM/MS n° 6.623 de 14.02.2025)
CAPÍTULO VII
DAS AVALIAÇÕES CLÍNICAS E LIBERAÇÃO DOS IMUNOBIOLÓGICOS
(Redação dada pela PRT GM/MS n° 6.623 de 14.02.2025)
Art. 13. A vacinação de pessoas com situações clínicas especiais deverá se restringir aos imunobiológicos disponibilizados pelo Sistema Único de Saúde e será norteada pelos documentos técnicos produzidos pelo Programa Nacional de Imunizações. (Redação dada pela PRT GM/MS n° 6.623 de 14.02.2025)
Art. 14. Poderão autorizar a vacinação especial ou validar a indicação de imunobiológico especial, as salas de vacina, inclusive as que compõem os CRIE e CIIE, com as seguintes características: (Redação dada pela PRT GM/MS n° 6.623 de 14.02.2025)
I - tiverem profissional de saúde nível superior para avaliação dos casos; (Redação dada pela PRT GM/MS n° 6.623 de 14.02.2025)
II - CRIE, CIIE ou Unidade Gestora do Programa de Imunização no nível estadual ou municipal; e (Redação dada pela PRT GM/MS n° 6.623 de 14.02.2025)
III - reconhecimento em CIB como unidade de avaliação de casos, autorização de vacinação especial ou a liberação de imunobiológicos para a RIE. (Redação dada pela PRT GM/MS n° 6.623 de 14.02.2025)
Art. 15. As salas de vacina que não tenham autorização para validar a vacinação especial ou promover a indicação de imunobiológico especial deverão validar a indicação, à distância, por via eletrônica (teleconsulta, correio eletrônico ou sistema de informação específico), por profissional ou serviço de referência para tal validação, indicado pela CIB. (Redação dada pela PRT GM/MS n° 6.623 de 14.02.2025)
Parágrafo único. A vacinação especial poderá ser feita em qualquer sala de vacina, sem validação externa, nos casos de urgência ou com a liberação autorizada por documento técnico específico do Ministério da Saúde. (Redação dada pela PRT GM/MS n° 6.623 de 14.02.2025)
Art. 16. A liberação à distância dos imunobiológicos especiais, dar-se-á mediante o envio de relatório clínico, elaborado por profissional de nível superior com a justificativa clínica, o CID e a indicação do imunobiológico especial a ser ministrado. (Redação dada pela PRT GM/MS n° 6.623 de 14.02.2025)
CAPÍTULO VIII
DAS COMPETÊNCIAS
(Redação dada pela PRT GM/MS n° 6.623 de 14.02.2025)
Art. 17. À Gestão Nacional do Programa Nacional de Imunização compete: (Redação dada pela PRT GM/MS n° 6.623 de 14.02.2025)
I - emitir e publicar as normativas técnicas atualizadas; (Redação dada pela PRT GM/MS n° 6.623 de 14.02.2025)
II - definir os imunobiológicos contemplados pela RIE; (Redação dada pela PRT GM/MS n° 6.623 de 14.02.2025)
III - adquirir os imunobiológicos e distribuir aos estados; (Redação dada pela PRT GM/MS n° 6.623 de 14.02.2025)
IV - promover treinamentos sobre vacinação com imunobiológicos especiais, voltados para profissionais de saúde estadual e municipal da RIE; (Redação dada pela PRT GM/MS n° 6.623 de 14.02.2025)
V - monitorar a classificação das unidades da RIE estabelecidos pela gestão estadual do programa de imunizações, por meio das resoluções bipartite; (Redação dada pela PRT GM/MS n° 6.623 de 14.02.2025)
VI - analisar os dados da RIE, por meio dos sistemas de informação do PNI; (Redação dada pela PRT GM/MS n° 6.623 de 14.02.2025)
VII - receber e analisar as solicitações mensais de envio de imunobiológicos; e (Redação dada pela PRT GM/MS n° 6.623 de 14.02.2025)
VIII - apoiar tecnicamente a investigação, acompanhar, analisar e emitir parecer conclusivo sobre os ESAVI graves ou inusitados associados temporalmente à aplicação de imunobiológicos. (Redação dada pela PRT GM/MS n° 6.623 de 14.02.2025)
Art. 18. À Gestão Estadual compete: (Redação dada pela PRT GM/MS n° 6.623 de 14.02.2025)
I - receber e analisar a solicitação de imunobiológicos de aplicação da RIE; (Redação dada pela PRT GM/MS n° 6.623 de 14.02.2025)
II - distribuir imunobiológicos para aplicação da CRIE, CIIE e sala de vacina que estão em sua base territorial; (Redação dada pela PRT GM/MS n° 6.623 de 14.02.2025)
III - fazer a gestão estadual da RIE, conforme recomendações definidas pela Gestão Nacional e pela CIB local; (Redação dada pela PRT GM/MS n° 6.623 de 14.02.2025)
IV - promover reuniões periódicas com as equipes das gestões municipais dos CRIE e CIIE de sua gestão; (Redação dada pela PRT GM/MS n° 6.623 de 14.02.2025)
V - promover treinamentos sobre a vacinação em pessoas com situações clínicas especiais para os profissionais de saúde que atuarão na CRIE, CIIE ou sala de vacina; (Redação dada pela PRT GM/MS n° 6.623 de 14.02.2025)
VI - divulgar as atividades da RIE e das normas específicas, junto à comunidade científica dos estados; (Redação dada pela PRT GM/MS n° 6.623 de 14.02.2025)
VII - analisar dados da RIE, por meio dos sistemas de informação do Programa Nacional de Imunizações; e (Redação dada pela PRT GM/MS n° 6.623 de 14.02.2025)
VIII - capacitar e apoiar tecnicamente os municípios na investigação dos ESAVI graves ou inusitados associados temporalmente à aplicação de imunobiológicos. (Redação dada pela PRT GM/MS n° 6.623 de 14.02.2025)
Parágrafo único. Ao Distrito Federal aplica-se, no que couber, a competência referente aos estados. (Redação dada pela PRT GM/MS n° 6.623 de 14.02.2025)
Art. 19. À Gestão Municipal compete: (Redação dada pela PRT GM/MS n° 6.623 de 14.02.2025)
I - distribuir imunobiológicos especiais aos CRIE e CIIE que estão em sua base territorial e às unidades de saúde, conforme as demandas especiais autorizadas; (Redação dada pela PRT GM/MS n° 6.623 de 14.02.2025)
II - avaliar as informações de casos especiais encaminhados pelas unidades de saúde; (Redação dada pela PRT GM/MS n° 6.623 de 14.02.2025)
III - encaminhar as informações de casos especiais à gestão estadual, para avaliação e dispensação de imunobiológico especial, quando necessário; (Redação dada pela PRT GM/MS n° 6.623 de 14.02.2025)
IV - promover reuniões periódicas com as equipes de CRIE e CIIE de sua gestão; (Redação dada pela PRT GM/MS n° 6.623 de 14.02.2025)
V - encaminhar casos para avaliação em CIIE ou CRIE, se necessário; e (Redação dada pela PRT GM/MS n° 6.623 de 14.02.2025)
VI - estimular a participação de seus profissionais de saúde em treinamentos ofertados, sobre vacinação com imunobiológicos especiais. (Redação dada pela PRT GM/MS n° 6.623 de 14.02.2025)
ANEXO XXX[C]
Da Rede de Economia e Desenvolvimento em Saúde - Rede Ecos
(Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
CAPÍTULO I
DAS DISPOSIÇÕES GERAIS
(Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
Art. 1° Fica instituída a Rede de Economia e Desenvolvimento em Saúde - Rede Ecos, no âmbito do Ministério da Saúde, com natureza colaborativa, de articulação, integração e cooperação técnica para a produção e difusão de conhecimento e informações em Economia e Desenvolvimento em Saúde com a finalidade de subsidiar a tomada de decisão, a partir do conhecimento e de evidências. (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
Parágrafo único. A Rede Ecos visa aumentar a eficácia, efetividade e eficiência no uso dos recursos públicos, de modo a contribuir para a sustentabilidade do SUS e o desenvolvimento do País. (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
Art. 2° São objetivos da Rede Ecos: (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
I - produzir e disseminar informações, estudos e pesquisas no campo da economia e desenvolvimento em saúde, inclusive em seus aspectos políticos; (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
II - elaborar e propor metodologias padronizadas para a realização dos estudos e pesquisas em economia e desenvolvimento em saúde; (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
III - promover capacitação de técnicos e gestores do SUS e de demais áreas relacionadas à economia e desenvolvimento em saúde; (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
IV - promover a interação e articulação entre os membros da Rede e das Câmaras Técnicas que a compõem, e entre esses e a sociedade; e (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
V - apoiar a implementação e avaliação das políticas públicas em saúde, por meio da realização de estudos no escopo da economia e desenvolvimento em saúde. (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
Art. 3° A Rede Ecos é composta por: (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
I - Comitê Gestor; (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
II - Câmaras Técnicas; (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
III - Grupos de Trabalho; (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
IV - Órgãos e entidades, públicas ou privadas sem fins lucrativos, nacionais ou internacionais que observem os critérios do parágrafo único e incisos. (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
Parágrafo único. Os órgãos e entidades de que dispõe o inciso I devem ter dentre suas finalidades institucionais a: (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
I - realização de atividades relacionadas à economia da saúde, economia política da saúde e desenvolvimento social, econômico, sanitário e ambiental; (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
II - formação de profissionais para atuarem em atividades de ensino, pesquisa e cooperação técnica voltadas à economia e desenvolvimento em saúde; (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
III - desenvolvimento de ações para a educação permanente e capacitação de profissionais e técnicos na área de saúde para elaboração de estudos de economia e desenvolvimento em saúde; (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
IV - produção de pesquisas e estudos de economia e desenvolvimento em saúde; (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
V - gestão de custos no âmbito da saúde; (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
VI - gestão das bases de dados da economia e desenvolvimento em saúde; e (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
VII - gestão e disseminação de informação em economia e desenvolvimento em saúde. (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
Art. 4° Para solicitar a participação na Rede Ecos, o órgão ou a entidade de que dispõe o art. 3º, inciso IV, deverá apresentar justificativa acerca do interesse em participar da Rede Ecos, preenchendo a Declaração de Conflito de Interesses, por meio de formulário disponível no endereço eletrônico do Ministério da Saúde. (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
Parágrafo único. A análise do processo de candidatura a membro da Rede Ecos será realizada pelo Comitê Gestor. (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
Art. 5º As atividades realizadas no âmbito da Rede Ecos não serão remuneradas e seu exercício será considerado serviço público relevante. (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
CAPÍTULO II
DO COMITÊ GESTOR
(Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
Art. 6° O Comitê Gestor da Rede Ecos tem a função de assessoramento, sendo destinado a: (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
II - elaborar propostas de ações e atividades da Rede Ecos; (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
III - elaborar o plano de trabalho anual da Rede Ecos; (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
IV - elaborar as normas de organização e funcionamento da Rede Ecos; (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
V - propor recomendações envolvendo temáticas da Economia e Desenvolvimento em Saúde; (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
VI - propor ao Ministro de Estado da Saúde a criação de novas Câmaras Técnicas, além das que estão definidas neste Anexo, sempre que necessário ao cumprimento das finalidades da Rede Ecos; e (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
VII - elaborar o regimento interno da Rede Ecos, para aprovação do Comitê Gestor da Rede Ecos. (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
Parágrafo único. O regimento interno deve ser publicado no prazo de cento e oitenta dias, contados da data da publicação deste Anexo e definirá, dentre outras matérias: (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
I - os critérios de inclusão e exclusão de novos membros; e (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
II - o fluxo de trabalho para realização dos estudos de interesse público. (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
Art. 7° O Comitê Gestor da Rede Ecos será composto por representantes dos seguintes órgãos e entidades: (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
I - um representante do Gabinete da Secretaria de Ciência, Tecnologia e Inovação e do Complexo Econômico-Industrial da Saúde do Ministério da Saúde; (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
II - um representante do Departamento de Economia e Desenvolvimento em Saúde, do Ministério da Saúde, que o coordenará; (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
III - um representante do Departamento de Assistência Farmacêutica e Insumos Estratégicos, do Ministério da Saúde; (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
IV - um representante do Departamento de Ciência e Tecnologia, do Ministério da Saúde; (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
V - um representante do Departamento de Gestão e Incorporação de Tecnologias em Saúde, do Ministério da Saúde; (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
VI - um representante do Departamento do Complexo Econômico-Industrial da Saúde e de Inovação para SUS, do Ministério da Saúde; (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
VII - um representante da Secretaria Executiva do Ministério da Saúde; (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
VIII - um representante da Secretaria de Atenção Primária à Saúde do Ministério da Saúde; (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
IX - um representante da Secretaria de Atenção Especializada à Saúde do Ministério da Saúde; (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
X - um representante da Secretaria de Vigilância em Saúde e Ambiente do Ministério da Saúde; (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
XI - um representante da Secretaria de Informação e Saúde Digital do Ministério da Saúde; (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
XII - um representante da Secretaria de Saúde Indígena do Ministério da Saúde; (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
XIII - um representante da Secretaria de Gestão do Trabalho e da Educação na Saúde do Ministério da Saúde; (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
XIV - um representante da Agência Nacional de Vigilância Sanitária; (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
XV - um representante da Agência Nacional de Saúde Suplementar; (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
XVI - um representante da Fundação Oswaldo Cruz; (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
XVII - cinco representantes dos Núcleos de Economia da Saúde ou estrutura equivalente, sendo preferencialmente um de cada região geográfica do País; (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
XVIII - um representante do Conselho Nacional de Secretários de Saúde; (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
XIX - um representante do Conselho Nacional de Secretarias Municipais de Saúde; (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
XX - um representante do Conselho Nacional de Saúde; (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
XXI - um representante da Associação Brasileira de Economia da Saúde; e (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
XXII - um representante da Organização Pan-Americana da Saúde. (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
§ 1º Cada membro titular do Comitê Gestor terá um suplente, que o substituirá em suas ausências e impedimentos. (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
§ 2º Os membros e respectivos suplentes serão indicados pelos dirigentes máximos de seus respectivos órgãos ou entidade ao Coordenador do Comitê Gestor e designados em ato do Secretário de Ciência, Tecnologia e Inovação e do Complexo Econômico-Industrial da Saúde do Ministério da Saúde. (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
§ 3º Os membros dos Núcleos de Economia da Saúde ou estrutura equivalente serão indicados pelo Departamento de Economia e Desenvolvimento em Saúde do Ministério da Saúde. (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
§ 4º Os membros do Comitê Gestor terão mandato de dois anos, permitida a recondução e a destituição, a qualquer tempo, a critério da autoridade titular da indicação. (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
§ 5º O regimento interno disporá sobre as formas de destituição e substituição dos membros dos Núcleos de Economia da Saúde ou estrutura equivalente. (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
Art. 8º O Comitê Gestor poderá convidar representantes de órgãos ou entidades públicas ou privadas, sem direito a voto, que atuem em atividades relacionadas à Economia e Desenvolvimento em saúde, sempre que entenda necessária à sua colaboração para o pleno alcance dos seus objetivos. (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
Art. 9º O Comitê Gestor se reunirá, em caráter ordinário, semestralmente, de acordo com calendário previamente por ele aprovado. (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
§ 1º O Coordenador do Comitê Gestor poderá convocar reunião extraordinária, quando necessário, para tratar de tema específico, por iniciativa própria ou a pedido de qualquer de seus membros. (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
§ 2º A reunião do Comitê Gestor ocorrerá com a presença da maioria absoluta dos membros. (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
§ 3º As deliberações e recomendações do Comitê Gestor serão aprovadas por consenso de seus membros. (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
§ 4º Os membros e convidados do Comitê Gestor que estiverem no Distrito Federal se reunirão presencialmente e os membros que se encontrarem em outras unidades federadas participarão das reuniões por meio de videoconferência. (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
§ 5º As reuniões serão gravadas em conformidade com as exigências da Lei nº 13.709, de 14 de agosto de 2018 (Lei Geral de Proteção de Dados Pessoais). (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
Art. 10. O Comitê Gestor poderá instituir Grupos de Trabalho para o cumprimento das finalidades institucionais da Rede Ecos ou para atendimento a demandas excepcionais e específicas. (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
Art. 11. A Secretaria-executiva da Rede Ecos será exercida pelo Departamento de Economia e Desenvolvimento em Saúde do Ministério da Saúde, que prestará o apoio técnico-administrativo necessário ao funcionamento de suas atividades. (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
Art. 12. A Secretaria-Executiva tem como atribuições: (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
I - apoiar as atividades do Comitê Gestor, das Câmaras Técnicas e dos Grupos de Trabalho; (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
II - praticar atos de gestão técnica e administrativa necessários ao desenvolvimento das atividades da Rede Ecos; (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
III - sistematizar as informações relativas às atividades da Rede Ecos; e (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
IV - manter e atualizar a plataforma virtual de interação da Rede Ecos. (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
CAPÍTULO III
DAS CÂMARAS TÉCNICAS
(Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
Art. 13. A Rede Ecos será composta pelas seguintes Câmaras Técnicas: (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
I - Câmara Técnica do Sistema de Informações sobre Orçamentos Públicos em Saúde (CT-SIOPS); e (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
II - Câmara Técnica do Banco de Preços em Saúde (CT-BPS). (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
Seção I
Câmara Técnica do Sistema de Informações sobre Orçamentos Públicos em Saúde (CT-SIOPS)
(Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
Art. 14. A Câmara Técnica do Sistema de Informações sobre Orçamentos Públicos em Saúde (CT-SIOPS) possui caráter permanente, consultivo e deliberativo. (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
Art. 15. Compete à CT-SIOPS: (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
I - propor, ao Comitê Gestor da Rede Ecos, melhorias para o aperfeiçoamento dos instrumentos de coleta de informações do SIOPS; (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
II - sugerir, ao Comitê Gestor da Rede Ecos, mecanismos que assegurem a qualidade das informações geradas pelo SIOPS; (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
III - propor, ao Comitê Gestor da Rede Ecos, articulações entre o SIOPS e outros sistemas de informação em saúde e sistemas de orçamentos e gastos públicos; (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
IV - formular propostas ao Comitê Gestor da Rede Ecos, de articulação entre as informações geradas pelo SIOPS e metodologias existentes sobre Sistemas de Contas Nacionais em Saúde; (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
V - analisar as informações geradas pelo SIOPS e subsidiar o planejamento e a gestão do SUS, visando ao aperfeiçoamento das políticas de financiamento da saúde e a elaboração de indicadores que reflitam a eficácia e a eficiência dos gastos públicos em saúde; (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
VI - submeter, ao Comitê Gestor da Rede Ecos, relatório contendo suas discussões, proposições, deliberações e produção técnica-científica para divulgação e disseminadas no ambiente da Rede; e (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
VII - elaborar e aprovar proposta de regimento interno para seu funcionamento. (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
Art. 16. A CT-SIOPS será composta por representantes dos seguintes órgãos e entidades: (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
I - dois representantes da Secretaria de Ciência, Tecnologia e Inovação e do Complexo Econômico-Industrial da Saúde do Ministério da Saúde, sendo um, obrigatoriamente, do Departamento de Economia e Desenvolvimento em Saúde; (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
II - dois representantes da Secretaria-Executiva do Ministério da Saúde, sendo: (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
a) um da Subsecretaria de Planejamento e Orçamento; e (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
b) um do Fundo Nacional de Saúde; (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
III - três representantes da Secretaria de Informação e Saúde Digital do Ministério da Saúde, sendo: (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
a) um do Departamento de Informação e Informática do Sistema Único de Saúde; (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
b) um do Departamento de Monitoramento, Avaliação e Disseminação de Informações Estratégicas em Saúde; e (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
c) um do Departamento de Saúde Digital e Inovação. (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
IV - um representante da Secretaria de Atenção Primária à Saúde do Ministério da Saúde; (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
V - um representante da Secretaria de Atenção Especializada à Saúde do Ministério da Saúde; (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
VI - um representante da Secretaria de Vigilância em Saúde e Ambiente do Ministério da Saúde; (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
VII - um representante da Secretaria de Gestão do Trabalho e da Educação na Saúde do Ministério da Saúde; (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
VIII - um representante do Departamento Nacional de Auditoria do Sistema Único de Saúde do Ministério da Saúde; (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
IX - um representante do Conselho Nacional de Saúde; (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
X - um representante do Conselho Nacional de Secretários Estaduais de Saúde; e (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
XI - um representante do Conselho Nacional de Secretários Municipais de Saúde. (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
§ 1º O membro representante do Departamento de Economia e Desenvolvimento em Saúde exercerá a função de coordenador da CT-SIOPS. (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
§ 2º A Secretaria Executiva será exercida por membro representante do Departamento de Economia e Desenvolvimento em Saúde. (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
§ 3º Para cada membro titular da CT-SIOPS será indicado um suplente, que deverá substituí-lo em suas ausências e impedimentos. (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
§ 4º Os membros titulares e seus respectivos suplentes serão indicados pelos dirigentes máximos de seus respectivos órgãos ou entidade e designados pelo Secretário de Ciência, Tecnologia, e Inovação e do Complexo Econômico-Industrial da Saúde do Ministério da Saúde. (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
§ 5º Poderão participar das reuniões da CT-SIOPS, como convidados especiais, sem direito a voto, representantes de outros órgãos e entidades, públicas ou privadas, bem como especialistas em assuntos afetos ao tema em discussão, cuja presença pontual seja considerada necessária ao cumprimento do disposto neste Anexo. (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
Art. 17. A CT-SIOPS reunir-se-á em caráter ordinário, semestralmente, e em caráter extraordinário, por iniciativa própria do coordenador da CT-SIOPS, quando identificada necessidade. (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
§ 1º As reuniões da CT-SIOPS, ordinárias e extraordinárias, serão instaladas com um quórum por maioria absoluta de seus membros, com caráter consultivo e deliberativo. (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
§ 2º Em caso de não atingimento do quórum estipulado no § 1º deste artigo, a reunião poderá ser instalada, com caráter apenas consultivo. (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
Art. 18. As reuniões da CT-SIOPS ocorrerão de forma presencial, no Distrito Federal, porém, os membros que se encontrarem em outras unidades federadas participarão das reuniões por meio de videoconferência. (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
Art. 19. Respeitando o atingimento do quórum estipulado no § 1º do Art. 17, a deliberação nas reuniões da CT-Siops, quando necessária, deverá se dar por consenso. (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
Seção II
Da Câmara Técnica do Banco de Preços em Saúde (CT-BPS)
(Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
Art. 20. A Câmara Técnica do Banco de Preços em Saúde (CT-BPS) possui caráter permanente, consultivo e deliberativo. (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
Art. 21. Compete à CT-BPS: (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
I - propor, ao Comitê Gestor da Rede Ecos, ações e estratégias de forma a manter a evolução e a atualização tecnológica do referido sistema; (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
II - propor, ao Comitê Gestor, ações para o aperfeiçoamento dos instrumentos de coleta e interoperabilidade de sistemas; (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
III - sugerir, ao Comitê Gestor da Rede Ecos, mecanismos que assegurem a qualidade das informações geradas pelo BPS; (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
IV - propor, ao Comitê Gestor da Rede Ecos, a articulação entre o BPS e outros sistemas de informação em saúde; (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
V - analisar e propor, ao Comitê Gestor da Rede Ecos, parcerias para o desenvolvimento e bom funcionamento do BPS; (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
VI - promover, ao Comitê Gestor da Rede Ecos, a divulgação do BPS junto aos gestores do Sistema Único de Saúde - SUS para ampliar a adesão de Estados, Distrito Federal e Municípios; (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
VII - propor, ao Comitê Gestor da Rede Ecos, e fomentar estudos sobre o comportamento de preços; (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
VIII - propor, ao Comitê Gestor da Rede Ecos, e analisar demandas que envolvam a inclusão, na base de dados do BPS, de informações correlatas ao preço praticado no setor de saúde; (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
IX - submeter, ao Comitê Gestor da Rede Ecos, relatório contendo suas discussões, proposições, deliberações e produção técnica-científica para divulgação e disseminadas no ambiente da Rede; e (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
X - elaborar e aprovar, por maioria simples dos seus membros, proposta de regimento interno para seu funcionamento. (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
Art. 22. A CT-BPS será composta por representantes dos seguintes órgãos e entidades: (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
I - três representantes da Secretaria de Ciência, Tecnologia e Inovação e do Complexo Econômico-Industrial da Saúde do Ministério da Saúde, sendo um, obrigatoriamente, do Departamento de Economia e Desenvolvimento em Saúde; (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
II - dois representantes da Secretaria-Executiva do Ministério da Saúde, sendo um do Departamento de Logística em Saúde; (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
III - três representantes da Secretaria de Informação e Saúde Digital do Ministério da Saúde, sendo: (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
a) um do Departamento de Saúde Digital e Inovação; (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
b) um do Departamento de Informação e Informática do Sistema Único de Saúde; e (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
c) um do Departamento de Monitoramento, Avaliação e Disseminação de Informações Estratégicas em Saúde. (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
IV - um representante da Secretaria de Atenção Primária à Saúde do Ministério da Saúde; (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
V - um representante da Secretaria de Atenção Especializada à Saúde do Ministério da Saúde; (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
VI - um representante da Câmara de Regulação do Mercado de Medicamentos; (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
VII - um representante Conselho Nacional de Secretários Estaduais de Saúde; e (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
VIII - um representante do Conselho Nacional de Secretarias Municipais de Saúde. (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
§ 1º O membro representante do Departamento de Economia e Desenvolvimento em Saúde exercerá a função de coordenador da CT-BPS. (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
§ 2º Para cada membro titular da CT-BPS terá um suplente, que deverá substituí-lo em suas ausências e impedimentos. (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
§ 3º Os membros titulares e seus respectivos suplentes, serão indicados pelos dirigentes máximos de seus respectivos órgãos ou entidade e designados pelo Secretário de Ciência, Tecnologia, e Inovação e do Complexo Econômico-Industrial da Saúde do Ministério da Saúde. (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
§ 4º. Poderão participar das reuniões da CT-BPS, como convidados especiais, sem direito a voto, representantes de outros órgãos e entidades, públicas ou privadas, bem como especialistas em assuntos afetos ao tema em discussão, cuja presença pontual seja considerada necessária ao cumprimento do disposto neste Anexo. (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
Art. 23. A CT-BPS reunir-se-á em caráter ordinário, semestralmente, e em caráter extraordinário, por iniciativa própria do coordenador da CT-BPS, quando identificada necessidade. (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
§ 1º As reuniões da CT-BPS, ordinárias e extraordinárias, serão instaladas com um quórum por maioria absoluta de seus membros, com caráter consultivo e deliberativo. (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
§ 2º Em caso de não atingimento do quórum estipulado no § 1º deste artigo, a reunião poderá ser instalada, com caráter apenas consultivo. (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
Art. 24. As reuniões da CT-BPS ocorrerão de forma presencial, no Distrito Federal, porém, os membros que se encontrarem em outras unidades federadas participarão das reuniões por meio de videoconferência. (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)
Art. 25. Respeitando o atingimento do quórum estipulado no § 1º do Art. 23, a deliberação nas reuniões da CT-BPS, quando necessária, deverá se dar por consenso. (Redação dada pela PRT GM/MS n° 6.728 de 14.04.2025)